Автор: Дружинкина В.Ю., невролог. Апрель, 2021.
Синонимы: ПГН, постзостерная невралгия. Код по МКБ-10: G53.0
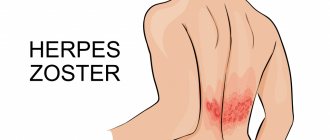
Постгерпетическая невралгия – это осложнение герпеса, проявляющееся выраженными болями, возникающими на месте высыпаний. Может беспокоить больного от нескольких недель до многих месяцев. Препараты терапии – антиконвульсанты, антидепрессанты, местные формы анестетиков, противовирусные, гормоны. У женщин и пожилых больных чаще наблюдается тяжелое течение с выраженным болевым синдромом.
По мнению большинства специалистов, постгерпетической невралгией следует называть боли, возникающие после того, как подсохнут герпетические высыпания – везикулы. Они представляют собой мелкие пузырьки с прозрачным или слегка мутноватым содержимым, их появление нередко сопровождается зудом и расчесами.
Фото: свежая герпетическая сыпь и подсохшая сыпь после расчесов
Другая часть врачей термином ПГН называет боли, возникающие в любом периоде проявлений герпеса, в том числе – во время или даже до появления пузырьков.
Но все же, постгерпетической невралгией («пост» означает после) логичнее называть патологию, проявившуюся уже после обострения герпеса, а не до этого.
Патология характеризуется выраженным и длительным болевым синдромом, что ухудшает качество жизни больных. Диагностируется довольно быстро, поскольку имеет характерную связь с проявлениями герпеса. Нередко требует назначения антиконвульсантов и антидепрессантов для купирования болей.
Статистика
Количество случаев составляет до 3 заболеваний на 1000 человек в год. По статистике, патологии больше подвержены пожилые люди – у людей 80 лет и старше частота выявления составляет уже 10 случае на 1000.
Если рассматривать процентное распространение патологии внутри возрастных групп, то можно отметить, что на долю лиц 60–75 лет приходится половина всех случаев, 76 лет и старше – уже три четверти.
Возраст 60+ находится в группе риска развития постоянных болей на протяжении длительного времени – около 10% больных отмечают, что неприятные ощущения сохранялись до полугода.
У 6% людей, перенесших постгерпетическую невралгию наблюдаются рецидивы, причем от первого до последующего случая может пройти 10 лет и более.
Постгерпетическая тригеминальная невралгия
Ганглионит гассерова узла (ГГУ, син.: опоясывающий лишай, опоясывающий герпес) – распространенное инфекционное заболевание, которое вызывается вирусом Varicella zoster, представителем группы вирусов герпеса. По данным эпидемиологических исследований, полученных при анализе сведений об обращениях за амбулаторной медицинской помощью, в США ежегодно регистрируется до полумиллиона случаев заболевания [1]. Заболеваемость составляет порядка 2–3 случая на 1000 человек в год [2]. Убедительно доказано, что частота случаев развития ГГУ нарастает с возрастом, достигая максимума в старческом возрасте. Так, в популяции лиц старше 80 лет частота достигает 10 заболевших на 100 тыс. населения в год, что значительно превышает соответствующий показатель среди лиц молодого возраста [3].
Развитие ГГУ обусловлено реактивацией вируса Varicella zoster, который на протяжении длительного периода времени персистировал в ганглиях заднего рога спинного мозга. В отношении тройничного нерва областью нахождения вируса является непосредственно гассеров узел. При наличии определенных условий, благоприятных для активации (или реактивации) вируса, развивается заболевание. Установлено, что факторами риска его реактивации являются пожилой возраст, инфицирование в детском возрасте (до 18 месяцев), состояние иммуносупрессии, в частности, угнетение клеточного иммунитета различного происхождения (приобретенный иммунодефицит, онкологические заболевания, некоторые системные заболевания, иммуносупрессивная терапия), внутриутробный контакт с вирусом ветряной оспы.
Вирус Varicella zoster может передаваться от человека человеку в тех случаях, когда индивидуум не болел ветряной оспой или не был своевременно вакцинирован по поводу данной инфекции. Как правило, ГГУ не склонен к рецидивированию, однако установлено, что рецидивы наблюдаются примерно у 6% пациентов, причем период от первого до повторного эпизодов может составлять несколько десятилетий [4]. Как свидетельствует клинический опыт, повторный эпизод ГГУ может быть обусловлен вновь возникшим у пациента заболеванием, наличие которого негативным образом сказывается на состоянии и характере иммунного ответа.
Клинические проявления
Развитию непосредственно ГГУ, как правило, предшествует продромальный период, который характеризуется общим недомоганием, субфебрилитетом, тошнотой, диффузной головной болью. Эти проявления нарастают и могут продолжаться на протяжении нескольких суток. Нередко имеют место возникновение и последующее усиление локальных болей нейропатического характера. Такие боли имеют неприятный жгучий, колющий оттенок, сочетаются с аллодинией, гиперестезией и гиперпатией. Боль может сопровождаться ощущением зуда, парестезиями. Зачастую пациенту сложно правильно описать свои ощущения, что заставляет его подбирать необычные формулировки. Обычно болевой синдром при ГГУ локализуется в области, где в последующем появляются высыпания и ограничиваются зоной одного или нескольких соответствующих дерматомов. Вместе с тем вследствие присутствия нейропатического компонента боли возможна ее более распространенная локализация. В подавляющем большинстве случаев указанные проявления носят односторонний характер, хотя у отдельных пациентов они распространяются и на противоположную половину туловища [5].
Болевые ощущения при ГГУ могут носить исключительно интенсивный характер, вследствие чего у врача может возникнуть ложное предположение о наличии соматического заболевания: плеврита, острого инфаркта миокарда, почечной колики. Возникновение ГГУ может вызвать трудности при проведении дифференциальной диагностики со стоматологическими заболеваниями, поражением придаточных пазух носа, послужить основанием для стоматологического или отоларингологического вмешательства.
На фоне перечисленных неспецифических симптомов появляются гиперемия и множественные макуло-папулярные высыпания, которые впоследствии приобретают характер везикулярных, заполненных прозрачным бесцветным серозным содержимым. В случаях благоприятного течения заболевания высыпания могут быть локализованы только в отдельной части дерматома. Нарастающее по времени появление новых высыпаний возможно на протяжении 5–7 дней. Через несколько суток от момента появления первых высыпаний наступает стадия пустуляции, содержимое пузырьков становится мутным. В последующем, при отсутствии осложнений (в частности, присоединившейся локальной гнойной инфекции), на месте имевшихся высыпаний образуются сухие корочки, которые самостоятельно отпадают через 2–3 недели. В этих зонах могут оставаться рубцовые изменения или измененная пигментация. Заболевание, как правило, имеет благоприятный характер, характеризуется монофазным течением и редко имеет тенденцию к рецидивированию.
Диагностика иногда бывает затруднена до появления характерных высыпаний. После их возникновения правильная постановка диагноза обычно не вызывает трудностей. Подтверждение диагноза возможно при проведении полимеразной цепной реакции, позволяющей выявить ДНК вируса Varicella zoster в содержимом высыпаний.
Осложнения
Среди возможных осложнений следует отметить локальные инфекционные поражения, обусловленные инфицированием поврежденных кожных покровов и расположенных глубже тканей стрептококком или стафилококком, вплоть до развития целлюлита. При ГГУ в случае вовлечения в патологический процесс офтальмической ветви тройничного нерва возможно развитие кератита, способного привести к тяжелым последствиям поражения роговицы, вплоть до монокулярной слепоты. Редко встречаются поражения герпетической инфекцией ткани головного мозга (с развитием энцефалита) или его оболочек с возникновением серозного менингита.
Одним из наиболее частых осложнений ГГУ, обусловленного герпетической инфекцией Varicella zoster, является постгерпетическая тригеминальная невралгия (ПТН). Патогенез ее достаточно сложен и включает в себя по меньшей мере два основных механизма [4]. Во-первых, в развитии невралгии принимает участие повышение возбудимости первичных афферентов, обусловленное поражением периферических нейронов. Вследствие этого возникает повышенная возбудимость ноцицепторов и, как следствие, происходит формирование центральной сенситизации. Клинически такая совокупность патофизиологических процессов проявляется возникновением боли, сопровождающейся аллодинией. Во-вторых, вследствие дегенерации ноцицептивных нейронов возникает деафферентация расположенных выше элементов чувствительной системы, обусловливающая их гиперактивность. Это приводит к возникновению боли, которая, однако, не сопровождается аллодинией. По мнению авторов, с преобладанием тех или иных патофизиологических механизмов связаны индивидуальные особенности болевого синдрома и различия в эффективности проводимой терапии. Вместе с тем у одного пациента возможно сочетание обоих механизмов, что обусловливает своеобразие болевого синдрома. ПТН имеет все типичные для нейропатического болевого синдрома клинические проявления. Установление диагноза ПТН возможно в том случае, если нейропатический болевой синдром сохраняется на протяжении не менее 30 суток после наступления полного заживления имеющихся высыпаний.
Риск развития ПТН выше у лиц старше 60 лет, женщин, при наличии продромального периода, также имеется зависимость развития ПТН от распространенности высыпаний и наличия интенсивного болевого синдрома в дебюте заболевания [6]. Возраст в целом представляет собой важный самостоятельный фактор риска последующего развития болевого синдрома. Установлено, что у половины пациентов в возрасте старше 90 лет, перенесших опоясывающий герпес, развивается ПТН [4]. Кроме того, неблагоприятным прогностическим фактором ее развития является присутствие вируса Varicella zoster в крови. Относительно благоприятное течение ГГУ с менее выраженным болевым синдромом, не сопровождающимся развитием ПТН, значительно чаще наблюдается у молодых пациентов и даже при наличии обширных локальных повреждений тканей с множественными, нередко сливными высыпаниями. В развитии ПТН, как и в формировании подавляющего большинства хронических нейропатических болевых синдромов, исключительно важную роль играет совокупность психологических и социальных факторов. Так, установлено, что наличие предшествующих инфекции Varicella zoster депрессивных и тревожных расстройств, недостаточная социальная адаптированность пациента, нарушение социальных (в том числе профессиональных) связей, проживание вне семьи и пр. могут повышать вероятность развития болевого синдрома.
Клиническое течение ПТН может быть различным. Возможно доброкачественное ее течение, наблюдающееся у значительной части пациентов, которое характеризуется значительным или полным регрессом болевого синдрома на протяжении года. Более тяжелое неблагоприятное течение наблюдается в том случае, когда болевой синдром приобретает хронический характер, приводя к резкому снижению качества жизни пациента и, в ряде случаев, к его инвалидизации [7]. Серьезными и достаточно частыми осложнениями инфекции Varicella zoster являются возникновение тяжелого болевого синдрома, нарастающего с возрастом, а также поражение мягких тканей лица самим вирусом или присоединившейся бактериальной инфекцией. Наиболее опасно вовлечение в патологический процесс склеры глазного яблока, которое может привести к кератиту и полной монокулярной слепоте. Относительно редко имеет место инфекционное поражение самого головного мозга, реже наблюдается поражение спинного мозга. Считается, что более чем у 5% пожилых больных интенсивный болевой синдром сохраняется на протяжении не менее 12 месяцев [4]. Особенности течения заболевания могут быть связаны с различиями патогенеза болевого синдрома, направленностью и интенсивностью компенсаторных реакций организма, а также эффективностью и адекватностью проводимой терапии, в частности, ее своевременным началом.
В ряде случаев наряду с развитием ПТН наблюдаются двигательные нарушения в виде периферических парезов черепных нервов (наиболее часто – лицевого нерва) [8]. Такая форма герпетической инфекции описана под названием синдрома Рамзея – Ханта [9]. Убедительных данных о прогностической значимости возникших двигательных расстройств в отношении интенсивности и длительности болевого синдрома в настоящее время нет.
Лечение
Наиболее эффективным способом лечения пациентов с ГГУ, обусловленным вирусом Varicella zoster, является своевременное применение противовирусных препаратов. В настоящее время убедительно продемонстрирована высокая эффективность валацикловира (Валогард) при лечении пациентов с опоясывающим герпесом. Практический интерес представляет рекомендация применения в соответствии с правилом «50-50-50» [5]. Авторы указанного правила продемонстрировали, что максимальная эффективность противовирусной терапии наблюдается при ее начале не позже чем через 50 часов от момента появления первых высыпаний, при ее назначении пациентам в возрасте старше 50 лет и при наличии не менее 50 элементов высыпаний. При соблюдении указанного правила возможно сокращение сроков заживления имеющихся кожных повреждений, а также снижение риска развития ПТН [10]. Исследования, посвященные эффективности терапии больных ГГУ, показали, что, вне зависимости от применяемых критериев оценки эффективности терапии (вероятность развития болевого синдрома, сроки его наступления, интенсивность боли), принципиальное значение имеют своевременное назначение валацикловира и правильный выбор показаний для его применения. Показано, что задержка начала лечения, позднее начало стартовой противовирусной терапии (более чем через 72 часа после появления первых высыпаний) способны обеспечить лишь незначительное сокращение сроков заживления, не вызывая снижения риска развития ПТН [11]. С другой стороны, применение противовирусных препаратов в случае малого количества высыпаний (менее 50) существенным образом не влияет на течение заболевания и не связано с достоверным снижением вероятности развития нейропатического болевого синдрома. В случае если правило «50-50-50» не соблюдается, т. е. выбор показаний для назначения валацикловира проведен не вполне правильно, эффективность терапии оказывается относительно невысокой. Так, результаты систематизированного обзора, посвященного изучению результатов противовирусной терапии при ГГУ, не смогли подтвердить ее эффективность в отношении предупреждения развития невралгии через 4 и 6 месяцев после появления высыпаний [12]. Полученные результаты в очередной раз свидетельствуют о необходимости правильного выбора пациентов для достижения желаемого эффекта и важности своевременного начала лечения.
Для достижения терапевтического эффекта, в том числе снижения риска развития ПТН, валацикловир назначается по 500 мг 2 раза в день на протяжении 5 суток. Форма выпуска – таблетки, покрытые пленочной оболочкой, 500 мг, 6 или 10 шт.; 7 блистеров (по 6 табл.) или 1 блистер (по 10 табл.). Наряду с парентеральным введением препарата, обеспечивающим достаточную концентрацию в крови, возможно использование местных лекарственных форм противовирусных препаратов (гели, мази, кремы), однако следует принимать во внимание, что достижение терапевтического эффекта возможно только при системном введении препарата в адекватных суточных дозировках при достаточном сроке лечения. Препарат хорошо переносится, возможно его одновременное применение с другими лекарственными средствами. Имеющиеся на сегодняшний день сведения об эффективности применения валацикловира (Валогард) у пациентов с опоясывающим герпесом позволяют рекомендовать его широкое применение у данного контингента больных. Своевременное начало лечения, правильный отбор больных для назначения препарата способны повысить эффективность проводимой терапии.
В качестве средства, потенцирующего лечебные эффекты валацикловира, предлагается одновременное назначение глюкокортикоидов. Были получены сведения о том, что комбинированная терапия способна достоверно снизить интенсивность болевого синдрома в острой стадии заболевания [13]. Относительно менее убедительными оказались сведения о возможности уменьшения риска формирования ПТН вследствие применения глюкокортикоидов. Авторы этих исследований показали, что использование глюкокортикоидов ассоциировано с повышенным риском развития нежелательных побочных эффектов, таких как обострение язвенной болезни желудка, гипергликемия; присоединения локальных инфекционно-воспалительных процессов. Риск такого рода осложнений повышается с возрастом, при наличии факторов риска поражения внутренних органов вследствие применения кортикостероидов, у пациентов с сахарным диабетом, язвенной болезнью желудка и пр. В связи с этим проведение комбинированной терапии с применением кортикостероидов требует всестороннего учета возможного положительного ее эффекта и связанного с лечением риска побочных эффектов, обусловленного состоянием конкретного пациента. Для купирования локального болевого синдрома, не носящего нейропатический характер, возможно применение нестероидных противовоспалительных препаратов, в частности, мелоксикама (Либерум), характеризующегося хорошей переносимостью и достаточной эффективностью. Вместе с тем его назначение малообоснованно у пациентов с истинной ПТН.
В том случае, если у больного имеется стойкая ПТН, лечение требует иных подходов. Согласно многочисленным рекомендациям, принятым в различных государствах, в данной ситуации должны быть использованы лекарственные препараты, обладающие центральным или периферическим противоболевым действием. На протяжении длительного времени у таких пациентов применяются трициклические антидепрессанты (амитриптилин, нортриптилин), которые характеризуются достаточно высокой противоболевой эффективностью. К сожалению, несмотря на высокую вероятность полного купирования или уменьшения интенсивности болевого синдрома при их применении, широкое назначение этих препаратов ограничено вследствие частого возникновения нежелательных побочных эффектов, в особенности при их назначении в высоких дозировках. Достижение противоболевого эффекта при снижении риска побочных эффектов возможно за счет назначения антидепрессантов, обладающих способностью ингибировать обратный захват как серотонина, так и норадреналина. Важно, что противоболевой эффект антидепрессантов при ПТН и других нейропатических болевых синдромах реализуется вне прямой связи с антидепрессивным эффектом [14].
Другим из основных направлений лечения пациентов с ПТН является назначение противоэпилептических препаратов, в частности, карбамазепина. На протяжении последних лет широкое распространение получили новые лекарственные средства, фармакологические эффекты которых обусловлены взаимодействием с рецепторами гамма-аминомасляной кислоты – основного тормозного медиатора в центральной нервной системе (габапентин, прегабалин). При практически сопоставимой с карбамазепином противоболевой активности они характеризуются существенно лучшей переносимостью и меньшим числом значимых нежелательных побочных эффектов.
Несомненный практический интерес представляет возможность применения локальных форм лекарственных препаратов. Так, показано, что местное использование препаратов лидокаина, в частности, в виде пластырей, может быть целесообразным при наличии болевого синдрома, сопровождающегося аллодинией. Имеются сведения о возможной эффективности капсаицина у пациентов с ПТН, хотя не во всех государствах он разрешен для применения при болевых синдромах в области лица и головы [15]. Широкое применение препарата ограничивается не всегда удовлетворительной переносимостью терапии.
С целью уменьшения лекарственной нагрузки на организм и сокращения сроков терапии для лечения болевых синдромов различного генеза используется комбинированная терапия. В качестве лекарственных средств, повышающих эффективность лечения пациентов с ПТН, рассматривается применение витаминов группы В, которые имеют исключительное значение для функционирования нервной ткани. Как свидетельствуют данные, полученные в ходе экспериментальных и клинических исследований, витамины принимают участие в различных биохимических реакциях, протекающих в нейронах и клетках глии, и являются необходимыми для их нормального функционирования. Тиамин выступает в роли кофермента в реакциях окислительного декарбоксилирования альфа-кетоглутаровой и пировиноградной кислот, принимает участие в процессах синтеза белка, регенерации поврежденной нервной ткани [16]. Пиридоксин является коферментом в реакциях декарбоксилирования и трансаминирования аминокислот в различных тканях, в том числе в периферической нервной системе. Показана его эффективность у пациентов с различными формами поражения периферической нервной системы, в частности, с полинейропатиями различного генеза, спондилогенными дорсопатиями, дискогенными радикулопатиями. Цианокобаламин и другие производные витамина В12 принимают участие в процессах энергообеспечения клеток, он вовлечен в белоксинтезирующие и некоторые другие механизмы их функционирования [17]. Важными клиническими эффектами применения витаминов группы В являются как активация процессов регенерации нервной ткани в условиях повреждения, так и собственный противоболевой эффект.
Комбинацией указанных свойств обусловлено широкое применение витаминов группы В у пациентов с болевыми синдромами. Показано, что их одновременное применение с анальгетиками и нестероидными противовоспалительными препаратами сокращает сроки лечения и уменьшает потребность в обезболивании у пациентов со скелетно-мышечными болевыми синдромами [18]. Такого рода комбинированная терапия обеспечивает увеличение длительности периода ремиссии у пациентов как с изолированной дорсопатией, так и с компрессионной радикулопатией [19]. Сходные результаты были получены и в других клинических исследованиях, выполненных в соответствии с требованиями доказательной медицины, в которых назначались различные противоболевые средства [20, 21]. Преимущества комбинированной терапии, включающей витамины группы В, по сравнению с монотерапией противоболевыми препаратами отмечены в Европейских рекомендациях по ведению пациентов с хронической неспецифической мышечно-скелетной поясничной болью [22]. Имеются клинические и экспериментальные данные об эффективности витаминотерапии у пациентов с поражением сенсорных черепных нервов и их ветвей нейропатическим болевым синдромом [23, 24].
Особого внимания заслуживает новый препарат Витаксон, содержащий комплекс витаминов группы В. Раствор для парентерального введения включает тиамина гидрохлорид и пиридоксина гидрохлорид (по 100 мг), а также 1,0 мг цианокобаламина. Ампулы для внутримышечных инъекций по 2 мл расфасованы в упаковки по 5 или 10 штук. Раствор Витаксона для инъекций применяется для терапии невритов, невралгий, алкогольной и диабетической полинейропатии, миалгий, купирования корешкового синдрома, опоясывающего лишая. Препарат может применяться при комплексном лечении различных болевых синдромов, комплексной терапии паралича лицевого нерва, лечения ретробульбарного неврита, в том числе ПТН. Раствор Витаксона вводят внутримышечно, соблюдая стандартные рекомендации для внутримышечных инъекций. При острых болях и в тяжелых клинических случаях рекомендованная доза составляет 2 мл раствора, инъецируемых внутримышечно 1 раз в день. При легких формах патологии или после уменьшения болевого синдрома прием препарата можно сократить до 2 мл, инъецируемых внутримышечно с перерывом в 1 день. Стандартный курс инъекционной терапии составляет 1 месяц.
Причины и факторы риска
Этиологическим фактором, приводящим к развитию постгерпетической невралгии, является вирус герпеса– varicellazoster. Механизм появления болей до конца неизвестен. Одна из теорий – возникновение иммуно-опосредованной реакции, в результате которой организм агрессивно реагирует на клетки собственного организма, воспринимая их как чужеродные агенты.
В результате происходит раздражение, отек нервных волокон, изменяется работа болевых рецепторов. Все это дает характерные приступы нейропатических болей – их легко можно описать емким, звучным словом, например, «жгучие», «колющие». Это свойственно именно поражениям нервов.
Точно установленным фактором риска развития постгерпетической невралгии является пожилой возраст. У таких пациентов болевой синдром наблюдается еще до появления высыпаний, носит настолько выраженный характер, что врачу приходится исключать инфаркт, почечную колику, приступ желчекаменной болезни.
Также увеличивают риск появления постгерпетической невралгии иммунодефицит, сахарный диабет, онкологические заболевания, большая площадь герпетических высыпаний, женский пол.
Причины
Постгерпетическая невралгия имеет определенный патогенез. Нервы по своей структуре похожи на электрические провода, которые проходят по всему телу и проводят импульсы из центральной нервной системы и обратно, с информацией о состоянии органов и тканей. Чувствительные нервы передают болевые ощущения, температуру, тактильные ощущения.
Постгерпетическая невралгия возникает, когда вирус опоясывающего лишая повреждает чувствительные нервы. Поврежденные нервы начинают плохо функционировать и посылать болевые импульсы в ЦНС. Это приводит к появлению хронических болей или нарушений чувствительности в определенных зонах тела.
Виды
Во врачебной практике актуально подразделение заболевания в зависимости от типа боли и области высыпаний.
По продолжительности болевого синдрома выделяют следующие виды невралгий:
- Острая. Проявления наблюдаются не более месяца с момента появления везикул.
- Подострая. Такое название уместно при сохранении болей от одного до четырех месяцев.
- Хроническая. Болевой синдром может быть годами, то затихая, то проявляясь вновь.
Локализация сыпи может быть в области грудной клетки (от пятой части до половины всех случаев), головы (около 12–20%), шеи (до 11%), гораздо реже – поясницы, конечностей.
Симптомы постгерпетической невралгии
Основной признак этого недуга – боль, часто резкая и пронизывающая. В запущенных формах заболевания боль может быть приглушенной.
В зависимости от причин и интенсивности развития постгерпетической невралгии, различают три ее формы – острую, подострую и хроническую. При этом характер болей может быть:
- аллодинический – болезненность возникает неожиданно и резко, может быть спровоцирована даже едва ощутимым касанием к коже;
- периодический – при таком характере боли как будто простреливают;
- устойчивый – этот характер сопровождается тупыми, длительными ощущениями. Иногда – чувством жжения.
Кроме описанных видов боли у пациента могут отмечаться другие, менее характерные признаки болезни:
- жжение;
- зуд;
- онемение;
- мышечная слабость;
- колкость кожи.
Одновременно с этими симптомами пациент испытывает чувство тревоги, упадок физической активности, депрессивные состояния, уменьшение или отсутствие аппетита.
Признаки постгерпетической невралгии могут проявлять себя от 15-20 дней до 2-3 недель. В 20% эпизодов заболевания боль сохранялась несколько месяцев.
Симптомы
Основное проявление постгерпетической невралгии – болевой синдром. Он характеризуется как жгучий, выраженный, резкий, стреляющий, колющий, может сопровождаться неприятным зудом. Симптоматика развивается быстро – боли при постгерпетической невралгии появляются сразу, их интенсивность нарастает за 2-5 дней.
Первые признаки заболевания – болезненность в области высыпаний, усиливающаяся от прикосновений (в том числе одеждой), при любом воздействии. Виды болевого синдрома:
- Постоянный. Ощущение тупой боли, идущей из глубины, нередко с колющими, жгучими оттенками.
- Периодический. Стреляет, колет, жжет. Приступы возникают резко, сравнимы с ударом током.
- Аллодинический. Основан на изменении восприятия, когда любые воздействия воспринимаются нервными волокнами как причиняющие боль.
Проявления заболевания отличаются по силе болевого синдрома. Симптомы отдельных видов ПГН:
- Постгерпетическая межреберная невралгия – распространенный вариант заболевания, встречающийся после затихания проявлений опоясывающего лишая. Болевой синдром отмечается по ходу ребер, т.е. там, где идут межреберные нервы.
Фото: один из распространенных вариантов локализации сыпи при опоясывающем герпесе
- Постгерпетическая невралгия тройничного нерва или тригеминальная – встречается довольно редко. Характеризуется возникновением выраженных болей на лице – в области глаз, носа, щеки, губы.
- Постгерпетическая невралгия седалищного нерва – неприятные ощущения распространяются по ходу одноименного нерва, т.е. от задней части бедра до пятки.
- Постгерпетическая невралгия в полости рта проявляется очень редко, связана с высыпаниями после ветрянки.
С чем можно спутать
В ситуациях, когда боли возникают до появления везикул, либо болезнь протекает без сыпи, постгерпетическую невралгию можно принять за проявления других заболеваний.
Дифференциальная диагностика:
- Приступ почечной колики – в случае постгерпетической невралгии отсутствуют изменения в общем анализе крови и при проведении УЗИ почек.
- Желчекаменная болезнь – не удается увидеть камни или песок в желчном пузыре, печени, его протоках на УЗИ.
- Инфаркт миокарда – нет признаков ишемии на ЭКГ. Сложности с данным пунктом могут возникнуть у возрастных больных, уже имеющих хроническую ишемию миокарда, либо же при развитии гипоксии (недостатка кислорода) в сердечной мышце на фоне сильных болей. В таких случаях обязательно требуется проведение ЭКГ в динамике – через 20-40 минут от первого обследования с последующим сравнением.
- Межреберная невралгия — здесь сложно найти разницу, особенно в начале развития болезни, но при межреберной невралгии есть четкое усиление болей на вдохе, при кашле, чихании, резких движениях туловища. При ПГН боль обычно не отличается выраженным усилением при подобных действиях.
Что это такое, код по МКБ-10
Любая невралгия — это поражение нерва. В его волокне содержатся чувствительные рецепторы, которые связываются с центральной нервной системой путём передачи импульсов. Если нерв травмирован, он посылает сигналы в ЦНС и возникает боль.
Как герпетическая, так и постгерпетическая невралгии представляют собой возникновение болевого синдрома на фоне заражения человека вирусом герпеса (Herpes zoster).
Острая форма заражения герпесом чаще всего сопряжена с болевым синдромом — герпетической невралгией. Как правило, боль появляется ещё до возникновения сыпи (характерной для протекания болезни), именно на тех местах, где в дальнейшем обнаружатся высыпания.
Во время острого периода развития болезни (до 30 дней с момента появления симптомов) боль, как правило, интенсивная. Болевой синдром распространяется по ходу поражённого нервного столба. При своевременном и адекватном лечении боль можно полностью купировать.
Если терапия не проводится или не помогает, то болезнь переходит сначала в подострую фазу (после 30 дней), а затем в постгерпетическую невралгию (ПГН). Такой диагноз ставят, когда болевые симптомы не проходят более 4 месяцев.
Главная особенность ПГН — наличие непроходящего болевого синдрома после исчезновения других симптомов заболевания. Основное различие герпетической и постгерпетической невралгии в том, что при ПГН боль сохраняется долгое время после исчезновения всех других проявлений герпеса (лихорадка, сыпь, общее недомогание).
Болезнь имеет отдельный номер в международной классификации болезней (МКБ-10). Невралгия после опоясывающего лишая получила код G53.0, где G — указывает на болезнь нервной системы, 53 — на поражения черепных нервов при различных болезнях, а цифра 0 — конкретно на ПГН.
При этом данный код включает осложнения лицевых нервов (ганглионит узла коленца лицевого нерва, невралгию тройничного нерва). Для обозначения поражения других частей тела используется код G63.0.
Обследование
При подозрении на постгерпетическую невралгию целесообразно обратиться к неврологу.
Диагноз не вызывает затруднений в случаях, когда болевой синдром возникает после появления либо угасания везикул. Сложность представляют пациенты, у которых боли развились до кожных проявлений герпеса. При осмотре врач-невролог (в случае его отсутствия – терапевт) отмечает у больного следующие отклонения:
- гипералгезия – чрезмерная болезненность при небольшом воздействии – надавливании, собирании кожи в складку;
- аллодиния – появление боли от контакта с раздражителями, в норме ее не вызывающих (касание одежды, похлопывание ладонью);
- гипестезия – снижение всех видов чувствительности по ходу нервного волокна.
Лабораторные и инструментальные исследования назначаются довольно редко. С целью подтверждения ПГП проводят 2 основных исследования:
- Тест Тцанка – соскоб с везикулы, помещение содержимого на предметное стекло с последующим окрашиванием. При этом выявляются многоядерные гигантские клетки.
- Исследование крови на антитела к возбудителю – HerpesZoster.
Меньшую информативность несут общий анализ крови, указывающий на вирусную природу заболевания и биохимическое исследование, определяющее повышение острофазовых белков воспаления.
Герпесвирусная инфекция не всегда проявляется высыпаниями. В таких случаях, с целью исключения других неврологических патологий, больной может направляться на ЭНМГ – исследование, позволяющее выявить нарушение проводимости по нервным волокнам, изменение отклика при воздействии раздражителя.
Как лечить заболевание
Лечение дает результат при комплексном применении различных методик. Обязательно назначается курс медикаментозной терапии, включающий:
- Антиконвульсанты – помогают снять спазмы и судороги;
- Пластыри на основе лидокаина;
- Антидепрессанты трициклической группы;
- Капсаицин;
- Для снятия болевого синдрома – анальгетики ряда опиоидов.
Терапевтический результат демонстрирует иглоукалывание и некоторые другие физиопроцедуры. Подробнее о предпочтительных средствах для избавления от болей при постгерпетической невралгии можно узнать от лечащего врача. Он же должен назначать лечение, так как сможет учитывать индивидуальные физиологические особенности.
Такие врачи практикуют в клинике «Мастерская здоровья», и они смогут предоставить полноценный курс, состоящий из современных интенсивных методов лечения постгерпетической невралгии.
Лечение
Постгерпетическую невралгию лечит невролог, при его отсутствии – терапевт. На 9 конгрессе EFNS (Европейской федерации неврологических обществ) были приняты рекомендации по лечению постгерпетической, невропатической периферической и диабетической болей, затем были разработаны российские протоколы лечения герпеса и ПГН.
Основные препараты:
- Антиконвульсанты – препараты первой линии, поскольку имеют способность уменьшать нейропатические боли. Оптимальный вариант – габапентин. Также используются ламотриждин, вальпроат. Часто назначаемый ранее карбамазепин не подтвердил свою эффективность в клинических испытаниях, к тому же отличается набором побочных эффектов.
- Местное воздействие. С анальгетической и отвлекающей целями используются мази, гели, в том числе – с анестезином, лидокаином, капсаицином.
- Антидепрессанты. Это флуоксетин, пароксетин, амитриптилин. Назначаются строго лечащим врачом, отпускаются по рецепту.
- Блокаторы NMDA-рецепторов. Для снятия острой боли препарат выбора – амантадина сульфат.
- Глюкокортикостероиды (например, преднизолон) – назначаются с целью торможения воспалительного процесса, уменьшения отека вокруг нерва.
- Агонисты ГАМК-эргических рецепторов. Используется баклофен. Он блокирует передачу болевых импульсов на уровне спинного мозга, за счет чего снимает либо уменьшает неприятные ощущения.
- Противовирусные – действуют на вирус герпеса, циркулирующий в крови, но не достигают патогенов, спящих в нервных ганглиях спинного мозга. Назначаются в острый период или при обострении. Применяются валцикловир (относительное новое средство в лечении постгерпетической невралгии), пенцикловир, ацикловир, фамцикловир, ганцикловир.
- Как альтернативная терапия при сильных болях назначаются опиаты, трамадол, реже – противовоспалительные средства.
Постгерпетическую невралгиюможно вылечить, особенно при раннем обращении. Но в отдельных ситуациях даже на фоне терапии патология переходит в хроническую форму.
Длительность лечения:
- антиконвульсанты, антидепрессанты – сроки определяются длительностью болевого синдрома;
- иммуностимуляторы – в зависимости от схемы, которая индивидуальна для каждого средства, сроки колеблются от 5 дней до 2 месяцев;
- противовирусными препаратами – до 3 недель, также зависит от конкретного лекарства.
С течением времени постгерпетическая невралгия может пройти сама, но терпеть болевой синдром в большинстве случаев сложно, поэтому больные обращаются за медицинской помощью.
Примерные сроки лечения определяются продолжительностью болевого синдрома, составляют от месяца и более. Восстановление и реабилитация занимает до полугода, у пожилыхбольных эти периоды нередко затягиваются, что связано со снижением общих возможностей организма.
Физиопроцедуры при постгерпетической невралгии вместе с основной терапией помогают снять боль. Назначается воздействие магнитным полем интенсивностью 1,6 Тл и частотой 1 Гц, зарубцевавшиеся элементы облучают лазером.
Не вошли в рекомендации по лечению, но могут назначаться дополнительно иглоукалывание, вибрационный массаж, блокады с глюкокортикостероидами, введение ботулотоксина.
Профилактика и прогноз
Прогноз зависит от тяжести поражения, интенсивности симптомов. При раннем обращении к врачу и комплексном лечении невралгии болезнь можно полностью победить. В особо тяжёлых случаях болевой синдром не поддаётся полному купированию и сохраняется на долгие годы или же до конца жизни пациента.
Профилактика развития ПГН сводится к её предупреждению в период острой фазы опоясывающего лишая.
Ранее считалось, что своевременное противовирусное лечение герпеса может полностью блокировать развитие постгерпетических осложнений. Последние клинические исследования опровергают эту точку зрения.
В любом случае доказана связь интенсивности боли в остром периоде с развитием ПГН. Своевременное противоболевое лечение может позитивно повлиять на дальнейшее течение и формирование ПГН.
Комплексная профилактика включает в себя:
- Укрепление иммунитета.
- Сбалансированное питание, богатое витаминами.
- Плановое вакцинирование от ветряной оспы.
Постгерпетическая невралгия — серьёзное осложнение опоясывающего герпеса. По распространенности среди невропатической боли она занимает четвертое место после боли в спине, шейном/поясничном отделах позвоночника и диабетической полиневропатии.
В случае заражения вирусом требуется комплексное и своевременное лечение. Развившееся постгерпетическое осложнение может долгое время маскироваться под другие патологии и серьёзно снижать качество жизни больного.
Прогноз
При своевременном обращении прогноз благоприятный – подавляющее большинство случаев заканчивается выздоровлением. При прогнозировании исхода важно учитывать факторы риска, чем их больше, тем выше вероятность перехода в хроническую форму.
Переход в хроническую форму можно рассматривать как осложнение, поскольку интенсивные боли значительно влияют на образ и качество жизни больного.
К другим возможным осложнениям относятся изменение чувствительности кожи в месте высыпаний, присоединение вторичной инфекции, микоз,