Инсульт: клиника и лечение
Лечение острого инсульта будет успешнее, если обращение к врачу будет своевременным. Если у вас или близкого человека:
- беспокоит головокружение, тошнота слабость или онемение в конечностях;
- появились трудности при глотании, нарушены речевые функции;
- сонливость, неспособность адекватно реагировать на происходящее вокруг;
- невозможность сохранять устойчивое положение, нарушение сознания.
В этом случае можно вовремя заподозрить геморрагический или ишемический инсульт головного мозга, лечение которого нужно проводить только в условиях стационара.
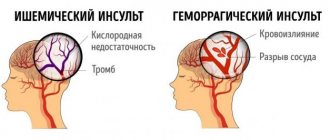
Симптомы ишемического и геморрагического инсульта
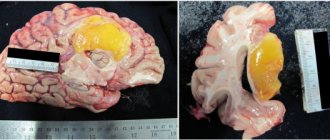
Первые признаки геморрагического инсульта и инфаркта мозга у мужчин и женщин отличаются. Ишемический инсульт (инфаркт мозга) в большинстве случаев развивается в течение нескольких секунд или минут, значительно реже на протяжении часов или дней. Он проявляется двигательными, чувствительными, речевыми и другими очаговыми неврологическими нарушениями, которые характерны для поражения одного из сосудистых бассейнов головного мозга. При инсульте, расположенном в стволе мозга, мозжечке или наличии обширных инфарктов в полушарии головного мозга наблюдается расстройство сознания, рвота и интенсивная головная боль.
Первые симптомы геморрагического инсульта головного мозга следующие:
- головные боли;
- головокружение, нарушение сознания;
- рвота;
- судороги.
При кровоизлиянии в мозг преобладает очаговая симптоматика:
- менингеальные, бульбарные, пирамидные симптомы;
- экстрапирамидная дисфункция;
- расстройства чувствительности;
- парез черепно-мозговых нервов;
- нарушения речи.
У пациентов с геморрагическим инсультом вначале преобладает общемозговая симптоматика, а затем присоединяются очаговые симптомы.
Эффективное лечение инсульта: инновационные технологии на страже вашего здоровья
Поэтому мировое медицинское сообщество разработало не только программу, цель которой предотвратить инсульт, лечение последствий и восстановление организма занимает большую долю в их исследованиях. Наши специалисты принимают активное участие в научных изысканиях и создали собственную результативную программу, которая в буквальном смысле поднимает на ноги больных. Современное лечение позволяет вернуть работоспособность конечностей, избавить от головокружений и нарушений функции разговорного аппарата. Конечно же, после того, как поставлен диагноз инсульт, лечение в стационаре становится обязательным.
Мы способны привнести в больничные условия атмосферу домашнего уюта и обеспечить психологический комфорт пациенту. Центр лечения инсульта гарантирует, что пациенту будет предоставлено все необходимое, включая оборудование для реабилитации и обследования, привлечение сторонних специалистов и исследования где-либо еще не понадобятся.
Проводится лечение инсульта в Москве, удобная транспортная развязка упрощает контакт родственников с больными, и дает им возможность навещать пациента столько, сколько можно и нужно.
Лечение инсульта: что предлагаем мы?
Для того чтобы нивелировать полностью инсульт головного мозга, лечение необходимо проводить под контролем высокопрофессиональных врачей. Специализация наших врачей:
- Ишемический инсульт головного мозга, лечение которого выполняется достаточно успешно даже очень сложных случаях, когда парализована одна сторона тела.
- Геморрагичекий инсульт – заболевание, течение которого не сопровождается параличом, но тем не менее требует мгновенной реакции врачей. Малейшее промедление или непрофессионализм может привести к инвалидизации, поэтому не стоит экспериментировать – звоните нам сразу же.
Попадая к нам в клинику, пациент сразу же проходит простую и перфузионную компьютерную томографию, а также томографию сосудов шеи. От результатов обследования зависит, каким будет медикаментозное лечение инсульта. Также, при необходимости, проводится инвазивная диагностическая ангиография, которая позволит определить расположение и размер тромба. Также, во время процедуры закупоренная артерия может быть очищена механическим способом.
В каждом конкретном случае, в зависимости от того, какой именно диагностирован инсульт, лечение стоимость может варьироваться. Схема восстановления разрабатывается индивидуально.
Если диагностирован инсульт головного мозга, то лечение может включать:
- Лекарственную терапию, которая позволит расширить просвет в сосуде и даст возможность крови течь свободно.
- Оперативное вмешательство, в том числе анатомическое шунтирование, аротидная эндартерэктомия сосудов головного мозга или установка стент-графтов в сонную артерию.
- Физиотерапию, восстановительное лечение после инсульта позволит обрести возможность вести полноценную жизнь. Специалисты по ЛФК занимаются с каждым пациентом по индивидуально разработанной программе избавления от последствий инсульта, лечение благодаря этому проходит еще быстрее и эффективней.
Мы не всегда можем предугадать развитие ситуации, но одно сказать можем точно – лечение инсульта в больнице проводится врачами, которые прилагают максимум усилий для достижения высокого результата. Мы работаем для того, чтобы вы жили полноценной жизнью.
Обследование пациентов с инсультом
При наличии первых симптомов и признаков инсульта или миниинсульта у мужчин и женщин неврологи Юсуповской больницы проводят комплексное обследование пациента. Неврологи используют как стандартную компьютерную, так и магнитно-резонансную томографию, но сначала выполняют компьютерную томографию как более быстрое исследование, которое позволяет исключить кровоизлияние в мозг. После выполнения магнитно-резонансной томографии в Юсуповской больнице результаты обоих исследований оценивает врач, который имеет большой опыт диагностики нарушений мозгового кровообращения в острой стадии.
Диффузионно-взвешенная МРТ позволяет врачам клиники неврологии Юсуповской больницы выявить очаговую ишемию головного мозга в самом начале развития, размеры и время возникновения инсульта. Во время исследования врач может увидеть небольшие очаги, включая те, которые располагаются в мозжечке и стволе головного мозга, плохо определяются при стандартной компьютерной томографии мозга. Перфузионно-взвешенная МРТ позволяет неврологам Юсуповской больницы оценить движение крови по сосудам головного мозга, объём ишемии при наличии первых признаков инсульта у мужчин и женщин.
- ангиографию;
- мультиспиральную томографию;
- магнитно-резонансную ангиографию;
- дуплексное сканирование позвоночных и сонных артерий (при первых симптомах инсульта спинного мозга);
- транскраниальную допплерографию церебральных артерий.
Мужчинам и женщинам с первыми признаками инсульта врачи Юсуповской больницы регистрируют электрокардиограмму, позволяющую выявить нарушения ритма, ишемию и другие изменения миокарда. При подозрении на поражение клапанов сердца, кардиомиопатию, аневризму желудочков сердца или внутрисердечный тромб выполняют трансторакальную электрокардиографию.
Малоинвазивное оперативное вмешательство: бережное лечение после ишемического инсульта
Одним из наиболее распространенных способов нивелировать последствия инсульта, лечение с применением такой технологии, как тромболизис. Во время ангиограммы вводится препарат непосредственно в то месте, где образовался тромб. Закупорка исчезает и кровообращение восстанавливается.
Дополнительно вводятся препараты, улучшающие обменные процессы в головном мозгу, для того, чтобы после инсульта лечение проходило быстрее и эффективнее. Промедление недопустимо, такой диагноз как инсульт лечению в стационаре поддается хорошо при своевременной реакции врачей, тогда, когда необратимые повреждения головной мозг еще не получил.
Дифференцированное лечение ишемического инсульта
В основе специфического (дифференцированного) лечения ишемического инсульта лежит реперфузионная терапия, направленная на восстановление просвета сосудистого русла. Среди методов лечения ишемического инсульта тромболитическая терапия относится к методу, эффективность которого доказана результатами крупных многоцентровых исследований. Первое исследование, проведенное Национальным институтом нервных болезней и инсульта в 1995 году, свидетельствовало о том, что внутривенное введение rt-PA в пределах 3 часов от начала ишемического инсульта значительно улучшает исход заболевания. В том же 1995 году были опубликованы и результаты Европейского исследования острого ишемического инсульта (ECASS-1), в котором изучалась эффективность rt-PA, назначаемого уже в течение 6 часов от начала инсульта в дозе 1,1 мг/кг. Наряду с клиническим улучшением у части пациентов был высок риск интрацеребрального кровоизлияния. Спустя три года появились результаты исследования ECASS-2, которое было выполнено с rt-PA в дозе 0,9 мг/кг в пределах 6-часового «терапевтического окна». Хорошее восстановление было констатировано у 54,3%, леченных rt-PA, по сравнению с 46% получавших плацебо. В другом большом исследовании эффективность rt-PA оценивалась при назначении в срок от 3 до 5 часов с момента появления первых симптомов инсульта. Результаты этого исследования, как и ECASS-2, показали, что частота развития интрацеребрального кровоизлияния несколько больше при назначении rt-PA в пределах 6 часов, чем 3 часов.
Исследование возможности тромболизиса в пределах от 0 до 6 часов с применением рекомбинантной проурокиназы, которую вводили локально в сосуд при ангиографически подтвержденном тромбозе средней мозговой артерии, показало, что тромболитическая терапия может быть эффективной до 6 часов от начала инсульта при условии тщательного отбора пациентов. Было предложено предпринимать меры к расширению «терапевтического окна» при проведении тромболизиса у больных с острым ишемическим инсультом. Эти и другие исследования позволили выработать рекомендации по проведению тромболитической терапии больным с острым ишемическим инсультом.
Показанием к ее проведению является острый ишемический инсульт длительностью 3 часа от начала заболевания у пациентов до 80 лет. Перед началом этого лечения необходимо провести КТ головного мозга для исключения геморрагического инсульта. Не рекомендуется проведение тромболизиса пациентам с тяжелым инсультом, с большими размерами инфаркта, с АД > 185/110 мм рт.ст., а также в том случае, если инсульт развился во сне. Поскольку тромболитические средства повышают риск кровотечения, эффективность и безопасность их применения должны быть обсуждены с пациентом и членами его семьи перед началом терапии.
Основным церебральным тромболитиком в настоящее время признан тканевой активатор плазминогена. Показано внутривенное введение активатора плазминогена (rt-PA) в дозе 0,9 мг/кг (10% дозы вводится болюсно, затем медленно в течение 60 мин) в первые 3 часа от начала инсульта. У отдельных пациентов возможно введение rt-PA в промежуток времени между 3 и 6 часами. Не рекомендуется внутривенное введение стрептокиназы, так как возникает высокая вероятность развития кровотечения. Больным с острой базилярной окклюзией и с окклюзией проксимального отдела средней мозговой артерии возможно внутриартериальное введение в условиях специализированных центров.
Физиотерапия: лечение инсульта, реабилитация в условиях стационара
Чем же еще поможет современная медицина? Инсульт, лечение и реабилитация должны быть разносторонними, в том числе и включать физиотерапию. Стимуляция нервной системы поможет восстановиться клеткам головного мозга и вернуть человеку утраченные функции.
После того как диагностирован инсульт левой стороны, лечение может включать:
- массаж;
- занятия с нейропсихологом и психотерапевтом;
- физические упражнения.
Не все, конечно же, зависит от врачей – восстановления будет быстрее, если сам пациент будет прикладывать максимум усилий и не опустит руки. Мы, со своей стороны, приложим максимум усилий для создания благоприятной атмосферы.
Страница носит информационный характер. Точный перечень оказываемых услуг и особенности проведения процедур узнавайте по телефонам.
Как победить инсульт
Как победить инсульт
О том, как распознать инсульт на ранних стадиях, кто входит в группу риска, и есть ли возможность уберечься от этого грозного заболевания, рассказала врач-невролог Мария Евгеньевна Сергиенко.
— Сегодня инсульт является одним из наиболее распространенных сердечно-сосудистых заболеваний. Во всем мире ежегодно происходит шесть миллионов инсультов, из них 450 тысяч — в России. Таким образом, каждые полторы минуты у одного из жителей нашей страны случается приступ. Цифры — очень большие.
Одновременно инсульт является одной из главных причин преждевременной смертности, занимая в списке Всемирной организации здравоохранения второе место после ишемической болезни сердца и обгоняя раковые заболевания.
У каждого пятого, перенесшего приступ, в течение года развивается повторное острое нарушение мозгового кровообращения, при котором вероятность летального исхода увеличивается. Вот почему Всемирный день борьбы с инсультом, который в этом году приходится на 29 октября, проводится с целью повышения осведомленности населения по профилактике и лечении этого заболевания.
Об основных причинах возникновения инсульта и о том, возможно ли их контролировать.
— Возраст — это один из неконтролируемых факторов риска. Известно, что с возрастом риск сердечно-сосудистой патологии возрастает. Следует отметить, что на сегодня инсульт «молодеет», то есть возрастной диапазон значительно сдвигается и включает в себя людей молодого трудоспособного возраста и даже детей. В молодом возрасте чаще встречаются геморрагические инсульты (кровоизлияния) при заболеваниях крови и сосудов (разрыв сосудистой аневризмы).
Но 80% всех инсультов являются ишемическими, то есть связаны с остро резвившейся закупоркой или с сужением сосуда.
Давайте разберём основные причины возникновения инсульта. Это артериальная гипертензия, высокий уровень холестерина, малоподвижный образ жизни, курение, избыточная масса тела, сахарный диабет, метаболический синдром.
Артериальная гипертензия — повышение уровня артериального давления выше определённого уровня, при котором возрастает риск сердечно-сосудистых заболеваний. Это цифровой критерий, который установлен на основании данных исследований, и на сегодня эти цифры 135/85 мм. рт. ст. Следует помнить, что человек длительное время способен переносить безболезненно колебания артериального давления в достаточно широких пределах. Однако, именно в этот бессимптомный период и происходят изменения в сосудистой стенке, её повреждение и отложение липидов, которые со временем становятся необратимыми, и лечить артериальную гипертензию нужно именно в этот период. При своевременном лечении артериальной гипертензии этот процесс можно остановить.
Чем выше уровень холестерина, особенно низкой плотности, тем выше риск сердечно-сосудистых катастроф. Это данные многочисленных исследований. Если мы снижаем его уровень, то тем самым мы уменьшаем и риск инсульта.
Из пищи мы получаем только 10% холестерина, большая часть его синтезируется в печени. Чем выше степень ожирения и калорийность пищи, тем больше холестерина вырабатывается.
Поэтому снижение калорийности пищи и увеличение физических нагрузок снижает синтез холестерина клетками печени. В образовании атеросклеротических бляшек в сосудах есть такой период необратимости. То есть даже если человек в этот период поменяет образ жизни, перестанет курить, снизит массу тела, процесс, если он уже запущен, может быть необратим. Поэтому если бляшек еще нет в сосудах, то модификация образа жизни может существенно отдалить период назначения лекарственной терапии статинами.
Недостаточная физическая активность — это значимый фактор риска. Какая она должна быть? Ответ очевиден — аэробная. То есть это ходьба, бег, плавание и другие двигательные виды активности. Нагрузки на выносливость, тренажёры, силовые нагрузки здесь не подойдут. Сколько нужно пройти в день? Десять тысяч шагов в сутки считается достаточной физической активностью. Вид активности зависит от состояния организма и возраста. Малоподвижный образ жизни ведёт к избыточной массе тела.
Можно ли оценить избыточную массу тела?
Существует два показателя: индекс массы тела (ИМТ) Он считается по формуле: вес в кг разделить на рост в м2. В норме ИМТ варьируется в пределах 20−25. Цифры от 25 до 30 это уже избыточная масса, больше 30 — ожирение. Однако, если человек обладает развитой мышечной массой, ИМТ также будет высоким, поэтому данный показатель оценивается по следующему показателю: окружность талии в см — оценивает абдоминальное ожирение. Для мужчин норма не более 100, для женщин не более 80 см.
Что такое метаболический синдром?
Это нарушение обмена веществ. Как предположить, что он у вас есть? Это сочетание одного основного показателя и двух любых дополнительных. Основной — это избыточная масса тела: объём талии и ИМТ. Дополнительные — артериальная гипертензия, повышение уровня липидов низкой плотности, триглицеридов, повышение уровня глюкозы натощак, выявленный сахарный диабет второго типа.
Если вы нашли у себя все критерии, то необходимо обратиться к врачу: терапевту, кардиологу, эндокринологу, которые скажут вам, как контролировать и лечить данное состояние и проведут дополнительное обследование.
Что делать для профилактики инсульта?
В первую очередь требуется повышать уровень физической активности и снижать массу тела.
Какие симптомы помогут нам заподозрить развитие инсульта?
Нарушение движений в руке и/или ноге, нарушение чувствительности, речи, зрительные нарушения, координации, выраженная головная боль, рвота, нарушение сознания. Следует помнить, что инсульт может проявляться самыми разнообразными симптомами, и это зависит от локализации поражения головного мозга. Главное помнить, что важную роль играет их быстрое или острое развитие, или появление их с утра при пробуждении человека. Важно оперативно обратится к врачу или вызвать службу скорой медицинской помощи, потому что время позволяет сохранить здоровую деятельность мозга.
Поделиться