Типы вегето-сосудистой дистонии (ВСД)
В зависимости от того, каким образом сердечно-сосудистая система реагирует на расстройство вегетативного отдела нервной системы, условно выделяют 4 типа ВСД: гипертонический, гипотонический, кардиальный и смешанный. Более подробное изучение признаков вегето-сосудистой дистонии позволило выделить еще 3 типа расстройства: ваготония, ВСД по церебральному типу и соматоформная дисфункция.
Данная типология является устаревшей, тем не менее, она позволяет классифицировать все симптомы ВСД. Проблема постановки диагноза вегетативной дисфункции стоит остро, и пациенты нередко становятся жертвами незнания или невнимания врачей. Давайте разберемся, какие симптомы могут говорить о наличии той или иной формы вегетативной дисфункции.
Профилактика вегетососудистой дистонии
Врач поможет устранить причину и проявления болезни, но только сам пациент может позаботиться о сохранении своего здоровья.
В период ремиссии необходимо придерживаться основных правил:
- Больше гулять, двигаться, заниматься спортом в меру возможностей.
- Питаться дробно и регулярно малыми порциями.
- Включить в меню сезонные фрукты, овощи, ягоды.
- Отказаться от вредных привычек, в том числе от употребления крепкого чая и кофе.
- Проходить ежегодный медицинский осмотр.
- Своевременно лечить любые заболевания.
- Избегать стрессовых ситуаций.
ВСД по кардиальному типу
При кардиологической (как и при гипертонической) форме вегетативной дисфункции, диагностика скорее всего покажет явную симпатикотонию, то есть функциональное напряжение работы симпатического отдела ВНС. Отличительная черта ВСД по кардиальному типу – боли в области сердца (колющие, давящие или жгучие ощущения в области грудной клетки). Признаки могут напоминать симптомы приступа стенокардии или инфаркта миокарда. Но при обследовании сердечных патологий не выявляется.
Для кардиального типа реакции на вегето-сосудистое расстройство характерны: тахикардия, аритмия сердца, ложные боли в области сердца, а также дыхательная аритмия и приступы удушья. Важно понимать, что при ВСД боль в области сердца не является предвестником сердечного приступа и никак не влияет на сердечно-сосудистую систему, что подтвердит эхокардиограмма пациента. В качестве диагностики этого типа ВСД очень эффективна кардиоритмография.
ВСД по смешанному типу
В зависимости от того, каким образом сердечно-сосудистая система реагирует на расстройство вегетативного отдела нервной системы, условно выделяют 3 типа ВСД, описанные выше. Но, как правило, вегетососудистая дистония включает в себя симптомы сразу нескольких типов.
Для смешанного типа характерно сочетание вышеперечисленных симптомов. «Скачет» артериальное давление, человек чувствует себя то подавленным, то раздраженным, испытывает то слабость, то чрезмерное эмоциональное перевозбуждение, резко меняется настроение. При смешенном типе ВСД может проявить себя весь спектр симптомов: аритмия сердца и дыхания, панические атаки, боли с расплывчатой локализацией. Этот тип вегетативного расстройства встречается наиболее часто.
Клиника заболевания
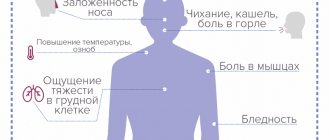
Наиболее часто в начале развития такой патологии, как нейроциркуляторная дистония, симптомы проявляются слабо и не указывают прямо на поражение вегетативной системы. Наиболее часто выделяют такие неспецифические симптомы как:
- головные боли;
- выраженная слабость;
- потливость;
- сонливость;
- шум в ушах и головокружение;
- паника без причины;
- обморочные состояния и ощущение приближающейся потери сознания,
- перепады настроения;
- тревожность;
- изменение работы сердца, проявляющееся урежением или учащением сердцебиения;
- скачки артериального давления и температуры.
- Нарушения сна
Возможно появление приступа нейроциркуляторной дистонии: симптомы будут включать резкую слабость, тошноту, гипотермию, головную боль, неприятные ощущения в животе, гипотензию, потливость и др.
У людей старше 50 лет часто более выражено протекает обострение нейроциркуляторной дистонии: симптомы будут более разнообразными и часто включают признаки имеющихся хронических заболеваний.
ВСД по ваготоническому типу
Ваготония характеризуется большим разнообразием симптомов, что может вызвать подозрение на серьезные заболевания сердца, эндокринной или дыхательной системы, болезни желудочно-кишечного тракта или даже психики. Тщательное обследование не выявляет никаких патологий в органах и системах организма. И в качестве «диагноза исключения» пациенту ставят диагноз «ВСД по ваготоническому типу». Действительно, разнообразные симптомы, которые не укладываются в единый патологический процесс, вызваны ваготонией – гипертонусом блуждающего нерва («вагуса»). Блуждающий нерв регулирует деятельность органов, желез и сосудов, а повышение его тонуса вызывает спазм гладкой мускулатуры по всем структурам организма.
При данном типе ВСД преобладает активность парасимпатического отдела нервной системы (над симпатической), что подтвердит диагностика КРГ. Человек становится апатичным, неуверенным в себе, подозрительным, страдает ипохондрией, подозревая у себя наличие самого страшного и, может быть, еще неизвестного заболевания. Нередко ухудшается память на конкретные вещи: цифры, даты, подробности, — снижается умственная активность.
Физические симптомы – это брадикардия, гипотония, вестибулярные нарушения (головокружения и обмороки), быстрая утомляемость, одышка, бледная кожа, холодные конечности, нелокализованные боли в животе и груди. Несмотря на разбитое состояние, человек испытывает трудности с засыпанием и плохо спит в течение ночи. В запущенных случаях у пациентов возникают панические атаки, депрессии и суицидальные наклонности. Симптомы могут проявляться в комплексе, а могут носить локализованную форму — когда жалобы ограничены одной из систем органов. Болезнь может протекать хронически или проявляться в виде вспышек, вегетативных кризов, когда состояние резко ухудшается. У детей-ваготоников патология также проявляется обилием аллергических реакций.
Лечение ВСД
Медикаментозное лечение
Медикаментозную терапию подбирают с учетом конкретных жалоб пациента и результатов его обследования. Врач может назначить препараты:
- повышающие или понижающие давление;
- нормализующие сердечный ритм;
- устраняющие головную боль и бессонницу;
- способствующие активному пищеварению и т. д.
Лечение вегетососудистой дистонии у женщин может включать прием гормональных препаратов, если причиной плохого самочувствия является дисбаланс в организме, нарушения цикла.
Психотерапия
Большую роль в лечении вегетососудистой дистонии играет стабилизация психоэмоционального фона пациента. Врач назначает комплексную терапию основного заболевания и может направить пациента на консультацию клинического психолога. Если ВСД проявляется в легкой форме, можно устранить дисфункцию вегетативной нервной системы простым изменением образа жизни. Пациенту рекомендуют избегать стрессов, больше гулять, высыпаться. При необходимости назначают легкие седативные препараты растительного происхождения.
Физиотерапия
Курс процедур помогает восстановить тонус кровеносных сосудов, нормализовать обмен веществ, снять воспаление и уменьшить боль. Частоту и продолжительность сеансов подбирают индивидуально.
Для лечения ВСД используют:
- лазерную терапию;
- магнитотерапию;
- индуктометрию с дарсонвализацией;
- электрофорез с электросном.
Положительный эффект дает массаж с иглорефлексотерапией. Во время сеанса пациент расслабляется, уходит чувство тревоги, отступает стресс. Иглоукалывание должен проводить опытный врач-рефлексотерапевт. С помощью тонких игл он стимулирует биологически активные точки на теле человека. Помимо активации кровообращения, уменьшения спазма мышц, аккупунктура способствует выработке кортизола и серотонина – гормонов, непосредственно влияющих на эмоциональное состояние человека.
Диетотерапия
Не существует специальной диеты для лечения ВСД. Если заболевание сопровождается плохим пищеварением или патологией желудочно-кишечного тракта, врач назначит соответствующее меню. В остальных случаях пациентам рекомендуется придерживаться принципов правильного питания. Стоит ограничить употребление соли, копченых, жирных продуктов, жареной еды, фастфуда. Нельзя переедать на ночь, чтобы переполненный желудок не повлиял на сон. Предпочтение отдают продуктам, богатым магнием и кальцием.
Важно понять, что вегетососудистая дистония – это не болезнь, а симптомо-комплекс, который может свидетельствовать о начинающихся проблемах со здоровьем. Особенность расстройства в том, что слаженная работа врача и пациента позволяет значительно ослабить проявления патологии или вовсе от нее избавиться.
ВСД по церебральному типу
При вегето-сосудистой дистонии по церебральному типу нарушается тонус сосудов головного мозга. Сосуды спазмируются, что приводит к нарушению кровоснабжения и питания головного мозга. Клеткам не хватает кислорода, и отток крови ухудшается.
Первостепенные симптомы – это головные боли, головокружения, ухудшение зрения, шум и стук в ушах, тошнота. Проявляться могут и другие симптомы ВСД: боли в области сердца, тахикардия, неустойчивость работы сосудов (приступы жара, потливости, бледность кожи), затрудненное дыхание, одышка и ряд других симптомов. На данных кардиоритмографии при ВСД по церебральному типу будет выражена гиперактивностью волн от вегетативных центров головного мозга и, возможно, симпатических волн.
Нейроциркуляторная дистония: актуальные вопросы диагностики и лечения
Нейроциркуляторная дистония (НЦД)— заболевание, относящееся к группе функциональных и проявляющееся сердечно-сосудистыми, респираторными и вегетативными расстройствами, астенией, плохой переносимостью стрессов и физических нагрузок. Заболевание течет волнообразно, с периодами обострений и ремиссий, имеет благоприятный прогноз, поскольку при нем не развиваются застойная сердечная недостаточность и жизнеопасные нарушения ритма сердца.
Данные о частоте НЦД разноречивы. В лечебной практике заболевание диагностируют у трети лиц, обследованных по поводу сердечно-сосудистых жалоб. Чаще болеют женщины молодого возраста.
Этиология и патогенез
Среди предрасполагающих факторов значение имеют наследственно-конституциональные особенности, особенности личности, периоды гормональной перестройки (дизовариальные расстройства, аборт, беременность, климактерический период), образ жизни. Факторы, вызывающие заболевание: психогенные (нервно-эмоциональные стрессы, неблагоприятные социально-экономические условия), физические и химические воздействия (инсоляция, жаркий климат, вибрация), хронические интоксикации, в т. ч. алкогольная и табачная, инфекции верхних дыхательных путей и носоглотки, гиподинамия, умственное и физическое переутомление.
Взаимодействие этих факторов приводит к нарушению нейрогормонально-метаболической регуляции. Ведущим звеном становится, по-видимому, поражение гипоталамических структур, осуществляющих интегративную роль. Нарушения регуляции проявляются в виде дисфункции симпатоадреналовой и холинергической систем, изменения чувствительности периферических рецепторов, когда на обычную секрецию катехоламинов отмечается гиперактивный ответ. Нарушаются функции гистамин-серотониновой и калликреинкининовой систем, водно-электролитный обмен. Тормозятся процессы микроциркуляции, что приводит к гипоксии тканей.
Расстройство нейрогормональной регуляции сердца приводит к неправильной реакции на раздражители, что выражается в неадекватности тахикардии, колебании тонуса сосудов (повышении или снижении АД), росте минутного объема сердца (гиперкинетический тип кровообращения), спазмах периферических сосудов.
Классификация
Имеется рабочая классификация Маколкина В. И. и Аббакумова С. А.
- Этиологические формы:
– эссенциальная (конституционально-наследственная); – психогенная (невротическая); – инфекционно-токсическая; – связанная с физическим напряжением; – обусловленная физическими и профессиональными факторами.
- Клинические синдромы:
– кардиалгический; – тахикардиальный; – гипертонический; – гипотонический; – периферические сосудистые нарушения; – вегетативные кризы; – респираторный; – астенический; – миокардиодистрофия.
- Степень тяжести:
– легкая; – средняя; – тяжелая.
Диагностика
Проявления болезни полиморфны, выраженность симптомов вариабельна. Они в ряде случаев напоминают признаки других сердечно-сосудистых заболеваний, что может затруднить распознавание НЦД.
- Отмечают боли в области сердца (ноющие, колющие). Продолжительность их различна: от мгновенных («прокалывающих») до монотонных, длящихся часами и сутками. Боль локализуется в области верхушки сердца, реже — чуть ниже левой подключичной области или парастернально. Отмечается миграция болей. Возникновение болей связано с переутомлением, волнением, изменением погоды, приемом алкоголя. У женщин боль иногда возникает в предменструальный период. Боли могут возникать также при вегетативных пароксизмах (кризах), сопровождающихся сердцебиением и повышением артериального давления (АД), обычно сопровождаются чувством тревоги, снижением настроения. Приступообразная интенсивная боль сопровождается страхом и вегетативными нарушениями в виде чувства недостатка воздуха, потливостью, чувством внутренней дрожи. Больные охотно принимают настойку валерианы или боярышника. Прием нитроглицерина боли не купирует.
- Некоторые больные предъявляют жалобы на учащенное поверхностное дыхание, чувство неполноты вдоха, желание глубоко вдыхать воздух («тоскливый вздох»). Возможно чувство «комка» в горле или сдавливания его. Больному трудно находиться в душном помещении, возникает потребность открывать окна. Эти явления сопровождаются чувством тревоги, головокружениями, боязнью задохнуться. Подобный синдром может трактоваться как проявление дыхательной или сердечной недостаточности.
- Больные отмечают сердцебиение, ощущения усиленной работы сердца, сопровождающиеся чувством пульсации сосудов шеи, головы, появляющиеся в момент нагрузки или волнения, а иногда ночью, от чего больной просыпается. Сердцебиение провоцируется волнением, физической нагрузкой, приемом алкоголя.
- Астенический синдром выражается в снижении работоспособности, ощущении слабости, повышенной утомляемости.
- Периферические сосудистые расстройства проявляются головными болями, «мельканием мушек» перед глазами, головокружениями, чувством похолодания конечностей.
- Больные могут сообщать о колебаниях АД (снижении или повышении, обычно не превышающем 160–170/90–95 мм рт. ст.). Кроме того, периоды повышенного АД кратковременны.
- У части больных отмечают повышение температуры тела до 37,2–37,5°С, различия температуры в правой и левой подмышечной впадинах, снижение температуры кожи конечностей («ледяные руки»).
- Вегетативные кризы проявляются дрожью, ознобом, головокружением, потливостью, чувством нехватки воздуха, безотчетным страхом. Такие состояния возникают обычно ночью, длятся от 20–30 мин до 2–3 ч и нередко заканчиваются обильным мочеиспусканием или жидким стулом. Такие состояния обычно купируются самостоятельно или приемом медикаментов (седативных препаратов, бета-адреноблокаторов). С течением времени выраженность симптоматики уменьшается, кризы появляются реже и могут полностью исчезнуть.
Тяжесть течения определяется сочетанием различных параметров: выраженностью тахикардии, частотой вегетативно-сосудистых кризов, болевым синдромом, толерантностью к физическим нагрузкам.
Физикальное обследование
Выявляется много признаков сердечно-сосудистых и вегетативных нарушений, однако они малоспецифичны. Часть больных напоминают страдающих гипертиреозом (блестящие глаза, тревожность, тремор), другие, напротив, унылы, с тусклым взором, адинамичны. Повышенная потливость ладоней, ног, подмышечных впадин также встречается часто. Гиперемия лица, кожи, груди, легко возникающий дермографизм или даже «нервная» крапивница выявляются у многих больных при первом осмотре, часто встречается немотивированная и очень живая «игра зрачков». О высокой реактивности сосудистой системы свидетельствует стойкий дермографизм. Конечности холодные, иногда бледные, синюшные. Отмечается частое, поверхностное дыхание, больные преимущественно дышат ртом (в связи с чем часто сохнут слизистые оболочки верхних дыхательных путей). Многие больные не могут сделать форсированный выдох. У части больных обнаруживается усиленная пульсация сонных артерий как проявление гиперкинетического состояния кровообращения.
Пальпаторно в прекордиальной области, особенно в III–IV межреберье по среднеключичной линии и слева парастернально, определяются участки болезненности межреберных мышц (в 50% случаев), как правило, в периоды обострения болезни. При аускультации сердца нередко у левого края грудины и на основании сердца выслушивается дополнительный тон в систоле (в ее начале— тон изгнания, а в конце — систолический щелчок).
Наиболее частым аускультативным признаком является систолический шум (приблизительно в 70% случаев). Этот шум весьма типичен— слабый или умеренный, с большой областью звучания от верхушки сердца до основания (максимум звучания в III–IV межреберье у левого края грудины).
Особенностью пульса у лиц с НЦД является его лабильность: легкость возникновения тахикардии при незначительных эмоциях и физических усилиях. Нередко тахикардия возникает при ортостатической пробе или усиленном дыхании. У многих больных разница пульса в клино- и ортостазе может составлять 100–200% исходного. Частота пульса у лиц с НЦД достигает 120–130 уд/мин. Эпизоды суправентрикулярной тахикардии и пароксизмы мерцания предсердий редки.
АД лабильно, поэтому на результаты его однократного измерения лучше не полагаться. Часто первое измерение показывает некоторое превышение верхней границы нормы, но уже через 2–3 мин давление возвращается в пределы нормального. Может определяться асимметрия АД на правой и левой конечностях. При пальпации живота в 1/3 случаев отмечается нерезкая разлитая болезненность в эпигастрии или вокруг пупка.
Лечение
1. Этиологическое лечение
Необходимо устранить воздействие стрессовых ситуаций (нормализовать семейные отношения, устранить конфликтные ситуации на работе). При инфекционно-токсической форме НЦД важная роль принадлежит санации полости рта, лечению очагов хронической инфекции, своевременной тонзиллэктомии. При НЦД, обусловленной физическими и профессиональными факторами, необходимо исключение профессиональных вредностей, в некоторых случаях — рациональное трудоустройство.
2. Рациональная психотерапия, аутотренинг
Нередко она может быть гораздо эффективнее, чем медикаментозное лечение. Врач должен объяснить больному суть заболевания, подчеркнуть его доброкачественность, благоприятный прогноз и возможность выздоровления. В некоторых случаях психотерапию целесообразно проводить в присутствии родственников больного с тем, чтобы проинформировать их о сути заболевания и возможности его излечения. Больного следует научить формулам самовнушения, позволяющим уменьшить неприятные субъективные проявления болезни. Самовнушение должно сочетаться с аутотренингом и миорелаксацией.
3. Нормализация нарушенных функциональных взаимоотношений лимбической зоны мозга, гипоталамуса и внутренних органов
3.1. Применение седативных средств
Валериана и трава пустырника обладают не только успокаивающим действием, но и «стволовым» эффектом, т. е. нормализуют функцию ствола мозга и гипоталамуса. Корень валерианы или трава пустырника принимаются в виде настоев (из 10 г на 200 мл воды) по 1/4 стакана 3 раза в день и на ночь в течение 3–4 недель.
3.2. Лечение транквилизаторами
Транквилизаторы обладают анксиолитическими свойствами, снимают чувство страха, тревоги, эмоциональной напряженности. Элениум назначается по 0,005–0,01 г 2–3 раза в день. Диазепам (Седуксен, Реланиум) — назначается в дозе 2,5–5 мг 2–3 раза в день, при выраженном чувстве страха разовая доза может быть повышена до 10 мг; препарат снижает частоту симпатоадреналовых кризов. Феназепaм — является высокоактивным транквилизирующим препаратом, рекомендуется принимать по 0,5 мг 2–3 раза в день. Оксазепам (Нозепам, Тазепам) — принимается по 0,01 г 2–3 раза в день. Медазепам (Мезапам, Рудотель) — принимается по 0,01 г 2–3 раза в день. Тофизопам (Грандаксин) — дневной транквилизатор, применяется по 0,05–0,1 г 2–3 раза в день. Транквилизаторы принимаются в течение 2–3 недель, они особенно показаны перед стрессовыми ситуациями. В последние годы стали применяться такие препараты, как Афобазол (дневной безрецептурный траквилизатор, не вызывающий сонливости) и Тенотен (гомеопатический препарат, содержащий микродозы антител к мозговому белку S-100).
3.3. Комбинированные препараты «Беллоид» и «Белласпон»
Они уменьшают возбудимость адренергических и холинергических структур, оказывают успокаивающее влияние на гипоталамическую зону мозга. Являются своего рода «вегетативными корректорами», нормализуя функцию вегетативной нервной системы. Беллоид — в 1 таблетке препарата содержится 30 мг бутобарбитала, 0,1 мг алкалоидов белладоны, 0,3 мг эрготоксина. Назначается по 1 таблетке 2–3 раза в день. Белласпон (Беллатаминал) — 1 таблетка содержит 20 мг фенобарбитала, 0,3 мг эрготамина, 0,1 мг алкалоидов белладонны. Назначаются по 1–2 таблетки 2–3 раза в день.
3.4. Антидепрессанты
Они показаны прежде всего при депрессии. Возможны маскированные депрессии, когда сама депрессия «маскируется» разнообразными соматоневрологическими нарушениями. Такую маскированную (первичную) депрессию следует отличать от вторичной депрессии при НЦД. Применение антидепрессантов должно быть дифференцированным. В случае тревожной, ажитированной депрессии показан амитриптилин (Триптизол) по 50–75 мг/сут; при астенических формах депрессии — имипрамин (Имизин, Мелипрамин) по 50–100 мг/сут. При выраженных ипохондрических явлениях назначают Терален по 20–40 мг/сут, Сонапакс по 30–50 мг в сутки. При нетяжелой депрессии можно применить Азафен в дозе 0,075–0,125 г в сутки. Из более современных препаратов надо отметить циталопрам (Ципрамил), флуоксетин (Прозак), пароксетин (Рексетин), пирлиндол (Пиразидол). Дозы антидепрессантов следует «титровать», начиная с малых (1/2 таблетки на прием) и постепенно повышая до оптимальных. Лечение продолжается около 4–6 недель. По мере уменьшения депрессии дозы антидепрессанта снижаются.
3.5. Ноотропные препараты
Улучшают энергетические процессы и кровоснабжение мозга, повышают устойчивость к гипоксии, активируют интеллектуальные функции, улучшают память, что особенно важно для больных НЦД, занимающихся умственной деятельностью. Показаны при наличии признаков адинамии, астении, ипохондрических нарушений. Они могут быть применены как вспомогательные средства при лечении депрессивных состояний, резистентных к антидепрессантам. Пирацетам (Ноотропил) — назначается в капсулах или таблетках по 0,4 г 3 раза в сутки в течение 4–8 недель. При необходимости можно повысить дозу до 0,8 г 3 раза в день. Более современными и мощными средствами являются Фенотропил, Пантокальцин. Мягкое действие оказывает и хорошо переносится Пикамилон.
3.6. Цереброангиокорректоры
Они нормализуют мозговое кровообращение, что положительно влияет на функциональное состояние лимбической зоны мозга и гипоталамуса. Эти средства особенно целесообразны при ангиодистонических головных болях, головокружениях, шейном остеохондрозе.
Кавинтон (винпоцетин) — применяется в таблетках по 0,005 г по 1–2 таблетки 3 раза в день в течение 1–2 месяцев.
Стугерон (циннаризин) — назначается в таблетках по 0,025 г по 1–2 таблетки 3 раза в день в течение 1–2 месяцев.
Инстенон форте — по 1 таблетке 2 раза в сутки в течение не менее 1 месяца.
4. Снижение повышенной активности симпатоадреналовой системы
Нормализация тонуса симпатоадреналовой системы является патогенетическим методом лечения гипертензивного варианта НЦД, характеризующегося высокой симпатикотонией. С этой целью применяют бета-адреноблокаторы.
Наиболее часто применяется пропранолол (Анаприлин, Индерал, Обзидан) в суточной дозе от 40 до 120 мг. Курс лечения бета-адреноблокаторами длится от 2 недель до 5–6 месяцев, в среднем 1–2 месяца. После достижения терапевтического эффекта дозу снижают вдвое или втрое. В периоды улучшения состояния бета-адреноблокаторы можно отменить.
Фитотерапия
Она способствует нормализации гипоталамо-висцеральных взаимоотношений, деятельности сердечно-сосудистой системы, сна. Рекомендуются следующие сборы.
Сбор № 1: ромашка лекарственная (цветы) 10 г, ландыш майский (цветы) 10 г, фенхель (плоды) 20 г, мята перечная (листья) 30 г, валериана (корень) 40 г. Две чайные ложки измельченного сбора залить 1 ст. воды, настоять в течение 3 ч, прокипятить, остудить, процедить. Принимать по 40 мл (2,5 ст. ложки) 5 раз в день.
Сбор № 2: пустырник (трава) 20 г, валериана (корень) 20 г, календула (цветки) 20 г, тмин (плоды) 20 г, укроп (семена) 20 г. 1 чайную ложку сбора залить 1 стаканом кипятка, настоять 2 ч, процедить. Принимать по 1 столовой ложке 4–5 раз в день.
Сбор № 3: боярышник (цветки) 20 г, ландыш (цветки) 10 г, хмель (шишки) 10 г, мята перечная (листья) 15 г, фенхель (плоды) 15 г, валериана (корень) 20 г. 1 столовую ложку измельченного сбора залить 1 стаканом холодной кипяченой воды, настоять в прохладном месте в течение 3 ч, затем сварить, остудить, процедить. Принимать по 1/4 стакана 4 раза в день за 20 мин до еды.
Улучшение при фитотерапии наступает через 2–3 недели, однако стойкий эффект достигается лишь в случае длительного регулярного приема настоев трав (в течение 6–8 месяцев). Через 1–2 месяца на фоне хорошего самочувствия можно делать перерывы на 7–10 дней, а после перерыва менять сборы. С профилактической целью (даже при удовлетворительном состоянии) рекомендуется прием сборов в течение 2 месяцев 2 раза в год — весной и осенью.
Современным комбинированным фитопрепаратом с седативным действием является Персен. Он состоит из корня валерианы, мяты перечной и мяты лимонной. Корневища с корнями валерианы содержат эфирное масло с монотерпенами, сексвитерпенами и менее летучими валериановыми кислотами, гамма-аминобутировой кислотой (GABA), глутамином и аргинином, используются при повышенной нервной возбудимости, оказывают седативное действие и улучшают засыпание.
Листья мелиссы оказывают успокаивающее и карминативное действие.
Активными ингредиентами, содержащимися в листьях мелиссы, являются эфирные масла, монотерпеновые альдегиды, такие как гераниевое, неролиевое и цедратное масла, флавоноиды, глюкозиды, монотерпены, танины (розмариновая кислота), тритерпеновые кислоты и горькие субстанции. Листья мяты перечной оказывают спазмолитическое действие на гладкие мышцы желудочно-кишечного тракта, а также желчегонное и карминативное действие. К основным активным ингредиентам, содержащимся в листьях мяты перечной, относятся эфирное масло с ментолом, флавоноиды, фенольная и тритерпеновая кислоты.
Персен применяется в качестве успокаивающего средства при повышенной нервной возбудимости, нарушениях сна, бессоннице, раздражительности; чувстве внутреннего напряжения. Персен представлен двумя лекарственными формами — Персен таблетки и Персен форте капсулы. Взрослым и подросткам старше 12 лет препарат назначают по 2–3 таблетке или по 1–2 капсуле. Препарат принимают 2–3 раза в сутки.
При бессоннице — по 2–3 таблетке или 1–2 капсуле за час до сна.
Детям в возрасте от 3 до 12 лет препарат назначают только под наблюдением врача и только в виде таблеток. Доза зависит от массы тела пациента, в среднем по 1 таблетке 1–3 раза в сут.
Решение о целесообразности применения препарата при беременности (особенно в I триместре) и в период лактации (грудного вскармливания) следует принимать только после оценки предполагаемой пользы для матери и потенциального риска для плода и ребенка.
Длительность лечения не ограничена. Даже при длительном приеме таблеток или капсул не возникает зависимости.
При отмене Персена синдром абстиненции не развивается.
При применении препарата возможно снижение быстроты реакции, поэтому его прием перед занятиями, требующими повышенного внимания, не рекомендуется.
Мы располагаем опытом курсового применения препарата «Персен» в течение 3 недель у 16 пациентов, у 10 из которых была НЦД по кардиальному типу, у 6 — астеноневротический синдром на фоне соматических заболеваний. Возраст пациентов колебался от 25 до 45 лет, среди них было 3 мужчин и 13 женщин. В контрольной группе (n=10), сопоставимой по полу и возрасту с основной, применялась спиртовая настойка валерианы по 30 капель 3 раза в день.
В процессе лечения было установлено, что в группе использования Персена значимо более быстро уменьшился уровень тревожности по шкале Тейлора, нормализовался вегетативный индекс Кердо, снизилась выраженность цефалгий и кардиалгий по визуальной аналоговой шкале (ВАШ), повысилось качество жизни (КЖ) по сравнению с группой сравнения.
Физиолечение, бальнеотерапия, массаж, иглорефлексотерапия
В целях регулирующего воздействия на ЦНС, уменьшения проявлений кардиалгического синдрома, экстрасистолии применяют электросон. Для получения успокаивающего эффекта его назначают с частотой 10–25 Гц, от 20 до 40 мин ежедневно, курс лечения 15 сеансов. При НЦД по гипотоническому типу электросон назначают с постепенно возрастающей (через 3–4 сеанса) частотой импульсов (10–40 Гц).
При гипертензивном синдроме проводят электрофорез 5–10% раствора натрия или калия бромида, 5% раствора магния сульфата, 1% раствора Эуфиллина, 2% раствора папаверина, 1% раствора Дибазола, Анаприлина (40 мг на процедуру) по методике общего воздействия либо по воротниковой методике.
При гипотонии можно применять электрофорез кофеина. Процедуры длительностью 10–20 мин проводят при силе тока 5–7 мА, через день. Курс лечения 15 процедур. При выраженной астении применяют гальванический воротник по Щербаку, длительность процедуры 10–20 мин, через день, курс лечения состоит из 15–20 процедур. При выраженных проявлениях кардиалгического синдрома рекомендуется электрофорез 5–10% раствора Новокаина, 0,5–1% раствора никотиновой кислоты преимущественно по методике общего воздействия или по кардиальной методике (электроды помещают на область сердца и в межлопаточной области).
При аритмическом синдроме назначается электрофорез 5% раствора Новокаина, 2% раствора Панангина или Анаприлина по кардиальной методике. При выраженных клинических проявлениях гипоталамической дисфункции, вегетативно-сосудистых пароксизмах можно рекомендовать интраназальный электрофорез Реланиума. Курс лечения— 10 процедур.
Положительное влияние на больных НЦД оказывают водные процедуры. Применяют различные души, обливания, сухие и влажные обертывания. Выраженное седативное действие оказывают ванны валериановые, хвойные, кислородные, азотные и жемчужные (температура 36–37°С) продолжительностью 8–15 мин. Ванны назначаются через день, курс лечения— 10–12 ванн.
При резком преобладании возбуждения, кардиальном и аритмическом синдромах показаны гидропроцедуры индифферентной температуры (35–36°С), при гипотензивном— более низких температур (32–33°С). При гипертензивном и кардиальном типах НЦД рекомендуются ванны радоновые, сероводородные, йодобромные; при гипотензивном варианте — углекислые, йодобромные. Температура воды во всех ваннах 35–36°С, продолжительность 8–15мин, ванны назначаются через день, курс лечения— 10 ванн.
При выраженном преобладании процессов возбуждения лучшее действие оказывают радоновые и азотные ванны, при астении — углекислые. Радоновые и йодобромные ванны целесообразны также при остеохондрозе. При преобладании церебральных симптомов в качестве отвлекающей процедуры рекомендуются местные ванны: ножные (пресные, горчичные), температура воды в ванне 40–42°С, продолжительность — 10–15 мин. С этой же целью назначают парафиновые аппликации на стопы (температура парафина 50–55°С) по 20–30 мин через день, курс — 10 процедур.
Получила распространение в лечении больных НЦД аэроионотерапия. Используются аэроионизаторы для индивидуального («Овион-С») и коллективного пользования («люстра Чижевского»). В процессе ионизации воздуха образуются аэроионы с преобладанием аэроионов отрицательного знака. Больные находятся на расстоянии 70–100 см от прибора, продолжительность сеанса 20–30 мин, в течение этого времени больной вдыхает воздух, заряженный отрицательными ионами. Курс лечения составляет 12–14 сеансов. Под влиянием аэроионотерапии отмечаются снижение АД (на 5–20 мм рт. ст.), урежение сердечных сокращений, повышение газообмена, увеличение потребления кислорода, исчезновение бессонницы, уменьшение головных болей, слабости.
Массаж оказывает положительное влияние на больных НЦД. Больным полезен общеукрепляющий массаж, рекомендуется осторожный массаж шейного и грудного отделов позвоночника при остеохондрозе этих отделов. Эффективным методом лечения НЦД является точечный массаж, который может выполнить сам больной и его родственники.
Иглорефлексотерапия нормализует функциональное состояние центральной и вегетативной нервной системы; устраняет вегетативно-сосудистую дистонию; повышает адаптационные возможности организма; улучшает метаболизм и функцию внутренних органов; оказывает анальгезирующее действие, купирует цефалгии и кардиалгии; нормализует АД. Иглорефлексотерапия может проводиться по классическому методу или в виде электроакупунктуры. Обычно применяется тормозной вариант ИРТ с постепенным увеличением числа точек. Первый курс включает 10 сеансов, после 2-недельного перерыва назначается второй и через 1,5 месяца — третий курс.
При иглорефлексотерапии для восстановления функций центральной нервной системы, снятия эмоционального напряжения, получения седативного эффекта используются точки цзу-сань-ли (36Е), шэнь-мень (7С), шень-тин (24VG). Для снятия болевого синдрома в области сердца, головных болей с их отражением на мышцы шеи, лица используется анальгезирующий эффект точек тянь-ту (22VС), сан-инь-цзяо (6RР), фэн-чи (20VВ), бай-хуэй (20VG), вай-гуань (5ТR), для снижения АД — точки вай-гуань (5ТR), нэй-тин (44Е), для нормализации сердечного ритма— сан-инь-цзяо (6RР). Под влиянием ИРТ значительное улучшение состояния наблюдается у 65–70% больных.
Лечение адаптогенами
Больные НЦД весьма чувствительны к изменениям погоды, привычному режиму физической активности, плохо адаптированы к отрицательным психоэмоциональным ситуациям. Адаптогены — это препараты растительного происхождения, которые оказывают тонизирующее действие на ЦНС и функции организма в целом, повышают выносливость к физическим и психическим нагрузкам, резистентность к респираторным вирусным инфекциям, благоприятно влияют на метаболические процессы и иммунную систему.
Настойка женьшеня — назначается по 20–25 капель 3 раза в день; экстракт элеутерококка — по 20–30 капель 3 раза в день; настойка лимонника — по 25–30 капель 3 раза в день; настойка аралии — по 30–40 капель 3 раза в день; Сапарал (сумма гликозидов-аралозидов, получаемых из корней аралии) — по 0,05 г 3 раза в день.
Кроме адаптогенов растительного происхождения применяются также Пантокрин (жидкий спиртово-водный экстракт из неокостенелых рогов марала, изюбра или пятнистого оленя) — назначается по 30 капель 3 раза в день; Цыгапан (экстракт из пантов самцов северного оленя) — по 1 таблетке 2 раза в день.
Адаптогены могут повысить АД, при его повышении необходимо снизить дозу препарата или отменить его; могут оказать возбуждающее действие на больного, поэтому последний прием препарата следует производить за несколько часов до сна; курс лечения адаптогенами продолжается около 3–4 недель, в течение года можно проводить 4–5 таких курсов; курс лечения целесообразно проводить в предвидении эпидемии гриппа, в периоды неустойчивой погоды (особенно осенью и весной), при интенсивной умственной и физической работе.
Коррекция метеозависимости
Больные НЦД весьма метеочувствительны, при неблагоприятных метеоусловиях состояние их значительно ухудшается. Рекомендован отбор и диспансеризация этих больных; оповещение о неблагоприятной погоде и мерах профилактики; накануне, в этот и на другой день рекомендуется прием адаптогенов, целесообразно применять также витамин Е по 100 мг 1–2 раза в день в течение 3–4 недель. С целью адаптации к холоду больному полезны закаливание, а также контрастные души, ножные ванны, купание в прохладной воде, воздушные ванны, легкая одежда в прохладное время года, холодные ванны (18–22°С) с последующим интенсивным растиранием полотенцем.
Санаторно-курортное лечение
При этом используются: отдых, лечебное питание, климатическое и ландшафтное воздействия, минеральные воды, морские купания, бальнеолечение, физиолечение, терренкур. Больные НЦД направляются на курорт в любое время года. Предпочтительны курорты с мягким климатом без резких перепадов атмосферного давления. Например, это курорты Латвии (Рижское взморье), Литвы (Паланга), Эстонии (Тарту), Ленинградской и Калининградской областей, Летцы (Беларусь), Южный берег Крыма (Ялта), Сочи. Эффективно лечение в санаториях-профилакториях, а также в местных пригородных санаториях.
Литература
- Маколкин В. И. Нейроциркуляторная дистония // Тер. архив. 1995. Т. 67, № 6. С. 66–70.
- Маколкин В. И., Аббакумов С. А. Диагностические критерии нейроциркуляторной дистонии // Клин. мед. 1996. № 3. С. 22–24.
- Маколкин В. И., Аббакумов С. А., Сапожникова А. А. Нейроциркуляторная дистония (клиника, диагностика, лечение). Пособие для практических врачей. Чебоксары. 1995. 249 с.
- Покалев Г. М. Нейроциркуляторная дистония. Нижний Новгород: Изд-во НГМИ. 1994. 298 с.
В. В. Скворцов, доктор медицинских наук А. В. Тумаренко, кандидат медицинских наук О. В. Орлов ВолГМУ, Волгоград
Соматоформная дисфункция
При соматоформной дисфункции человек, как правило, жалуется на конкретный орган или группу органов, которые регулирует вегетативная нервная система. Это могут быть жалобы на сердечно-сосудистую, желудочно-кишечную, дыхательную или мочеполовую системы. Пациент связывает свое состояние с физическим расстройством, однако по результатам обследования врач не находит причин такового. Истинной причиной недомогания является нарушение работы вегетативных нервных центров. Помимо субъективных локализованных болей, тяжести, жжения или напряжения, среди жалоб пациента можно легко выявить специфические симптомы ВСД.
Многообразие симптомов вегетативной дисфункции, усложняет для врача задачу докопаться до первопричины болезни. Поэтому помимо сбора анамнеза, важно провести инструментальные исследования работы вегетативной нервной системы. Узнайте подробнее о диагностике вегетативных расстройств.