Общие сведения
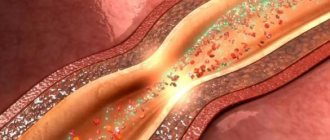
Сосудистый спазм (син. ангиоспазм) представляет собой патологическое преходящее сужение просвета крупных/мелких артерий и капилляров вследствие продолжительного интенсивного/избыточного сокращения мышц сосудистой стенки, вызывающее нарушение кровообращения/тканевого обмена. Ангиоспазм можно рассматривать, как вариант сосудистого криза (острой сосудистой дистонии).
В норме благодаря эластичности кровеносные сосуды обеспечивают бесперебойный и в нужном объеме приток крови к различным органам, что и обеспечивает их функционирование. При спазме сосудов той или иной степени/локализации соответственно нарушаются параметры локальной/системной гемодинамики.
Поддержание тонуса сосудов осуществляется за счет напряжения сосудистого мышечного слоя, а непосредственно сократительная активность мышечного слоя регулируется посредством нервных импульсов из головного мозга, поступающих по симпатическим нервным волокнам. Именно миогенные реакции сосудов осуществляют поддержку циркуляторного гомеостаза. Кроме мышечной регулировки тонуса его поддержание осуществляется за счет метаболического, гуморально-гормонального и нейрогенного механизмов регуляции сосудов.
Развивающаяся артериальная недостаточность из-за спазма артериальной сети приводит к тканевой ишемии в бассейне спазмированной артерии и развитии гипоксии различных органов и тканей, что проявляется нарушениями их функций. Ранее ангиоспазм относили к заболевания «пожилого возраста», однако в настоящее время прослеживается четкая тенденция к омоложению сосудистых нарушений. Причиной является высокий темп жизни с частыми стрессами и неблагоприятная экологическая обстановка. Следствием ангиоспазма является ишемия.
Ангиоспазмы могут отмечаться в разных сосудистых регионах, преимущественно при заболеваниях, для которых характерно поражение артерий/их нервного аппарата (аневризмы, атеросклероз, васкулиты и др.) или расстройства нейрогуморальной регуляции сосудистого тонуса (неврозы, гипертоническая болезнь, патологический климакс, гипоталамический синдром и др.). Ангиоспазм зачастую формирует динамику клинической симптоматики при органических сосудистых заболеваниях, таких как тромбозы, атеросклероз, эмболия и др.), существенно осложняя их течение. Продолжительная хроническая или острая артериальная недостаточность в сердце (коронарный ангиоспазм), головном мозге (церебральный ангиоспазм), в сетчатке глаза (ангиоспазм сетчатки глаза) может стать причиной развития острой сосудистой недостаточности. Как правило, острая артериальная непроходимость является причиной таких тяжелых состояний как инфаркт миокарда, инсульт, нарушения со стороны зрения.
Стеноз сосудов развивается в большинстве случаев и при атеросклеротическом поражении артерий, что обусловлено откладыванием холестериновых бляшек на стенках. Широко распространена и хроническая артериальная недостаточность нижних конечностей. Какие бывают заболевания сосудов ног? На нижних конечностях достаточно часто встречаются так называемые «окклюзионные заболевания сосудов», спровоцированные сужением/закупоркой подвздошных артерий/аорты брюшного отдела в результате отложения на их стенках атеросклеротических бляшек, что существенно нарушает кровоток нижних конечностей. Это облитерирующие заболевания периферических артерий ног (облитерирующий атеросклероз, облитерирующий тромбангиит, облитерирующий эндартериит, диабетическая ангиопатия), характеризующиеся неуклонно прогрессирующим течением с переходом нарастающей перемежающейся хромоты в постоянный болевой синдром. Критическая ишемия ног с переходом в гангрену является чрезвычайно тяжелым исходом длительной артериальной недостаточности.
Патогенез
Патогенез ангиоспазма до настоящего времени не полностью изучен, что во многом обусловлено его не идентичностью для артерий различных сосудистых регионов. Принято считать, что к общему фактору механизма развития ангиоспазма относится функциональные расстройства мембран гладкомышечных клеток сосуда, сутью которого является нарушения обмена ионов калия, кальция, натрия через мембраны, что нарушает чередование мышечных фаз сокращения/расслабления. Усиленная/ускоренная деполяризация мембран, а также повышенный приток свободных ионов кальция в клетки способствуют интенсивному сокращению мышц, а задержка реполяризации мембран (предшествующей расслаблению мышцы) способствует длительному сокращению артериальной стенки.
Нарушения такого рода могут быть обусловлены нарушениями иннервации сосудистых стенок, дисбалансом выработки/разрушением гуморальных регуляторов тонуса, повышенной чувствительностью рецепторов стенки сосудов к влияниям вазоконстрикторов, расстройством гуморальных регуляторов тонуса сосудов. Зачастую стеноз сосудов может развиваться на фоне локальных изменений стенки сосуда в зонах повреждения тромбом, воспаления сосудов, рубцов (например, вблизи зоны тромбоза коронарной артерии/расположения аневризмы или атеросклеротической бляшки).
Сосудистая головная боль
Важно понимать, что термин «сосудистая головная боль» не является официальным обозначением какого-то заболевания. Тем не менее пациенты часто слышат от своих врачей о «сосудистой» боли.
В нашей стране «сосудистыми болями» называют и вегетативную дистонию, и мигрень, и головную боль на фоне повышенного давления и нарушение венозного оттока. При этом «вегетативная дистония» сама по себе тоже не является корректным диагнозом, однако на практике этот диагноз выставляют и сваливают в него разнообразные неврологические проблемы.
Плохо то, что, используя столь общий термин, врач и сам зачастую не вникает в детали. В результате неточный диагноз приводит к выбору неправильного лечения.
Первичные и вторичные боли
Хотя диагноз «сосудистые головные боли» — не совсем корректный, никто не спорит, что в развитии головной боли нередко участвуют сосуды. Однако нарушение тонуса сосудов или их повреждение НИКОГДА не является единственной причиной головной боли, а лишь одним из этапов развития болевого эпизода! Появление боли всегда является результатом сложного каскада реакций всех систем организма (сердечно-сосудистой, эндокринной, нервной и других).
Причины
Причины спазмов сосудов изучены недостаточно, однако можно выделить ряд, заболеваний, сопровождающихся ангиоспазмом в разных сосудистых регионах:
- Атеросклероз на стадии выраженных атеросклеротических изменений в сосудистом русле.
- Остеохондроз позвоночника в шейном отделе.
- Гормональные нарушения при заболеваниях эндокринной системы (сахарный диабет).
- Заболевания сердечно-сосудистой системы (гипертоническую болезнь, мерцательная аритмия).
- Дисфункция вегетативной нервной системы.
- Черепно-мозговые травмы.
- Отморожения.
- Стрессы и переутомления.
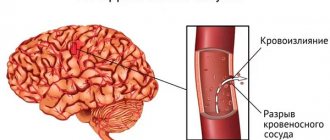
- Кровоизлияния в мозг.
- Васкулиты — воспаление артерии (сосудистых стенок).
- Опухоли мозга.
- Хронические интоксикации (отравление соединениями свинца/сероуглерода).
Наиболее частыми/значимыми факторами риска развития ангиоспазма являются: артериальная гипертензия, курение, злоупотребление алкогольсодержащими напитками, мужской пол, пожилой возраст, дислипидемия, гиподинамия и избыточная масса тела. Среди них наибольшее значение придают нарушениям жирового обмена и артериальной гипертензии.
Очевидно, что причины ангиоспазма в разных сосудистых регионах различаются, то есть, причины спазмов сосудов головного мозга и причины ангиоспазма сетчатки или нижних конечностей различны.
Клинические проявления спазма сосудов
Необходимо помнить, спазм сосудов головного мозга — это своего рода нарушение кровообращения, а так как головной мозг связан с регуляцией нейропсихологических процессов, то основные клинические проявления связаны с нарушением неврологических и психологических функций. Для описания симптоматики ангиоспазмов головного мозга удобно обозначить две группы: неврологические и психологические поражения.
I. Неврологические поражения при церебральных ангиоспазмах.
- Головная боль, мигрень . Один из ранних симптомов ангиоспазма.
- Головокружения. Как правило, возникают спонтанно. Могут протекать совместно с потерей ориентации в пространстве.
- Чувство тошноты или внезапная рвота.
- Зрительные, слуховые, вкусовые или обонятельные нарушения, вплоть до галлюцинаций.
- Иногда у пациентов отмечается болезненность в различных частях тела (хотя связь с ангиоспазмом головного мозга не установлена).
- Снижение работоспособности.
- Повышенная утомляемость.
II. Психологические нарушения:
- Основные и самые тревожные признаки — ухудшение памяти и амнестический синдром.
- Различного рода пресервации (многократные повторения слов или действий).
- Нарушения психологической ориентировки. Больные не в состоянии рассказать о себе, своей профессии и т.д. К этому состоянию иногда присоединяется апатия, безразличие к окружающему.
Симптомы
Симптомы спазма сосудов определяются его локализацией и манифестируют проявлениями расстройств функции ишемизированной ткани различных органов. Рассмотрим лишь некоторые из них:
Симптомы заболевания сосудов ног (на примере облитерирующего атеросклероза). В зависимости от выраженности недостаточности артериального кровоснабжения конечности различают несколько стадий клинических проявлений заболевания:
- Стадия функциональной компенсации. На этой стадии характерными являются судороги, зябкость и парестезии нижних конечностей, и реже — жжение/покалывание в кончиках пальцев, усталость ног, повышенная утомляемость. На фоне охлаждении кожа ног приобретают бледную окраску, на ощупь — холодная. Как правило, при ходьбе по ровной местности через 1000 и более метров появляется перемежающая хромота, обусловленная недостаточностью кровоснабжения мышц, накоплением недоокисленных продуктов метаболизма в тканях и нарушением процесса утилизации кислорода.
- Стадия субкомпенсации. Отмечается нарастание интенсивности перемежающей хромоты, которая уже возникает после прохождения расстояния около 200 м. Кожа голеней/стоп становится сухой теряет эластичность и шелушится, а на подошвенной поверхности появляется гиперкератоз. Характерно замедление роста волос (появляются участки облысения) и ногтей, которые, становятся тусклыми, ломкими, утолщёнными и приобретают матовую окраску. Отмечаются начальные признаки атрофия мышц стопы и подкожной жировой клетчатки.
- Стадия декомпенсации. На фоне продолжающегося спазма сосудов ног пораженной конечности появляются боли в состоянии покоя, а пешее передвижение возможно на расстояние, не превышающее 25 метров. Отмечается прогрессирующая атрофия мышц голени/стопы, меняется окраска кожи ног, при этом, кожа бледнеет при подъеме конечности и появляется покраснение при ее опускании. Кожа становится легко ранимой и различного рода незначительные травмы (потертости/ушибы) приводят к образованию незаживающих хронических ран, трещин, болезненных поверхностных язв. Пациент ограничен в трудоспособности. При выраженном болевом синдроме отмечается нарушения ночного сна, больные принимают вынужденное положение – позу «куклы».
- Стадия деструктивных изменений. На этом этапе ангиоспазм нижних конечностей вызывает развитие некробиотических процессов. А скорость их нарастания определяется уровнем разрыва между величиной притока крови к тканям и их потребностью в кислороде. Болевой синдром в пальцах и стопе чрезвычайно интенсивный. Образующиеся язвы располагаются преимущественно в дистальных отделах ног (чаще на пальцах). Дно/края язв покрыты серо-грязным налетом без грануляций, а вокруг них присутствует воспалительная инфильтрация. Развивается отечность стопы/голени. Характерным является развитие влажной гангрены пальцев и стоп. Трудоспособность в этой стадии утрачена полностью.
Симптомы спазмов сосудов головного мозга
Ангиоспазм сосудов головного мозга, способствующий развитию хронической недостаточности кровообращения структур мозга (дисциркуляторная энцефалопатия) может развиваться при поражении магистральных артерий (стеноз позвоночных/сонных артерий), сужении/уплотнение внутримозговых артерий на фоне артериальной гипертонии и из-за сужения просвета за счет утолщения стенок мелких артерий.
Выделяют несколько стадий развития дисциркуляторной энцефалопатии. Начальная симптоматика болезни в течении некоторого времени может протекать латентно. На этой стадии заболевание манифестирует жалобами на шум в голове, головные боли, головокружения, снижение непрофессиональной памяти и работоспособности. Пациенты могут быть слезливыми, рассеянными, раздражительными, подавленными. Они испытывают затруднения при переходе с одного на другой вид деятельности.
На следующей стадии прогрессируют нарушения непрофессиональной/профессиональной памяти, отмечают сужение круга интересов, снижение интеллекта, зацикливание на определенной проблеме. Больные неуживчивы, нарастают изменение личности. Такие пациенты плохо спят ночью и сонливы днем. Нарастает неврологическая симптоматика, отмечаются спазмы в голове, замедляются движения и нарушается их координация, характерны пошатывания при ходьбе/легкие нарушения речи, работоспособность существенно снижена.
В дальнейшем на фоне ишемии происходят грубые изменения ткани тех или иных структур мозга, что усиливает проявления неврологических симптомов, развиваются психические расстройства. Больные перестают узнавать близких, могут потеряться на прогулке, совершают неадекватные действия и практически полностью теряют трудоспособность.
Ангиоспазм сетчатки глаза
Характерен двухсторонний ангиоспазм сетчатки, реже – отмечается односторонний процесс. Пациенты жалуются на появление «тумана» перед глазами и мерцание «мушек». При кратковременном спазме возможно затуманивание зрения, однако он носит переходящий характер. Возможно искажение зрительного восприятия в форме мета/фотоморфопсий. В ряде случаев области глазницы появляется чувство дискомфорта, пациенты могут ощущать пульсацию в области висков, головную боль и головокружение. После завершения приступа состояние больного нормализуется, а зрительная функция восстанавливается. В тяжелых случаях (острая непроходимость центральной артерии сетчатки) может привести к выраженному/необратимому снижению остроты зрения.
Алкогольная эпилепсия
Данный вид эпилепсии развивается у пациентов, которые злоупотребляют спиртными напитками. Судороги возникают в связи с необратимыми патологическими процессами в коре головного мозга. Приступы эпилепсии на фоне алкогольного опьянения чаще возникают у пациентов, страдающих следующими сопутствующими заболеваниями:
- Атеросклерозом;
- Последствиями черепно-мозговой травмы;
- Опухолями головного мозга;
- Остаточными явлениями ранее перенесенных инфекционно-воспалительных заболеваний головного мозга.
Причиной болезни может быть отягощённая наследственность. Симптоматика алкогольной эпилепсии имеет некоторые особенности. Болезнь необязательно начинается с судорожного синдрома. Вначале появляются следующие патологические признаки:
- Повышенное слюноотделение;
- Выраженная слабость во всем теле;
- Бледность кожных покровов;
- Синюшность губ;
- Головокружение;
- Сильная головная боль;
- Потеря сознания;
- Тошнота, рвота;
- Неконтролируемое мочеиспускание;
- Спазм голосовых связок, из-за чего человек испускает пронзительный крик.
Приступ алкогольной эпилепсии может закончиться остановкой дыхания и летальным исходом.
Анализы и диагностика
В основе постановки диагноза «ангиоспазм» — наличие характерных симптомов ангиоспазма и их динамика, характерных для развития преходящей ишемии в бассейне спазмированной артерии. С целью установления диагноза проводятся:
- УЗИ сосудов ног (допплеровское/дуплексное сканирование).
- КТ-ангиография (с контрастным веществом) сосудов головного мозга, что позволяет четко определить диаметр просвета сосудов и визуализировать места сужения.
- Доплерография сосудов головного мозга (для оценки скорости кровотока в внутричерепных артериях различных участках).
- МРТ головного мозга/шейного отдела позвоночного столба.
- УЗДГ брахиоцефальных артерий.
- Офтальмоскопия глазного дна.
- Функциональные пробы (Гольдфлама/термометрическая и др.).
Из лабораторных методов — биохимические исследования крови, определение уровня холестерина в крови, коагулограмма. При наличии когнитивных нарушений — нейропсихологическое тестирование.
Диагностика спазма сосудов головного мозга
Диагноз ставится специалистом на основании симптомов, а также инструментальных и аппаратных методах исследования. При диагностике спазма сосудов головного мозга наиболее информативными методами считаются:
- МРТ (магнитно-резонансное томографическое исследование) головы и шеи;
- Контрастное магнитно-резонансное исследование сосудов (ангиография). При этом методе используют введение в кровяное русло специальных контрастирующих агентов.
Можно также применять:
- магнитно-резонансную томографию
- доплеровское исследование при помощи ультразвука (менее информативный метод исследования).
Профилактика
Профилактика сосудистых заболеваний в том числе ангиоспазма заключается в поддержании здорового образа жизни, включающего:
- Рациональное питание.
- Активный образ жизни.
- Прекращение курения.
- Контроль массы тела.
- Контроль показателей артериального давления, уровня холестерина/сахара.
- Периодическое прохождение врачебных осмотров.
В основе профилактики тромбозов и сосудистых заболеваний — укрепление сосудов, что достигается регулярной практикой таких процедур, как контрастный душ/обливания, контрастные ванны для ног, банные процедуры, лимфодренажный массаж, хвойные/скипидарные ванны.
Ангиоспазм сосудов ног
Ангиоспазм может наблюдаться во всевозможных сосудистых регионах и сопровождается поражением сосудов и нервной системы. Наиболее часто ангиоспазму сосудов ног подвержены люди, увлекающиеся курением. Также заболевание возникает в результате обморожений и переохлаждений. Заболевание диагностируется на базе динамики симптоматики, включая изменение цвета кожи, понижение ее температурных показателей.
Последствия и осложнения
Последствия ангиоспазма определяются продолжительностью/выраженностью ишемии в бассейне спазмированной артерии, чувствительностью тканей/органов к кислородной недостаточности, а также, развитостью коллатерального кровообращения у пораженного органа. Особенно чувствительными к гипоксии являются головной мозг и сердечная мышца, почки, селезенка. Соответственно ишемия этих органов сопровождается высоким риском развития ишемического инсульта, инфаркта миокарда. Продолжительный ангиоспазм артерий нижних конечностей может вызывать развитие облитерирующих заболеваний (облитерирующий атеросклероз, облитерирующий тромбангиит, облитерирующий эндартериит, диабетическая ангиопатия), ангиоспазм сетчатки глаза — расстройства зрения и так далее.
Список источников
- Крылов В.В., Гусев С.А., Титова Г.П., Гусев A.C. Сосудистый спазм при субарахноидальном кровоизлиянии. М.: Медицина; 2000.
- Авксентьева М. В., Крысанов И. С., Чупин А. В. Фармакоэкономические аспекты терапии облитерирующих заболеваний периферических артерий нижних конечностей // Ангиология и сосудистая хирургия. 2012. Т. 18, № 4. С. 16-21.
- Дрожжин Е. В., Дарвин В. В. Роль реологических расстройств в патогенезе облитерирующего процесса в артериальной системе // Сборник научных трудов Сургутского государственного университета. Вып. 12. Естественные науки. Сургут: Изд-во СурГУ, 2003. С. 67-69.
- Зудин А. М., Засорина М. А., Орлова М. А. Эпидемиологические аспекты хронической критической ишемии нижних конечностей // Хирургия. 2014. № 10. С. 78-82.
- Савельев В.С., Кошкин В.М. Критическая ишемия нижних конечностей̆. М.: Медицина, 1997. — 160 с.