27.06.2017
Заболевания головы и шеи | Головной мозг
Головной мозг новорожденного ребенка чрезвычайно пластичен и постоянно пребывает в состоянии активной сонастройки с окружающим миром и установлении многообразных взаимосвязей. В течение первого года жизни мозг ребенка увеличивается в 2 раза. Каждый новый опыт контакта с реальностью, будь она представлена внутренними процессами, происходящими в растущем организме, или внешними событиями, фиксируется в памяти в виде новых связей между нервными клетками. А их в головном мозге ребенка в 1,5–2 раза больше, чем у взрослого человека. Ученые подсчитали, что за одну секунду в мозге малыша первых лет жизнитаких связей формируется несколько сотен (максимум их образования приходится напервое полугодие)! И воспринимает окружающий мир ребенок особым образом, естественно, без шаблонов, свойственных более старшему возрасту. Недаром у детей в первый год жизни в состоянии бодрствования доминируют тета-волны (самые низкочастотные ритмы активности мозга), которые у взрослых фиксируются в состоянииглубокого сна, медитации или транса.
Все эти колоссальные внутренние трансформации, происходящие в организме малыша, проявляются в огромном разнообразии его реакций. Что считать нормой, а что должно насторожить? Какие нарушения могут приводить к изменениям в поведении ребенка первых месяцев жизни?
Одним из достаточно часто диагностируемых состояний является перинатальная (от «пери» — «вокруг» и «натус» — «рождение») энцефалопатия (от «энцефалос» — «головной мозг» и «патос» — «болезнь»). Т.е., этот диагноз обозначает, что у малыша предполагаются возможные нарушения в работе мозга, случившиеся до, во время или после рождения (в интервале с 28-ой недели внутриутробного развития до 7-ого дня после рождения).
За понятием «перинатальная энцефалопатия» стоит очень широкий спектр изменений в работе головного мозга ребенка. От незначительных, проходящих без лечения, до серьезных, требующих разносторонней помощи.
Симптомы перинатальной энцефалопатии
Основными признаками, характеризующими состояние ребенка, служат: сон, прием пищи, движения, эмоциональные реакции и прочие показатели работы организма (температура, стул, диурез, сердечный ритм и др.). На них-то и стоит обратить внимание в первую очередь.
Некоторые из перечисленных ниже симптомов однозначно говорят о наличии повреждений мозговых структур. Другие должны вызывать настороженность только в тех случаях, когда они становятся очень частыми и интенсивными, и сочетаются с иными нарушениями.
О наличии отклонений в работе центральной нервной системе сигнализируют:
- беспокойный, поверхностный сон, недостаточный в соответствии с возрастом;
- отсутствие аппетита, частое и обильное срыгивание, повторяющиеся приступы рвоты «фонтаном»;
- длительно выраженный повышенный или пониженный тонус мышц;
- снижение или отсутствие сосательного, глотательного и др. рефлексов;
- несимметричность рефлексов и мышечного тонуса слева и справа;
- неестественное запрокидывание головы в положении лежа и дрожание конечностей;
- постоянное беспокойство (например, очень долгий, непрерывный или часто повторяющийся плач) или, наоборот, апатия;
- расстройства работы желудочно-кишечного тракта (колики, вздутие животика, поносы и запоры).
Сами по себе эти симптомы вовсе не указывают на нарушения мозговой деятельности, т.к. могут свидетельствовать о различных дисбалансах работы организма малыша. Но при наличие вышеперечисленных отклонений могут быть следствием мозговой патологии.
Существуют также знаковые отклонения от нормы, которые выявляются только при специальных обследованиях. Например, нарушения сердечного ритма, признаки повышенного внутричерепного давления (на основе нейросонограммы желудочков мозга) и др.
Если у малыша первых дней жизни присутствуют несколько из перечисленных выше признаков и в выписке из роддома есть следующие замечания — наличие асфиксии (удушья), гипоксии (кислородного голодания), судорог, кефалогематомы (кровоизлияния в области головы), «закричал не сразу» —вероятность наличия у новорожденного перинатальной энцефалопатии очень высока. В этом случае показаться врачу очень и очень стоит.
Гипоксически-ишемическая энцефалопатия у детей
Неврологический осмотр новорожденного ребенка должен начинаться со стандартизации условий осмотра, так как неадекватная температура помещения, характер освещения влияют на получаемые рефлексы, реакции и др. Осмотр осуществляется при оптимальной температуре палаты около 24-26 °C после 1-2-минутной адаптации ребенка в развернутом виде под лучистым источником тепла. При низкой температуре более вероятно получить реакцию повышения мышечного тонуса и тремор, при высокой — мышечную гипотонию. Освещение должно быть cимметричным по отношению к новорожденному, поскольку свет, падающий с одной стороны, вызывает сужение зрачка и глазной щели на стороне освещения. При осмотре необходимо, чтобы голова ребенка находилась в сагиттальной плоскости, так как в силу асимметричного шейно-тонического рефлекса на стороне поворота головы отмечается снижение мышечного тонуса, а на противоположной — повышение.
Необходимо также учитывать время, прошедшее с момента последнего кормления, так как после насыщения ребенок расслаблен, у него может быть снижен мышечный тонус и ряд рефлексов и реакций, а перед кормлением новорожденный может находиться в состоянии относительной гипогликемии, ведущей к беспокойству, тремору и повышению мышечного тонуса.
Далее целесообразно определить состояние, в котором находится новорожденный, так как одни и те же показатели рефлексов и реакций могут быть физиологичными для одного состояния ребенка и патологичными — для другого.
Коммуникабельность новорожденного как основной показатель общей активности оценивается по реакции неудовольствия при наличии дискомфорта (насильственное пробуждение, голод, мокрые пеленки и т. д.) и скорости успокоения при устранении раздражающих факторов, а также по ответу на позитивные стимулы (ответ на обращенную ласковую речь, поглаживание, взятие на руки).
Существенное значение в определении коммуникабельности и поведения новорожденного имеют взаимодействие ребенка и врача, и поэтому велика роль не только реакций новорожденного, но и настойчивость врача в их получении, его позитивность в отношении ребенка при осмотре. Для оценки коммуникабельности ребенка важна разница слуховой и зрительной реакции на одушевленные (лицо и голос врача) и неодушевленные (искусственные и естественные источники света, трещотка, звонок, хлопок) раздражители. Наличие поискового, ладонно-ротового, хватательных рефлексов и рефлекса Бабинского свидетельствует о наличии тактильной чувствительности. Покалывание ребенка иглой вызывает нахмуривание бровей, сжимание глаз, наморщивание носогубной борозды, открытие рта, надувание губ, растягивание рта, напряжение языка, дрожание подбородка, крик, а также двигательную реакцию: флексия с аддукцией конечностей. Болевая реакция возникает через несколько секунд после нанесения раздражения, что обусловлено медленной проводимостью по нервам новорожденного в силу недостаточной миелинизации.
Снижение перечисленных реакций может являться либо признаком угнетения центральной нервной системы в результате ряда соматических и неврологических заболеваний, либо поражения соответствующего анализатора. Так, отсутствие реакции на боль может быть следствием наследственной сенсорной полиневропатии.
Среди признаков общей активности ребенка необходимо отметить спонтанную двигательную активность. Ее оценка достаточно субъективна и зависит от опыта врача, объективизация же возможна лишь при анализе видеозаписи активности в течение 1 ч. Обычно спонтанные движения заключаются в периодическом сгибании и разгибании ног, их перекресте, отталкивании от опоры; движения рук на уровне груди в локтевых и лучезапястных суставах со сжатием кулаков. Наличие хореоатетоидного компонента в движениях, являющееся физиологическим для новорожденных детей, свидетельствует о преобладании экстрапирамидной (стриарной) моторики и заключается в беспокойстве языка, растопыривании и независимых друг от друга движениях пальцев.
Мимика новорожденного достаточно богата и, как правило, симметрична и заключается в сжимании глаз, нахмуривании лба, углублении носогубных складок, напряжении языка, открывании рта. Асимметрия лица возможна в первые сутки вследствие особенностей прохождения головы ребенка через родовые пути. C другой стороны, асимметрия лица может быть обусловлена поражением краниальной иннервации.
Врач изучает зрачки ребёнка, движение глазного яблока, состояние глазной щели и др., симметрию открывания рта при зевании и крике, глотание, крик, мышцы языка.
Необходимо отметить, что тремор как периодическое колебание вокруг фиксированной оси определенной амплитуды и частоты встречается почти у половины новорожденных. Низкоамплитудный высокочастотный тремор при крике или возбужденном состоянии новорожденного, а также в некоторых стадиях сна, является физиологическим явлением. По распространенности тремор может захватывать подбородок, язык, а также конечности.
Мышечный тонус является важнейшей характеристикой двигательной активности новорожденного. Можно говорить об активном мышечном тонусе ребенка (поза) и пассивном, величина которого определяется при проверке подвижности в суставах. У здорового доношенного ребенка отмечается так называемая эмбриональная поза вследствие флексорного повышения тонуса (руки согнуты во всех суставах, приведены к туловищу и прижаты к грудной клетке, кисти сжаты в кулаки, большие пальцы кистей рук лежат под четырьмя остальными; ноги согнуты в суставах и отведены в бедрах, в стопах преобладает тыльное сгибание). В ряде случаев отмечаются преимущественное физиологическое повышение мышечного тонуса в руках по сравнению с ногами и экстензия шеи. Об активном мышечном тонусе новорожденного можно судить также при удержании ребенка в воздухе лицом вниз, при этом голова ребенка располагается на одной линии с туловищем, руки ребенка слегка согнуты, а ноги вытянуты. «Проваливание» головы ребенка при его подтягивании за плечевой пояс (симптом «вялых плеч») у доношенных новорожденных возникает как при гипоксических парасагиттальных поражениях головного мозга, так и при травме шейного отдела спинного мозга.
Оценка рефлекторной деятельности осуществляется на основании как минимум трехкратной проверки данного рефлекса. При сохранении амплитуды рефлекса во всех трех пробах или незначительном снижении амплитуды в третьей рефлекс считается нормальным; при низком исходном значении амплитуды, сохраняющимся в трех пробах или прогрессивно снижающимся при повторном тестировании рефлекса, а также при необходимости повторной стимуляции для получения рефлекса он считается сниженным.
Тестирование брюшных и кремастерных рефлексов имеет ограниченную ценность в неонатологии из-за их непостоянства по выявляемости и выраженности.
Особое значение имеет проверка рефлексов новорожденных («первичных», «безусловных» рефлексов). Большинство рефлексов новорожденных отражает эволюционную зрелость ребенка, его функциональное состояние и лишь некоторые из них имеют определенное топическое значение. В связи с их многочисленностью необходимо остановиться на наиболее информативных. При поглаживании кожи ребенка в области угла рта возникает поворот головы в сторону раздражителя (поисковый рефлекс), при легком прикосновении пальцем к губам новорожденного отмечается вытягивание губ (хоботковый рефлекс), при вкладывании соски в рот возникают сосательные движения (сосательный рефлекс). При надавливании на область тенара ребенок открывает рот, наклоняет голову, сгибает плечи и предплечья (ладонно-ротовой рефлекс Бабкина), при вкладывании пальцев в руку новорожденного возникает захват пальцев исследователя (верхний хватательный рефлекс), а в случае возможности приподнимания ребенка — рефлекс Робинсона. При раздражении кожи спины вдоль позвоночника новорожденный изгибает туловище дугой, открытой в сторону раздражения (рефлекс Галанта). Ребенок, поднятый под мышки, сгибает ноги во всех суставах, а поставленный на опору стоит на полусогнутых ногах (рефлекс опоры), при наклоне вперед ребенок делает шаговые движения (шаговый рефлекс), при этом возможно скрещивание ног в нижней трети голени. В положении ребенка на животе при прикладывании ладоней исследователя к его стопам возникает рефлекторное отталкивание и ползание (рефлекс Бауэра). При надавливании на подушечку стопы в области II-III пальца возникает подошвенное сгибание (нижний хватательный рефлекс Веркома), при штриховом раздражении подошвы возникает ее разгибание и веерообразное расхождение пальцев (рефлекс Бабинского).
Необходимо отметить, что динамическое изучение состояния нервной системы здоровых новорожденных свидетельствует о наличии почти у половины детей транзиторных физиологических изменений в неврологическом статусе ребенка. Поэтому для отнесения того или иного отклонения в неврологическом статусе новорожденного к категории физиологических или патологических необходимы его оценка в связи с другими явлениями, динамическое наблюдение, а в ряде случаев использование адекватных дополнительных методов исследования.
Неврологический статус новорожденного может быть нормальным или девиантным, и среди вариантов последнего отмечает один из следующих неврологических синдромов: повышенной возбудимости, мышечной гипертонии или гипотонии, апатии, гемисиндром; либо их сочетания. В России наиболее распространена классификация поражений нервной системы у новорожденных и детей раннего возраста Ю. А. Якунина и соавт.. В рамках этой классификации как частное проявление патологии нервной системы этого периода рассматривается гипоксическая энцефалопатия. В классификации Ю. А. Якунина и соавт. рассматривают периоды действия вредного фактора: пренатальный (эмбриональный, ранний фетальный) и перинатальный (антенатальный или поздний фетальный, интранатальный и неонатальный). Доминирующими факторами, кроме гипоксии, упоминаются травма, инфекция, интоксикация, врожденные нарушения метаболизма, хромосомные аберрации, неуточненные и неклассифицируемые состояния. По степени тяжести энцефалопатия может быть легкой, средней тяжести, тяжелой. Среди уровней поражения указываются оболочки мозга, кора головного мозга, подкорковые структуры, ствол, спинной мозг, периферические нервы, сочетанные формы.
Причины перинатальной энцефалопатии
Причинами перинатальной энцефалопатии у новорожденных являются нарушения формирования мозговых структур и их разрушение под действием токсических, инфекционных, механических и прочих факторов.
Поэтому заподозрить вероятность наличия у новорожденного перинатальной энцефалопатии можно на основании следующих нарушений в протекании беременности и родов:
- поздний токсикоз;
- отравления, острые инфекционные заболевания или обострение хронических у матери во время беременности;
- выраженная анемия (показатель гемоглобина меньше 100) у матери во время беременности;
- слабая родовая деятельность, использование щипцов и/или стимуляции лекарственными препаратами;
- длительный безводный период, ягодичное предлежание и обвитие пуповиной;
- недоношенность или очень большой вес новорожденного.
Как расценивают перинатальную энцефалопатию специалисты-остеопаты
С точки зрения остеопатии весь комплекс заболеваний ЦНС, объединяемых под этим термином, является последствием механических нарушений в теле плода новорожденного ребенка. Причем возникнуть они могут еще на этапе беременности или позже — при сложных родах и/или кесаревом сечении. Причинами, приводящими к появлению заболевания, являются:
- дисфункция позвоночного столба или отдельных его участков;
- нарушения в работе внутренних органов;
- продолжительное кислородное голодание;
- нарушение кровообращения.
Но даже в том случае, если во время беременности плод развивался нормально, существует большая вероятность получения повреждения во время родов, так как, проходя между костями таза, плод поворачивается на 360 градусов, что может вызвать нарушения в структуре скелета, мышечных тканях. Наиболее часто наблюдается нарушения в положении шейных позвонков. В большинстве случаев в первые недели роста ребенка последствия повреждений полностью нейтрализуются организмом самостоятельно. Но так бывает далеко не всегда, любые изменения или отклонения в развитии могут привести к осложнениям, которые впоследствии спровоцируют нарушения кровоснабжения мозга и проявление перинатального расстройства.
Диагностика перинатальной энцефалопатии
Ранняя диагностика возможна еще во внутриутробном периоде (УЗИ плода и допплерография его сердечно-сосудистой системы).
У ребенка диагноз ставится на основе опроса родителей, осмотра малыша и специальных инструментальных иссследований (магниторезонансная томография, электроэнцефалография, нейросонография, допплерография, электронейромиография).
В клинике доктора Загера в Москве возможно получить консультацию гинеколога и педиатра, и провести следующие диагностические исследований: УЗИ плода во время беременности, нейросонографию и допплерографию ребенка.
Лечение перинатальной энцефалопатии
Лечение перинатальной энцефалопатии у новорожденных зависит от типа и тяжести заболевания. В легких случаях (наличие мышечного тонуса и возбуждения нервной системы) достаточно заботливого материнского ухода (внимание и любовь мамы — важнейшая составляющая лечения абсолютно для всех случаев!), включающего такие естественные рекомендации, как:
- по возможности, грудное вскармливание;
- соблюдение режима питания и питья;
- контакт с малышом (совместный сон с мамой, использование слингов.
И, обязательно, массаж и гимнастика. Массаж и физические упражнение усиливают компенсаторные возможности мозга малыша, помогая его нервным клеткам восстанавливать разрушенные связи и создавать новые.Очень хорошие результаты дает плавание. Снимается мышечный спазм, выравнивается внутричерепное и внутригрудное давление, проходят кишечные колики, синхронизируется работа обоих полушарий мозга и пр.
При необходимости, к вышеперечисленному добавляются различные процедуры и медикаментозная терапия.
Лечение перинатальной энцефалопатии у новорожденных в Москве
В клинике доктора Загера в Москве лечением перинатальной энцефалопатии у детей с трехнедельного возраста занимаются врачи педиатры, иглорефлексотерапевты, остеопаты и гомеопаты. Индивидуально подобранные методы традиционной китайской медицины, гомеопатии и остеопатии в сочетании с домашней гимнастикой, массажем и режимом питания и сна, рекомендованными педиатром, дают стойкий эффект в лечении перинатальной энцефалопатии и предотвращенииее возможных осложнений (таких как, детский церебральный паралич, эпилепсия и др.).
Записаться на приём
Симптомы
Причин появления энцефалопатии головного мозга достаточно много, потому и проявления её отличаются. Зависят они от того, почему она развивается, где локализируется в головном мозге и каков характер поражения. Однако общим признаком является медленное или быстрое изменение психического состояния.
К примеру, гепатит способствует мягкому изменению: больной не может нарисовать простые конструкции, то есть у него развивается апраксия – неспособность совершить сложные движения, целенаправленные действия. А вот аноксия мозга – резкий недостаток кислорода, приводит к смерти уже через несколько минут.
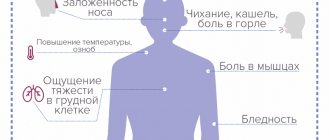
Среди симптомов энцефалопатии плохая координация движений, несообразительность, невозможность сконцентрироваться, невнимательность, а также более серьезные проявления:
- тремор конечностей;
- вялость;
- расстройство дыхания – оно становится периодичным;
- боли в мышцах, их подергивание;
- судороги;
- онемение носа, губ, кончиков пальцев;
- обмороки, головокружения;
- постоянные головные боли или острые приступы;
- шум в голове;
- нарушение режима сна;
- снижение мыслительных способностей, памяти;
- резкая смена настроения;
- снижение полового влечения;
- апатия;
- быстрая утомляемость и постоянная слабость;
- депрессия;
- вялость речи;
- раздражительность;
- тошнота, рвота;
- кома.
Если вовремя не начать лечение, симптоматика усилится, могут появиться галлюцинации, бред, расстройство сознания, психозы и т.п., есть риск летального конца.