Быстрый переход Лечение вестибулярного нейронита
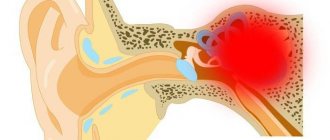
Вестибулярный нейронит (ВН) — заболевание периферического отдела вестибулярной системы. Характеризуется острым возникновением сильного системного (вращательного) головокружения и выраженным нарушением равновесия, которые сопровождаются тошнотой и рвотой.
ВН занимает третье место среди всех причин периферического головокружения после доброкачественного пароксизмального позиционного головокружения (ДППГ) и болезни Меньера и первое место среди причин вращательного головокружения длительностью более 24 часов.
Ежегодная частота встречаемости ВН составляет от 3,5 до 15,5 человек на 100 000 населения. Заболеванию подвержены как мужчины, так и женщины, пик ВН приходится на 40-50 лет.
Патогенез
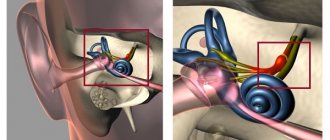
В норме (от вестибулярных рецепторов в покое) по вестибулярным нервам идет одинаковый в обе стороны сенсорный сигнал. Он передается на ядра ствола мозга через вестибулярные нервы. При ВН патологический процесс снижает сигнал с пораженной стороны, вызывая асимметрию в тонусе ядер ствола мозга. Это ведет к возникновению глазодвигательных нарушений (нистагм — непроизвольные колебательные движения глаз), нарушению восприятия (вращательное головокружение), постуральным нарушениям (нарушение равновесия в покое и при движении), вегетативным нарушениям (тошнота, рвота).
Какие симптомы могут возникать при вестибулярном неврите?
При воспалении преддверно-улиткового нерва возникают следующие проявления:
- Головокружение.
- Вертиго – состояние, при котором кажется, что вращаются окружающие предметы или собственное тело человека.
- Нарушение чувства равновесия.
- Тошнота, рвота.
- Нарушение концентрации внимания.
- Если заболевание вызвано вирусной инфекцией – повышается температура тела.
Обычно симптомы неврита вестибулярного нерва возникают резко, неожиданно. Занимаясь привычными повседневными делами или пробудившись ото сна утром, человек чувствует сильное головокружение. Это может сильно напугать и стать причиной звонка в «неотложку».
Обычно самые сильные и неприятные проявления вестибулярного неврита (вертиго, головокружение), мучают лишь пару дней, мешают заниматься привычными делами, а потом проходят. Затем, в течение нескольких недель (в большинстве случаев – 3 недели) происходит постепенное выздоровление. У некоторых больных головокружения и нарушение чувства равновесия могут сохраняться несколько месяцев.
Если заболевание принимает хроническое течение, его бывает довольно сложно выявить. Со стороны кажется, что человек здоров, но чувствует себя неважно – при этом он не может четко рассказать о своих симптомах. Сложности могут возникать во время работы на компьютере, походов в магазин и общественные места, когда приходится стоять под душем с закрытыми глазами, поворачивать голову. Нарушается концентрация, страдает работоспособность.
Если у вас появились симптомы, напоминающие вестибулярный неврит, обратитесь в Международной клинике Медика24. Опытный врач-невролог установит правильный диагноз и назначит эффективное лечение.
Симптомы и течение заболевания
Для ВН характерно монофазное течение — острое или подострое начало с последующим стиханием симптомов. Продолжительность клинических проявлений составляет в среднем от 1 недели до 3 месяцев (максимальные проявления — от нескольких дней до нескольких недель), после чего болезнь бесследно исчезает. Вероятность рецидива ВН составляет 2-5%.
Заболевание начинается с сильного головокружения, сопровождающегося нистагмом определенного вида. Головокружение усиливается при движениях головы и уменьшается при фиксации взора. В 78% случаев оно появляется внезапно, у 22% больных за 1-2 дня до дебюта заболевания отмечаются явления в виде неустойчивости и легкого нарушения координации движений. Часто наблюдается осциллопсия — нечеткое зрительное восприятие окружающих предметов при выполнении пассивных или активных движений головой вследствие нестабильности изображения на сетчатке. Резко нарушаются координация движений и равновесие. Почти у всех пациентов отмечается тошнота, у 65% — рвота.
В течение первых суток пациент лежит в постели — малейшие движения головой провоцируют тошноту, рвоту. На 2-5-е сутки больной способен перемещаться в пределах комнаты (палаты), однако сохраняется шаткость походки, а резкие движения головой или ходьба на большие расстояния провоцируют возникновение тошноты. На 10-14-е сутки пациент жалуется на «тяжесть» в голове, утомляемость, но в целом чувствует себя здоровым и может вернуться к привычному образу жизни.
В первые дни развития заболевания головной мозг «понимает», что вестибулярный аппарат транслирует неверный сенсорный сигнал: здоровый лабиринт всегда находится в активном состоянии, другой (пораженный) — угнетен, что интерпретируется мозгом как постоянное вращение в здоровую сторону. Поскольку восстановить проведение по пораженному вестибулярному нерву в короткие сроки невозможно, головной мозг блокирует активность здорового лабиринта, выравнивая потоки сенсорных сигналов от обоих вестибулярных аппаратов. По мере восстановления вестибулярного нерва система контроля возвращается в исходное, здоровое состояние.
Вестибулярный нейронит
Неврологическое заболевание, характеризующееся поражением вестибулярного нерва, которому соответствуют все признаки воспалительного процесса, сопровождающееся сильным головокружением и потерей равновесия, называется вестибулярным нейронитом. По своей сути заболевание представляет синдром острого расстройства вестибулярного аппарата в виде непрерывного приступа головокружения, продолжительность которого может составлять от нескольких часов до нескольких дней.
Патология была выявлена в начале двадцатого столетия, с тех пор она активно изучается неврологами. Вестибулярный нейронит в подавляющем большинстве случаев диагностируется в зрелом возрасте. Заболевание носит выраженный сезонный характер и наиболее часто диагностируется на рубеже весны и лета. На сегодняшний день вопрос о причинах возникновения патологического расстройства остаётся открытым. Однако неврологи едины во мнении, что поражение вестибулярного нерва является следствием вирусного воспаления. В качестве доказательств вирусной природы вестибулярного нейронита можно привести в пример случаи, когда на фоне данной патологии возникал герпетический энцефалит, то есть причиной является вирус герпеса. Также существует предположение, что вестибулярный нейронит является следствием инфекционно-аллергических процессов в организме человека, а само воспаление является аутоиммунным процессом.
Формы заболевания
Как мы уже говорили выше, основным симптомом заболевания является пароксизм переходящего системного головокружения. Заболевание протекает в острой и хронической формах. Острая форма патологии представляет наименьшую опасность для здоровья. Связано это с относительно непродолжительным течением заболевания. Хроническая форма вестибулярного неврита характеризуется внезапно возникающими приступами головокружения и напоминает такое заболевание, как болезнь среднего уха. Опасность данной формы заболевания для человека заключается в том, что симптоматика патологии останется с ним (человеком) на всю жизнь. Кроме головокружения, вестибулярный нейронит сопровождается расстройством равновесия, общей слабостью, тошнотой и рвотой. Стоит отметить, что зачастую симптоматика увеличивается при попытке сменить положение тела, при движении и поворотах корпуса. Иногда пациенту начинает казаться, что предметы вращаются вокруг него. Характерным отличием патологии от схожих по проявлениям расстройств является отсутствие нарушений слуха.
Диагностика и лечение
Лечение проводит врач невролог. Диагностика вестибулярного нейронита проводится путём специальных проб и неврологических тестов. Наиболее используемыми методиками диагностики являются поза Ромберга и калорическая проба. Лечение прежде всего направлено на устранение спровоцировавших патологию причин и уменьшение симптоматики. Медикаментозная терапия сопровождается физиотерапевтическими процедурами и лечебной гимнастикой. Лечение проводят в стационаре под постоянным контролем квалифицированных неврологов. Попытки самолечения зачастую приводят к обратному результату, и в конечном итоге пациент все-равно вынужден обратиться за помощью к неврологу.
Диагностика
В подавляющем большинстве случаев диагностика основывается на типичной клинической картине. Диагноз можно подтвердить с помощью видеонистагмографии (регистрация движения глазных яблок при выполнении ряда тестов), теста импульсного движения головой (тест, оценивающий функциональность сразу 6 полукружных каналов — составляющей внутреннего уха, отвечающего за координацию) и пробы Фудуко (маршевая проба, в ходе теста оценивается отклонение пациента от первоначального положения). Кроме этого, у пациентов с ВН выявляется спонтанный горизонтально-ротаторный нистагм, усиливающийся при взгляде в сторону здорового уха.
Другие тесты и исследования, в том числе аудиометрия (исследование слуха) и МРТ головного мозга, выполняются по показаниям, для исключения других причин головокружения.
Дифференциальная диагностика
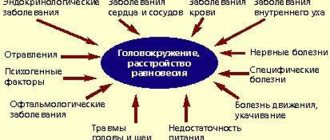
ВН дифференцируют (различают) также с лабиринтитом, болезнью Меньера, ДППГ, невриномой (опухолью) VIII пары черепных нервов, рассеянным склерозом, инсультом, вестибулярной мигренью.
Вестибулярное головокружение (ВГ) относится к числу наиболее распространенных синдромов: ежегодно его испытывают около 5% людей [1]. Распространенность В.Г. увеличивается с возрастом. Женщины страдают вестибулярными расстройствами в 2—3 раза чаще мужчин. Наиболее распространенными причинами ВГ являются доброкачественное пароксизмальное позиционное головокружение (ДППГ), болезнь Меньера, вестибулярная мигрень, вестибулярный нейронит, инсульт и транзиторные ишемические атаки (ТИА). ВГ, как правило, сопровождается выраженной неустойчивостью, а также тошнотой и рвотой. Приступы В.Г. тяжело переносятся пациентами, а тревога и ожидание новых приступов нередко приводят к формированию эмоциональных расстройств, затрудняющих вестибулярную компенсацию. Все это делает особенно актуальным использование и поиск наиболее эффективных методов купирования ВГ.
Выбор современных методов лечения ВГ достаточно широк. При этом эффективное лечение основывается на установлении причины вестибулярных нарушений. В нашей стране нередко переоценивается вклад в ВГ цереброваскулярной патологии, артериальной гипертонии или заболеваний шейного отдела позвоночника. Между тем проведенные в последние годы крупные исследования показывают, что наиболее распространенными причинами головокружения могут быть и другие заболевания: расстройства периферического вестибулярного анализатора (ДППГ, болезнь Меньера, вестибулярный нейронит) и мигрень.
Семь принципов повышения эффективности лечения ВГ
1.
В острейшем периоде ВГ показаны вестибулярные супрессанты
. К классическим вестибулярным супрессантам относятся антигистаминные средства и бензодиазепины. Кроме них могут применяться и некоторые другие препараты: блокаторы кальциевых каналов и ацетиллейцин.
Антигистаминные средства.
При ВГ эффективны только те H1-блокаторы, которые проникают через гематоэнцефалический барьер. К таким препаратам относятся дименгидринат (50—100 мг 2—3 раза в сутки), прометазин (25 мг 2—3 раза в сутки внутрь или внутримышечно), дифенгидрамин (25—50 мг внутрь 3—4 раза в сутки или 10—50 мг внутримышечно) и меклозин (25—100 мг/сут внутрь) [2, 3]. Побочные эффекты вестибулярных супрессантов включают сонливость, сухость во рту, спутанность сознания.
Бензодиазепины.
Тормозным медиатором вестибулярной системы является ГАМК, а бензодиазепины усиливают тормозные влияния ГАМК, чем и объясняется эффект этих препаратов при В.Г. Бензодиазепины даже в небольших дозах значительно уменьшают головокружение и связанную с ним тошноту и рвоту. Риск формирования лекарственной зависимости, побочные эффекты (сонливость, увеличение риска падений, снижение памяти), а также замедление вестибулярной компенсации ограничивают их использование при вестибулярных расстройствах. Чаще назначают лоразепам, который в низких дозах (например, 0,5 мг 2 раза в сутки) редко вызывает лекарственную зависимость и может использоваться сублингвально (в дозе 1 мг). Диазепам в дозе 2 мг 2 раза в сутки также может эффективно уменьшать В.Г. Клоназепам менее изучен в качестве вестибулярного супрессанта, но, по-видимому, не уступает по эффективности лоразепаму и диазепаму. Обычно его назначают в дозе 0,5 мг 2 раза в сутки. Бензодиазепины длительного действия, например феназепам, при ВГ не эффективны [4]. Недавно проведенное сравнительное исследование эффективности лоразепама и прометазина продемонстрировало большую эффективность последнего в качестве препарата для купирования ВГ [5].
Другие вестибулярные супрессанты
. К менее распространенным вестибулярным супрессантам относятся ацетиллейцин и блокаторы кальциевых каналов. Эффективность ацетиллейцина (в настоящее время не зарегистрирован в Российской Федерации) обусловлена его взаимодействием с фосфолипидами клеточных мембран и способностью регулировать мембранный потенциал нейронов вестибулярных ядер и клеток Пуркинье [6]. Блокаторы кальциевых каналов — нимодипин, верапамил, флунаризин (не зарегистрирован в Российской Федерации) и циннаризин — блокируют потенциалзависимые кальциевые каналы нейронов лабиринта внутреннего уха. Эти препараты уступают по эффективности антигистаминным средствам и бензодиазепинам [7]. Иногда в качестве вестибулярных супрессантов применяют антихолинергические средства (скополамин, платифиллин). Эти препараты тормозят активность центральных вестибулярных структур, уменьшая тем самым головокружение [3]. Однако некоторые побочные эффекты этих лекарственных средств, в частности сонливость и нарушение зрения вследствие расстройства аккомодации, накладываясь на вестибулярные симптомы, в ряде случаев лишь ухудшают состояние пациентов, что существенно ограничивает их применение в последнее время. В результате эти препараты чаще применяются для профилактики укачивания, а не для лечения ВГ.
2. Противорвотные средства усиливают и дополняют эффект вестибулярных супрессантов в остром периоде ВГ.
Они не влияют на выраженность ВГ, но уменьшают часто сопровождающие его вегетативные симптомы: тошноту и рвоту. К наиболее распространенным противорвотным средствам относятся фенотиазины, в частности прохлорперазин (5—10 мг 3—4 раза в сутки). Метоклопрамид (10 мг внутримышечно) и домперидон (10—20 мг 3—4 раза в сутки, внутрь) — блокаторы периферических D2-рецепторов — нормализуют моторику желудочно-кишечного тракта и тем самым также оказывают противорвотное действие [8]. Ондансетрон — блокатор серотониновых 5-HT3-рецепторов — также уменьшает рвоту при вестибулярных расстройствах [9]. Побочными эффектами противорвотных средств являются сухость во рту, сонливость, экстрапирамидные расстройства.
3.
Длительность приема вестибулярных супрессантов и противорвотных средств не должна превышать 2—3 сут.
Вестибулярные супрессанты и противорвотные средства угнетают ЦНС и таким образом замедляют вестибулярную компенсацию [10, 11]. Исследования на животных показали, что такие препараты, как фенобарбитал, хлорпромазин, диазепам и антагонисты АКТГ, замедляют вестибулярную компенсацию и задерживают восстановление [12]. Эти данные послужили поводом рекомендовать ограничение приема вестибулярных супрессантов при остром ВГ (2—3 дня). Причем и этот срок по возможности сокращают. На практике поводом для отмены вестибулярных супрессантов становится прекращение рвоты. Вместо вестибулярных супрессантов назначают вестибулярную гимнастику и препараты, стимулирующие центральную вестибулярную компенсацию.
4. Вестибулярная гимнастика стимулирует вестибулярную компенсацию и ускоряет восстановление.
Среди методов лечения заболеваний вестибулярной системы реабилитация занимает особое место. Причин этого несколько, прежде всего — ее высокая эффективность и иногда отсутствие серьезной альтернативы со стороны медикаментозной терапии. В результате сегодня, в соответствии с международными рекомендациями, вестибулярная гимнастика занимает едва ли не основное место в комплексном лечении практически любого заболевания вестибулярной системы, будь то центральная или периферическая вестибулопатия.
Гимнастика при вестибулярных расстройствах складывается из четырех групп упражнений: для стабилизации взора, на тренировку постуральной устойчивости и походки, на сенсорное замещение и на габитуацию. Вестибулярная гимнастика должна начинаться как можно раньше (не позднее 1-й недели заболевания) [13]. Перенос сроков начала реабилитации на более позднее время, скорее всего, замедлит вестибулярную компенсацию и продлит сроки нетрудоспособности. Помимо раннего начала, существует еще несколько правил вестибулярной реабилитации, способных повысить ее эффективность: не использовать однообразные упражнения и подбирать их с учетом потребностей повседневной активности пациентов, учитывать когнитивные функции пациента и сопутствующие заболевания, влияющие на равновесие, принимать меры для снижения тревоги и депрессии, поскольку эти состояния затрудняют вестибулярную компенсацию [14].
5. Эффективность вестибулярной гимнастики можно повысить с помощью препаратов, стимулирующих вестибулярную компенсацию.
Некоторые вещества обладают свойством стимулировать центральную вестибулярную компенсацию. Исследования на животных показали, что амфетамин, кофеин и АКТГ ускоряют вестибулярную адаптацию [12]. Среди лекарственных средств способность стимулировать вестибулярную компенсацию обнаружена у бетагистина дигидрохлорида (бетасерк), пирацетама и экстракта гингко билоба [15—17]. Эффективность этих лекарственных средств обусловлена их влиянием на нейропластичность ЦНС и в некоторых случаях подтверждена не только экспериментальными, но и клиническими исследованиями. Так, результаты плацебо-контролируемого исследования [17] показали, что бетагистина дигидрохлорид в 3 раза ускоряет наступление эффектов вестибулярной реабилитации у пациентов с односторонней непрогрессирующей периферической вестибулопатией, возникшей вследствие лабиринтэктомии при болезни Меньера.
Продолжительность применения этих препаратов до конца не ясна, по-видимому, определяется характером вестибулярного повреждения и, следовательно, ожидаемыми сроками вестибулярной компенсации. Если при односторонней периферической вестибулопатии компенсация наступает ориентировочно через 2 мес, то при двусторонней, а также при центральных вестибулярных расстройствах — значительно медленнее: в течение нескольких месяцев или лет [18].
6. Патогенетически обоснованное лечение основывается на выяснении причины ВГ.
Высокая частота диагностических ошибок при ВГ, возникающих вследствие переоценки роли сосудистых и цервикогенных механизмов в развитии вестибулярной дисфункции, существенно снижает эффективность лечения головокружения в целом. Следствием неадекватной диагностики становится широкое использование вазоактивных и ноотропных препаратов, значение которых в лечении наиболее распространенных причин ВГ (периферические вестибулярные расстройства и вестибулярная мигрень) невелико. Вместе с тем возможности патогенетически обоснованного медикаментозного и немедикаментозного лечения вестибулярных заболеваний расширились в последнее время в связи с появлением новых лекарственных средств и усовершенствованием вестибулярной гимнастики.
Лечение ДППГ главным образом заключается в использовании лечебных репозиционных маневров. Маневры разработаны для лечения каналолитиаза различных полукружных каналов; эффективность их высока и приближается к 100%. Медикаментозное или хирургическое лечение ДППГ в большинстве случаев не требуется [19].
Лечение болезни Меньера состоит из нескольких этапов. На первом этапе применяются консервативные подходы, которые сводятся к бессолевой диете, использованию диуретиков и бетагистина дигидрохлорида. Если в течение полугода результатов достичь не удается и приступы ВГ продолжаются, проводят транстимпанальные инъекции кортикостероидов или гентамицина. Наконец, если и эти мероприятия неэффективны, прибегают к хирургическому лечению — лабиринтэктомии, или селективной нейрэктомии вестибулярной части преддверно-улиткового нерва [20—23].
Лечение вестибулярного нейронита сводится к использованию симптоматических средств (вестибулярных супрессантов и противорвотных препаратов) в остром периоде заболевания с последующим подбором упражнений вестибулярной реабилитации в сочетании с препаратами, стимулирующими вестибулярную компенсацию [24].
При вестибулярной мигрени для профилактики приступов головокружения назначают те же препараты, что и при обычной мигрени: β-адреноблокаторы (пропранолол или метопролол), антидепрессанты (трициклические или СИОЗС), противоэпилептические препараты (например, топирамат, ламотриджин или препараты вальпроевой кислоты), блокаторы кальциевых каналов (например, флунаризин). Для купирования приступов вестибулярной мигрени, помимо вестибулярных супрессантов и противорвотных средств, используют триптаны и НПВС [25, 26].
Для лечения центральных вестибулярных расстройств, которые возникли, например, вследствие инсульта, травмы или РС, используют симптоматические средства, направленные на уменьшение осциллопсии и неустойчивости [27]. Среди таких препаратов — баклофен, мемантин, габапентин, аминопиридин, ацетиллейцин [28].
7. По данным исследования
VIRTUOSO, бетагистина дигидрохлорид может уменьшать частоту приступов ВГ вне зависимости от причины их возникновения.
Бетагистин впервые был зарегистрирован в Канаде в 1968 г. и с тех пор широко применяется во всем мире для лечения заболеваний, проявляющихся В.Г. Бетагистин является сильным антагонистом H3-рецепторов и слабым агонистом H1-рецепторов [29]. Воздействуя на H1-рецепторы внутреннего уха, бетагистин оказывает выраженное сосудорасширяющее действие [30]. Уменьшение количества приступов головокружения при лечении бетагистином обусловлено, по-видимому, увеличением тока крови во внутреннем ухе, что снижает в нем повышенное эндолимфатическое давление, восстанавливая баланс между продукцией и обратным всасыванием эндолимфы [31]. Кроме того, в различных исследованиях на животных показано, что бетагистин способен улучшать вестибулярную компенсацию, проявляя прямое гистаминергическое действие; препарат ускоряет высвобождение и метаболизм гистамина, блокируя пресинаптические гистаминовые рецепторы H3 (в вестибулярных и туберомамиллярном ядрах) [30].
Клиническая эффективность бетагистина оценивалась в нескольких исследованиях. При этом в ряде исследований эффективность бетагистина была подтверждена [17, 32, 33], тогда как по результатам других не отличалась от эффективности плацебо [34].
Целью недавно завершившейся международной наблюдательной программы VIRTUOSO была оценка эффектов применения бетагистина дигидрохлорида (бетасерк) в дозе 48 мг/сут в форме таблеток в рутинной клинической практике у амбулаторных пациентов с В.Г. При этом не только оценивался общий клинический ответ в течение периода терапии, но и отсроченные эффекты лечения, определяемые по частоте приступов ВГ в течение 2 мес после завершения приема бетагистина [35].
Дизайн исследования.
Исследование представляло проспективную многоцентровую несравнительную постмаркетинговую наблюдательную программу, в которой принимали участие 23 медицинских центра и 309 пациентов; 305 пациентов завершили наблюдательную программу. В программу включались пациенты, которым бетагистин назначался в соответствии с инструкцией по применению препарата и клиническими рекомендациями по лечению заболевания, проявляющегося приступообразным В.Г. Бетагистин назначался в дозе 48 мг/сут. Лечение продолжалось 1—2 мес; период наблюдения после прекращения лечения составил 2 мес.
В исследование включались мужчины и женщины в возрасте 18 лет и старше, страдающие приступообразным ВГ известной или неизвестной этиологии, которым было назначено лечение препаратом бетасерк (бетагистина дигидрохлорид) в суточной дозе 48 мг. Все пациенты давали согласие на использование и обработку персональных данных. Включаемые в программу пациенты не могли принимать бетагистин 5 и более дней до оформления письменного согласия и включения в исследование.
В качестве критериев эффективности лечения оценивались количество и доля пациентов с клиническим ответом на момент завершения терапии в ходе наблюдения в рамках программы, при оценке по шкале тяжести ВГ и клинического ответа (SVVSLCRE). Кроме того, выявляли изменение частоты эпизодов ВГ на момент завершения терапии в ходе наблюдения в рамках программы по сравнению с визитом включения среди пациентов, получавших лечение бетагистина дигидрохлоридом. Также оценивался общий клинический ответ отдельно по оценке врача и пациента, определяемый по 4-балльной шкале, где 4 — выраженное улучшение, 3 — значительное улучшение, 2 — незначительное улучшение и 1 — ухудшение. Анализировалось изменение частоты эпизодов ВГ в течение 2 мес после окончания терапии по сравнению с завершением периода терапии. Наконец, на фоне лечения определялся регресс связанных с головокружением симптомов (звон в ушах, нарушение слуха, тошнота, рвота, слабость и головная боль) по мнению врача и пациента.
Результаты исследования.
Клиническая эффективность лечения по шкале SVVSLCRE оценивалась как значительное улучшение, выраженное улучшение или очень выраженное улучшение в 74,1% случаев (
p
<0,001). Количество приступов головокружения в месяц на фоне приема бетагистина сократилось в среднем с 8,0 до 3,0 (
p
<0,001). За период 2-месячного наблюдения после прекращения приема препарата количество приступов продолжало снижаться до полного исчезновения к концу 1-го месяца наблюдения (
p
<0,001). Этот эффект сохранялся и к концу 2-го месяца наблюдения.
Общий клинический ответ на лечение бетагистином (к концу 2-го месяца приема препарата) по мнению врача оценивался как выраженное улучшение или значительное улучшение в 94,4% случаев, а по мнению пациента — в 95,4% случаев.
Бетагистин оказывал влияние и на сопутствующие головокружению симптомы. Эффективность лечения сопутствующих симптомов оценивалась как выраженное улучшение или значительное улучшение в 71,4% случаев к концу 1-го месяца приема препарата и в 90,5% случаев к концу 2-го месяца по мнению и врача, и пациента.
Наблюдательная программа продемонстрировала высокую безопасность бетагистина дигидрохлорида и низкую частоту побочных эффектов. Лишь один пациент досрочно выбыл из исследования по причине отсутствия эффективности лечения и нарастания частоты приступов головокружения. Серьезных Н.Я. зарегистрировано не было.
Таким образом, наблюдательная программа VIRTUOSO подтверждает результаты ранее проведенных исследований, которые свидетельствовали об эффективности бетагистина в дозе 48 мг/сут при В.Г. Исследование продемонстрировало значимое снижение частоты приступов ВГ вне зависимости от этиологии заболевания. Важным результатом исследования стало обнаружение отсроченного эффекта лечения бетагистином: количество приступов продолжало снижаться в течение 2 мес после прекращения приема препарата. Этот результат может косвенно свидетельствовать в пользу стимуляции под влиянием бетагистина центральной вестибулярной компенсации. Низкая частота побочных эффектов подтверждает хорошую переносимость и высокую безопасность бетагистина. Все эти данные позволяют рекомендовать включение бетагистина дигидрохлорида (бетасерк) в комплексную терапию различных заболеваний, проявляющихся ВГ, среди которых не только болезнь Меньера, но и другие расстройства периферических или центральных отделов вестибулярного анализатора.
В целом, при соблюдении перечисленных выше принципов, лечение заболеваний, проявляющихся ВГ, может быть достаточно эффективным. Перспективным представляется поиск вестибулярных супрессантов, не подавляющих вестибулярную компенсацию, усовершенствование методов патогенетически обоснованной терапии и проведение клинических исследований, направленных на подтверждение эффективности существующих вариантов лечения, а также поиск способов стимуляции вестибулярной компенсации при различных периферических и центральных вестибулярных расстройствах.
Конфликт интересов: авторы заявляют об участии в наблюдательном исследовании VIRTUOSO, спонсируемом .
Лечение вестибулярного нейронита
Основные направления терапии пациентов с ВН — уменьшение головокружения, тошноты и рвоты (симптоматическое лечение) и ускорение вестибулярной компенсации.
Симптоматическое лечение включает использование лекарств, подавляющих вестибулярную функцию: антигистаминных средств (дименгидринат); бензодиазепиновых транквилизаторов (диазепам); противорвотных средств (метоклопрамида гидрохлорид, тиэтилперазин).
Симптоматическое лечение рекомендуют использовать не более 3 дней, поскольку оно замедляет вестибулярную компенсацию, что ведет к длительно сохраняющемуся головокружению.
Эффективность глюкокортикостероидов, которые ранее активно использовались у пациентов с ВН, в настоящее время ставится под сомнение. Мы не рекомендуем их применять, так как у таких пациентов нет убедительных доказательств ускорения восстановления вестибулярного нерва.
Несмотря на предположительную вирусную этиологию ВН, связанную, в частности, с вирусом простого герпеса 1 типа, применение противогерпетических препаратов также не ускоряет процесса выздоровления, и они не должны использоваться в лечении ВН.
Для лечения ВН не рекомендованы пирацетам, трентал, мексидол, актовегин, кавинтон, глицин и прочие лекарства с недоказанной эффективностью.
Примерно с третьего дня заболевания пациентам с ВН рекомендуется вестибулярная гимнастика — упражнения, ускоряющие компенсаторные процессы, от более простых к более сложным. Это упражнения на фиксацию взора, тренировку глазодвигательных реакций, на удержание равновесия в различных позах стоя и в движении.
Лечение
Лечение вестибулярного нейронита должно быть направлено на уменьшение степени головокружения, купирование рвоты (симптоматическая терапия), а также на ускорение вестибулярной компенсации.
Симптоматическая терапия сводится к назначению так называемых вестибулярных супрессантов. Лекарственным препаратом выбора при этом служит дименгидринат в дозировках по 50–100 мг 4 раза в сутки через равные промежутки времени. Также можно использовать метоклопрамид, бензодиазепины и фенотиазины. При рвоте используют инъекционные формы препаратов (церукал, латран в/м). Длительность терапии вестибулярными супрессантами определяется тяжестью и длительностью наличия головокружения, их редко применяют больше 3 дней, ведь симптоматическая терапия лекарственными средствами данного ряда тормозит выздоровление, хотя и приносит облегчение больному.
Для восстановления вестибулярной функции наилучшим способом является использование вестибулярной гимнастики, более подробно об упражнениях вы можете узнать, перейдя по соответствующей ссылке. Совокупная работа вестибулярного, зрительного и проприоцептивного анализаторов позволяет купировать сенсорное рассогласование. Следует помнить, что первые дни выполнения упражнений могут приводить к некоторому ухудшению самочувствию, однако терапию прекращать не следует. Тактика проведения вестибулярной реабилитации и характер упражнений напрямую коррелируют со стадией протекания нейронита, более подробно вы можете увидеть данную зависимость в таблице на рисунке ниже.
Было показано также положительное использование метилпреднизолна по ступенчатой терапии с постепенной отменой препарата. Использование противовирусных противогерпетических препаратов (валацикловир, ацикловир и т.п.) не показало улучшения восстановления вестибулярной функции.
Для ускорения развития механизмов вестибулярной компенсации центрального характера в сочетании с вестибулярной гимнастикой рекомендовано использовать препараты бетагистина гидрохлорида (оригинальный препарат Бетасерк) курсом с суточной дозировкой 48 мг (24 мг 2 раза в день или 16 мг 3 раза в день). За счет агонистического влияния на H3 гистаминовые рецепторы происходит увеличение высвобождения нейромедиаторов, оказывая тормозящий эффект в отношении вестибулярных ядер в стволе мозга. Исследования показывают, что бетагистин может ускорять механизмы вестибулярной компенсации.