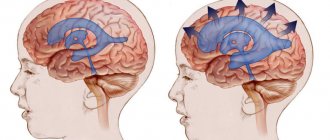
Причины корковой дизартрии у детей
Дефект развивается вследствие поражения тех областей коры головного мозга, которые регулируют тонус и сокращений мышц щеки, глотки, челюсти, мягкого неба, губ и языка.
Причиной расстройства могут быть:
- перинатальная патология — основная причина повреждения головного мозга в детстве. Имеют значение гипоксия, внутриутробная инфекция, асфиксия новорожденного. Вероятность этих состояний повышают отягощенный акушерский анамнез, маловодие, гестоз, стремительные роды;
- черепно-мозговые травмы — у детей большую роль играют родовые травмы, которые случаются при неадекватно выбранной тактике ведения родов. Опасны травмы в раннем возрасте при падении, ударах. Повреждения головного мозга у более старших детей, подростков также могут спровоцировать речевые расстройства;
- объемные образования приводят к сдавлению коры головного мозга, иногда к прорастанию и деструкции, то есть разрушению;
- нейроинфекции — последствия ОРВИ, краснухи, герпеса, кори, синусита, гайморита, отита, абсцесса, сифилиса, туберкулеза.
Механизм развития корковой формы дизартрии связан с повреждением передней центральной извилины или области позади нее. В первом случае развивается центральный парез артикуляционных мышц. Во втором — нарушается обработка информации о состоянии органов артикуляции, из-за чего не происходит коррекции движений мышц, участвующих в речи. Так возникает апраксия — сбой в последовательности сокращений мышц.
Анализ особенностей электроэнцефалограммы у детей с синдромом нарушения внимания и гиперактивностью
М.И. Лохов, Ю.А. Фесенко, Л.П. Рубина, НИИ экспериментальной медицины РАМН Центр восстановительного лечения «Детская психиатрия», Санкт-Петербург.
Основанием для формирования синдрома нарушения внимания с гиперактивностью (СНВГ) является минимальная дисфункция мозга (МДМ). Понятие МДМ возникло в неврологической детской практике для характеристики перинатальных поражений мозга, не приводящих к выраженным нарушениям моторики и интеллекта, но вызывающих четкие неврологические и психопатологические расстройства [1, 2]. Большинство исследователей к наиболее часто встречающимся при МДМ неврологическим симптомам относят нарушение ассоциативных движений, подергивание различных групп мышц, тремор пальцев рук, нарушения сухожильных рефлексов и координации движений, а к психопатологическим расстройствам — нарушение внимания, гиперактивность, эмоциональную лабильность, повышенную утомляемость, нарушение восприятия и образования понятий. В связи с тем что «нарушение внимания с гиперактивностью» встречаются при МДМ в 80—93%, они были выделены в отдельный синдром, заменяющий (хотя и не совсем справедливо) в настоящее время понятие МДМ.
За последние десятилетия в детской неврологической практике отмечается рост числа детей с СНВГ. В Санкт-Петербурге, по данным эпидемиологических обследований, СНВГ обнаруживается у 17,5% детей в возрасте от 4 до 11 лет [3]. В диагностическом и статистическом руководстве по психическим заболеваниям Американской ассоциации психиатров 1994 г. (DSM-IV) указанный синдром разделен на 3 вида: с преобладанием невнимательности, с преобладанием гиперактивности-импульсивности и смешанный.
С нейрофизиологической точки зрения высказывается предположение, что в основе этиологии СНВГ лежит нарушение взаимодействия хвостатого ядра и фронтальной коры, вызванное, по-видимому, дисбалансом дофамина и норадреналина [4]. Для компенсации этого дисбаланса организм вынужден прибегать к своеобразной стимуляции коры головного мозга через двигательные центры, что и приводит к синдрому гиперактивности. Таким образом, повышенная двигательная активность служит своеобразным защитным механизмом, поддерживающим определенное функциональное взаимодействие между структурами мозга, ответственными за его нормальное развитие.
Использование при СНВГ компьютерного кросскорреляционного анализа электроэнцефалограммы (ЭЭГ) предоставляет принципиально новые возможности для определения взаимодействия структур коры головного мозга, которое может осуществляться не только непосредственно между самими участками коры, но и через подкорковые образования. Вычисление кросскорреляционной функции позволяет раскрыть механизмы и пути формирования функциональных связей между активностью разных отделов мозга.
Степень сходства или связи двух ЭЭГ при кросскорреляционном анализе определяется по величине коэффициента кросскорреляции (Ccr), которая может находиться в пределах от +1 до -1. Если две ЭЭГ являются точными копиями, то Ccr этих ЭЭГ будет равен максимальному значению, т. е. +1. В тех случаях, когда два исследуемых процесса заключают в себе кроме общих составляющих другие элементы, свойственные каждому из них в отдельности, величина связи, определяемая по Ccr, будет иметь значение меньше единицы, и тем меньше, чем больше независимых элементов или частот имеется в двух исследуемых ЭЭГ.
При анализе кросскорреляции количественно определяются обычно следующие величины:
- Степень корреляционной связи по величине Ccr — отношению максимального значения кросскорреляционной функции к величине максимума автокорреляционной функции каждого из исследуемых процессов при t=0 (принятой за 1).
- Временной сдвиг максимума кросскорреляционной функции — ВС или t, характеризующий временные отношения двух процессов.
При этом по величине Ccr можно судить о степени корреляционной связи двух процессов: при значении Ccr до 0,2 — связь очень слабая; от 0,2 до 0,5 — умеренная; от 0,5 и выше — значительная; от 0,7 до 0,9 — тесная или высокая.
При t=0 процесс характеризуется синфазностью колебаний в двух отведениях ЭЭГ. При сравнении 1 и 2-го отведений t со знаком + характеризует опережение процесса в отведении 1 по сравнению с отведением 2, а t со знаком минус характеризует опережение в отведении 2 по сравнению с отведением 1.
В наших многолетних исследованиях кросскорреляционной активности в ЭЭГ у детей в норме и при развитии пограничных расстройств [5—7] использовалась монополярная регистрация с усредненным ушным электродом на компьютерной энцефалографической приставке «Телепат» с записью на жесткий носитель компьютера и последующей обработкой по специальным программам анализа, разработанным в ЛЭТИ им. А. С. Попова. Для представления полученных результатов в наглядной форме использовался известный метод проекции графов [8], отражающий динамику перемещения фокусов максимальной активности и сопряженного угнетения различных областей левого и правого полушарий головного мозга. На языке теории графов такие области обозначаются соответственно как точки истока и стока. Мы изучали наличие истоков и стоков в теменно-затылочную или нижнетеменную зону (цитоархитектонические поля 39 и 40, по Бродману) правого полушария головного мозга. Эта область коры головного мозга, по данным многих исследований [9—11], играет ведущую роль в развитии психики и интеллекта ребенка, а также имеет немаловажное значение при многих психических нарушениях во взрослом возрасте [12, 13]. Достаточно сказать, что характерные профили психотропных фармакологических препаратов строятся именно по отношению к правой теменно-затылочной области коры головного мозга [14].
В нашей практике из 658 детей в большинстве случаев (70%) встречался именно смешанный тип СНВГ, часто (в 30—40%) осложненный другими пограничными психическими расстройствами детского возраста (тики, заикание, энурез) [5, 6].
Рис. 1. Усредненные данные кросскорреляционного анализа ЭЭГ здоровых испытуемых детей 3—11 лет. Тонкие стрелки на графиках обозначают кросскорреляции со значением от 0,3 до 0,5, а более толстые — выше 0,5. Направление стрелок характеризует опережение в работе той структуры, откуда стрелка исходит (так называемый исток).
Рис. 2. Усредненные данные кросскорреляционного анализа ЭЭГ детей 3—11 лет, страдающих тяжелыми формами заикания (пояснения в тексте).
Рис. 3, а. Фрагмент компьютерного кросскорреляционного анализа фоновой записи ЭЭГ больного О., 6 лет, с СНВГ.
Рис. 3, б. Фрагмент компьютерной ЭЭГ того же больного на фоне гипервентиляции. Предварительный диагноз: заикание, СНВГ.
Рис. 3, в. Фрагмент компьютерного кросскорреляционного анализа ЭЭГ на фоне гипервентиляции у того же больного.
В приведенных далее результатах исследований показана динамика изменения характера кросскорреляционной активности, характеризующей взаимоотношения между различными зонами коры головного мозга в норме и при СНВГ у детей 3—11 лет, при жестко выбранной периодичности и эпохи анализа (8 с) фоновой записи ЭЭГ и во время гипервентиляции. Гипервентиляция проводилась в течение 3 мин, с максимальной глубиной вдоха и выдоха, и частотой 20 дыхательных движений в минуту.
Как видно из представленных данных (рис.1), усредненных более чем по 200 здоровым испытуемым (дети 3—11 лет), правая теменно-затылочная область в норме (3-минутная фоновая запись), начиная с 3—4-летнего возраста, являлась областью истоков, что подтверждается результатами других исследований [9—11]. При анализе, как правило, использовался диапазон частот 4—12 Гц. При динамике кросскорреляций в случае последовательного анализа фоновой записи ЭЭГ у одного здорового ребенка оказывалось, что взаимоотношения между структурами не являлись однородными. Они как бы «дышат», конкурируют между собой за лидерство на усредненной записи. В некоторых случаях обнаруживалось, что отрезки ЭЭГ меняли отношения между собой на прямо противоположные тем, которые выявлялись при статистическом усреднении записи в целом. Такой живой динамический рисунок кросскорреляций был характерен для большинства детей 3—11 лет. Стоит также заметить, что в норме большинство связей имело коэффициент корреляции выше 0,5.
Совершенно иная картина наблюдалась при анализе ЭЭГ у больных детей того же возраста с пограничными психическими расстройствами, в частности с СНВГ (рис. 2).
На рис. 3, а приведены результаты компьютерной ЭЭГ больного О., 6 лет, с СНВГ и заиканием. Приведены результаты обработки фоновой записи, т. е. записи ЭЭГ в состоянии спокойного бодрствования с закрытыми глазами. Фоновая запись отличалась от характерной для нормы лишь измененным в некоторых фрагментах направлением взаимодействия между структурами мозга. Однако во время гипервентиляции — усиленной дыхательной активности, которая в обычных условиях эквивалентна усиленному дыханию при энергичной двигательной активности ребенка — отмечалось заметное изменение этих взаимоотношений. В ответ на гипервентиляцию в ЭЭГ по прошествии первой минуты возникали генерализованные вспышки q-ритмической активности в диапазоне частоты 4 Гц (рис. 3, б), что сопровождалось временным восстановлением полноценных кросскорреляционных связей теменно-затылочной зоны правого полушария с другими областями головного мозга (рис. 3, в).
Таким образом, можно предположить, что гиперактивность является своего рода защитным механизмом, временно восстанавливающим нормальные связи в коре головного мозга и тем самым сохраняющим нормальное интеллектуальное развитие ребенка.
Проведенное нами исследование обнаружило, что наблюдаемые изменения не характерны для других моносимптоматических пограничных расстройств детского возраста.
Итак, ЭЭГ у детей с СНВГ имеет ряд особенностей, которые отличают ее от характерной для нормы или детей с другими моносимптоматическими пограничными психическими расстройствами.
Во-первых, хотя по внешним проявлениям в большинстве случаев фоновая запись ЭЭГ у детей с СНВГ незначительно отличается от возрастной нормы (наличие доминирующей a-активности, ее распределение, отсутствие четко выраженных патологических знаков и т. п.), по результатам кросскорреляционного анализа в диапазоне ведущих регистрируемых ритмов (4—12 Гц) наблюдается четко выраженное отклонение от нормы, заключающееся в практически полном отсутствии связей между лобными и другими структурами головного мозга.
Во-вторых, во время гипервентиляции (при стандартных условиях) медленноволновая активность (3—5 Гц) у детей с СНВГ появляется в большинстве случаев уже на первой минуте и носит генерализованный циклический характер (длительность циклов по 10—15 с) на протяжении всей пробы с незначительным последействием (20—30 с) после ее окончания.
В-третьих, во время возникновения медленноволновой активности восстанавливаются связи (по результатам кросскорреляционного анализа) между лобными и другими структурами головного мозга, чего не наблюдается при аналогичных условиях у больных с другими моносимптоматическими пограничными психическими расстройствами.
Полученные данные позволяют говорить о более слабом контроле со стороны ретикулярной формации ствола мозга за неспецифическими таламическими структурами и о ведущей роли этих структур в синхронизации взаимодействия между различными образованиями головного мозга, участвующих в процессах памяти и обеспечивающих интеллектуальную сохранность больного СНВГ.
Литература:
- (Trjesoglava Z.) Тржесоглава З. Легкая дисфункция мозга в детском возрасте. М.: Медицина, 1986.
- Яременко Б. Р., Яременко А. Б., Горяинова Т. Б. Минимальные дисфункции мозга у детей. СПб.: САЛИТ-ДЕАН, 1999.
- Современные аспекты диагностики и лечения синдрома нарушения внимания с гиперактивностью у детей. Под ред. Т. А. Лазебник, Л. С. Чутко, Ю. Д. Кропотова и др.
- (Lubar J. F.) Любар Дж. Ф. Биоуправление, дефицит внимания и гиперактивность. Биоуправление-3. Теория и практика. Новосибирск, 1998; 142—62.
- Лохов М. И., Фесенко Ю. А. Заикание и логоневроз. Диагностика и лечение. СПб.: СОТИС, 2000.
- Лохов М. И., Фесенко Ю. А., Рубин М. Ю. Плохой хороший ребенок. СПб.: ЭЛБИ-СПб, 2003.
- Лохов М. И. Психофизиологические механизмы коррекции речи при заикании. СПб.: Наука, 1994.
- Павлова Л. П., Романенко А. Ф. Системный подход к психофизиологическому исследованию мозга человека. Л.: Наука, 1988.
- Хризман Т. П. Развитие функций мозга ребенка. Л.: Наука, 1978.
- Шеповальников А. Н. Активность спящего мозга. Л.: Наука, 1971.
- Шеповальников А. Н. и др. Функциональная асимметрия мозга при нарушениях речевого и слухового развития. М.: Наука, 1992.
- Александровский Ю. А. Пограничные психические расстройства. М.: Медицина, 2000.
- Flor-Henry P. Cerebral basis of psychopathology. Wright, Boston etc., 1983.
- Itil T. M. The significance of quantitative pharmacy EEG in discovery and classification of psychotropic drugs. EEG Drug Res. N. Y., 1982; 131—50
Журнал «Обозрение психиатрии и медицинской психологии им. В.М. Бехтерева», т. 02, N2, 2005
Классификация корковой дизартрии у детей
В зависимости от локализации патологического очага и механизма развития выделяют два вида патологии:
- Корковая кинетическая дизартрия (эфферентная) связана с поражением центральной зоны передней области коры. Из-за близости зоны, которая контролирует движения кисти, может быть гемипарез. Характерна медлительность речи, отсутствие ритма. Некоторые дети говорят слогами;
- Кинестетическая (афферентная) дизартрия связана с поражением постцентральных зон. Характеризуется дискоординированной работой органов артикуляции, движений мышц кисти с противоположной стороны.
По степени тяжести выделяют 4 формы дефекта. При первой степени нет яркой клинической картины, далее их выраженность нарастает. 4 степень может сопровождаться полной анартрией, то есть отсутствием речи.
Возможно смешанные варианты заболевания, например, корково-подкорковая дизартрия, когда помимо корковой части, поражаются и подкорковые отделы головного мозга.
В чем заключается исследование?
Для проведения ЭЭГ головного мозга у детей используют комнату, по возможности не пропускающую свет и звук. На голову пациента перед исследованием надевают специальную шапочку с датчиками, которые передают сигналы на прибор (электроэнцелограф).
Длительность сеанса составляет от 30 минут в рамках рутинного исследования до многосуточных видео-ЭЭГ-мониторингов в рамках прехирургической диагностики эпилепсии. Обследование детей от года проходит в несколько этапов:
- Снятие энцефалограммы в состоянии покоя. При этом ребенок должен находиться в положении сидя или лежа.
- Проведение пробы с открытыми и закрытыми глазами. Это делается для определения основного ритма.
- В дальнейшем техника обследования будет отличаться в зависимости от цели проведения исследования.
- Проба с гипервентиляцией заключается в глубоких выдохах и вдохах с целью провокации патологической активности мозга.
- Во время пробы с фотостимуляцией лампочка выдает вспышки в определенные промежутки времени. Ребенок в этот момент находится с закрытыми глазами.
- Дополнительно может быть проведена звуковая стимуляция, сжимание-разжимание кулаков, психологическая оценка.
- Также проводится запись ЭЭГ сна (дневного, ночного).
Следующим этапом является расшифровка результатов с целью выявления отклонений от нормы и определения патологических процессов.
Симптомы корковой дизартрии у детей
Характерной симптоматикой корковой дизартрии являются нарушения темпо-ритмической составляющей речи: наблюдается медленный темп экспрессивной речи, отсутствует плавность и автоматизм. Со стороны кажется, что ребенку трудно шевелить языком и губами.
Труднее всего даются переднеязычные звуки. Малыш заменяет или пропускает проблемные звуки. Речь из-за этого смазанная, невнятная. А вот со смысловой частью проблем нет, то есть словарный запас достаточный, дети правильно используют слова в предложении и грамотно выражают свои мысли.
Для корково-подкорковой дизартрии характерны насильственные непроизвольные движения в покое и во время разговора.
Афферентная корковая дизартрия
Признаками этого варианта корковой дизартрии являются поиск правильной артикуляционной укладки при произношении звуков, из-за чего появляются паузы. Голос вследствие напряжения при разговоре громкий со снижением при звонких согласных. Из-за замедленности в речи появляются вставочные звуки.
Малыш произносит аффрикаты (согласные из двух звуков) по отдельности или произносит только отдельную часть. Например, «т» или «с» или протяжное «тс»от вместо звука «ц». Он также заменяет одни звуки другими: щелевые согласные на смычные. Ребенок не может назвать место на лице, к которому прикасается логопед.
Эфферентная корковая дизартрия
Корковая кинетическая дизартрия характеризуется замедленностью речи вследствие проблематичного перехода между звуками. Ударные гласные удлиняются, согласные, если они находятся в начале и конце слова — тоже. Страдает произношение «л», «ш», «р», «ж»: для этого нужно участие языка, а движения языка у ребенка затруднены. Их он может заменить на «д» или «т».
Ребенку сложно зафиксировать нужную артикуляционную позу, поэтому появляются лишние вставки и пропуски звуков. Дети могут морщить лоб, высовывать язык, зажмуривать глаза, облизывать губы при разговоре.
Осложнения у детей
Дефект речи влияет на развитие речи в целом, состояние нервной системы и когнитивные функции. Дети плохо наращивают словарный запас, у них наблюдается общее недоразвитие речи. Ухудшается внимание и память. Дефект произношения становится причиной ухудшения восприятия фонем. Такие нарушения чреваты проблемами с обучением: страдает письменная речь, чтение.
В более старшем возраст высока вероятность психологических проблем. Дети школьного возраста тяжело переживают расстройства речи, становятся замкнутыми, могут проявлять агрессию, раздражительность. Возможно развитие депрессии. Ситуация усложняется, если отсутствует понимание и помощь со стороны родителей.
Диагностика корковой дизартрии у детей
Диагноз ставится на основе осмотра невролога, логопеда и результатов инструментальных методов исследования:
- Неврологическое обследование позволяет выявить парез мимической и артикуляционной мускулатуры, асимметрию лица, отклонение языка в одну сторону. Определяются также сложности при выполнении последовательных действий по просьбе врача;
- Логопед выявляет на только симптоматику корковой дизартрии, но и его характеристики и причины. Определяет степень нарушения, наличие его составляющих: замену звуков, замедленность и неравномерность речи;
- Аппаратные методы исследования дают возможность оценить структуры головного мозга, выявить патологические очаги: объемные образования, гематомы, последствия черепно-мозговых травм. В зависимости от ситуации могут назначить МРТ или КТ;
- Люмбальная пункция проводится при подозрении на нейроинфекцию. Этот метод позволяет оценить свойства и количество ликвора, выявить возбудителя.
При необходимости пациента могут осмотреть и другие специалисты. Например, при объемном образовании — онколог и нейрохирург, при нейроинфекции — инфекционист, фтизиатр.
Виды изменений ЭЭГ
По выраженности во времени изменения ЭЭГ бывают:
- Периодическими (пароксизмы)
- Продолженными
По локализации изменения ЭЭГ могут быть:1
- Очаговые (фокальные, локальные) – ограниченная зона (до 3-х отведений);
- Региональные – зона доли мозга (3 и более отведений)
- Латерализованные – патологическая активность выявляемая над полушарием;
- Генерализованные – общая патологическая активность, захватывающая весь мозг, регистрирующаяся по всем отведениям по механизмам первичной и вторичной генерализации;
- Диффузные (неуточненные) – невозможно отнести к вышеперечисленным группам. По степени выраженности диффузные изменения ЭЭГ могут быть легкими (умеренными) и выраженными.
Специфические изменения ЭЭГ, которые взаимосвязаны с различными психоневрологическими состояниями рассматривают как ЭЭГ-корреляты.
Диффузные изменения ЭЭГ
➥ Основная статья: Диффузные изменения ЭЭГ
Термин диффузные изменения ЭЭГ отражает патологические процессы, которые протекают без четко локализованного очага и имеют “рассеянный” характер, поэтому могут регистрироваться по всему головному мозгу, но довольно часто его объединяют с генерализованными изменениями ЭЭГ, которые также наблюдаются во всех областях головного мозга.
Диффузные изменения ЭЭГ могут являться вариантом нормы, при условии, что отсутствуют другие нарушения. Таким образом, если в заключении написано только о диффузных легких изменениях ЭЭГ, без пароксизмов, очагов патологической активности, или без снижения порога судорожной активности, то это является вариантом нормы.
Умеренные и выраженные диффузные изменения ЭЭГ обычно используются для обозначения наличия патологии, но при этом являются нозологически неспецифичными, т.е. данные ЭЭГ паттерны могут регистрироваться как у пациентов с тяжелыми неврологическими заболеваниями, так и с функциональными расстройствами нервной системы. Информативность таких заключений невелика. Но при этом выявлено, что умеренные и выраженные диффузные изменения ЭЭГ срединных структур как правило регистрируются у тяжелых пациентов неврологического профиля.
Если речь идет об очаговых (фокальных, локальных) изменениях ЭЭГ, то обычно предполагается наличие каких-либо объемных образований головного мозга (кисты, опухоли и т.п.).
Замедление
➥ Основная статья: Диффузное замедление биоэлектрической активности
Рис.1. Схема формирования замедления БЭАГМ
А- процесс вызывающий замедление локализуется в коре, Б- процесс локализуется в срединностволовых структурах), В -несостоятельность (поражение) пейсмейкерной зоны
Замедление биоэлектрической активности происходит вследствие снижения функциональной активности части нервных клеток, что может быть обусловлено различными этиологическими причинами, но патогенетически представляет собой выключение части «микропереключателей» (А). В результате основной ритм пейсмейкерной зоны распространяется по поврежденной зоне с минимальными изменениями ЭЭГ, что регистрируется как медленные колебания и ритмы.
Периодическое диффузное замедление возникает в начальных стадиях неврологических заболеваний с преобладанием в клинической картине общемозговых синдромов, например, энцефалопатиях различного генеза, и пр., когда функциональная активность нейронов может восстанавливаться после прекращения нагрузки. Продолженное замедление указывает на более грубый дефект, при котором часть нервных клеток полностью изменила свои функциональные характеристики.
Диффузное замедление обусловленное как снижением общей частоты фонового ритма, так и/или повышением индекса медленноволновых форм активности, характерно для пациентов раннего детского возраста, так и старшей возрастной группы, и не указывает на развитие какого-либо патологического процесса в таких случаях. Так же небольшое диффузное замедление основного ритма (до 8 Гц) может присутствовать и у здоровых молодых людей, что так же может рассматриваться как патология.
Однако выраженные изменения ЭЭГ как правило носят патологический характер и чаще всего связаны как со снижением функциональной активности корковых структур (В). Особенно выраженные изменения, связанные с нарушением функциональной активности всех структурных образований головного мозга наблюдается при коме.
Периодическое фокальное и регионарное замедление биоэлектрической активности головного мозга, особенно выявляемое при проведении функциональных нагрузочных проб чаще всего указывает на нарушение процессов регуляции той или иной зоны корковых структур, которое еще способно восстанавливаться в покое. Такие изменения ЭЭГ чаще всего наблюдаются при развитии стенотических процессов в магистральных артериях головы и крупных сегментах мозговых артерий. Продолженное фокальное и регионарное замедление, в отличие от периодического замедления, указывает на более выраженные (чаще всего структурные) изменения нервной ткани. Продолженное замедление чаще всего выявляется при объемных внутричерепных процессах, таких как объемное образование, инсульт, локальный отек (при ЧМТ), атрофический процесс.
Рис.2. Продолженное диффузное замедление на ЭЭГ при дисциркуляторной энцефалопатии2
Регистрируются признаки снижения функциональной активности корковых структур в виде стирания зональных различий, а также замедление ритма до тета-диапазона
Рис.3. Периодическое замедление на ЭЭГ при атеросклеротическом поражении МАГ3
Периодическое возникновение фокальной медленноволновой активности тета — диапазона при проведении функциональной нагрузки с гипервентиляцией (провокация гипоксии структур головного мозга)
Рис.4. Продолженное замедление при внутричерепном объемном процессе (инсульт)4
Фокальный меделенноволновой ритм из высокоамплитудных волн дельта диапазона соответствующий по локализации зоне поражения.
Рис.5. ЭЭГ Диффузная дельта-активность у больного в коматозном состоянии (дельта -кома)5
Регистрируется диффузная продолженная медленноволновая активность дельта диапазона -относительно неблагоприятный признак.
Рис.6. ЭЭГ ригидная активность альфа – диапазона у больного в коматозном состоянии (альфа – кома)6
Регистрируется замедление в виде диффузной продолженной и ригидной активности нижнего альфа диапазона, неблагоприятный признак
Низкоамплитудная ЭЭГ
Электроэнцефалограмма с характерным понижением амплитуды называется также как “плоская ЭЭГ” и чаще всего рассматривается как вариант нормы с преобладанием десинхронизирующей активности. Подробнее читайте: нормы ЭЭГ у детей и взрослых.
Пароксизмальная активность неэпилептиформного типа
Под пароксизмальной активностью на ЭЭГ понимают быстрое (внезапное) отклонение или нарушение характера записи с регистрацией графоэлементов значимо отличающихся от фоновой активности. Появление пароксизмальной активности не всегда указывает на развитие заболевания, и может встречаться у здоровых людей.
Наиболее часто, возникновение подобной активности наблюдается в детском возрасте и у молодых взрослых, и связано с функциональной незрелостью срединно-стволовых структур (Б). По классификации X. Людерс 2000, эти феномены имеют обозначение FIRDA. Их возникновение связано с развитием ацидоза, возникающего при проведении нагрузочных проб с гипервентиляцией, что приводит к общей гипоксии. Функционально незрелые срединно-стволовые структуры в этих условиях теряют способность к интеграции и регуляции биоэлектрической активности, и начинают свободно пропускать биоэлектрические импульсы к различным отделам коры. В свою очередь, это изменение ЭЭГ отражается в появлении высокоамплитудных билатерально-синхронных волн тета и дельта диапазона, преобладающих по амплитуде в лобно-центральных отведениях.
У детей и лиц молодого возраста такое состояние не является патологическим, а отражает только неустойчивость физиологических процессов в молодом организме.
Дифференциальная диагностика «дыхательных волн»
➥ Основная статья: Дыхательные волны на ЭЭГ
Дыхательные волны следует дифференцировать от пароксизмальных билатерально-синхронных медленных волн, возникающих у пациентов имеющих нарушения гемоликвородинамики, вследствие развития окклюзионных процессов в ликворопроводящей системе головного мозга. У таких пациентов изменения на ЭЭГ так же выявляются при проведении функциональных нагрузочных проб, особенно при проведении гипервентиляции.
Повышенная возбудимость нейронных структур (эпилептиформные паттерны)
Рис.7. Схема формирования эпилептического очага в корковых структурах
➥Основная статья: Эпилептиформные паттерны ЭЭГ
В общем виде эпилептиформные изменения ЭЭГ традиционно рассматриваются как подвид общих пароксизмальных изменений БЭАГМ. Но поскольку они имеют специфический механизм возникновения, обусловленный развитием повышенного возбуждения нервных клеток, с формированием ритмичных и синхронных разрядов. А так же специфичность данного вида изменений для эпилепсии, заставляет рассматривать их в рамках отдельного синдрома.
Формирование эпилептиформных паттернов возникает в корковых структурах и связано с повышением функциональной активности их нейронов. В основе лежит патологический гиперсинхронный разряд нейронов (микропереключателей), который регистрируется как острый паттерн в виде спайка или острой волны. Истощение механизмов формирования аксональных ПД и включение механизма формирования ПД сомы характеризует появление на ЭЭГ последующей острому компоненту медленной волны. При повторяющихся эпилептиформных разрядах начинает регистрироваться общее истощение нервных клеток, которое характеризуется нарастающим замедлением частоты эпилептиформных паттернов с последующим прекращением эпилептиформной активности.
Эпилептиформные паттерны на ЭЭГ
Рис.8. Доброкачественные эпилептические разряды детства (BEDC, роландические комплексы)7
Рис.9. Комплексы спайк-волна8
Рис.10. 3-Гц комплексы спайк-волна9
Рис.11. Полиспайки10
Рис. 12. Гипсаритмия11
Рис.13. Фотопароксизмапьный ответ12
В отличие от усвоения ритма характеризуется провокацией эпилептиформной активности во время проведения пробы с ритмичной ФС
Рис.14. Паттерн субклинического припадка13
Генерализованная эпилептиформная активность продолжается меньше 3 сек., формируя вспышку не переходящую в пароксизм. Сознание пациента сохранено
Рис.15 ЭЭГ паттерн приступа14
Регистрируется пароксизм (более 3 сек.) генерализованной эпилептиформной активности в виде комплексов острая-медленная волна. Сознание пациента утрачено.
Рис.16. Паттерн статуса15
Регистрируется длительный, продолженный во времени пароксизм высокоамплитудной генерализованной эпилептиформной активности.
Лечение корковой дизартрии у детей
Коррекция корковой дизартрии начинается с патогенетического лечения заболевания, которое привело к речевому дефекту. Без этого шага никакая логопедическая помощь не поможет восстановить речь.
Комплексное лечение включает:
- медикаментозную терапию, направленную на стимуляцию метаболизма в головном мозге и восстановление его функций. Назначают ноотропные лекарственные средства, витамины, метаболиты. В сложных случаях могут понадобиться успокоительные препараты, транквилизаторы, антидепрессанты;
- логопедическую коррекцию корковой дизартрии — логопедический массаж, артикуляционную гимнастику, развитие мелкой моторики рук, постановку звуков. Если нужно, в лечебный процесс подключается психолог;
- физиотерапевтические процедуры, рефлексотерапия, массаж, лечебная физкультура помогают устранить парез мышц, наладить кровоток во всем организме;
- методики релаксации — арт-терапия, ароматерапия, музыкотерапия помогают снять стресс, улучшить эмоциональный фон.
Обычное лечение длительное. Специалисты назначают несколько курсов терапии, по ходу которых могут проводить коррекцию программы с учетом ответа организма на лечебные мероприятия.
Прогноз и профилактика
Своевременное начало терапии с использованием комплексного индивидуального подхода, отсутствие сложной неврологической патологии являются основным условием полного восстановления речи. Ребенок преодолевает дефект речи и в будущем ведет нормальную жизнь, свойственную для его возраста. Он может обучаться в обычной школе и успешно осваивать школьную программу.
Если присутствует ДЦП или другое неврологическое заболевание, есть объемное образование — прогноз сложный. В любом случае при грамотном подходе возможно добиться улучшения речи и уменьшения выраженности дефекта.
Профилактика корковой формы дизартрии заключается в планировании беременности, отказе во время вынашивания плода от вредных привычек, своевременном лечении возникающих проблем, предупреждении осложнений беременности и родов. Важно выбрать способ родоразрешения заранее, чтобы предотвратить родовые травмы.
Подготовка ребенка к ЭЭГ
Перед ЭЭГ важно сообщить своему неврологу, если ребенок принимает какие-либо медикаменты. Например, седативные средства, снотворные, миорелаксанты и антисудорожные лекарства искажают результаты электроэнцефалограммы. Важно избегать прием продуктов питания и напитков, содержащих любую форму кофеина за 8 часов до процедуры. Волосы должны быть чистыми, без нанесения масел, спреев, кремов или лосьонов, кондиционеров. Иногда просят перед проведением теста не спать 4-5 часов (для максимально точного результата).
Ребенка с аутизмом необходимо к процедуре готовить заранее, по причине их поведенческих и умственных особенностей.