- Расположение и функции лицевого нерва
- Причины
- Симптомы
- Диагностика
- Лечение
- Отогенный неврит лицевого нерва
- Народные средства
- Возможные осложнения
- Профилактика
Патология лицевого нерва ежегодно регистрируется у 2 – 3 человек из 10 тысяч населения. Он возникает под действием разных причин, от характера которых во многом зависит лечение лицевого неврита. С учетом анатомической связи этого образования и ЛОР-органов, при неврите лицевого нерва больному необходима консультация не только невролога, но и ЛОР-врача.
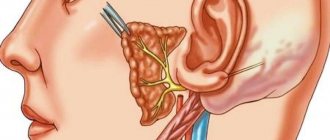
Расположение и функции лицевого нерва
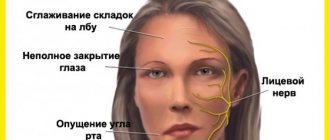
Лицевой нерв контролирует мышечные движения в этой анатомической области. Это дает человеку возможность улыбаться, выражать мимикой эмоции, плакать, подмигивать. Неврит лицевого нерва может привести к тяжелому физическому недостатку, плохо переносимому психологически. Хотя в большинстве случаев проявления болезни постепенно исчезают, для этого требуется длительная реабилитация.
Лицевой нерв – седьмой из 12 парных черепных нервов. Каждый человек имеет 2 лицевых нерва, соответственно правой и левой половинам лица. Этот нерв соседствует с восьмым – слуховым и проходит через структуры среднего уха, сосцевидный отросток, околоушную слюнную железу, где распадается на множество мелких ветвей.
2.Причины
Кохлеарные невриты могут развиваться под действием множества факторов:
- инфекционные болезни (грипп, корь, ОРВИ, герпес, скарлатина и т.д.);
- интоксикации солями тяжелых металлов, промышленными углеводородами, лекарственными средствами (антибиотики, химиотерапия, антиаритмики, мочегонные и пр.);
- производственные вредности (вибрация, зашумленность);
- острые и хронические состояния, связанные с нарушениями цереброваскуляции (кровоснабжения головного мозга);
- черепно-мозговые, акустические, лучевые, родовые травмы;
- онкозаболевания;
- нейродегенеративные процессы и возрастные изменения.
Как видно из перечисленного, в большинстве случаев кохлеарный неврит носит приобретенный характер. Встречается, однако, и врожденная нейросенсорная тугоухость, обусловленная, как правило, наследственными факторами и выступающая одним из элементов того или иного хромосомного синдрома.
Посетите нашу страницу Отоларингология (ЛОР)
Причины
Лицевой неврит возникает под действием следующих этиологических факторов:
- у 15% пациентов это повреждение ветвей нерва при хирургических вмешательствах на среднем ухе, сосцевидном отростке, а также связанное со средним отитом и другими поражениями органа слуха, например, холестеатомой;
- в редких случаях заболевание вызвано инфекцией – вирусом герпеса (синдром Ханта), паротита, полиомиелита, гриппа, а также болезнью Лайма, передающейся через укусы клещей;
- в 75% случаев причину неврита лицевого нерва установить не удается, в этом случае говорят о параличе Белла, который обостряется после переохлаждения и при простудных заболеваниях.
Среди других причин можно отметить травму головы, операцию на слюнной железе, удаление невриномы слухового нерва.
Симптомы самых распространенных невритов
Неврит лицевого нерва характеризуется лицевыми болями, потерей контроля над мышцами рта и глаз, нарушениями мимики, искажением черт лица. Больной может обливаться слезами или страдать сухостью глаз. Зачастую лицевой неврит возникает на фоне вирусных инфекций и переохлаждения организма.
Неврит тройничного нерва сопровождается сильнейшей приступообразной болью в точках выхода нерва. Ощущения могут усиливаться при умывании прохладной водой.
Неврит слухового нерва проявляется ухудшением слуха, шумом в ушах. В случае поражения нерва, связывающего головной мозг и вестибулярный аппарат, возможно появление таких симптомов, как тошнота, головокружение, шаткая походка.
1 ЭНМГ
2 Рефлексотерапия
3 Массаж
Неврит зрительного нерва (или ретробульбарный неврит) выражается болезненностью при движении глазного яблока, сужением поля зрения, частичной потерей его остроты, нарушениями цвето- и световосприятия и другими расстройствами зрительной функции.
Неврит солнечного сплетения (или солярит) отличают сильные, жгучие боли в животе, тахикардия, тошнота, рвота, метеоризм и жидкий стул, сопровождающиеся ознобом и спазмами. Симптомы снимаются сильнодействующими препаратами (обычные противовоспалительные средства не помогают).
Невриту локтевого нерва свойственны боли в пораженном участке, нарушения двигательной функции, которые проявляются невозможностью сжать все пальцы на руке в кулак, особенно мизинец. Иногда человек испытывает проблемы со сгибанием руки.
Неврит лучевого нерва проявляется снижением способности к сгибанию и разгибанию предплечья и запястья, трудностями с отклонением большого пальца, утратой чувствительности в тыльной части кисти.
Неврит седалищного нерва проявляется ослаблением сгибателей и разгибателей стопы, болями, охватывающими задние поверхности бедра и голени, онемением ягодичных мышц, снижением чувствительности в конечности. Основной причиной заболевания считается защемление седалищного нерва.
Неврит бедренного нерва характеризуют затруднения со сгибанием бедра и разгибанием ноги в коленном суставе, снижение чувствительности и мышечной силы передней поверхности бедра и т.д.
1 Лабораторная диагностика неврита
2 Рентген
3 МРТ
Симптомы
Проявления болезни возникают остро, в течение нескольких часов, максимум 3 дней. Постепенное появление признаков наиболее характерно для сдавления нерва растущей из окружающих тканей опухолью.
В зависимости от степени тяжести неврит лицевого нерва сопровождается такими симптомами:
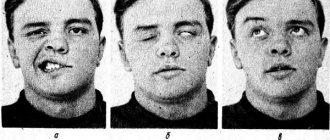
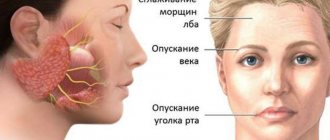
- движения лицевых мышц ослаблены, вплоть до едва заметных, нарушение содружественных сокращений симметричных участков лица;
- асимметрия лица, вплоть до уродующей;
- затруднение закрывания глаз, в тяжелых случаях глазные щели смыкаются не полностью;
- нарушение глотания, жевания, речи;
- при осложнении болезни кератитом постепенно развивается потеря зрения;
- нарушение вкуса, ослабление или усиление звуковых ощущений;
- слезотечение;
- при одновременном поражении тройничного нерва – сильные боли в лицевой области.
Признаки интоксикации, лихорадка нехарактерны и обычно возникают при инфекционной природе неврита лицевого нерва.
Диагностика
Лечение неврита лицевого нерва назначается после обследования, которое включает:
- общие анализы крови и мочи, содержание в крови глюкозы;
- при подозрении на инфекционную природу заболевания (болезнь Лайма, ВИЧ-инфекция, сифилис и другие) – соответствующие серологические исследования;
- при подозрении на саркоидоз или бруцеллез – рентгенография легких;
- при затяжном течении (более 3 недель) при подозрении на поражение ствола мозга или мосто-мозжечкового угла назначается МРТ, а при локализации патологического процесса в области височной кости более информативна компьютерная томография;
- для оценки эффективности лечения используется электронейромиография;
- если возникает подозрение на инфекцию нервной ткани, проводится люмбальная пункция и исследование спинномозговой жидкости.
Если у пациента уже были диагностированы заболевания уха, или у него имеются выделения из слухового прохода, снижение слуха, ему обязательно следует обратиться к ЛОР-врачу.
Лицевой неврит дифференцируют с болезнью Лайма, синдромом Рамсея Ханта, синдромом Мелькерссона-Розенталя.
МДМ-терапия – самый быстрый способ вылечить неврит лицевого нерва без побочных эффектов
МДМ-терапия (мезодиэнцефальная модуляция) — это инновационный метод транскраниальной электротерапии, при котором осуществляется воздействие не на периферическую, а на Центральную нервную систему, активируются главные регуляторные системы организма (нервная, иммунная и эндокринная) на уровне управляющих центров головного мозга.
МДМ-терапия восстанавливает нарушенный в результате переохлаждения, инфекции и/или нервного стресса механизм регуляции физиологических процессов, т.е. способность нервных структур регенерировать нервные импульсы, улучшать окислительно-восстановительные реакции, активизировать кровоток и метаболические процессы в клетках и тканях.
Под воздействием МДМ-терапии мозг начинает вырабатывать более 40 биологически активных веществ, большинство из которых до сих пор не удалось синтезировать искусственно. Эти вещества многократно превышают по терапевтическому воздействию все существующие лекарственные препараты и не обладают побочными эффектами, т.к. являются эндогенными (внутренними, произведенными самим организмом).
Программа МДМ-терапии «Неврит лицевого нерва» снимает воспаление нерва за 1-2 дня, а полностью вылечивает заболевание за 10 дней (13 сеансов): устраняется асимметричность лица, онемение и другие симптомы, восстанавливается двигательная активность мышц.
Поскольку МДМ-терапия обладает мощным иммуностимулирующим действием, то это позволяет надежно предохранить пациента от возможности рецидива заболевания.
Методика МДМ-терапии прошла сертификацию и утверждена Минздравом РФ.
Лечение
Лечение неврита лицевого нерва проводится в амбулаторных условиях. Исключение составляют случаи болезни, связанные с патологией уха, требующие хирургического вмешательства.
- В домашних условиях необходимо щадить органы зрения. Из-за неполного смыкания век роговица глаза быстро пересыхает, поэтому ее нужно постоянно увлажнять специальными каплями, днем носить темные очки, а ночью закрывать глаза повязкой.
- Основа лечения лицевого неврита – препараты глюкокортикоидов (преднизолон), которые нередко дополняют нестероидными противовоспалительными и противовирусными средствами.
- Если лицевой неврит вызван повреждением части нерва, которая проходит в области лабиринта, среднего уха или сосцевидного отростка, то наилучшие результаты принесет только операция.
- В тяжелых случаях, сопровождающихся параличом мимической мускулатуры, выполняются микрохирургические неврологические операции по сшиванию или пересадке нервов.
Реконструктивные операции, которые выполняются у пациентов в тяжелых случаях нейропатии лицевого нерва:
- перемещение ветвей подъязычного нерва к дистальному концу лицевого;
- транспозиция височной мышцы к углу рта, что позволяет научиться поднимать его угол;
- пересадка мышечного лоскута с бедра с сохранением нервных веточек;
- пластические операции – подтяжка бровей, лица, частичная резекция губ, коррекция век.
Электростимуляция
Определение параметров тока для электроститмуляции
Электростимуляция является лечебным методом применения импульсных токов различной формы и частоты для восстановления функции поврежденного нервно-мышечного аппарата. Различные травмы, ранения, переломы костей, инфекционные заболевания, интоксикация, дегенеративно-дистрофические заболевания часто приводят к повреждению нервного волокна с развитием реакции перерождения в нервно-мышечном аппарате с клиническими проявлениями картины вялого паралича. Под влиянием электростимуляции сохраняется сократительная функция денервированнои мышцы, в ней увеличиваются кровообращение и энергетический потенциал, возрастает активность ферментных систем, стимулируются окислительные процессы и преобразование гликогена в мышцах. Создаются благоприятные условия для регенерации нерва. При сохраненной иннервации мышц применение электростимуляции предупреждает развитие их атрофии вследствие гиподинамии, повышает работоспособность и быстро увеличивает силу мышц. При центральном параличе, вызванном чаще всего нарушением мозгового кровообращения, электростимуляция создает центростремительную афферентацию, способствующую растормаживанию блокированных центров головного мозга, вокруг интемизированного участка мозга, улучшает питание и трофику парализованных мышц. Предупреждает развитие контрактур.
Определение параметров тока для электростимуляции основывается на данных электродиагностики и проводится строго индивидуально, так как при патологических состояниях возбудимость нервно-мышечного аппарата изменяется в широких пределах.
Форма импульса. Современные аппараты для электростимуляции могут генерировать импульсы прямоугольной, треугольной, трапециевидной формы. Выбранная форма импульса должна соответствовать функциональным возможностям мышцы. При реакции перерождения более физиологичной будет трапециевидная форма импульса.
Длительность импульса. При наличии количественных изменений в нервно-мышечном аппарате оптимальным будет импульс длительностью 1-5 мс, при частичной реакции перерождения — 10-50 мс, при полной реакции перерождения — 100-300 мс.
Частота следования импульсов. При сохраненной иннервации мышц применяется переменный ток несущей частоты 2-10 кГц, модулированный напряжением низкой частоты (50-100 Гц) или неофарадический ток (однополярный) частоты 50 Гц. Серии импульсов чередуются с паузами для отдыха мышц. При электростимуляции возникает тетаническое сокращение мышц.
При частичной реакции перерождения правильно подобранное сочетание длительности и частоты следования импульсов может обеспечить тетаническое сокращение мышц. Предлагается наиболее рациональное сочетание: длительность импульсов 3-5-10-20-30-60-100 мс, частота следования импульсов 80-60-40-25-10-8-5 Гц.
При денервированной мышце электростимуляция проводится только одиночными импульсами с паузами 3-20 с. Чем сильнее выражена реакция перерождения, тем длительнее должна быть пауза.
Полярность. Активный электрод выбирается в соответствии с полярной формулой Пфлюгера-Бреннера. Он может быть катодом или анодом. При сохраненной иннервации активным, как правило, бывает катод, а при тяжелой степени перерождения — анод.
При стимуляции скелетной мускулатуры с нарушенной иннервацией оба электрода (катод и анод) с гидрофильными прокладками, оптимальная площадь которые составляет 4 см2, накладывают на стимулируемую мышцу. При сохраненной иннервации анод размещают на двигательной точке стимулируемого нерва, а катод — на двигательной точке иннервируемой им мышцы. При стимуляции гладкой мускулатуры электроды с гидрофильными прокладками площадью 200-300 см2 помещают над областью стимулируемого органа (желудок, кишечник, матка, мочеточник) по поперечной методике.
При периферических параличах с нарушенной иннервацией мышц применяют только одиночные импульсы с частотой следования 1-0,25 Гц и меньше и длительностью 100-200 мс. Частоту следования импульсов, а также длительность и форму (треугольную, трапециевидную, прямоугольную) подбирают индивидуально.
Для электростимуляции скелетных мышц с сохраненной иннервацией применяют переменный ток 2-5 кГц, модулированный напряжением частоты 50-100 Гц, который следует в прерывистом режиме (посылки тока чередуются с паузами) или неофарадическим (однополупериодным) током частотой 50 Гц.
Для стимуляции гладкой мускулатуры внутренних органов применяют переменный ток частотой 2-5 кГц с низкочастотной модуляцией амплитуды 5-30 Гц.
Показания:
- вялые парезы и параличи, связанные с травмой нерва, токсическим поражением, воспалением нерва, дегенеративно-дистрофическими заболеваниями нервной системы и позвоночника;
- центральные парезы и параличи, связанные с нарушением мозгового кровообращения;
- гипотрофия мышц при гиподинамии, иммобилизационных повязках;
- истерические парезы и параличи;
- послеоперационные парезы кишечника, гипомоторные дискинезии желудка, кишечника, желчевыводящих путей;
- атония сфинктеров мочевого пузыря и прямой кишки;
- камни мочеточника, хронический простатит, дисфункциональные заболевания женских половых органов;
- нарушения обмена веществ: ожирение, целлюлит.
Противопоказания: контрактура мимических мышц, переломы костей до иммобилизации, вывихи суставов до вправления, кровотечения (кроме маточных при дисфункции), острое воспаление, гнойные заболевания (абсцесс, флегмона, карбункул, фурункул), тромбофлебит, желчнокаменная болезнь, первые 3-4 нед. с момента развития острого нарушения мозгового кровообращения, эпилепсия, имплантированный кардиостимулятор, свободно лежащие металлические тела в жизненно важных органах, которые при колебательных движениях могут вызвать повреждение кровеносного сосуда.
Некоторые методики проведения процедур электростимуляции импульсными токами
Электростимуляция малоберцового нерва и иннервируемых им мышц при периферическом парезе (параличе)
Используют пластинчатые электроды площадью 4 см2. Анод располагают в верхней трети голени на наружнозадней стороне в двигательной точке малоберцового нерва. Катод во время процедуры периодически перемещают на двигательные мышцы: переднюю большеберцовую, общий разгибатель пальцев, длинную малоберцовую, короткую малоберцовую, собственный разгибатель большого пальца. Параметры тока: форма импульсного тока — прямоугольная или трапециевидная, длительность импульсов 100-200 мс, частота следования импульсов 0,5-0,25 Гц и меньше, сила тока 10-15 мА в амплитудном значении. Продолжительность воздействия 15-20 мин ежедневно или через день. Курс лечения 15-20 процедур. Курсы лечения могут многократно повторяться.
Электростимуляция мышц конечностей при центральном парезе (параличе)
Для афферентной стимуляции коры головного мозга больных, перенесших ишемический инсульт, электростимуляцию назначают через 2-3 нед. от начала заболевания (возникновение пареза конечности). Одну пару пластинчатых электродов площадью 4 см2 располагают: катод — в средней трети плеча на наружной стороне в двигательной точке лучевого нерва, анод — в средней трети наружной поверхности предплечья. Вторую пару таких же электродов располагают: катод — на внутренней поверхности средней трети плеча на локтевой и срединный нервы, анод — на внутренней поверхности предплечья.
Параметры тока: импульсы прямоугольной формы длительностью 1 мс частотой следования 0,5 Гц (два импульса в секунду) посылают на группу мышц, иннервируемых лучевым нервом (разгибатели), а через 1 с — на локтевой, срединный нервы и иннервируемые ими мышцы сгибательной группы; амплитудное значение силы тока 3-5 мА, продолжительность воздействия 5-8 мин.
Следующая »
Отогенный неврит лицевого нерва
Неврит лицевого нерва, возникший вторично на фоне серьезных болезней среднего уха, требует срочной хирургической операции. Во время вмешательства врач снимает избыточное давление на нерв (производит его декомпрессию), удаляя часть костной стенки нервного канала, проходящего в области среднего уха. В дальнейшем назначается лечение основного заболевания, в результате которого восстанавливается и функция пострадавшего лицевого нерва.
Если патология развилась на ранней стадии острого среднего отита, может быть принято решение о консервативном лечении лицевого неврита:
- витаминотерапия препаратами аскорбиновой кислоты и группы В (Мильгамма);
- противоотечные средства (фуросемид);
- глюкокортикоиды для быстрого купирования воспаления и боли;
- после стихания острых проявлений назначаются актовегин, солкосерил, другие препараты, влияющие на метаболизм нервной ткани;
- при неэффективности консервативного лечения назначают разные виды хирургических вмешательств.
Физиотерапевтические методы входят в комплекс восстановительных лечебных мероприятий:
- терапия УВЧ, кварцевым излучением, лазером;
- электрофорез с витаминами группы В, лидазой;
- иглорефлексотерапия и массаж, особенно проводимый с внутренней стороны щеки;
- аппликации лечебной грязи, озокерита, парафина;
- лечебная физкультура, направленная на восстановление активности мышц нижней части лица.
Лечение неврита
Подход к лечению неврита должен быть комплексным.
Медикаментозная терапия неврита направлена на устранение первопричины болезни, восстановление функции нерва, снятие воспаления и боли, активизацию кровотока и обменных процессов, улучшение нервной проводимости, укрепление защитных сил организма и т.д.
К распространенным немедикаментозным методам лечения относятся лечебная гимнастика, иглорефлексотерапия, мануальные техники и массаж (при отсутствии противопоказаний).
Особое место в лечении неврита уделяется физиотерапии: лечению волнами и токами, электрофорезу, магнитотерапии, лазеротерапии, радоновым и грязевым ваннам и др.
К хирургическому лечению (сшивание или пластика нерва) прибегают при отсутствии положительного эффекта от консервативной терапии.
Профилактика неврита
Противостоять развитию недуга помогут простые и действенные меры:
- избегание переохлаждений;
- правильное сбалансированное питание;
- своевременное лечение вирусов и инфекций;
- укрепление иммунитета (вакцинация, закаливание, витаминотерапия);
- регулярное обследование организма.
В клинике «МедикСити» к вашим услугам профессиональный опыт и знания врачей 30 медицинских направлений. У нас вы можете пройти полную диагностику организма и получить консультацию нужного специалиста в удобное для вас время, без потери времени и нервов. Не давайте болезням шанса!
Народные средства
В домашних условиях можно использовать рецепты народной медицины для прогревания и снятия воспаления:
- трижды в день в течение 20 дней прогревать больную сторону мешочком с теплой поваренной солью;
- дважды в день на протяжении двух недель делать массаж лица с эфирным маслом пихты или кедра;
- 3 раза в день в течение 2 недель делать теплые компрессы с настоем липового цвета или кашицей из свежих ягод черной бузины;
- 3 раза в день на протяжении 15 дней делать растирания составом, состоящим из равных частей сока хрена и оливкового масла;
- перед сном делать компрессы из свежих листьев полыни в течение 30 минут;
- делать компрессы из творога и меда: смешать 4 части нежирного творога и 1 часть липового меда, завернуть в марлю и приложить к пораженной половине лица на 1 час, укутать платком; делать по 2 компресса в день на протяжении 2 недель.
Разумеется, народные рецепты не могут заменить лекарственную терапию, а тем более операцию. Однако их не запрещается использовать для ускорения выздоровления в комплексном лечении.
Возможные осложнения
Откладывать лечение неврита лицевого нерва нельзя. Чем позднее начата терапия, тем больше вероятность развития осложнений:
- При длительном течении болезни у пациента развивается стойкая контрактура мимической мускулатуры на пораженной стороне: мышцы непроизвольно напряжены, сокращены, возможны их непроизвольные движения. Восстановление после такого осложнения крайне затруднено.
- Внешний вид лица может сильно измениться: неподвижные мышцы создают значительный косметический дефект.
- Стойкие нарушения вкусовых ощущений.
- Язвы роговицы, инфицирование, образование «бельма», слепота.
- Постоянный спазм мышц лица или века.
Анализы и диагностика
Врач-невролог ставит диагноз на основании жалоб пациента и клинической картины. Невролог может попросить выполнить движения мышцами лица – закрыть глаза, оскалить зубы, поднять брови, надуть щеки или посвистеть, наморщить нос. Такие тесты позволяют врачу определить наличие неврита. Если диагноз вызывает сомнения, то врач может назначить следующие исследования:
- КТ, МРТ;
- Электронейромиография (ЭНМГ);
Дополнительно невролог может рекомендовать консультацию нейрохирурга и отоларинголога.
Профилактика
С учетом основных причин заболевания его профилактика включает защиту от простудных заболеваний, переохлаждений, а также своевременное лечение заболеваний ЛОР-органов. Полезно закаливание организма, лечение в санаториях на берегу моря, богатое витаминами группы В питание.
После перенесенного неврита лицевого нерва для профилактики рецидивов болезни полезен самомассаж лица с эфирным маслом пихты или кедра. Его можно делать на ночь в холодное время года.
Отделение платных услуг НИКИО приглашает пациентов с невритами и нейропатиями лицевого нерва на лечение. Пациента осматривает опытный врач, возможна консультация кандидата или доктора медицинских наук. В клинике используются современные физиотерапевтические аппараты. При необходимости больному проводится операция, дающая возможность быстро восстановить функцию поврежденного нерва.
Неврит нерва, лечение
Адекватное лечение невозможно без установления и устранения причины возникновения недуга. Если он развился из-за инфекционного заражения, невролог назначает противовирусные, противомикробные препараты. Когда причиной недуга выступает нарушение питания тканей, используются сосудорасширяющие медикаменты. Если воспаление развилось после травмы, требуется обездвижить пострадавшую конечность.
Активно применяются противовоспалительные средства, для нормализации работы центральной и периферической НС назначают витамины группы В, противоотечную терапию. Лечение неврита подразумевает и физиотерапию – ультрафонофорез, УВЧ, электрофорез с применением специальных составов и др. Если обнаруживается туннельный синдром, лекарства доставляют в больной канал.
Огромное значение имеет реабилитация при неврите. Она включает не только медикаментозную терапию, но и массаж, ЛФК. Все мероприятия имеют целью восстановление нормальной работы мышц. Если необходимо, назначается их электростимуляция.
Иногда лечение неврита нерва возможно только оперативным путем. Если наблюдается сдавливание нерва, проводится его декомпрессия (рассечение сдавливающих тканей, чаще всего – сухожилий).
Если после проведенного медикаментозного лечения не видно улучшений, нерв не восстанавливается или наблюдается перерождение, проводится его сшивание, иногда выполняется пластика.