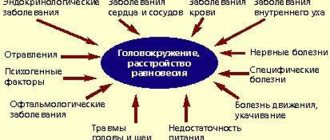
Причины головокружения
- Переедание после долгого перерыва, выход из жесткой диеты или голодания.
- Пищевая аллергия, она может вызываться пищевыми добавками, которых достаточно много в большинстве продуктов, а также сладостями или белковой пищей.
- Реакция на продукты, содержащие аминокислоту тирамин, – шоколад, деликатесные сыры, перезревшие фрукты, маринады, цитрусовые.
- Гиповолемия – снижение объема крови в организме. Это состояние характеризуется постоянной жаждой, слабостью, учащенным сердцебиением, синевой кожи, головокружением.
- Демпинг-синдром – патологическое состояние, вызванное уменьшением притока крови к мозгу и сердцу, гипер- и гипогликемией.
Различают демпинг-синдром ранний и поздний.
Как проявляется тахикардия
Состояние работы сердца можно быстро определить по частоте сердечных сокращений (ЧСС) — через пульс, который хорошо прощупывается на крупных периферических артериях. В норме его частота совпадает с ЧСС, поскольку пульс — это ответ артерий на выброс крови из сердца при его сокращении. Показатели здорового человека — 60–80 ударов в минуту. Если сердце начинает биться чаще, это может ощущаться физически, словно оно выпрыгивает из груди.
Однако так происходит не всегда, и тогда заподозрить наличие тахикардии можно по ряду других симптомов.
За разные типы тахикардии отвечают разные водители ритма (источники генерации импульса)
Клинические признаки тахикардии
- Боль или чувство дискомфорта в грудной клетке.
Камеры сердца сокращаются поочередно: пока наполняются кровью одни отделы, другие отдыхают. Чем сильнее тахикардия, тем меньше периоды расслабления миокарда. Из-за работы без отдыха в сердце появляются болезненные ощущения.
- Головокружение и общая слабость.
В малом круге кровообращения происходит оксигенация крови (насыщение кислородом) При тахикардии уменьшается время, необходимое для полноценного газообмена. Учащенные сокращения сердца выбрасывают в сосудистое русло кровь со сниженным содержанием O2, из-за чего тканям его не хватает. Чтобы органам было проще его получить, сопротивление сосудов уменьшается. Так возникает компенсаторное снижение давления в сосудах, сопровождающееся головокружением и общей слабостью. Порой оно может приводить к потере сознания.
- Одышка.
Возникает как в движении, поскольку при физической нагрузке организм требует больше кислорода, так и в покое — если тахикардия сохраняется долгое время. К развитию одышки приводит все то же кислородное голодание: учащение дыхания — это попытка восстановить оксигенацию.
- Цианоз, или синюшность кожных покровов.
При гипооксигенации (снижении концентрации кислорода в организме) в крови содержится большое количество восстановленного гемоглобина — вещества, отвечающего за связывание кислорода. Низкая оксигенация приводит к цианозу губ, кончиков ушей или пальцев рук.
Тахикардия может выражаться менее значимыми симптомами: кашлем, головной болью, тошнотой, нарушениями сна, снижением аппетита и работоспособности. Эти жалобы — не характерные для увеличения ЧСС, но при визите к врачу о них следует сказать
Ранний демпинг-синдром
Он проявляется сразу после еды, чаще всего у людей, перенесших операции на желудке, двенадцатиперстной кишке, но может возникать и у неоперированных людей, у которых нарушены функции желудка.
Способствуют развитию демпинг-синдрома молоко, углеводные продукты, жидкая пища, а также еда большими порциями.
Суть патологии в том, что пища не переваривается в желудке, а сразу проходит в кишечник, где возникает повышенное давление и происходит раздражение слизистой оболочки. В результате к кишке приливает большой объем крови, а у сердца и мозга образуется ее нехватка. Углеводы быстро переходят в кровь, и сахар в крови увеличивается. В итоге резко понижается или повышается артериальное давление, происходит выброс в кровь гормонов, возникают симптомы гипергликемии – высокого сахара в крови: головокружение, тошнота до рвоты, сильная слабость, холодный пот.
Заложенность уха
Грибок
Аллергия
20020 04 Февраля
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Заложенность уха: причины, диагностика и способы лечения.
Определение
Заложенность уха или ушей возникает как из-за нарушения звуковосприятия и характеризуется различными ощущениями, в числе которых могут быть глухота, чувство сдавливания и тяжести, слишком сильное звучание собственного голоса. Заложенность уха, независимо от причин ее возникновения, тяжело переносится пациентом и, как правило, требует помощи специалиста.
Разновидности заложенности уха
Заложенность одного или обоих ушей может сопровождаться болью, покалыванием, шумом или звоном в ушах, головокружением. В некоторых случаях заложенность исчезает после акта глотания.
Опасным симптомом считается заложенность уха с присоединением повышенной температуры тела, головной боли, выделений из уха (гнойных или кровянистых), ощущения инородного тела.
Заложенность уха не всегда свидетельствует о патологическом процессе. Такое состояние может быть вызвано
попаданием в ухо воды, перепадом давления
во время воздушного перелета или погружения на глубину. Иногда слишком сильное и
неправильное высмаркивание
одновременно из двух носовых ходов приводит к закладыванию уха (ушей), что связано с повышением давления в средней камере уха вследствие резкого поступления воздуха из евстахиевой трубы. Прием некоторых
лекарственных препаратов
(антибиотиков, психотропных веществ) оказывает токсическое действие на ухо, провоцируя развитие заложенности и тугоухости.
Заболевания, при которых может развиться заложенность уха
Серная пробка
, закупорившая слуховой проход. Попытки удалить ушную серу самостоятельно при помощи подручных предметов значительно увеличивают вероятность проталкивания пробки глубже в ухо и налипания серы на барабанную перепонку (при этом повышается риск травмирования барабанной перепонки, что ведет к полной или частичной потере слуха). В этих случаях состояние заложенности в ушах сопровождается мучительной болью, шумом, головокружением и тошнотой.
Микотическое, или грибковое, поражение наружного слухового прохода
. Инфицирование грибами может осложняться сужением или закупоркой слухового прохода с появлением чувства заложенности ушей. Усугубляют процесс распространения грибков в ухе слуховые аппараты, наушники-вкладыши, а также воспалительные заболевания уха. Основные признаки заболевания – зуд, заложенность уха и вызванная ею тугоухость, усиление в больном ухе звука собственного голоса.
Повреждение наружного слухового прохода и структур среднего уха
могут сопровождаться нарушением слуха и заложенностью. Кровотечение и формирование кровяного сгустка, который закупоривает слуховой проход, приводят к ухудшению звукопроводимости. Кроме того, возможна травма барабанной перепонки во время чистки слухового прохода, резкого перепада давления, сильного удара по наружному уху. При этом возникает резкая боль, которая сменяется заложенностью, звоном, шумом и нарушением слуха.
Острые воспалительные заболевания
сопровождаются отеком, а иногда и образованием гнойного содержимого. Они могут приводить к заложенности уха и тугоухости. В частности, при
отите среднего уха (тимпаните)
в воспалительный процесс вовлекаются барабанная полость и слуховая труба. Отек, сужающий просвет слуховой трубы, и нагноение мягких тканей вызывают заложенность уха и нарушение слуха. Как правило, инфекция проникает внутрь этой стерильной полости из евстахиевой трубы, которая напрямую связана с носоглоткой.
У детей первого и второго года жизни острый отит может возникнуть при попадании грудного молока или молочной смеси в носоглотку во время срыгивания.
У детей более старшего возраста отит среднего уха и заложенность могут быть вызваны
воспалением аденоидов
– лимфоидной ткани, отвечающей за местный иммунитет носоглотки и закрывающей отверстия слуховых труб в носоглотке. Анатомическая близость аденоидов и слуховой трубы обеспечивает быстрый переход инфекции из носоглотки в уши. Кроме того, увеличенные аденоиды могут перекрывать собой отверстия слуховой трубы, что вызывает чувство заложенности.
Аллергические реакции
также могут приводить к острому воспалению и отеку среднего уха.
Отит наружного уха
характеризуется воспалением наружного слухового прохода. Заложенность в ухе в этом случае возникает из-за отека тканей слухового прохода.
Если заболевание вызвано попаданием инородного тела в слуховой проход
, то отек и заложенность дополняются картиной сильного раздражения. Пациент жалуется на сильный зуд, боль, чувство распирания, жар в области уха. Боль усиливается при жевательных движениях.
При фурункулезе
наружного слухового прохода картина болезни усугубляется замкнутым пространством, где развивается воспалительный процесс. Нарастающая боль в ухе дополняется ее иррадиацией в соответствующую половину головы. Пациент не может лежать на больной стороне. Из-за сильного отека тканей наружного слухового прохода звукопроведение в больное ухо нарушается, возникает чувство заложенности.
К числу анатомических и послеоперационных дефектов
, которые вызывают заложенность уха, относятся искривление перегородки носа, сужение носового хода вследствие гипоплазии крыльев носа, стеноз наружного клапана носа.
Нарушение носового дыхания ведет к частому появлению насморка, инфицированию носовых пазух и, как следствие, к переходу воспалительного процесса в слуховую трубу.
Заложенность уха в этих случаях появляется на стороне узкого носового хода. Такие же последствия возникают после операций в области носа.
Нейросенсорная тугоухость
возникает из-за поражения какого-либо участка слухового нерва. Чаще всего это необратимое явление, симптомы которого включают нарушение равновесия, головокружение, тошноту, заложенность и шум в ухе, плохое восприятие низких звуков. Причинами нейросенсорной тугоухости могут быть перенесенные инфекционные и сосудистые заболевания, опухолевые процессы, травмы, токсическое воздействие различных веществ.
Болезнь Меньера
— это негнойное заболевание внутреннего уха, которое сопровождается его заложенностью. Увеличение объема лимфы в лабиринте уха ведет к повышению давления и приступам прогрессирующей глухоты, возникновению шума в ушах, внезапного головокружения. В большинстве случаев сначала поражается одно ухо. Начинается заболевание либо с приступов головокружения, либо с ухудшения слуха, который между приступами полностью восстанавливается. Однако через несколько лет потеря слуха становится необратимой.
Миофасциальный болевой синдром, заболевания височно-нижнечелюстного сустава
. Пациенты с миофасциальным болевым синдромом, который связан с нарушением деятельности жевательной мускулатуры и ограничением подвижности нижней челюсти, также могут жаловаться на заложенность уха. Кроме того, заболевание сопровождается головными и лицевыми болями, затрудненным открыванием рта, щелканьем в области височно-нижнечелюстного сустава.
Первопричиной синдрома служит спазм жевательных мышц. Сходную клиническую картину дают также заболевания самого сустава, вызванные нарушениями прикуса.
Атеросклероз сосудов головного мозга, подъем артериального давления
. Заложенность в ушах при поражении или сужении сосудов объясняется ухудшением кровоснабжения всех тканей, а также нарушением кровообращения в области внутреннего и среднего уха.
Вазомоторный ринит, или насморк при беременности
возникает под влиянием гормональных сдвигов и характеризуется нарушением тонуса сосудов и выделением слизистого секрета. При аллергическом рините клиническая картина заболевания почти такая же, но провоцирующим фактором служат не гормоны, а специфический аллерген. Отек слизистой оболочки и сужение носовых ходов приводят к нарушению проходимости слуховой трубы и вызывают заложенность уха.
Опухоли в области слухового прохода, слуховой трубы и внутреннего уха
– наиболее грозная причина возникновения заложенности уха. В их числе следует назвать холестеатому – опухолевидное образование, которое состоит из клеток эпидермиса, пропитанных холестерином. Холестеатома отличается медленным, но неуклонным ростом. Образуясь в среднем ухе, она может распространяться на наружное и внутреннее ухо, вызывая заложенность и чувство тяжести в ухе, гнойные выделения, отек и покраснение ушной раковины.
К каким врачам обращаться при заложенности уха
При возникновении заложенности уха следует обратиться к оториноларингологу. В дальнейшем может понадобиться консультация , , , невролога, кардиолога, аллерголога.
Диагностика и обследования при заложенности уха
Для диагностики заболевания, которое вызвало заложенность уха, необходим внимательный опрос пациента, осмотр наружного уха и слухового прохода до барабанной перепонки, аудиометрическое исследование. Инфекционную природу заболевания определяют на основе клинической картины, данных отоскопии и посева отделяемого.
Поздний демпинг-синдром
Он вызван выбросом инсулина в большом количестве как ответом на высокое содержание сахара. Тогда через несколько часов уровень сахара резко падает, развивается гипогликемия – нехватка глюкозы. Это состояние аналогично гипогликемической коме у диабетиков: бледность, холодный и липкий пот, головокружение, дрожь, зевота и сонливость, чувство голода. Это опасное состояние: нарушается снабжение сердца кровью, кровь хуже переносит кислород, возникает кислородное голодание тканей – гипоксия. Возможно развитие острой сердечной недостаточности.
При тяжелых формах демпинг-синдрома могут развиться анорексия, истощение.
Другие причины возникновения тошноты по утрам
После исключения из списка причин, вышеперечисленные заболевания, то можно рассмотреть следующие причины:
- Беременность. Интоксикация и тошнота по утрам часто встречает у беременных, особенно на начальных сроках. Это нормальная реакция организма на значительные изменения и гормональную перестройку. Очень важно, при беременности полностью исключить лекарства для лечения пищеварительного тракта. Данные средства могут крайне негативно сказать на здоровье пациентки, будущего ребенка и течении беременности. Поэтому, Вам придется перетерпеть данный недуг и обойтись народными средствами, но обязательно проконсультируйтесь с врачом.
- Мигрень. Утренняя тошнота натощак, может предшествовать сильной головной боли. Вы скорее всего ещё почувствуете сильный шум и повышенную чувствительность к запахам.
- Повышенное артериальное давление (гипертония). Проблема утренней тошноты может сопровождаться головной болью и головокружение. Если Вы своевременно не обратите внимание на данные симптомы, то рискуете запустить данное заболевание, что в свою очередь может привести к инсульту.
- Сердечнососудистые заболевания – реже тошнота натощак появляется при сердечной недостаточности или развивающемся инфаркте миокарда. Если тошнота сопровождается болью, чувством тяжести и стягивания за грудиной, онемением или покалыванием в одной половине туловища, необходимо как можно скорее обратиться за медицинской помощью, так как это может быть начинающийся инфаркт миокарда.
- Повышенное внутричерепное давление – тошнота и срыгивание у грудничка могут возникнуть при повышении давления внутри желудочков головного мозга.
Что делать
Одиночные случаи головокружения после еды неопасны и лечения не требуют.
Если подобное состояние связано с беспорядочным питанием, слишком большими промежутками между едой, нужно просто наладить режим питания, стараться есть чаще и небольшими порциями.
При пищевой аллергии необходимо выявить и исключить из рациона продукты, провоцирующие аллергическую реакцию.
А вот при демпинг-синдроме требуется лечение у специалиста-гастроэнтеролога или абдоминального хирурга.
При легкой стадии заболевания лечение включает:
- прием препаратов, нормализующих пищеварительные процессы;
- диету и рацион питания;
- устранение симптомов патологии;
- прием успокаивающих средств;
- физиотерапевтические процедуры – электростимуляцию и электросон.
Если это не помогает, применяют хирургическое лечение – операцию на желудке.
Обследование
Тошнота после еды чаще всего свидетельствует о наличии заболеваний пищеварительной системы, поэтому обследованием занимается гастроэнтеролог, а диагностический поиск предполагает комплексное изучение морфологических и функциональных особенностей ЖКТ пациента. При постановке диагноза используют современные лабораторные и инструментальные методы, из которых наиболее информативными являются:
- Сонография
. УЗИ брюшной полости назначается в качестве скринингового метода всем больным с длительными диспепсическими расстройствами. Ультразвуковое исследование позволяет выявить неспецифические признаки язвенно-деструктивных и воспалительных процессов. При необходимости проводят прицельное УЗИ отдельных органов. - Эндоскопия ЖКТ
. ЭГДС — наиболее информативный метод диагностики заболеваний верхних отделов пищеварительного тракта, которые сопровождаются тошнотой. По показаниям исследование дополняют биопсией. Если необходимо визуализировать тонкий кишечник на всем протяжении, используют видеокапсульную эндоскопию. - Рентгенография
. Рентгенологическое исследование с контрастированием бариевой смесью эффективно при обнаружении в пищеварительном тракте язвенно-деструктивных процессов. Метод недостаточно специфичен для диагностики воспалительных патологий, поэтому его желательно применять в комплексе с эндоскопией ЖКТ. - Исследование желудочной секреции
. Тошнота, которая связана с едой, может сигнализировать о нарушениях кислотопродуцирующей функции желудка, поэтому назначают 24-часовую рН-метрию. Также оценивают количество общей и свободной соляной кислоты натощак и после введения лекарственных препаратов, стимулирующих секрецию. - Анализ кала
. Стандартная копрограмма позволяет заподозрить нарушения всасывания пищи и различные воспалительные процессы в кишечнике, которые сопровождаются диспепсическими симптомами. Дополнительно выполняют бактериологический посев кала и анализ на яйца гельминтов для исключения инфекционной этиологии процесса.
Биохимический анализ крови необходим для исключения билиарной и печеночной патологии, которая вызывает тошноту после еды. При наличии у больного общеинфекционного синдрома проводятся специфические серологические реакции для поиска антител к патогенным микроорганизмам. Внутрипищеводная манометрия назначается для оценки моторной функции органа и слаженности работы сфинктерного аппарата.
УЗИ органов брюшной полости
Можно ли предупредить заболевание
Да, особенно если оно проявляется в легкой форме. Вот рекомендации врачей.
- Ешьте 5-6 раз в день небольшими порциями. Не торопитесь, тщательно пережевывайте пищу.
- Не пейте во время и сразу после еды. Пить можно за полчаса-час до и через полчаса-час после принятия пищи.
- Отдавайте предпочтение медленным углеводам: кашам, макаронам, рису, а вот быстрые углеводы: пирожные, выпечку, конфеты, а также сладкие соки и напитки – лучше ограничить.
- Полезны овощи и фрукты, содержащие растворимую клетчатку: яблоки, сливы, морковь, свекла, капуста.
- Белковая пища: мясо, рыба, птица, яйца – также будет весьма полезна
- Молоко и молочные продукты могут вызвать приступ, поэтому употреблять их нежелательно. Можно попробовать использовать безлактозное молоко.
- Если после еды у вас падает артериальное давление, желательно минут двадцать – полчаса полежать.