Существует множество заболеваний, которые могут вызывать боли и нарушения чувствительности в стопе. Одним из них, хотя и не самым распространенным, является неврома Мортона. Многие люди, страдающие от этой патологии, говорят, что они живут с постоянной болью и ходят «как будто по острым камням». Виной всему разрастание оболочки нерва и ложная надежда, что все пройдет само по себе. К сожалению, так не происходит, и ортопеды, неврологи и терапевты вынуждены часто сталкиваться с запущенными случаями невромы Мортона. Хотя решить проблему, годами отравляющую жизнь многих людей и не дающей им наслаждаться активными видами отдыха и даже прогулками, можно всего лишь за 15—60 минут.
Что такое неврома Мортона
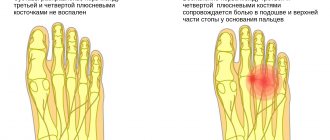
Стопа построена таким образом, что к каждому пальцу ведет тонкая плюсневая кость, их головки вместе с фалангами пальцев формируют плюснефаланговые суставы. В непосредственной близости от плюсневых костей проходят межплюсневые нервы, разветвляющиеся на 2 ветки в области межпальцевого промежутка. Каждая из этих веток отвечает за передачу нервных импульсов к боковым поверхностям соседних пальцев. В области головок плюсневых костей проходит межпальцевая связка, касающаяся межплюсневых нервов.
Невромой Мортона называют утолщение оболочки межплюсневого нерва в месте его деления на 2 ветви, иннервирующие два соседних пальца стопы. Поскольку оно располагается в непосредственной близости от головок плюсневых костей и поперечной связки стопы, эти структуры способны при ходьбе и других видах физической активности сдавливать утолщенный нерв, что приводит к возникновению болей разной степени интенсивности.
Но название заболевание далеко не точно отражает его природу и суть. Понятие неврома широко используется в онкологии для описания опухолей нервов, но в данном случае речи об образовании опухоли не идет, а потому патология не имеет никакого отношения к злокачественным процессам. Поскольку формирование невромы Мортона сопровождается образованием утолщения нерва, которое можно даже ощутить при пальпации, исторически так сложилось, что ее стали называть невромой. Название прижилось в медицины, хотя правильнее было бы именовать данную патологию метатарзалгией Мортона.
Неврому Мортона называют еще периневральным фиброзом, межплюсневой невромой, плантарной невромой.
Неврома Мортона относится к числу заболеваний, сопровождающихся развитием туннельного синдрома. По сути, она представляет собой доброкачественное утолщение нерва, формирующееся в результате утолщения его оболочки и формирования вокруг него соединительнотканной оболочки. Выяснено, что ее размеры могут составлять 0,15—0,65 см в ширину и 0,95—1,45 см в длину, т. е. утолщение имеет вытянутую, веретенообразную форму.
Чаще всего от данной патологии страдают женщины молодого возраста, причем обычно наблюдается поражение нервного ствола только одной из стоп, хотя возможно развитие и двустороннего процесса. В большинстве случаев утолщение располагается между 3 и 4 пальцами стопы, где и возникает болезненное уплотнение. Несколько реже оно формируется во 2-м межпальцевом промежутке и совсем редко в 1-м и 4-м, т. е. у большого пальца и мизинца стопы. Поскольку отходящие от пораженного нерва ветки иннервируют боковые поверхности соответствующих пальцев, боли при раздражении утолщения склонны отдавать в них.
Что интересно, у детей неврома Мортона практически никогда не возникает. У них схожие симптомы обычно обусловлены переломами плюсневых костей или вывихами плюснефаланговых суставов.
Таким образом, неврома Мортона не несет угрозы жизни, но способна существенно снизить ее качество, мешая вести активный образ жизни, выполнять повседневные задачи из-за сильной боли в стопе и пальцах. В виду возникающих ограничений подвижности больные испытывают серьезный физический и психологический дискомфорт, с которым не стоит мириться. Возможности современной медицины позволяют избавиться от постоянных болей в стопе, вернуть больному радость жизни и движения.
Причины развития
Американский хирург Томас Джордж Мортон в 1876 году описал синдром, который он наблюдал у 12 пациентов с необычными болями в стопе в районе 3-го межпальцевого промежутка. Он сделал предположение, что это является следствием механического сдавления нерва головками плюсневых костей. Но сегодня считается, что на самом деле заболевание имеет полиэтиологическую природу.
Пока еще точный механизм формирования невромы Мортона еще не известен, хотя в этом направлении проводились различные исследования, благодаря которым был накоплен солидный багаж знаний. В результате появились предположения, что утолщение нерва, вероятнее всего, становится следствием постоянной перегрузки передней части стопы, частых многократных микротравм, длительной, постоянно повторяющейся компрессии, т. е. сдавливания, стопы и, соответственно нерва. Также есть данные, что утолщение нерва может формироваться в результате ишемических явлений, т. е. нарушений питания, что может наблюдаться при утолщении стенок питающих данный участок стопы кровеносных сосудов или полного перекрытия их просвета.
Поэтому сегодня считается, что сдавление нерва и постоянные микротравмы приводят к постепенному утолщению поперечной межплюсневой связки стопы с ее разволокнением и развитием отека. Сформировавшаяся патологическая межплюсневая связка вызывают постоянную компрессию и сдвиг медиального подошвенного нерва и питающих его сосудов, что провоцирует возникновение ишемических явлений и компенсаторное утолщение оболочки подошвенного нерва.
Дополнительными факторами, способствующими развитию заболевания, могут выступать повреждения костей и мягких тканей, а также развитие воспалительного процесса, что сопровождается образованием инфильтрата. Все это может приводить к тому, что нерв прочно срастется с окружающими тканями, его оболочка утолщается, чтобы защитить нежную структуру от повреждения, в результате формируя объемное образование. Поскольку от межплюсневого нерва до плюсневых костей и межпальцевой связки расстояние крайне мало, эти анатомические структуры сдавливают разросшуюся оболочку нерва, т. е. возникает его компрессия, что и становится причиной возникновения туннельного синдрома со всеми его проявлениями.
При этом считается, что в возникновении невромы Мортона также играет роль генетическая предрасположенность. Хотя действию внешних и внутренних факторов все же придается ведущее значение.
Таким образом, основными причинами развития заболевания выступают:
- поперечное плоскостопие и/или развитие вальгусной деформации 1 пальца стопы (Hallux Valgus);
- ношение слишком тесной обуви, в частности узкой обуви на высоком каблуке, что и объясняет тот факт, что патология в 4 раза чаще встречается у женщин;
- травмы и образование гематом в месте прохождения нервов стопы;
- нарушения походки с подворачиванием стопы внутрь, что приводит к чрезмерному натяжению нерва;
- сосудистые патологии нижних конечностей, сопровождающиеся заращением или закрытием их просвета и острым нарушением кровообращения, т. е. облитерацией (облитерирующий атеросклероз, эндартериит нижних конечностей);
- ожирение, приводящее к повышенной нагрузке на ноги и стопы в частности;
- повышенные нагрузки на передний отдел стопы;
- воспалительные заболевания суставов и связок стоп (бурсит, тендовагинит);
- некоторые инфекционные и аутоиммунные болезни;
- липомы разных видов в области плюсневой кости;
- изменения в анатомии нерва.
Очень часто неврома Мортона возникает у женщин, постоянно носящих тесную обувь на высоком каблуке, а также у людей, активно занимающихся спортом или вынужденных долгое время стоять. Лишний вес и тяжелый физический труд или же чрезмерно активные занятия спортом – основные причины возникновения патологии у мужчин.
Беременность может выступать в качестве пускового механизма для быстрого развития заболевания. Это обусловлено относительно быстрым увеличением массы тела женщины, что приводит к росту приходящейся на стопу нагрузки. Поэтому крайне важно с первых дней беременности носить удобную, не сдавливающую ногу обувь, и избегать слишком больших нагрузок.
Таким образом, в группу риска развития невромы Мортона входят:
- женщины, постоянно носящие узкую обувь на высоком каблуке;
- люди, вынужденные подолгу стоять на ногах или ходить в силу особенностей профессии (продавцы, учителя, стюардессы, официанты);
- люди, занимающиеся тяжелым физическим трудом (грузчики, профессиональные спортсмены, в особенности, фигуристы, конькобежцы, легкоатлеты);
- больные, имеющие любые заболевания и деформации ступней, в особенности плоскостопие, бурситы, артрозы, тендиниты, опухоли, вальгусную деформацию.
Компетенции
Неврома Мортона
- Причины развития
- Как развивается заболевание
- Симптомы
- Диагностика
- Последствия заболевания
- Лечение
Неврома Мортона — патология, которая характеризуется появлением фиброзного образования на стопе в области прохождения подошвенного нерва. Заболевание имеет и другие названия: синдром мортоновского пальца, межпальцевая неврома, периневральный синдром. Все они — синонимы. Неврома встречается и у женщин, и у мужчин. Однако чаще все же болеют женщины, особенно в зрелом и пожилом возрасте — после 45–50 лет.
Причины развития заболевания
Риск развития синдрома мортоновского пальца вызывают несколько факторов, негативно влияющих на ткани ноги.
К ним относят:
- Травматические повреждения стопы, сопровождающиеся сдавлением нервных образований в межкостном промежутке;
- Поперечное плоскостопие, которое деформирует стопу и нарушает ее нормальную иннервацию;
- Гематомы (ушибы мягких тканей), давящие на нерв;
- Хронические инфекции, поражающие ткани стопы;
- Облитерирующие заболевания ног, которые нарушают кровоснабжение;
- Длительные физические нагрузки при постоянном нахождении пациента в положении стоя (например, на работе);
- Ожирение, которое постепенно приводит к деформации стопы и сдавлению подошвенного нерва.
Также в развитии невромы Мортона большое значение играет обувь, которую носит пациент. Не стоит покупать сдавливающие, неудобную туфли и ботинки — это приводит к нарушению кровоснабжения и иннервации тканей стопы.
Как видно, периневральный фиброз может быть вызван множеством не связанных между собой причин. Определить, чем конкретно вызвана болезнь и как от нее излечиться, может только опытный врач-хирург.
Как развивается неврома Мортона
Наиболее часто неврома Мортона развивается в промежутке между третьим и четвертым пальцем стопы — третьим межплюсневым промежутком. Заболевание обычно имеет односторонний характер. В редких случаях, при быстром начале и раннем прогрессировании периневрального фиброза, неврома может образоваться с двух сторон.
Основным патологическим фактором в процессе развития заболевания является избыточное давление, оказываемое на кости стопы. Кости деформируются и меняют положение, вследствие чего подошвенный нерв сдавливается. Вокруг поврежденных тканей развивается воспалительный процесс, который заканчивается активным разрастанием соединительной ткани в данной области и сращением ее с костями и мышцами стопы. Волокна, составляющие подошвенный нерв, перерождаются, из них образуются так называемые колбы роста, а также спирали Перрикончито. Нормальная иннервация стопы при этом нарушается.
Симптомы
Для невромы Мортона характерен специфический набор симптомов:
- Боль.
Ноющая, сначала возникает только после физических нагрузок или продолжительной ходьбы, потом дискомфорт значительно усиливается, а периоды отсутствия боли сокращаются. Наличие ночных болей для болезни Мортона нехарактерно. Наиболее часто неприятные ощущения локализуются в промежутке между 3 и 4 пальцами, но иногда могут распространяться и на всю стопу. - Зуд и жжение в области поражения.
Симптомы связаны с нарушением нервной иннервации стопы. - Неприятные ощущения при ношении обуви.
Пациент чувствует дискомфорт, будто в его ботинок засунули какой-то предмет, которого на самом деле нет.
Для болезни Мортона характерно медленное начало. Со временем признаки заболевания усиливаются, болезнь все больше мешает пациенту нормально ходить. В тяжелых случаях симптомы патологии могут возникать и в покое, когда пациент долгое время не двигается.
Характерный признак периневрального фиброза — отсутствие деформаций стопы, которые видны невооруженным глазом. Для сдавления нерва достаточно малейшего смещения костей. При этом внешне нога будет выглядеть совершенно нормально, изменения заметны лишь на микроскопическом уровне.
Диагностика
Диагностикой невромы Мортона занимается врач-хирург. Большое значение имеют жалобы больного — пациенту нужно максимально подробно и четко рассказать о симптомах. Также повышенное внимание доктор уделяет анамнезу болезни. Пациенту нужно вспомнить, когда он почувствовал первые признаки патологии, когда они усилились, как менялась их выраженность с течением времени. Важно определить, при каких обстоятельствах появляются боли — во время сильных и продолжительных физических нагрузках или при небольших. Это поможет понять, насколько сильно поражен подошвенный нерв.
Для уточнения диагноза доктор проводит локальный осмотр стопы с пальпированием ее поверхности. При сдавливании четко определяется болезненность, локализующаяся в области третьего межплюсневого промежутка. Появление онемения пальцев при пальпации в этой области также свидетельствует о наличии у пациента невромы Мортона. Никаких внешних изменений на стопе быть не должно, деформация костей свидетельствует о наличии сопутствующих патологий или неправильном предварительном диагнозе.
Часто для исключения других диагнозов пациенту назначается проведение рентгенологического исследования, на котором хорошо видны все костные образования. Если у врача имеются сомнения по поводу природы заболевания, он отправляет больного на МРТ. Эта методика дает возможность визуализировать мягкие ткани стопы.
Для определения точной локализации периневрального фиброза в пораженную область пациенту вводят местные анестетики. Если боль резко исчезает, то патологический очаг определен правильно. На основании всех данных, полученных в ходе обследования, доктор устанавливает точный клинический диагноз и назначает операцию по удалению невромы Мортона.
Последствия заболевания
При своевременном обращении к врачу и полноценном лечении прогноз для пациента благоприятный. Но если пациент не обращает внимания на тревожные симптомы или полностью их игнорирует, болезнь Мортона со временем будет прогрессировать. Сильные физические нагрузки для больного станут непереносимыми, он не сможет долго ходить. О занятиях спортом также можно будет забыть. Таких последствий можно избежать, если при появлении первых симптомов обратиться к врачу. Доктор подберет правильную терапию и при необходимости назначит хирургическое лечение.
Лечение невромы Мортона
Лечение синдрома мортоновского пальца может быть и консервативным, и хирургическим. Лишь большой комплекс из терапевтических процедур поможет пациенту избавиться от неприятного заболевания.
Объем лечения зависит от выраженности симптомов и стадии заболевания — как лечить неврому Мортона, врач определяет, учитывая различные факторы.
Консервативное лечение
На начальных стадиях невромы Мортона хирургическая операция пациенту обычно не требуется. Синдром можно вылечить с помощью консервативной терапии, основной целью которой является снижение давления на свод стопы и облегчение нагрузки на костные образования.
При легком течении заболевания будет достаточно выполнить ряд правил:
- Подобрать удобную мягкую обувь, подходящую по размеру и не сдавливающую ногу. Желательно с плоской подошвой;
- Купить специальные ортопедические стельки;
- Снизить нагрузку на стопу — меньше ходить пешком, избегать длительного пребывания в положении стоя;
- Ежедневно делать массаж стоп.
При соблюдении этих рекомендаций пациент с легкой формой невромы сможет быстро избавиться от боли и дискомфорта в ногах.
Для лечения синдрома мортоновского пальца активно используются анальгетические средства, блокирующие болевой синдром:
- Нимесулид;
- Диклофенак;
- Солпадеин;
- Коделак.
Большое значение в консервативной терапии имеет физиотерапевтическое лечение. Это может быть электрофорез пораженной области, использование диатоков, лазера, электромагнитного излучения. В реабилитационном периоде после купирования обострения болезни Мортона пациенту рекомендуется выполнять специальный комплекс упражнений из лечебной физкультуры, направленный на восстановление нормальной активности конечностей.
К сожалению, консервативное лечение при невроме Мортона эффективно далеко не всегда. В большинстве случаев без оперативного вмешательства не обойтись.
Хирургическое лечение
Лечение хирургическим путем необходимо, когда патология находится на поздних стадиях и ее консервативная терапия не дает результатов.
Врачи выделяют несколько способов устранения синдрома мортоновского пальца:
- Простейший способ — эктомия (удаление) невромы. Хирург проводит разрез в межпальцевом промежутке, находит пораженный нерв и удаляет возникшее образование. После этого он накладывает на поверхности раны узловые швы и удаляет их через две недели после проведения операции.
- Второй способ предполагает релиз (рассечение) поперечной связки плюсны. Это приводит к тому, что сдавление нерва пропадает и иннервация восстанавливается. При этом целостность самого нерва также сохраняется, что очень важно в лечении заболевания.
- Редко применяется остеотомия. В ходе операции кость аккуратно перепиливается в строго определенном месте. Этим снимается компрессия подошвенного нерва. Данный метод также называют искусственным переломом.
После удаления невромы Мортона наступает период реабилитации. В это время пациент должен ограничить все нагрузки на ноги, носить только удобную обувь без каблуков и избегать переохлаждения стопы.
При тяжелой форме патологии требуется проведение радикальной операции, при которой воспаленная область стопы просто иссекается. Такое вмешательство проводят очень редко, только при наличии строгих показаний.
Многие сайты советуют способы лечения невромы Мортона с помощью методов народной медицины, в домашних условиях. К сожалению, приходится признавать — такое лечение неэффективно. Различные настойки и мази могут устранить симптомы и снять боль, но само заболевание никуда не исчезнет и будет неуклонно прогрессировать.
Без должного лечения прогноз для пациента неутешительный. Не стоит игнорировать симптомы заболевания, иначе придется бороться с серьезными последствиями. Болезнь Мортона — сложная патология с постоянно прогрессирующим течением. Поэтому при появлении симптомов обязательно запланируйте профилактический осмотр у врача.
Симптомы невромы Мортона
Пока неврома имеет небольшие размеры, т. е. не достигает 5 мм, она обычно никак не проявляется и больные даже не подозревают о наличии какой-либо проблемы в стопе. В таких случаях боли или ощущение сдавления могут появляться в момент надевания неудобной обуви и быстро проходить после того, как она оказывается снята. Иногда наблюдается дискомфорт между пальцами ног после ношения такой обуви или ощущение легкого покалывания.
Тем не менее при условии сохранения действия провоцирующих факторов утолщение начинает увеличиваться в размерах, что приводит сначала к появлению стреляющих и ноющих болей в области 3 межпальцевого промежутка. Они, как правило, возникают после физических нагрузок и ходьбы, а также могут сопровождаться развитием различных нарушений чувствительности, в том числе:
- ощущением ползанья мурашек;
- жжением;
- покалыванием;
- болями разной интенсивности, возникающих при механическом или термическом раздражении.
При этом для невромы Мортона характерно практически полное отсутствие любого дискомфорта в стопе в ночное время суток.
Если на этом этапе развития заболевания человек не обращается к врачу, и причина возникновения болей, парестезий, аллодинии и других нарушений чувствительности не устанавливается и соответственно не проводится лечение с коррекцией образа жизни, симптомы заболевания продолжают усиливаться. Постепенно нарастает частота и выраженность болей, которые могут становиться пульсирующими, наблюдается уменьшение промежутка между началом физической активности до появления первых дискомфортных ощущений. Нередко болевой синдром вынуждает человека разуваться и массировать пораженный участок стопы. Это обусловлено продолжением роста утолщения нерва.
Заболевание может иметь волнообразное течение, т. е. с периодами усиления симптомов и их временным затиханием или даже устранением. Иногда проявления болезни могут отсутствовать даже несколько лет.
На поздних стадиях прогрессирования патологии, когда неврома Мортона достигает уже крупных размеров, больные страдают от:
- острых, жгучих болей, способных возникать даже в состоянии покоя и не зависящих от вида обуви, которую больной носит;
- ощущения присутствия постороннего предмета в обуви (как правило, пациенты говорят о чувстве попадания камушка в обувь);
- нарастания интенсивности нарушений чувствительности вплоть до полной ее потери;
- изменений походки с вынужденной хромотой, так как на больную ногу тяжело наступать, и необходимостью часто делать остановки во время ходьбы.
Что характерно для данной болезни, это полное отсутствие внешних изменений в состоянии стопы и пораженного межпальцевого промежутка. При этом при нажатии на область образования утолщения нерва боли резко усиливаются.
Сильный болевой синдром, возникающий при физической активности, делает невозможным занятия видами спорта, предполагающими нагрузку на ноги, т. е. бегом, прыжками, танцами, катанием на лыжах, роликах, коньках и пр. Даже обычная ходьба для людей с такой патологией становится испытанием.
Диагностика
При возникновении признаков развития метатарзалгии Мортона следует обратиться к ортопеду или неврологу. Диагностика заболевания не представляет сложностей, причем в большинстве случаев врач может заподозрить наличие именно этой патологии только на основании полученных в ходе опроса и осмотра пациента данных.
Важное диагностическое значение имеет выяснение особенностей обуви, которую человек привык носить, а также длительности пребывания в ней ежедневно. Специалист обязательно поинтересуется о наличии хронических и аутоиммунных заболеваний, сосудистых нарушений, перенесенных в прошлом травмах и т. д. В ходе осмотра врач обращает внимание на присутствие лишнего веса, плоскостопия и наличие болей при пальпации участка между 3 и 4 пальцем или других в зависимости от того, где ощущается дискомфорт.
Также может проводиться особый тест, заключающийся в нажатии на 3 межплюсневый промежуток в течение 30—60 секунд. На наличии невромы Мортона указывает возникновение онемения и жжения в этой точке, способных распространяться и на боковые поверхности 3 и 4 пальцев. Дополнительно указывать на присутствие невромы Мортона может положительный симптом Тиннеля, т. е. возникновение болей при постукивании по плюсневым костям 3 и 4 пальцев, а также появление сильной боли при сжатии передней части стопы и пальцев.
Тем не менее чтобы подтвердить доброкачественную природу заболевания и исключить ряд других патологий, способных сопровождаться подобными признаками, пациентам назначаются инструментальные методы исследования. Ведь значительно чаще, чем развитие метатарзалгии, болевой синдром в стопе обусловлен разнообразными ее деформациями, в частности плоскостопием, которое может выступать одной из причин возникновения невромы Мортона, а также хроническим тендинитом ахиллова сухожилия. Также дифференцировка требуется с наследственной спастической параплегией, синовитом, артритом плюснефаланговых суставов, стресс-переломами, остеонекрозом плюсневых костей, образованием опухолей.
Некоторые патологии позвоночника также могут сопровождаться возникновением болевых ощущений и нарушений чувствительности в стопе, в частности межпозвонковые грыжи дисков поясничного отдела.
Для диагностики невромы Мортона могут быть проведены:
- МРТ или магнитно-резонансная томография – эффективный метод диагностики огромного количества различных заболеваний мягких тканей. Но в случае с невромой Мортона она не всегда способна предоставить исчерпывающие данные, позволяющие подтвердить или опровергнуть диагноз, и нередко дает сомнительные результаты.
- КТ или компьютерная томография – позволяет получить точную информацию о состоянии костных структур, в особенности в месте образования утолщения нерва, наличии плоскостопия, последствий травм.
- УЗИ – один из основных методов диагностики заболевания, так как позволяет точно установить участок утолщения межплюсневого нерва, а также обнаружить дегенеративно-деструктивные изменения в суставах.
Подтвердить в качестве причины появления болевого синдрома и нарушений чувствительности разной степени выраженности наличие невромы Мортона можно и с помощью проведения лечебно-диагностической блокады. Так называют инъекцию раствора местного анестетика, осуществляемую в непосредственной близости от прохождения межплюсневого нерва. Быстрое уменьшение вплоть до полного затухания болей является убедительным диагностическим критерием, свидетельствующих в пользу развития метатарзалгии Мортона.
Как записаться на прием к врачу и на операцию невромы Мортона?
В первую очередь для определения размера невромы Мортона, а также с целью диагностики возможных других заболеваний, специалистам по лечению стопы в Германии потребуются актуальные снимки МРТ стопы и результаты рентгенологического исследования. После того как мы получим все необходимые документы, в течение 1-2 рабочих дней мы высылаем Вам по электронной почте информацию для пациентов, а также предварительную смету расходов на лечение невромы Мортона.
Иностранные пациенты могут записаться на операцию невромы Мортона в короткие сроки. Мы с радостью посодействуем в оформлении визы, после того как на наш счет поступит предоплата, указанная в смете. Вслучае невыдачи визы, полученная сумма возвращается Вам в полном объеме.
Ввиду иногда долгих перелетов мы стараемся свести срок между первым обследованием и операцией к минимуму. Вовремя амбулаторного и стационарного лечения невромы Мортона Вы сможете воспользоваться услугами квалифицированного медицинского персонала, владеющего несколькими иностранными языками (напр. английский, русский, испанский, португальский). Оплата переводчика (напр. на арабский) осуществляется в отдельном порядке. Так же мы занимаемся организацией трансфера, можем забронировать номер в отеле, и подскажем как провести время в Германии Вам и Вашим родственникам.
отправить запрос
Лечение невромы Мортона
Для каждого пациента тактика лечения разрабатывается в индивидуальном порядке, что во многом зависит от стадии заболевания, а также причин его возникновения. На начальных этапах развития пациентам обычно рекомендуется консервативная терапия, заключающаяся в:
- разгрузке стоп и отказе от тесной обуви в пользу удобной ортопедической с небольшим каблуком высотой 2—4 см, обеспечивающей правильное распределение нагрузки на стопу;
- использовании плюсневых прокладок и подъемников, представляющих собой особые ортопедические вкладыши, которые размещают под подушечками стоп и фиксируют на пальцах резинками или силиконовыми колечками с целью разведения плюсневых костей и создания анатомически правильного изгиба стопы;
- ношении обуви с ретрокапитальной опорой.
Все эти методы преследуют одну цель – снижение давления на пораженный нервный ствол. Это позволит избежать дальнейшего прогрессирования заболевания и уменьшить болевой синдром за счет уменьшения нагрузки и компрессии межплюсневого нерва.
С целью повышения эффективности проводимых мероприятий пациентам рекомендуется постоянно носить специально изготовленные для них по индивидуальным параметрам ортопедические стельки. Благодаря такому решению удастся:
- снизить приходящуюся на передний отдел стопы нагрузку и нормализовать состояние поперечного свода, т. е. уменьшить плоскостопие;
- уменьшить давление костей и связок на видоизмененный нервный ствол;
- избежать развития или устранить воспалительный процесс в мягких тканях, в том числе с вовлечением нерва, что даст возможность существенно уменьшить интенсивность болей;
- восстановить анатомию стопы, что позволит добиться улучшения походки и приближения ее к норме.
При отсутствии сильных болей пациентам могут назначаться многокомпонентные компрессы, в состав которых обычно включают НПВС, местные анестетики и димексид, прием препаратов группы НПВС внутрь в виде таблеток или капсул или нанесение их непосредственно на межпальцевый промежуток в виде мази или геля. Это способствует улучшению состояния, но выраженного терапевтического эффекта не оказывает. В комплексе с компрессами обычно назначаются миорелаксанты, а также сеансы мануальной терапии, которые позволяют не только снять спазмы мышц и улучшить питание тканей за счет активизации кровообращения, но и устранить компрессию нерва за счет нормализации положения плюсневых костей и связок.
Дополнительно можно проводить массаж стоп в домашних условиях, а также делать расслабляющие ванночки с травами.
Также показано прохождение курсов физиотерапевтических процедур. Так, при невроме Мортона хороший эффект дают:
- магнитотерапия – метод, предполагающий воздействие на область поражения импульсным магнитным полем, что способствует уменьшению воспаления, отека и улучшению течения обменных процессов в ней;
- ударно-волновая терапия (УВТ) – метод физического воздействия, благодаря применению которого удается улучшить кровообращение в области образования утолщения межплюсневого нерва и тем самым уменьшить выраженность ишемии, а также ускорить устранение воспаления и добиться уменьшения болей;
- электрофорез с введение противовоспалительных и обезболивающих средств – обеспечивает быстрое и более глубокое проникновение лекарственных средств в ткани, а значит, и получение более выраженного терапевтического эффекта;
- иглорефлексотерапия – подразумевает раздражение биологически активных точек, что способствует активизации процессов восстановления.
Часто дополнительно назначают легкую лечебную гимнастику, выполнение которой не отнимает много времени, но позволяет активизировать кровообращение в ногах, увеличить подвижность суставов, а также укрепить и растянуть мышцы стоп. Но заниматься ЛФК необходимо ежедневно без спешки в удобном для себя ритме.
В качестве основных упражнений можно привести следующие:
- Сидя на стуле с уверенно стоящими на полу ногами нужно максимально сильно натянуть носки на себя, а затем вытянуть их вперед.
- Стоя лицом к стене и упершись в нее вытянутыми руками нужно отвести одну ногу назад примерно на 30—50 см. Оставшуюся впереди ногу ритмично сгибают в колене, следя за тем, чтобы обе пятки были плотно прижаты к полу.
- Сидя на полу с вытянутыми перед собой ровными ногами, с помощью полотенца натягивают стопы на себя руками.
- Сидя на стуле совершают пальцами ног мелкие движения, отрывая и ставя их на пол, имитируя игру на пианино.
- Сидя на стуле одну ногу кладут голеностопным суставом на колено другой и выполняют вращательные движения поочередно в обе стороны, стараясь делать как можно более широкие обороты.
Если этих мер недостаточно или изначально наблюдается более тяжелое течение заболевания, пациентам назначают инъекции кортикостероидов, которые выполняют в межплюсневый промежуток с тыльной стороны стопы. В 50% случаев этой меры достаточно для существенного улучшения самочувствия. Такие блокады уменьшают отек и воспаление, что приводит к снижению выраженности болей.
В случаях, когда у больных обнаруживаются сопутствующие ортопедические патологии, например деформирующий артроз, назначается соответствующее ситуации лечение.
Тем не менее консервативная терапия не всегда оказывается эффективной. Поэтому если больным, несмотря на принятые меры, все еще досаждают боли и другие симптомы невромы Мортона, им рекомендуется хирургическое лечение патологии.
Консервативная терапия метатарзалгии
Во многих случаях метатарзалгия успешно поддается консервативному лечению. Его характер напрямую зависит от вида диагностированного заболевания. Поэтому одним пациентам может назначаться комплексная медикаментозная терапия, другим физиотерапия и ЛФК, а третьим достаточно будет использовать ортопедические приспособления.
Но консервативная терапия не будет эффективной, если больные не устраняют повторяющиеся перегрузки переднего отдела стопы. Это достигается за счет смены неудобной, тесной обуви, в частности на высоком каблуке, на более практичную и правильную с точки зрения ортопедии. Но многим пациентам, особенно женщинам, претит мысль о необходимости носить ортопедическую обувь. Это обусловлено тем, что в восприятии многих людей правильная с точки зрения ортопедии обувь выглядит грубо и малопривлекательно. В действительности сегодня существует масса красивых и аккуратных моделей на разные случаи жизни, которые будут препятствовать перегрузке переднего отдела стопы, а значит и появлению болей, и прогрессированию имеющихся нарушений.
Ортопедическая обувь имеет умеренно жесткую подошву, закругленный, в меру широкий носок, нередко удобный широкий каблук и высокий, хорошо фиксирующий ногу задник.
Также важно нормализовать вес, что особенно актуально для пациентов с ожирением. В связи с тем, что метатарзалгия препятствует возможности существенно увеличить уровень физической активности, пациентам может быть рекомендована помощь диетолога. Врач составит оптимальную схему питания, объяснит основные принципы подбора продуктов и их сочетаний, особенности расчета величины порций и т. д. При этом такое питание будет рациональным и сбалансированным. Оно обеспечит организм нужными ему веществами и будет способствовать плавному снижению веса. Но любые диеты, особенно монодиеты, опасны и дают только временный результат. Поэтому от них стоит раз и навсегда отказаться.
При метатарзалгии также могут назначаться:
- Метатарзалгические вкладыши – особые мягкие прокладки треугольной, округлой формы, которые располагают непосредственно перед перегружаемым, болезненным участком. Они позволяют разгрузить его, а значит, и уменьшить выраженность болевого синдрома.
- Индивидуальные ортопедические стельки – обязательный компонент лечения большинства ортопедических нарушений. Их изготавливают отдельно для каждого пациента с учетом степени деформации стопы и анатомических особенностей. Они обеспечивают равномерное распределение нагрузки на опорные точки стопы, что приводит к остановке прогрессирования патологических изменений и устранению болей.
- Подпальцевые вкладыши или сплинты – специальные ортопедические приспособления, которые рекомендованы при молоткообразной деформации пальцев. Они способствуют возвращению подошвенной пластинки плюснефаланговых суставов в естественное положение.
- Вальгусные шины и бандажи – специальные фиксаторы, которые содействуют отведению большого пальца стопы в анатомически правильное положение. Благодаря им удается остановить дальнейшее искривление плюсневой кости и большого пальца, а значит и образования шишки на боковой поверхности стопы.
Если же у пациента диагностирована контрактура икроножных мышц или некоторые другие заболевания, обязательно рекомендуется ежедневно выполнять комплекс упражнений ЛФК. Они направлены на растяжение мышц голени, тренировку мышц стопы.
Также может проводиться тейпирование. Метод позволяет перераспределить нагрузку и устранить мышечное напряжение.
Медикаментозное лечение подбирается строго индивидуально с учетом не только характера обнаруженных изменений, но и имеющихся других хронических заболеваний. Но с самого начала лечения для моментального улучшения самочувствия могут назначаться НПВС в форме средств для внутреннего или местного применения. Их применяют короткими курсами для купирования болей до тех пор, пока основная терапия не даст ожидаемого результата. При патологиях плюснефаланговых суставов могут назначаться хондропротекторы. Они используются длительными курсами и помогают улучшить состояние хрящевых частей суставов, что и приводит к уменьшению болевых ощущений.
В ряде случаев, к примеру, при Hallux valgus или невроме Мортона, прибегают к проведению курсов физиотерапевтических процедур. В качестве таковых могут выступать:
- магнитотерапия;
- индуктотермия;
- УВТ;
- электрофорез с введением кортикостероидов.
Операция при невроме Мортона
Современный уровень развития ортопедии позволяет проводить эффективное и быстрое лечение невромы Мортона на любых стадиях развития. Сегодня существует несколько методик, использующихся с этой целью.
Нередко осуществляется удаление утолщения нервного ствола, что выполняется под местной анестезией. Хирург в индивидуальном порядке выбирает вид доступа к нерву: с тыльной или подошвенной стороны ступни. Затем он выполняет разрез мягких тканей для визуализации нерва и резецирует его утолщенную часть. После этого ткани ушиваются и закрываются стерильной повязкой.
Данная операция длится не более часа и подразумевает удаление видоизмененного участка нерва. Это приводит к быстрому улучшению состояния и полному исчезновению болевого синдрома с отсутствием риска рецидива заболевания, т. е. его повторного развития. Но метод имеет недостаток – потерю чувствительности участка стопы, за иннервацию которого отвечал нерв.
Отсутствие чувствительности в столь небольшой области никоим образом не сказывается на опорной и двигательной функции стопы. Оно не влияет на состояние пациента и проявляется только при намеренном касании непосредственно к потерявшей чувствительности зоне. После проведения такой операции восстановительный этап занимает 2—4 недели, в течение которых рекомендуется снизить нагрузку на прооперированную стопу. Вставать и ходить можно уже через пару часов после операции, но следует ограничить нагрузку на переднюю часть стопы, что достигается за счет использования специальной обуви с жесткой подошвой. Швы снимаются через 2 недели после ее проведения.
Тем не менее потеря чувствительности хоть и в небольшом участке стопы для многих хирургов кажется слишком высокой ценой за лечение невромы Мортона, особенно в качестве первичной меры. В таких ситуациях подобное хирургическое вмешательство рассматривается в качестве крайней меры, к помощи которой стоит прибегать только при отсутствии ожидаемого эффекта от других мер. Поэтому нередко изначально справиться с проблемой и устранить боли пытаются менее радикальными методами, например, путем рассечения поперечной связки между плюсневыми костями. Операция не требует специальной подготовки и длится всего несколько минут. Рассечение связки позволит устранить сдавление нервного ствола и при этом не нарушить его целостность, а значит, и сохранить чувствительность. Если же операция не дала желаемого результата, стоит задуматься об удалении невромы путем ее иссечения.
Также для лечения заболевания может использоваться такая методика хирургического лечения, как остеотомия 4 плюсневой кости. Но сегодня она практически не применяется. Суть операции этого вида заключается в создании пространства для утолщенного нерва, что позволит добиться его декомпрессии. Это реализуется за счет выполнения искусственного перелома 4 плюсневой кости и смещения ее головки. Остеотомия и дальнейшие манипуляции осуществляются под рентген-контролем через незначительный разрез мягких тканей или даже прокол в диаметре около 2 мм. В таком случае требуется фиксация ступни гипсовой повязкой, а срок восстановления увеличивается до 1 месяца.
В последнее время удаление невромы Мортона все чаще осуществляют путем применения лазера или радиочастотной абляции. Суть обеих методик примерно одинакова и заключается во введении под местной анестезией непосредственно к месту локализации утолщения нерва тонкой канюли, сквозь которую затем погружается лазер или радиоволновой зонд. За счет получения тепловой энергии видоизмененный участок нервного ствола разрушается, что и приводит к устранению болевого синдрома, но также провоцирует потерю чувствительности на соседних боковых поверхностях 3 и 4 пальцев. Таким образом, лазерное и радиоволновое лечение невромы Мортона позволяет получить тот же эффект, что и открытое хирургическое вмешательство, но не сопряжено с образованием рубцов на коже, поскольку величина прокола составляет всего несколько миллиметров, менее травматичны и легче переносятся пациентами. При этом длительность операции составляет порядка 30 минут.
Современные операции, проводимые при невроме Мортона, позволяют более чем в 90% случае добиться улучшения самочувствия пациентов. При этом в 45% случаев наблюдается полное устранение болей и неврологической симптоматики, в 32% – значительное их уменьшение. Только в 15% случаев результат был удовлетворительным, т. е. наблюдалось уменьшение болевого синдрома и сохранение неврологических нарушений и лишь у 8% пациентов, перенесших операцию, ситуация не изменяется в лучшую сторону. Отрицательные результаты обычно обусловлены образованием истинной ампутационной невромы межплюсневого нерва.
Оперативное лечение
Оперативное лечение невромы Мортона должно рассматриваться только после неудачного безоперационного лечения и только если есть полное убеждение, что симптомы изначально не связаны с любой другой патологией, такой как синовит плюснефалангового сустава и др. Стандартное оперативное лечение предполагает выделение нерва и его пересечение (резецирование) выше места раздражения/травмы. Обычно это делают через надрез на верхней (дорсальной) стороне стопы, хотя можно сделать надрез на подошвенной (плантарной) стороне стопы.
Некоторые врачи пытаются лечить неврому Мортона с помощью рассечения межплюсневой связки и освобождения нерва от сдавления под связкой или любого локального рубцевания ткани. Данная процедура также может быть эффективна. Окончательный успех хирургического лечения невромы Мортона может быть переменчив.
В случаях, когда основной проблемой является только раздражение нерва (настоящая неврома Мортона), как правило, операция будет успешной (хотя полное восстановление может занять несколько месяцев). Во многих случаях боли в передней части стопы являются более сложными. Это может быть один или два раздраженных нерва, которые вызывают болевые ощущения, но реальной проблемой часто является чрезмерная нагрузка на мелкие плюсневые кости. Общий термин для данного заболевания — метатарзалгия.
Профилактика
Неврома Мортона – то заболевание, развития которого можно избежать, соблюдая несложные правила. В первую очередь профилактика образования утолщения межплюсневого нерва заключается в:
- ношении узкой обуви на высоком каблуке только в особых случаях и в течение короткого отрезка времени;
- предпочтении удобной обуви в качестве основной;
- профилактике плоскостопия, заключающейся в выполнении специального комплекса упражнений, в том числе перекатывании мячика стопой и подъеме мелких предметов пальцами ног с пола;
- проведении массажа ног;
- контроле веса и его поддержании на оптимальных показателях;
- своевременном лечении ортопедических нарушений;
- отказе от занятий травматичными видами спорта;
- рациональных нагрузках на нижние конечности;
- своевременном диагностировании и лечении травм стопы;
- профилактике развития атеросклероза и других сосудистых нарушений, что в основном достигается за счет здорового питания и рациональных физических нагрузок.
Таким образом, неврома Мортона представляет собой неопасное, но крайне неприятное заболевание, развития которого значительно легче избежать, чем затем бороться с его последствиями. Лечение патологии на ранних стадиях может осуществляться консервативными методами, но без коррекции привычек и обуви оно не будет иметь успеха. Наиболее надежным и эффективным методом борьбы с уже сформировавшейся невромой Мортона является хирургия. Современные методики позволяют менее чем за час радикально решить проблему болевого синдрома и вернуть человеку возможность передвигаться без болей. При этом операции такого рода сопряжены с минимальными рисками развития осложнений, не требуют длительной и сложной реабилитации, а также позволяют вернуться к большинству повседневных занятий уже на следующий день после проведения.