- Когда проводится операция невромы Мортона?
- Диагностика и подготовка к операции невромы Мортона
- Как протекает хирургическое лечение невромы Мортона в Геленк-Клинике?
- Какой хирург оперирует неврому Мортона?
- Какой вид анестезии предлагают пациенту перед операцией невромы Мортона?
- Послеоперационный период, восстановительное лечение и вспомогательные средства после операции невромы Мортона
- Буду ли я чувствовать боль после операции невромы Мортона?
- Каковы условия пребывания в Геленк-Клинике?
- На что необходимо обратить внимание после хирургического лечения невромы Мортона?
- Какова стоимость операции операция на стопе?
- Как записаться на прием к врачу и на операцию невромы Мортона?
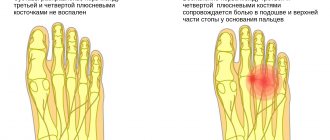
Неврома Мортона (красный) в качестве отёка между костями плюсны (голубой). Раздражение нерва (желтый) развивает жгучую и колющую боль по всей области его снабжения. © Dr. med. Thomas Schneider Неврома Мортона — это доброкачественное утолщение нервов в районе плюсневой кости. Следствие заболевания — стреляющая, жгучая и колющая боль в подошвенном отделе, а также в пальцах стопы (метатарзалгия). Боль настолько сильна, что пациент испытывает облегчение и улучшение общего состояния, лишь когда садится и снимает обувь. Таким образом, когда больной не обут, боль проходит намного быстрее. Кроме того, характерными симптомами невромы Мортона являются покалывания либо чувство онемения в пальцах стопы.
Неврома Мортона является часто встречающимся следствием поперечного плоскостопия, иногда сопровождающегося вальгусной деформацией. Женщины страдают невромой Мортона намного чаще чем мужчины. Причиной этому, скорее всего, служит разная мода на обувь: Высокие каблуки, а также туфли с острым носком оказывают сильное давление на передний свод стопы и могут спровоцировать появление поперечного плоскостопия. Вследствие данной патологии у больного изменяется положение плюсневой кости и увеличивается давление на нервы, проходящие по подошвенной области стопы.
У мужчин так же диагностируют неврому Мортона, чаще всего у тех, которые занимаются беговыми видами спорта с большим объемом тренировочной нагрузки. Неврома Мортона зачастую наблюдается между 3-им и 4-ым пальцем стопы, немого реже между 2-ым и 3-им пальцами.
отправить запрос
Когда проводится операция невромы Мортона?
Для того, чтобы дать правильную оценку состоянию пациента и назначить правильное лечение, специалистам Геленк Клиники необходимо будет предоставить актуальные результаты МРТ. Основываясь на снимках МРТ врач определяет степень необходимости хирургического лечения невромы Мортона. При наличии определенных показаний, пациенту назначают наилучшую для него методику операции.
На ранних стадиях лечение заболевания проводится при помощи консервативных методов, а именно специальных стелек и гимнастических упражнений для стоп. При значительном ограничении качества жизни, а также если больной ощущает сильную боль, несмотря на консервативное лечение, врач направляет его на операцию. При размере утолщения в 0.8 см. проводят нервосохраняющую операцию (невролиз). Если отек невромы Мортона превышает нормы, нерв удаляют посредством неврэктомии.
Лечение полинейропатии нижних конечностей
Пациенту с полинейропатией нижних конечностей необходимо подготовиться к длительному и тяжелому комплексному лечению. Так как заключается оно не только в купировании симптомов, отравляющих жизнь, но и в искоренении первопричины возникновения недуга.
В результате разрушается нервное волокно, и чтобы его восстановить, потребуется много времени. Курс лечения начинается с непосредственного воздействия на тот фактор, который вызвал полинейропатию, то есть с купирования основного заболевания или стабилизации состояния пациента.
Например, если причиной болезни стал сахарный диабет, то все усилия изначально направляются на снижение уровня сахара в крови, при инфекционной разновидности медикаментозная терапия направлена на борьбу с инфекцией, а если корень проблемы спрятан в дефиците витаминов группы В, то важно вовремя восполнить нехватку. Если причиной полинейропатии являются нарушения работы эндокринной системы, врачом назначается гормональная терапия. Но более широко при лечении используется витаминотерапия.
Положительный результат демонстрируют те препараты, которые направлены на улучшение микроциркуляции крови, а значит, на питание нервных волокон.
При лечении активно используются физиотерапевтические методики, например, электрофорез. Если полинейропатия нижних конечностей сопровождается сильнейшим болевым синдромом, пациенту в обязательном порядке назначаются обезболивающие препараты, местно и внутрь.
Полностью застраховаться от болезни нельзя. Но можно постараться ее предотвратить, используя банальные меры предосторожности. То есть при работе с токсическими веществами обязательно применять соответствующие защитные средства, любые медицинские препараты принимать только после консультации и назначения доктора, а инфекционные заболевания не пускать на самотек, не давая перейти в хронический воспалительный период, когда вылечить болезнь уже будет невозможно и останется только снимать обострения и купировать симптомы. Самыми простыми мерами предупреждения возникновения проблем являются сбалансированное питание, богатое витаминами, постоянная физическая активность, отказ от алкогольных напитков.
Изначально лечение ориентировано на устранение причины, а затем продолжается поддерживающая терапия. Необходимо отменить лекарственные препараты и устранить воздействие на организм токсичных веществ, ставших причиной возникновения болезни, скорректировать питание, дополнив его необходимыми витаминами. Учитывая, что только эти меры замедляют ход течения болезни и уменьшают жалобы, выздоровление продвигается крайне медленно и может быть неполным.
В случае если причину купировать невозможно, все лечение сводится к минимизации болевого синдрома и недееспособности. Специалист по реабилитации и физиотерапевт порекомендуют специальные ортопедические приспособления.
Чтобы облегчить такую нейропатическую боль, как жжение или ощущение мурашек, назначаются трициклические антидепрессанты и противосудорожные препараты. Лекарственные средства, воздействующие на центральную нервную систему, подбираются индивидуально каждому пациенту, в зависимости от состояния организма и психики больного. Самостоятельно назначать препараты строго запрещается, чтобы не нанести еще больший вред.
При демиелинизирующей полинейропатии ног зачастую применяется лечение, основанное на иммуномодуляторах. Рекомендуется проведение плазмафереза или внутривенное введение иммуноглобулинов при острой воспалительной демиелинизации.
При хронической миелиновой дисфункции назначается плазмаферез или внутривенное введение иммуноглобулина, кортикостероидов или ингибиторов обмена веществ.
Из всего списка витаминных препаратов предпочтение отдается витаминам В1 и В12, которые также носят названия тиамин и цианокобаламин. Вещества улучшают уровень прохождения возбуждения по всему нервному волокну, что существенно сокращает проявления заболевания, а также дополнительно защищают нервы от воздействия активных радикалов. Назначаются они длительным курсом в виде инъекций, вводимых внутримышечно.
Даже если лечение прошло успешно и все или большая часть нервных волокон восстановилась, расслабляться рано. Необходимо провести длительный курс реабилитационной терапии, так как при полинейропатии в первую очередь страдают мышцы, теряя тонус. Поэтому необходима длительная работа, направленная на восстановление подвижности, — может потребоваться помощь сразу нескольких специалистов.
При реабилитации после перенесенной болезни в обязательном порядке показан массаж. Он многократно улучшает кровоснабжение, возвращает мышечным тканям подвижность и эластичность, улучшает обменные процессы.
Подобный эффект обеспечивают и различные физиотерапевтические методики. Они также улучшают микроциркуляцию, снижают болевой синдром и восстанавливают мышечные клетки. Физиотерапия при полинейропатии нижних конечностей максимально полезна, поэтому пренебрегать ею не рекомендуется.
В случае серьезных поражений, когда абсолютное восстановление работоспособности невозможно, может потребоваться помощь эрготерапевта. Эрготерапия представляет собой лечение действием. Специалист помогает облегчить процесс приспособления пациента к ограниченному в движениях состоянию, разрабатывает новый алгоритм движений, необходимых для выполнения повседневных действий.
Из-за уникальности каждого случая схема реабилитационных мер разрабатывается индивидуально и зависит от состояния пациента. Реабилитация может включать в себя витаминотерапию, длительную работу с психологами, диетотерапию и другие методики, в зависимости от конкретной ситуации.
Лечение полинейропатии нижних конечностей необходимо начинать немедленно, не откладывая на потом. Как только появились тревожные симптомы, следует обратиться к врачу — без своевременной терапии велик риск осложнения в виде паралича, нарушений работы сердечно-сосудистой и дыхательной систем. Вовремя начатое лечение поможет свести вероятность осложнений к минимуму и сохранить полную работоспособность. Не стоит забывать и о восстановительной терапии, именно она закрепит полученный от лечения эффект.
Диагностика и подготовка к операции невромы Мортона
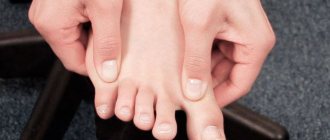
Клиническое обследование Невромы Мортона при помощи провоцирующего теста (тест Mulder): Специалист по лечению заболеваний стопы производит диагностику заболевания при помощи сжатия в области головок костей плюсны и одновременной пальпации в межплюсневых промежутках, чем вызывает боль давящего характера. © joint-surgeon
Альтернативные причины боли в передней части стопы
- Воспаление сустава, находящегося между костями пюсны и проксимальными фалангами
- Повреждения нервов
- Стрессовые (усталостные переломы) плюсневых костей
- Изменения структуры мягких тканей, в том числе шрамы, бородавки и опухоли
- Неправильное распределение веса, как в случае выраженного плоскостопия
Перед тем как начать лечение невромы Мортона врач проводит полную клиническую и визуализационную диагностику, к которой относится предварительная беседа, физический осмотр, а также МРТ с контрастом. Во время магнитно-резонансной томографии пациент находится в положении «лежа на животе», а вовремя рентгена в «положении стоя». Для того, чтобы определить как распределено давление под подошвенным отделом стопы, в Геленк Клинике проводят подометрическое исследование (педобарография). На основании полученных результатов врач оговаривает с пациентом предстоящую операцию.
Если состояние здоровья пациента не препятствует хирургическому лечению, оперирующий врач подробно рассказывает больному о ходе операции, а также разъясняет возможные осложнения. Кроме этого, Вас направят на прием анестезиологу, который повторно проанализирует результаты исследований и определит позволяет ли Ваше состояние вводить анестезирующие средства. Как правило, операция невромы Мортона проходит на следующий день после согласования с оперирующим хирургом и анестезиологом.
Симптомы
Боли в ногах могут говорить о различных заболеваниях, но симптомы миозита ног носят специфический характер:
- миозит бедра, голени или стопы проявляется неожиданно, часто утром после сна;
- боль в мышцах ног носит ноющий характер, однако при движении или прикосновении обостряется;
- мышцы напряжены, местами имеются уплотнения;
- если причина воспаления — травма ноги, в зоне миозита может развиться нагноение;
- слабость в мышцах ног, трудности при ходьбе.
Как протекает хирургическое лечение невромы Мортона в Геленк-Клинике?
Операция имеет смысл, если консервативное лечение, например, ортопедические стельки, специальная обувь с подошвой «бабочка», упражнения для стоп, а также инъекции местных анестетиков и самомассаж не помогают надолго уменьшит боль. В основном в Геленк Клинике используют две методики лечения: нервосохраняющий невролиз и удаление нерва. Каждая операция длится около 30-ти минут.
Вид стопы снизу: Неврома Мортона находится между 2-ым и 3-им пальцем. Чаще всего патология возникает между 3-им и 4-ым пальцем. © Viewmedica
Нервосохраняющая малоинвазивная операция при Невроме Мортона
Механическое давление на подошвенную область стопы приводит к защемлению нервов. Вследствие раздражения нервов соединительнотканная оболочка подошвенного нерва отекает и образует рубцовую ткань. Наблюдается скопление жидкости.
В результате отёка возникает ишемия и нервы стопы больше не снабжаются питательными веществами. Из-за этого у пациента появляются такие характерные жалобы, как чувство онемения, стреляющая боль и свербение (мурашки) в стопе. Прекращение механического давления на нерв может в определенной степени устранить эти симптомы.
Оптимальным методом лечения многих компрессионных синдромов (напр. синдром запястного канала) является декомпрессия нерва.Если размер невромы Мортона не достигает 0.8 см., проводится нервосохраняющая операция
При помощи методики снятия нагрузки и, при необходимости, декомпрессии нерва путем репозиции плюсневой кости, специалисты нашей клиники на протяжении нескольких лет достигают прекрасных результатов. В частности, у Геленк Клиники хорошие показатели в предотвращении рецидивов. Повторное проявление патологии более вероятно после ампутации нерва (неврэктомия), так как эта операция не исправляет исходное нарушение свода стопы. Несмотря на это, неврэктомия является стандартным методом лечения невралгии Мортона. Слишком часто при невралгии Мортона удаляют подошвенный нерв, предварительно не проверив эффективность нервосохраняющего лечения.
Преимущества нервосохраняющей операции:
Нервосохраняющее эндоскопическое лечение Невромы Мортона с верхним доступом вместо обычного доступа через подошву имеет следующие преимущества:
- меньше рубцов и следовательно незначительное раздражение нервов стопы
- снижается риск появления гематом
- сохранение подошвенного нерва, который после осложнений перестанет болеть и вернет свои исходные функции
- уменьшение процента рецидивов: из-за повторного появления болезненной отечности рецидив не является редкостью
- снижение склонности к образованию болезненных рубцов в области нервов плюсны
Неврэктомия — удаление воспаленного нерва
Во время данной операции удаляются больные нервные ткани большеберцового нерва. В Геленк Клинике неврэктомию проводят вслучае сильного отёка невромы Мортона. Именно поэтому данное хирургическое лечение требует предварительного МРТ обследования, которое помогает врачам определить размеры недуга. Так как послойные изображения, полученные при помощи магнитно-резонансной томографии иногда не предоставляют полную информацию о размере и расположении невромы Мортона, точная методика выбирается непосредственно во время операции после анализа и осмотра утолщения.
При оперативном доступе к невроме Мортона сквозь головку плюсневой кости можно относительно выполнить декомпрессию, то есть снизить степень сдавливания. Такой метод лечения является уместной сопровождающей хирургической манипуляцией, поскольку уменьшение компрессии снижает вероятность рецидива, то есть вторичного разрыва культи поврежденного нерва, влекущего за собой отек соединительной ткани. Операция невромы Мортона с с верхним доступом позволяет избежать рубцевания на подошве стопы. Так процесс заживления раны ускоряется, и пациент может возобновить нагрузки на стопу немного раньше.
Причины развития, проявления и терапия подошвенного апоневроза
Подошвенный апоневроз представляет собой заболевание стоп, которое широко распространено среди тех, кто много времени проводит на ногах. Для лечения используются как медицинские препараты, так и хирургическое вмешательство. Тут все зависит от тяжести болезни и факторов, которые с ней связаны. Именно по этой причине стоит обращать внимание на различные проявления боли.
Описание заболевания
Любая боль не должна оставаться без внимания. Все дело в том, что именно так организм посылает нам сигналы, что у него что-то не в порядке. И если игнорировать такие сигналы, не обращаться к врачам, то можно навсегда стать инвалидом.
В случае подошвенного апоневроза происходит воспаление соединения кости пятки и пальцев ноги. Изначально первые симптомы могут принять за плоскостопие,
однако если не приступить к лечению, то положение будет только усугубляться. В результате боли в области пятки будут только усиливаться. Особенно заметно это будет по утрам. Причем на протяжении дня боль напоминать о себе если и будет, то не настолько сильно. Исключения составляют случаи, когда имеет место нагрузка на ноги с все усиливающимися болевыми ощущениями.
Основные причины заболевания
Говоря о причинах появления заболевания, не стоит забывать и о факторах риска, способствующих появлению болезни. Так, в случае с апоневрозом подошвы, все начинается с такого обычного явления у спортсменов как растяжение связок
. Особенно это касается тех, что поддерживают свод стопы. С таким заболеванием могут столкнуться следующие категории людей:
- любители дальних переходов, такие как туристы или спортсмены, занимающиеся спортивной ходьбой;
- часто устраивают забег на дальние расстояния;
- те, кто имеет лишний вес;
- те, кто часто носит тесную или неудобную обувь;
- если имеет место укорочение ахиллова сухожилия;
- страдающие от гипертонуса икроножной мышцы.
В группу риска получить такую патологию входят люди в возрасте от 40 до 60 лет и старше. Наиболее часто данное заболевание наблюдается у женщин, в то время как мужчины, наоборот, практически защищены от него.
Кроме бегунов, заполучить апоневрозу подошвы могут те, кто активно занимается аэробикой или спортивными танцами. Именно по этой причине, всем тем, кто стремится вести здоровый образ жизни, лучше всего внимательно относиться к своему здоровью, особенно к нагрузкам на ноги.
В группу риска входят и люди определенных профессий. В их числе:
- рабочие заводов и фабрик;
- учителя;
- продавцы;
- рабочие и специалисты, по роду деятельности вынужденные длительное время находиться на ногах.
Основные симптомы заболевания
Основным симптомом, по которому можно определить появление и развитие такого заболевания, как подошвенный апоневроз, является боль в области пятки. Именно по данному признаку можно диагностировать болезнь практически в самом ее начале. Причем при отсутствии необходимого лечения, боль будет распространяться на всю ступню, превращая ходьбу в самую настоящую пытку. Очень часто, в запущенных случаях, воспаление происходит и во второй ноге.
Особенностью заболевания является то, что, давая периодически отдохнуть ногам, болевые ощущения становятся не такими острыми. Именно в этом и заключается опасность апоневроза, так как он может маскироваться под обычную усталость и человек долгое время не обращается за медицинской помощью.
Возможные осложнения
Рассказывая о заболевании, стоит сообщить и о том, какие могут возникать осложнения, если затянуть с обращением к врачу. К ним относятся:
- синдром хронической боли – возникает, если больной использует особенность болезни и дает отдых, тем самым снижая уровень боли, как бы привыкая к ней;
- могут возникать различные заболевания, связанные со ступнями;
- при запущенном течении болезни, воспаление может перейти со ступней на голени, и бедра, и даже на спину.
Как диагностируется
Для диагностики стоит обратиться к профессионалам и не заниматься самолечением. Лучше всего поможет определить заболевание и ее тяжесть исследование при помощи МРТ, КТ или рентгена. С их помощью врач сможет увидеть, что происходит в ступне. Будет боль результатом подошвенного апоневроза или иной причины. Например, боли могут вызывать травмы в виде трещины в результате удара, растяжение или защемление нерва.
Как лечить
Для достижения исцеления следует точно соблюдать все рекомендации врача. Однако в помощь фармакологическим препаратам можно использовать и средства народной медицины. Они не только позволят быстрее добиться избавления от болезни, но и усилят воздействие медицинских препаратов.
Для лечения можно делать компрессы. Для этого необходимо взять черной редьки, измельчить ее на терке, после чего получившуюся мякоть прикладывать к пятке, оборачивая целлофановым пакетом и перебинтовывая или надевая теплый носок. Такие компрессы хорошо делать на ночь. Рекомендуемое количество процедур – 5.
Хорошо поможет компресс из сырого картофеля, натертого на терке. Здесь все делается так же, как и в рецепте с редькой. Количество рекомендуемых процедур – 7.
Хорошо поможет компресс, изготовленный из капустных листьев и меда. Берутся свежие капустные листья. Их нужно обмазать медом и приложить к пятке. После этого ступню нужно обернуть в целлофан и забинтовать или надеть теплый носок. Процедуру повторять на ночь 8 раз.
Хорошим решением снять боль могут стать ванночки для ног с использованием морской или поваренной соли: 3 чайные ложки на 1 литр теплой воды. Достаточно 20 минут, чтобы добиться положительного эффекта.
Можно использовать ванночки с йодом. Для этого берут 3 л горячей воды и растворяют в ней 4 ст.л. йода. Процедуру нужно проводить перед сном в течение 20 минут.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Какой хирург оперирует неврому Мортона?
Одной из особенностей Геленк Клиники являются доверительные отношения между врачами и пациентами. Именно поэтому Ваш лечащий врач будет опекать Вас от первого обследования до самой операции. Таким образом у Вас будет специалист, к которому Вы сможете обратиться в любое удобное для Вас время. Высококвалифицированными экспертами Геленк Клиники в области хирургии стопы и голеностопного сустава являются Д-р Томас Шнайдер и Д-р Мартин Ринио . Также д-р Шнайдер и д-р Ринио сертифицированные специалисты, ежегодно проходящими проверку независимой немецкой ассоциацией хирургов стопы и голеностопного сустава (нем. DAF) на предмет повышения квалификации, диагностики и качества оперативной деятельности. Именно поэтому ортопедический медицинский центр Геленк Клиника имеет честь называться Специализированный Центр хирургии стопы и голеностопного сустава» (ZFS).
Какой вид анестезии предлагают пациенту перед операцией?
Обычно хирургическое лечение невромы Мортона проводится под общим наркозом. Если пациент по личным причинам отказывается от этого метода, существует возможность применения спинальной анестезии. Для этого хирург вводит анестетик в позвоночный канал поясничного отдела позвоночника. В этом случае пациент находится в полном сознании. Какой вид анестезии наиболее подходит больному определяют во время беседы с анестезиологом. Наши врачи-анестезиологи являются настоящими мастерами своего дела, которые во время приема предложат наилучший для Вас метод, соответствующий всем показателям предшествующих обследований..
Буду ли я чувствовать боль после операции невромы Мортона?
Каждая операция связана с определенной болью — и хирургическое лечение невромы Мортона не исключение. Как правило мы стараемся свести боли после операции невромы Мортона к минимуму. Именно поэтому обезболивающее лечение начинается уже вовремя операции. В большинстве случаев анестезиолог вводит специальную инъекцию, обезболивающую стопу примерно на 30 часов. После этого боль значительно уменьшается и лечение пациента продолжают при помощи общепринятых препаратов. Главное для нас — это обеспечение безболезненного послеоперационного периода.
Общее описание
Поражение подошвенного нерва (невропатия подошвенного нерва, метатарзалгия Мортона) (G57.6) — это болевой синдром в передней части стопы, обусловленный сдавлением ветвей подошвенного нерва периневральной фибромой или другими факторами.
| 1 — глубокая поперечная плюсневая связка III и IV пальцев; 2 — 4-й подошвенный пальцевый нерв; 3 — латеральный подошвенный нерв; 4 — медиальный подошвенный нерв |
Чаще встречается у женщин в возрасте 40–50 лет, имеет односторонний характер болей.
Биомеханические препятствия, приводящие к раздражению и сдавлению подошвенного нерва могут быть вызваны травмой стопы (30%), ношением тесной обуви на высоком каблуке (70%), длительным положением «на корточках» (50%), поперечным плоскостопием (50%).
Каковы условия пребывания в Геленк-Клинике?
Частная палата в Геленк-Клинике в г. Гунделфинген, Германия. © joint-surgeon
Во время пребывания в Геленк Клинике Вы находитесь, как правило, в отдельной палате, в которой имеется душ и туалет. Кроме того, мы предоставляем полотенца, халаты и тапочки. Также Вы можете пользоваться сейфом и мини-баром. Все комнаты оснащены телевизором. С собой необходимо взять только медикаменты, удобную одежду и ночное белье. Уход за пациентом осуществляется круглосуточно. Обслуживающий медицинский персонал, а также физиотерапевты Геленк Клиники всегда ответят н а все интересующие Вас вопросы. В основном срок пребывания в стационаре составляет 3 дня. Ваши родственники могут остановиться в близлежащем отеле. О резервации номера с удовольствием позаботятся наши сотрудники.
На что необходимо обратить внимание после хирургического лечения невромы Мортона?
Сразу после операции стопа должна находиться в приподнятом положении. Чтобы избежать болевых ощущений и отеков, на стопу стоит наложить охлаждающий компресс. Примерно через 10 дней снимаются швы. После этого Вам снова можно будет принять душ.
Также Вы получаете специальную обувь, снимающую нагрузку с переднего отдела стопы и переносящую вес тела на пятку. Если Вы планируете продолжительные прогулки следует взять еще и локтевые костыли. Профилактика тромбоза во время невозможности полных нагрузок на стопу является необходимой. Так у Вас не образуются опасные сгустки крови. Препятствует потере мышечной массы и отекам переднего отдела стопы физиотерапия и лимфодренаж. Продолжительность отечности переднего отдела стопы зачастую зависит от возраста пациента или пациентки.
- Стационарное лечение: 2 дня
- Рекомендуемый срок пребывания в клинике: 5-6 дней
- Когда можно лететь домой: через 3 дня после операции
- На когда рекомендуется брать обратный билет: через 5 дней после хирургического лечения
- Когда разрешается принять душ: через 10 дней
- Срок пребывания на больничном: 5 дней
- Когда рекомендуют снимать швы: спустя 10 дней
- Амбулаторная физиотерапия
- Когда можно снова сесть за руль: через 4-5 недель
- Спортивная активность: минимум через 6 недель после операции
Диабетическая нейропатия
Симптомы диабетической нейропатии
В зависимости от того, какой именно отдел нервной системы поражен больше всего, симптомы диабетической нейропатии могут быть разными.
При периферической полинейропатии наблюдается развитие комплекса чувствительных и двигательных расстройств, наиболее выраженных со стороны конечностей. В этом случае имеет место диабетическая нейропатия нижних конечностей. Заболевание проявляется онемением, жжением, покалыванием кожи, а также болью в стопах, пальцах рук и ног, кратковременными судорогами мышц. При периферической диабетической нейропатии может развиваться повышенная чувствительность к даже легким прикосновениям, а также нечувствительность к температурным раздражителям. Эти симптомы обычно усиливаются ночью, даже простое прикосновение одеяла к коже вызывает боль. При диабетической нейропатии возможно возникновение мышечной слабости, ослабление и потеря рефлексов. Это приводит к нарушению координации движения и изменению походки. Изнуряющие боли при периферической диабетической нейропатии могут вызывать потерю аппетита, веса, бессонницу и даже привести к депрессии.
На более поздних стадиях развития периферической диабетической нейропатии у пациента могут появиться деформация пальцев стопы, язвенные дефекты стопы, коллапс свода стопы. Очень часто периферическая диабетическая нейропатия становится предшественником нейропатической формы синдрома диабетической стопы.
Автономная диабетическая нейропатия может протекать в разных формах и характеризоваться нарушением функций как со стороны отдельных органов, так и целых систем.
Кардиоваскулярная форма автономной диабетической нейропатии может развиться при сахарном диабете уже в первые пять лет. Она проявляется:
- аритмией — нарушением сердечного ритма;
- учащенным сердцебиением;
- сильной слабостью при попытке встать, связанной со снижением артериального давления в положении лежа;
- снижением болевой чувствительности сердца, даже инфаркт может проходить безболезненно.
При гастроинтестинальной форме автономной диабетической нейропатии у пациента возникают различные патологии со стороны системы пищеварения: нарушение глотания, спазмы желудка, приводящие к рвоте. Поскольку сфинктеры желудка у больного с диабетической нейропатией расслаблены, это вызывает частую изжогу и отрыжку. Кроме того, у пациента с гастроинтестинальной формой диабетической нейропатии происходит нарушение моторно-эвакуаторной функции желудка. Перистальтика кишечника может снижаться, и тогда у больного возникают хронические запоры. При ускоренной перистальтике человека донимают поносы (до 20-ти раз в сутки, чаще всего по ночам). Но пища при этом успевает усваиваться, поэтому человек не худеет. У больных с диабетической нейропатией повышен риск возникновения желчекаменной болезни, дискинезии желчного пузыря. Со стороны печени возможно развитие жирового гепатоза.
Урогенитальная форма автономной диабетической нейропатии, как правило, сопровождается недержанием мочи или задержкой мочеиспускания. У пациентов с сахарным диабетом могут развиваться такие инфекции, как цистит, пиелонефрит. У мужчин при диабетической нейропатии наблюдаются расстройство эректильной функции, у женщин — аноргазмия, сухость влагалища.
Судомоторные нарушения при диабетической нейропатии сопровождаются нарушением работы потовых желез. Сначала у пациента возникает сильная потливость, особенно в ночные часы и на верхней половине туловища. Сильно потеют стопы и лицо, у пациента появляется ярко выраженный румянец на щеках. Со временем из-за спазма капилляров потовые железы начинают вырабатывать недостаточное количество пота, и кожа становится сухой. На ней возникают пятна с большим количеством меланина или отсутствием его. Защитная функция кожи при диабетической нейропатии нарушается, и на месте даже незначительной травмы развивается воспаление. Это может повлечь за собой развитие гангрены и нетравматическую ампутацию конечностей.
Респираторная форма диабетической нейропатии может протекать с гипервентиляцией легких и со снижением выработки сурфактанта.
При диабетической нейропатии часто могут развиваться бессимптомная гипогликемия, симптоматическая гемералопия, диплопия, прогрессирующее истощение, нарушения терморегуляции.
Какова стоимость операции на стопе?
Кроме стоимости хирургического лечения, невромы Мортона, стоит учесть еще и дополнительные расходы на диагностику, приемы у врачей и вспомогательные средства (напр. локтевые костыли), составляющие примерно от 1.500 до 2.00о евро. Если после операции Вы планируете пройти амбулаторное физиотерапевтическое лечение, мы с удовольствием составим предварительную смету расходов. Информацию касательно стоимости проживания в гостинице и возможное дополнительное лечение в реабилитационном центре Вы сможете найти на соответствующей интернет-странице.
Как записаться на прием к врачу и на операцию невромы Мортона?
В первую очередь для определения размера невромы Мортона, а также с целью диагностики возможных других заболеваний, специалистам по лечению стопы в Германии потребуются актуальные снимки МРТ стопы и результаты рентгенологического исследования. После того как мы получим все необходимые документы, в течение 1-2 рабочих дней мы высылаем Вам по электронной почте информацию для пациентов, а также предварительную смету расходов на лечение невромы Мортона.
Иностранные пациенты могут записаться на операцию невромы Мортона в короткие сроки. Мы с радостью посодействуем в оформлении визы, после того как на наш счет поступит предоплата, указанная в смете. Вслучае невыдачи визы, полученная сумма возвращается Вам в полном объеме.
Ввиду иногда долгих перелетов мы стараемся свести срок между первым обследованием и операцией к минимуму. Вовремя амбулаторного и стационарного лечения невромы Мортона Вы сможете воспользоваться услугами квалифицированного медицинского персонала, владеющего несколькими иностранными языками (напр. английский, русский, испанский, португальский). Оплата переводчика (напр. на арабский) осуществляется в отдельном порядке. Так же мы занимаемся организацией трансфера, можем забронировать номер в отеле, и подскажем как провести время в Германии Вам и Вашим родственникам.
отправить запрос
Причины невралгии стоп
Следующие заболевания могут привести к нервным болям в одной или обеих ногах.
Невропатия Бакстера
Невропатия Бакстера
— это форма защемления нерва, причиной которого является сдавливание латерального пяточного нерва, который находится прямо под основанием свода стопы. К факторам риска относятся:
- подошвенный фасциит — воспаление подошвенной фасции, той части стопы, которая соединяет пяточную кость с пальцами ног
- ожирение
- пяточная шпора
- плоскостопие
Неврома Мортона
Неврома Мортона включает утолщенные ткани, сдавливающие нервы между пальцами ног. Пациент может отмечать боль в нижней части стопы, которая усиливается при ходьбе, особенно на высоких каблуках. Боль может исчезнуть во время отдыха или после снятия обуви. Боль может быть жгучей, колющей или покалывающей, или может ощущаться как электрический шок, а также может распространяться на заднюю часть стопы, вызывая судороги. Некоторые пациенты также отмечают онемение между пальцами ног. Распространенными причинами невромы Мортона являются:
- ношение узкой обуви
- ношение высоких каблуков
- воспаление суставов
- утолщение связок стопы
- травмы передней части ног, например, от занятий спортом
- липомы — шишки под кожей, которые содержат чрезмерный рост жировых клеток
Тарзальный туннельный синдром
Тарзальный туннельный синдром (синдром предплюсневого канала) вызывает боль в стопах вследствие сдавливания заднего большеберцового нерва, который проходит вниз по задней части голени, или подошвенных нервов в ступнях. Врачи не знают, насколько распространено это состояние, поскольку зачастую не диагностируют его. Синдром чаще встречается у женщин.
Симптомы тарзального туннельного синдрома:
- острая, стреляющая боль во внутренней лодыжке и вдоль стопы
- онемение на нижней стороне стопы
- боль при сгибании и перемещении стопы
- ощущение покалывания или жжения
Симптомы могут усиливаться ночью, при ходьбе или стоянии, а также после физической нагрузки. Боль зачастую уменьшается после отдыха.
Тарзальный туннельный синдром может появиться в результате:
- ношения плохо сидящей обуви
- травмирования ног
- развития послеоперационных рубцов
- варикозного расширения вен
- ганглиозной кисты
- липомы
Периферическая невропатия
Периферическая невропатия
— это общий термин для обозначения онемения, покалывания и жжения в пальцах ног, ступнях, пальцах рук. Симптомы могут усиливаться ночью. Кроме того, периферическая невропатия может вызывать неспецифические симптомы, которые затрудняют движение ног и выполнение основных видов деятельности. Исследователи до конца не понимают, почему у одних людей развивается периферическая невропатия, а у других — нет. Однако ученые выявили состояния, повышающие вероятность развития периферической невропатии. Эти состояния включают:
- инфекции
- дефицит питательных веществ, таких как В12
- употребление алкоголя
- диабет
- некоторые наследственные заболевания, такие как болезнь Шарко-Мари-Тута, которая вызывает потерю мышечной ткани
- синдром Гийена-Барре, состояние, вызывающее быструю мышечную слабость
Диабетическая невропатия
Как диабет 1-го, так и 2-го типа может вызвать невралгию в пальцах ног и стопах. Диабетическая невропатия поражает более 90% людей с диабетом. Как правило, нервная боль сначала поражает пальцы ног и окружающие области, а затем может медленно распространяться на остальную часть стопы и вверх по ногам.
Симптомы диабетической невропатии включают:
- покалывание, жжение, резкую или стреляющую боль в пальцах ног или ступнях
- ощущение удара током в этих областях
- боль, которая обычно усиливается ночью, вызывая нарушения сна
- боль при прикосновении к коже
Ученые не уверены в точных причинах. Некоторые теории указывают на изменения в кровеносных сосудах, обмене веществ, иммунной системе или натриевых и кальциевых каналах организма. Некоторые факторы увеличивают риск развития невропатии:
- пожилой возраст
- наличие диабета в течение более длительного периода
- употребление алкоголя
- употребление табачных изделий
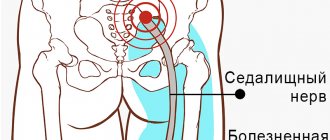
Ишиас
Ишиас возникает при повреждении или сдавливании седалищного нерва, самого длинного и широкого нерва. Седалищный нерв проходит от нижней части спины, через ягодицы и вниз по ногам, заканчиваясь чуть ниже колена. Наиболее распространенной причиной ишиаса является грыжа или выпячивание диска в позвоночнике. В то время как ишиас имеет тенденцию поражать сначала спину, бедра и верхнюю часть ног, боль может распространяться вниз по ногам к ступне и пальцам ног. Симптомы ишиаса включают:
- боль в спине с одной стороны
- боль или жжение в ягодицах
- слабость в ногах
- боль в ноге и стопе