Симптомы
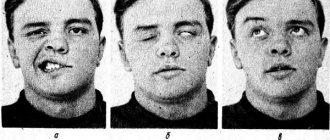
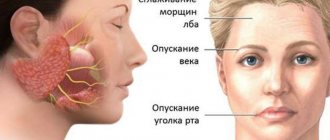
Воспалительный процесс начинает развиваться постепенно. Вначале может быть ощущение боли за ухом, после нескольких дней возникает асимметрия лица. У больного с одной стороны опущен угол рта, плохо жмурится глаз на пораженной стороне. При попытке сомкнуть губы в «трубочку» с пораженной стороны рот перекошен. При попытке «задуть свечу» щека с пораженной стороны «парусит». Возможно слезотечение из глаза с пораженной стороны. При данной патологии человек теряет ощущение вкуса на передней части языка. Может возникать расстройство слуха, усиление слюноотделения. При закрытии глаза на пораженной части лица глаз может не закрываться полностью. Улыбка у больного асимметрична. Симптомы развиваются в течение одного или двух дней.
Лечение
Лечение неврита лицевого нерва проводится в амбулаторных условиях. Исключение составляют случаи болезни, связанные с патологией уха, требующие хирургического вмешательства.
- В домашних условиях необходимо щадить органы зрения. Из-за неполного смыкания век роговица глаза быстро пересыхает, поэтому ее нужно постоянно увлажнять специальными каплями, днем носить темные очки, а ночью закрывать глаза повязкой.
- Основа лечения лицевого неврита – препараты глюкокортикоидов (преднизолон), которые нередко дополняют нестероидными противовоспалительными и противовирусными средствами.
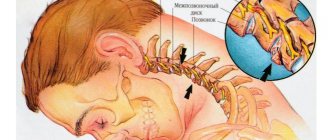
- Если лицевой неврит вызван повреждением части нерва, которая проходит в области лабиринта, среднего уха или сосцевидного отростка, то наилучшие результаты принесет только операция.
- В тяжелых случаях, сопровождающихся параличом мимической мускулатуры, выполняются микрохирургические неврологические операции по сшиванию или пересадке нервов.
Реконструктивные операции, которые выполняются у пациентов в тяжелых случаях нейропатии лицевого нерва:
- перемещение ветвей подъязычного нерва к дистальному концу лицевого;
- транспозиция височной мышцы к углу рта, что позволяет научиться поднимать его угол;
- пересадка мышечного лоскута с бедра с сохранением нервных веточек;
- пластические операции – подтяжка бровей, лица, частичная резекция губ, коррекция век.
Анализы и диагностика
Врач-невролог ставит диагноз на основании жалоб пациента и клинической картины. Невролог может попросить выполнить движения мышцами лица – закрыть глаза, оскалить зубы, поднять брови, надуть щеки или посвистеть, наморщить нос. Такие тесты позволяют врачу определить наличие неврита. Если диагноз вызывает сомнения, то врач может назначить следующие исследования:
- КТ, МРТ;
- Электронейромиография (ЭНМГ);
Дополнительно невролог может рекомендовать консультацию нейрохирурга и отоларинголога.
Клиника
Развитию заболевания часто предшествует общее или локальное переохлаждение, особенно головы. Симптомы общего заболевания (лихорадка, общая слабость) для идиопатической НЛН нехарактерны, при их возникновении важно исключить вторичную НЛН (особенно развивающуюся на фоне инфекций). Клиническая картина заболевания представлена остро развившейся слабостью мимических мышц, максимум которой достигается в течение нескольких часов или одних суток. Медленнонарастающий парез мимических мышц (ПММ; в течение недель или месяцев) для идиопатической НЛН не характерен, большинство таких случаев подлежит дифференциальному диагнозу с объемным процессом.
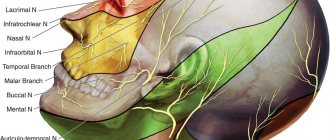
Основные симптомы НЛН обусловлены ПММ верхней и нижней половины лица (прозопоплегия). Уже в покое обращает на себя внимание маскообразность соответствующей половины лица (лицо сфинкса) – глаз широко открыт, почти не моргает; лоб без морщин; сглажена носогубная складка; бровь и угол рта опущены. Больной не может нахмуриться, поднять брови, при зажмуривании веки полностью не смыкаются, глазная щель зияет (лагофтальм), при попытке закрыть глаз глазное яблоко поднимается кверху и отклоняется кнаружи (феномен Белла), при этом склера прикрыта не полностью. При улыбке, смехе половина лица неподвижна, при оскаливании рот отклоняется в здоровую сторону, при надувании щек “парусит” больная сторона. Во время еды пища застревает между щекой и зубами, слюна и жидкая пища плохо удерживаются во рту, больной не может сплюнуть, свистнуть. В острый период больной неясно произносит губные звуки (б, м). Из-за легкого смещения рта высунутый язык может слегка отклоняться в здоровую сторону.
Нередко одновременно с двигательными нарушениями появляются, а иногда им предшествуют обычно нерезкие и непродолжительные боли в области сосцевидного отростка и ушной раковины. Могут наблюдаться и другие расстройства вследствие изменения потослезослюноотделительных и вкусовых волокон ствола нерва, отходящих в канале лицевого нерва на разных его уровнях. При изменении лицевого нерва в канале выше отхождения большого каменистого нерва кроме паралича мимических мышц наблюдаются отсутствие слезотечения (сухость глаза), потоотделения (сухость кожи половины лица), односторонняя утрата вкуса на передних 2/3 языка, сильное, неприятное восприятие обычных звуков (гиперакузия). При поражении ниже отхождения каменистого нерва наблюдаются усиленное слезотечение, т. к. из-за слабости нижнего века слезы не попадают в слезный канал, а вытекают наружу, а также расстройства вкуса и гиперакузия. При изменении ниже стременного нерва гиперакузия не возникает, при поражении ниже отхождения барабанной струны отсутствуют отмеченные выше расстройства, однако слезотечение сохраняется.
Слезотечение, обусловленное слабостью круговой мышцы глаза, наблюдается у 2/3 больных НЛН, существенно реже возникает сухость глаза вследствие вовлечения слезоотделительных волокон. Около трети пациентов отмечают искаженное, неприятно усиленное восприятие звуков (гиперакузию) с больной стороны, связанное с парезом m. stapedius. Нарушение вкуса на передних 2/3 языка с больной стороны возникает приблизительно у половины больных.
При нарушении функции лицевого нерва на уровне коленчатого узла наблюдается синдром Рамсея Ханта – сочетание периферического паралича мимических мышц с герпетическими высыпаниями и мучительными болями в области ушной раковины, барабанной полости, задней части неба и передней половины языка [4].
НЛН иногда может быть двусторонней (diplegia facialis). Острый двусторонний паралич мимических мышц может развиться при синдроме Гийена–Барре, клещевом боррелиозе (лаймской болезни), туберкулезном менингите, саркоидозе, канцероматозе мозговых оболочек [2, 3].
Важное диагностическое и прогностическое значение имеет исследование электровозбудимости нерва, при котором обнаруживается частичная или полная реакция перерождения, причем полная является прогностически неблагоприятным признаком. Электромиографическое исследование дает возможность судить о скорости проведения импульсов по лицевому нерву и его ветвям, а также об изменении ядра нерва.
Периферический паралич мимических мышц следует отличать от центрального паралича, связанного с вовлечением корково-ядерных волокон моста, при котором электровозбудимость лицевого нерва качественно не изменена.
В диагностике имеют значение и чисто клинические признаки. При НЛН верхние и нижние группы мимических мышц вовлекаются в одинаковой степени. При центральном параличе значительно больше страдают мышцы нижней половины лица, паралич мышц верхней лицевой группы почти отсутствует. Мышцы верхних отделов лица иннервируются от той части ядра лицевого нерва, к которой поступают двусторонние корково-ядерные волокна моста.
Как правило, течение и прогноз идиопатической НЛН благоприятны. Наблюдаются легкие случаи с полным восстановлением мимических движений в течение 2–3 недель, средние по тяжести случаи длятся около 2 месяцев, иногда выздоровление наступает лишь спустя 56 месяцев. Сначала восстанавливается функция мышц верхней половины лица, потом нижней.
Большинство случаев заканчивается полным выздоровлением с восстановлением функций мимических мышц, в некоторых случаях сохраняется минимальная остаточная симптоматика, а у части больных восстановление бывает неполным с формированием контрактур мимических мышц и патологических синкинезий. Полное восстановление мимической мускулатуры наблюдается приблизительно в 70 % случаев. Частота развития осложнений, в частности вторичной контрактуры мимических мышц, достаточно высока и, по различным оценкам, может составлять от 7,5 до 73,0 % случаев [3]. Причиной развития контрактур мимических мышц после перенесенной НЛН предполагают образование эфаптической области, где возникает своего рода “искусственный синапс”, передающий импульсы с одного волокна на другое. Постпаралитическая контрактура характеризуется тремя основными признаками: стойким, болезненным напряжением паретичных мимических мышц, появлением патологических синкинезий (содружественных движений), клонико-тоническими спазмами, тиками, гиперкинезами в отдельных мышцах лица [3].
Обычно признаки контрактуры возникают в сроки от 3 до 6 месяцев после возникновения НЛН. Фактором, провоцирующим возникновение контрактуры мимических мышц, являются длительное применение электропроцедур, раннее назначение антихолинэстеразных препаратов (неостигмина метилсульфат, галантамин), излишне сильное воздействие на мимические мышцы во время лечебной гимнастики, при массаже [3]. При контрактуре на больной стороне суживается глазная щель, подтягивается кверху угол рта, на здоровой сглаживается носогубная складка. При исследовании устанавливают, что изменена та сторона, на которой затруднены дифференцированные движения. Наблюдаются патологические синкинезии: веколобно-губная (при зажмуривании глаз наморщивается лоб и приподнимается угол рта), веко-носовая (при закрывании глаз поднимается крыло носа). При улыбке, смехе, показывании зубов одновременно происходит еще большее сужение глазной щели, глаз может закрыться, при зажмуривании подтягивается угол рта. Описано более 10 видов синкинезий при контрактуре мимических мышц. Появляются тики углов рта, круговой мышцы глаза, щеки. Нерезко выраженные синкинезии и единичные тикообразные подергивания могут сохраняться после полного восстановления функции мимических мышц. Возможны рецидивы НЛН как на той же, так и на другой стороне. Они бывают редко и протекают в одних случаях тяжелее, в других легче, чем первоначальное заболевание. При повторных эпизодах ПММ необходимо тщательное обследование пациента для выявления более тяжелых заболеваний (канцероматоза оболочек мозга, туберкулеза, саркоидоза и др.).
Лечение неврита лицевого нерва
Лечение начинается с медикаментозной терапии для того, чтобы снять отечность и воспаление. Лечение может включать следующие группы лекарственных средств:
- глюкокортикостероиды;
- сосудорасширяющие препараты;
- диуретики;
- витамины группы В (при отсутствии аллергических реакций);
- ненаркотические анальгетики;
- для глаз могут назначаться увлажняющие капли, чтобы предотвратить сухость слизистой.
При вторичном неврите необходимо лечить заболевание, которое вызвало неврит.
Причины
Лицевой неврит возникает под действием следующих этиологических факторов:
- у 15% пациентов это повреждение ветвей нерва при хирургических вмешательствах на среднем ухе, сосцевидном отростке, а также связанное со средним отитом и другими поражениями органа слуха, например, холестеатомой;
- в редких случаях заболевание вызвано инфекцией – вирусом герпеса (синдром Ханта), паротита, полиомиелита, гриппа, а также болезнью Лайма, передающейся через укусы клещей;
- в 75% случаев причину неврита лицевого нерва установить не удается, в этом случае говорят о параличе Белла, который обостряется после переохлаждения и при простудных заболеваниях.
Среди других причин можно отметить травму головы, операцию на слюнной железе, удаление невриномы слухового нерва.
Последствия и осложнения
Лечение необходимо начать как можно быстрее, т.к. через год после начала заболевания мышцы полностью атрофируются и их функциональность невозможно будет восстановить.
Осложнения могут возникать, если терапия начата не при первых признаках заболевания. При длительном течении заболевания может возникнуть контрактура мимических мышц, что очень трудно восстановить. Могут возникать нарушения вкусовых ощущений, нарушения со стороны зрения (слепота, язва роговицы), спазм мышц лица, века. Последствия после заболевания в отдельных случаях могут сохраниться на всю жизнь.
Диагностика
Неврологические расстройства, характерные для невропатии лицевого нерва, могут возникать и при других заболеваниях, в частности, при инсульте. Именно поэтому при возникновении любых похожих симптомов необходимо срочно обратиться к неврологу.
Диагностика патологии включает в себя:
- сбор жалоб;
- сбор анамнеза, в ходе которого врач уточняет время и обстоятельства возникновения симптомов, фиксирует перенесенные и хронические заболевания, травмы и другие важные детали;
- неврологический осмотр, в ходе которого специалист проверяет кожную чувствительность, двигательную функцию, мышечную силу, качество рефлексов, работу центральной нервной системы и т.п.;
- анализы: общий анализ крови и мочи, биохимический анализ крови с обязательным определением уровня глюкозы, определение антигенов и антител к инфекционным заболеваниям при подозрении на их наличие;
- рентгенография органов грудной клетки: позволяет диагностировать туберкулез, опухоли;
- МРТ или КТ головного мозга: помогает визуализировать опухоли, очаги острой ишемии, кровоизлияния, последствия перенесенных травм и инсультов;
- КТ височной кости;
- электронейромиография: оценка скорости проведения импульса по нервным волокнам и мышцам, позволяет определить уровень поражения и тяжесть заболевания;
- консультации специалистов: терапевта, оториноларинголога, эндокринолога, инфекциониста при необходимости.
Список исследований может корректироваться в зависимости от конкретной клинической ситуации.