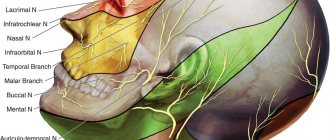
Лицевой нерв отвечает за деятельность всей мускулатуры лица. Этот нерв обеспечивает возможность выражать эмоции, прищуриваться, улыбаться и т.д. У человека с параличом лицевого нерва такая возможность отсутствует.
Клиника неврологии Юсуповской больницы в Москве предлагает услуги по качественной диагностике, эффективному лечению паралича лицевого нерва, а также успешной реабилитации больных после перенесенного заболевания.
Паралич лицевого нерва: причины развития
Достоверная причина возникновения данного заболевания на сегодняшний день не определена. Однако известно, что пусковым механизмом к развитию лицевого паралича может быть поражение следующими инфекционными вирусными патологиями:
- герпетической инфекцией;
- ветрянкой и опоясывающим лишаем;
- аденовирусными инфекциями, ОРВИ, гриппом;
- мононуклеозом (вирус Эпштейн-Барра);
- цитомегаловирусом;
- вирусом Коксаки;
- краснухой.
Кроме того, паралич лицевого нерва может возникать при переохлаждении, злоупотреблении алкоголем, онкологических заболеваниях в головном мозге, сильных стрессовых ситуациях, гипертонии, травмах головы (ушей, лица), атеросклеротических изменениях в сосудах, стоматологических заболеваниях, сахарном диабете, отитах и гайморитах.
Группу риска по развитию пареза лицевого нерва составляют женщины во время беременности и после родов, пожилые люди, особенно с ослабленным иммунитетом. Частота заболевания увеличивается в период вирусных эпидемий.
Среди специалистов существует также мнение о наследственных факторах заболевания.
Фармакотерапія
У численних дослідженнях НЛН, включаючи метааналізи, порівнювали стероїдотерапію у поєднанні із застосуванням ацикловіру або плацебо. Один із них, охопивши результати чотирьох опублікованих досліджень, засвідчив достовірне поліпшення мімічної слабості при призначенні глюкокортикоїдів. Другий метааналіз, що включав лише рандомізовані контрольовані дослідження, засвідчив, що ініціація гормонотерапії в інтервалі до 7 днів від розвитку повного паралічу половини обличчя підвищувала ймовірність повного одужання на 17% (Р = 0,005) порівняно з плацебо. Загалом доступні дані свідчать, що кортикостероїди знижують частоту незворотного мімічного паралічу, хоча потрібні подальші дослідження для з’ясування того, чи їх поєднання з противірусними препаратами має якісь сталі переваги.
Призначення останніх при паралічі Белла виглядає цілком логічним. Ацикловір, нуклеотидний аналог, блокує ДНК-полімеразу ВПГ і пригнічує реплікацію. Унаслідок його низької біодоступності (15–30%) нині тестуються нові препарати, зокрема валацикловір, фамцикловір і соривудин, котрі мають ліпші режим дозування і терапевтичну реакцію при лікуванні герпетичних інфекцій.
Останній систематичний аналіз засвідчив, що хворі на НЛН, ліковані комбінацією ацикловіру і преднізолону, мали ліпший прогноз порівняно з тими, що йшли на самій лише гормонотерапії, хоча ці результати і не потрапили в огляд Cochrane. Головною детермінантою диференційованої терапевтичної реакції став початок лікування в інтервалі до 3 днів від початку хвороби. Також не було виявлено різниці в ефективності при різних шляхах введення вищеназваних препаратів. Їх системне введення необхідно розглядати при імуносупресії або масивній герпетичній інфекції ЦНС.
Паралич лицевого нерва: симптомы
Для развития лицевого паралича характерно острое начало: состояние больных ухудшается довольно резко.
Однако начальные симптомы можно выявить еще на ранней стадии заболевания, за один-два дня до того, как появятся визуальные проявления.
Паралич лицевого нерва может проявляться следующими симптомами:
- болезненностью в области ушной раковины, отдающей в область затылка или лица;
- болевыми ощущениями в глазу со стороны пораженного участка.
Возникновение первых признаков связано с нарастанием отека нервного столба и постепенным его сжатием.
Затем появляются более выраженные признаки лицевого пареза:
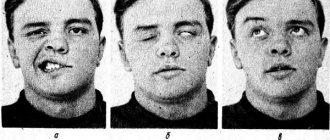
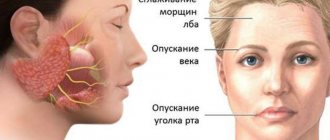
- нарушение симметрии лица;
- отсутствие мимики и эмоциональности на пораженной стороне лица;
- опущение уголка рта, сглаживание носогубной складки, лобных складок на пораженной стороне лица;
- усиление симметричности лица при попытках улыбаться, говорить или плакать;
- невозможность полностью сомкнуть верхнее веко;
- сложности с удержанием в ротовой полости жидкой пищи и напитков, выливание их с пораженной стороны рта – при этом больной может нормально жевать и глотать;
- жевание пищи может сопровождаться прикусыванием щек изнутри, что связано с отсутствием чувствительности в собственной щеке;
- высыхание слизистой, снижение слюноотделения (в некоторых случаях – наоборот его повышение);
- нарушение речевой функции, связанное с бездействием отдельных участков рта и губ;
- нарушение функции моргания, полуоткрытие глаза с пораженной стороны, высыхание слизистой глаза или, наоборот, появление обильного слезоотделения;
- усиление слуха с пораженной стороны, изменение восприятия звуков (они кажутся больным громче обычных);
- у больных нарушаются вкусовые ощущения с пораженной стороны языка.
Електрофізіологічні дослідження
Неповне відновлення моторних функцій обличчя і синкінезії в деяких хворих є довготривалими наслідками НЛН. Їх можна передбачити на основі відсутності раннього клінічного поліпшення за результатами нейроміографії; таке обстеження може бути значущим в осіб із повним мімічним паралічем. При ньому вимірюють амплітуду складного потенціалу дії м’язів обличчя з обох сторін. Після стиснення або повного травматичного переривання нерва аксональна дегенерація стає очевидною лише через кілька днів. Саме тому електродіагностичні процедури слід проводити через 3 та більше днів після початку цілковитого паралічу.
Серед пацієнтів, у котрих не відзначали 90% дегенерації протягом перших 3 тижнів, у 80–100% функція відновлювалася дуже добре з досягненням 1 (нормальна сила) або 2 балів (мінімальна мімічна слабість) за шкалою Хауса-Бракманна. В осіб, що протягом перших 3 тижнів мали дегенеративні зміни на рівні 90% і вище, лише в половини спостерігали добре відновлення моторних функцій. Тобто ступінь ураження визначає прогноз; наприклад, хворі з 90-відсотковою дегенерацією на 5 день захворювання мали гірший прогноз, ніж на 14. Цінність нейроміографії найліпша, коли її призначають в інтервалі до 2 тижнів після формування тотального мімічного паралічу.
Паралич лицевого нерва: формы
Существует несколько видов лицевого паралича:
- врожденный паралич лицевого нерва возникает при нарушении процесса закладки головного мозга во внутриутробном периоде. У больных с данной формой паралича отмечается опущение уголка рта, маскообразное выражение лица на стороне поражения, раскрытие и увлажнение глазной щели. Кожа на щеке гладкая, в процессе выдоха щека на стороне поражения раздувается. Самая тяжелая форма врожденного паралич – синдром Мебиуса;
- периферический паралич лицевого нерва – возникает, если у больного нарушается двигательная функция нервного ствола. При этом виде паралича возникает асимметрия, полная неподвижность мускулатуры пораженной части лица;
- центральный паралич лицевого нерва – обусловлен патологическими изменениями в коре головного мозга. Заболевание чаще всего локализуется в нижней части лица. Основными симптомами центрального паралича лицевого нерва являются: судорожные приступы, а также непроизвольные движения мышц (своеобразный тик).
ДІЛЯНКИ НЕВИЗНАЧЕНОСТІ
Деякі випадки НЛН пов’язували з ішемією, викликаною атеросклерозом або діабетом, що може пояснити зростання частоти цього стану в осіб похилого віку. Разом з тим більшість випадків паралічу Белла скоріш за все асоціюються із ВПГ 1 типу. ДНК цього збудника, ймовірно, дуже специфічна для названого захворювання, оскільки її не виявляють в організмі людини навіть при спорідненому синдромі Рамзая Ханта. Зростання частоти НЛН відбувається паралельно із сероконверсією до ВПГ. Оскільки серопозитивність щодо нього добре встановлено в осіб дорослого віку, у яких параліч Белла дуже поширений, то сама хвороба, мабуть, скоріше відображає вірусну реактивацію з латентного стану у вузлі колінця, а не первинну інфекцію. Як цей вірус безпосередньо пошкоджує лицевий нерв, залишається невідомим.
Необхідні великі рандомізовані, подвійно сліпі дослідження для ліпшої оцінки ефективності глюкокортикоїдів, противірусних агентів, їх комбінацій, а також переваг хірургічної декомпресії в пацієнтів із високим ризиком постійного лицевого паралічу. Зокрема, дуже важливим є з’ясування того часового моменту, коли лікування вже нічого не дасть. Крім того, потрібні додаткові дані щодо визначення того, який режим фармакотерапії (гормональна монотерапія чи поліпрагмазія) оптимальніший. Цікавим у цьому плані є останнє спостереження, що довготермінове відновлення периферійних вестибулярних функцій при вестибулярному нейроніті — стані, який також, ймовірно, пов’язаний з інфікуванням ВПГ, достовірно поліпшувалося при призначенні кортикостероїдів, але не валацикловіру.
Паралич лицевого нерва: осложнения и последствия
При отсутствии грамотной терапии, которая требует немалого количества времени и терпения, паралич лица может усугубиться развитием следующих осложнений:
- мышечной атрофии (истончения и ослабления мышц), обусловленной продолжительной дисфункцией и нарушенной трофикой тканей. Этот процесс носит необратимый характер: восстановление атрофированных мышц невозможно;
- мимических контрактур (утрачивается эластичность мышц с пораженной стороны), спастического укорочения мышечных волокон, мышечных спазмов. Визуально отмечается натяжение пораженной стороны, прищуривание глаза;
- тика мышц лица, спастических подергиваний (гемиспазмов, блефароспазмов);
- ассоциированных движений (синкинезий) – характеризуются выделением слез во время пережевывания пищи, приподнимания края губ при прищуривании глаз;
- воспалительных процессов в конъюнктиве или роговице глаза, развитие которых связано с пересыханием слизистой глаза в результате его длительного пребывания в не полностью закрытом состоянии.
Паралич лицевого нерва: диагностика
Опытный невропатолог Юсуповской больницы может диагностировать паралич лица уже после во время первого осмотра пациента. Однако для определения причины развития данного заболевания может быть назначено проведение общего анализа крови для выявления воспалительного процесса и дополнительных инструментальных исследований:
- магнитно-резонансной томографии для возможного обнаружения опухолевых процессов, сосудистых нарушений, воспалительных изменений оболочек головного мозга, мозгового инфаркта;
- компьютерной томографии – рентгенологического исследования для выявления вероятных причин развития заболевания: постинсультных состояний, опухолей, последствий механических повреждений головного мозга, нарушений околоядерного кровотока;
- электронейрографии – для определения скорости прохождения нервных импульсов, позволяющей установить мышечную атрофию, повреждение нервной ветки, воспалительный процесс;
- электромиографии с нейрографией – для выявления качества внутримышечных импульсов для диагностики мышечных атрофий и контрактур.
В процессе диагностики парез лицевого нерва необходимо дифференцировать с такими патологиями, как: инсульт, синдром Рамсея-Ханта, воспалительные процессы в сосцевидном отростке и среднем ухе, болезнь Лайма, переломы височной кости, карциноматоз или лейкоз, поражающий нервный ствол, хронический менингит, опухолевые процессы, рассеянный склероз, синдром Гийена-Барре.
Паралич лицевого нерва: лечение
Основным методом лечения лицевого пареза в клинике неврологии Юсуповской больницы является комплексная медикаментозная терапия с применением современных препаратов разнообразного действия:
- мочегонных средств;
- противовоспалительных средств;
- глюкокортикоидов;
- противовирусных препаратов;
- спазмолитических средств;
- нейротропных препаратов;
- витаминных препаратов;
- средств для торможения холинэстеразы.
Медикаментозное лечение паралича лица в стационаре Юсуповской больницы проводится под строгим контролем врача-невропатолога, который может своевременно откорректировать дозировку или заменить лекарственный препарат.
3.Лечение заболевания
В зависимости от степени паралича и скорости прогрессирования атрофии мышц принимается решение о методе лечения. Консервативная помощь
иногда позволяет не допустить усугубление ситуации, однако чаще всего невозможно обойтись без
пластики лицевого нерва
. Не смотря на то, что лекарственная и физиотерапия более предпочтительны, следует учитывать, что длительная атрофия мышц (более года) создаёт предпосылки для необратимости возникшего паралича даже после восстановления нервной проводимости.
Показаниями для пластики лицевого нерва являются:
- прогрессирующий паралич части лица;
- отсутствие или низкая эффективность консервативного лечения поражения лицевого нерва;
- нарастающая атрофия мышц лица в течение более чем 6-8 месяцев.
Противопоказаниями
являются любые инфекции, особенно локализованные в шейно-лицевой области. Кроме того, признаки положительной динамики в восстановлении чувствительности и подвижности парализованной области лица ставят под сомнение целесообразность оперативного лечения. В этом случае рекомендовано динамическое наблюдение, лекарственная поддержка и физиотерапия.
О нашей клинике м. Чистые пруды Страница Мединтерком!