Общее описание
Поражение (невропатия) бедренного нерва (G57.2) — это повреждение бедренного нерва в области выхода его из забрюшинного пространства на бедро за паховой связкой, проявляющееся слабостью передних мышц бедра, онемением или болью по передневнутренней поверхности бедра.
Синдром чаще встречается у женщин (65%), пик заболеваемости наблюдается в возрасте 40–60 лет.
Причины: изолированная травма или повреждение нерва при хирургических вмешательствах (операции в области тазовых органов, на бедре), сдавление забрюшинной гематомой, опухолью, абсцессом. Также возможно токсическое воздействие, метаболические изменения при сахарном диабете.
Невропатия бедренного нерва
Клинический симптомокомплекс бедренной невропатии зависит от топики процесса. При возникновении патологии на подвздошно-поясничном уровне развивается полный комплекс симптомов, включающий сенсорные, двигательные и вегетативно-трофические расстройства на всей иннервируемой бедренным нервом области. В редких случаях, при высоком разделении нерва, могут наблюдаться только сенсорные или только двигательные нарушения, иногда — мозаичная картина двигательных и чувствительных нарушений.
Полная невропатия бедренного нерва сопровождается лишь частичным нарушением работы подвздошно-поясничных мышц, благодаря существованию их альтернативной иннервации. Поэтому сгибание и супинация бедра практически не нарушены. Более выражен парез четырехглавой мышцы, отвечающей за разгибание ноги в коленном суставе. В связи с затруднительным разгибанием, пациенты стараются не сгибать ногу в колене. Затруднен бег и ходьба, особенно при необходимости подниматься по лестнице. Изменяется походка. Нога фиксирована в положении переразгибания. Наблюдается отсутствие коленного рефлекса.
К сенсорным нарушениям относятся расстройства тактильного и болевого восприятия на передне-внутренней поверхности бедра и голени, медиальном крае стопы. В этой же зоне наблюдаются трофические и вегетативные изменения, возможны ирритативные боли. В положении лежа на животе выявляются симптомы натяжения — боль по передней поверхности бедра при попытке максимально поднять прямую ногу (симптом Вассермана) или согнуть ногу в коленном суставе (симптом Мицкевича).
Невропатия бедренного нерва при его поражении в области паховой связки в общих чертах сходна с описанной выше клиникой. При высоком отхождении подкожного нерва могут наблюдаться преимущественно двигательные расстройства. Наряду с симптомами натяжения выявляется болезненность при надавливании посредине паховой связки.
Компрессия ствола бедренного нерва в канале Гунтера характеризуется болевой и тактильной гипестезией кожи медиального края коленного сустава, передне-внутренней поверхности голени и внутреннего края стопы. В этой же области наблюдаются парестезии и боли, которые усиливают свою интенсивность при разгибании голени. Последнее вынуждает пациента ходить и стоять, немного согнув ногу в колене. Коленный рефлекс не нарушен. Определяется болезненность в точке выхода подкожного нерва из приводящего канала, симптом Тинеля — появление парестезий по ходу нерва при его постукивании неврологическим молоточком.
Невропатия бедренного нерва с изолированным поражением поднадколенниковой ветви проявляется парестезиями и онемением кожи над надколенником, болезненностью точки подкожного нерва и положительным симптомом Тинеля.
Клиническая картина
Заболевание развивается постепенно. Первой жалобой больных становится слабость в ноге («не слушается, как будто подгибается») (100%), нарушение ходьбы (60%). Также беспокоит боль в ноге, усиливающаяся при разгибании (90%). Реже отмечают снижение чувствительности по передневнутренней поверхности бедра (40%).
При объективном осмотре пациента выявляют болезненность ниже паховой складки, по передневнутренней поверхности бедра (70–90%), гипалгезию в области иннервации бедренного нерва; снижение коленного рефлекса, слабость передней группы мышц бедра, мышечную атрофию.
Симптомы
Начальными признаками болезни является онемение кожных покровов сбоку бедра, которое постепенно охватывает все большую площадь. Появляются ощущения жжения, «ползания мурашек», покалывания и холода, нарушается чувствительность к прикосновениям и иногда к изменению температуры и пр. Практически сразу при неврите (невралгии) латерального кожного нерва бедра возникает болевой синдром. Болевые ощущения заметно уменьшаются в положении лежа с согнутыми ногами и усиливаются при движении и в положении стоя. Боли могут быть настолько сильными, что мешают двигаться, хотя функция мышц при этом не нарушается.
По мере прогрессирования болезни развиваются трофические нарушения: истончается кожа, нарушается потоотделение.
Для заболевания типичен волнообразный характер, когда приступы сменяются периодами покоя. Анатомические особенности организма могут приводить к тому, что боль и нарушение чувствительности ощущаются в разных областях бедра.
Если патология развилась на фоне беременности, то она самопроизвольно излечивается после родов.
Лечение поражения бедренного нерва
- Симптоматическая терапия (противоотечные средства, анальгетики).
- ЛФК, новокаиновые и гидрокортизоновые блокады.
- Хирургическое вмешательство в области паховой связки.
Лечение назначается только после подтверждения диагноза врачом-специалистом.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Вольтарен (нестероидное противовоспалительное средство). Режим дозирования: в/м в дозе 75 мг (содержимое 1 ампулы) 1 раз/сут.
- Кетопрофен (нестероидное противовоспалительное средство). Режим дозирования: в/м — 100 мг 1-2 раза в сутки; после купирования болевого синдрома назначают внутрь в суточной дозе 300 мг в 2-3 приема, поддерживающая доза 150-200 мг/сут.
- Флуоксетин (антидепрессант). Режим дозирования: начальная рекомендованная доза внутрь составляет 20 мг/сут. Рекомендованные дозы можно увеличивать или уменьшать до достижения терапевтического эффекта. Препарат можно принимать независимо от приема пищи.
- Диакарб (диуретик из группы ингибиторов карбоангидразы). Режим дозирования: взрослым назначают по 250-500 мг однократно утром в течение 3 дней, на 4-й день — перерыв.
- Мильгамма (комплекс витаминов группы В). Режим дозирования: терапию начинают с 2 мл внутримышечно 1 р/д на протяжении 5-10 дней. Поддерживающая терапия — 2 мл в/м два или три раза в неделю.
Потеря чувствительности конечностей
Острая потеря чувствительности в отдельных конечностях может быть установлена в продольных зонах, соответствующих отдельным нервным корешкам, или в различных областях, иннервируемых отдельными нервами. Корешки обычно повреждаются в результате травмирования остеофитами позвонков при спондилезе или грыжевом выпячивании диска. Плечевое сплетение может быть повреждено при локальной травме (во время операции или при несчастном случае с вовлечением зоны плечевого сустава, включая родовые травмы), и затем в нем может развиться воспаление. Пояснично-крестцовое сплетение может быть повреждено во время операции при развитии забрюшинной гематомы. Периферические нервы чувствительны к травме или сдавливанию в определенных классических зонах, таких как локтевой сустав — для локтевого нерва, запястье — для срединного нерва, коленный сустав — для малоберцового нерва и медиальная лодыжка — для большеберцового нерва.
Корешки нервов
В верхних конечностях снижение или потеря болевой и тактильной чувствительности на первом пальце и лучевой поверхности руки вызывает подозрение о поражении корешка С6. Снижение болевой чувствительности на четвертом и пятом пальцах, а также на локтевой поверхности предплечья указывает на поражение корешка С8. Если выявляется сниженная болевая чувствительность на втором и третьем пальцах, а иногда и на лучевой поверхности четвертого пальца, необходимо подумать о поражении корешка С7.
В нижних конечностях острая потеря болевой и тактильной чувствительности за счет поражения корешка L1 выглядит как продольная зона на уровне паховой области, которая дистально достигает областей иннервации корешков L2 и L3, вовлекая переднюю поверхность бедра, а проксимально распространяясь над ягодицами. Сенсорный дефицит вдоль медиальной и латеральной поверхности голени указывает, соответственно, на поражение корешков L4 и L5. Вовлечение в патологический процесс нервных корешков S1 и S2 проявляется снижением чувствительности по задней поверхности бедра и голени.
Периферические нервы
Подмышечный нерв. Кроме случаев острой потери чувствительности, обусловленных поражением нервных корешков, можно столкнуться с локализованным сенсорным дефицитом, вызывающим подозрение о поражении периферических нервов.
Привести к поражениям подмышечного нерва могут следующие травмы:
- вывих плечевого сустава;
- повреждения плечевой кости;
- продолжительное давление, растяжение или тракция руки во время анестезии или сна.
Локализованный дефицит болевой и тактильной чувствительности над нижней частью дельтовидной мышцы позволяет врачу без труда распознать такое поражение.
Срединный нерв. Снижение или потеря чувствительности на ладонной поверхности первых трех пальцев и половине четвертого пальца, а также на тыльной поверхности конечных фаланг второго и третьего пальцев и половине четвертого пальца указывает на повреждение срединного нерва.
Острая потеря чувствительности в зоне иннервации срединного нерва вызывается преимущественно следующими травмами:
- поражениями руки;
- поражениями предплечья;
- поражениями запястья и кисти, включая колотые и пулевые раны.
Вмешательства, требующие введения игл, особенно в локтевую ямку, также могут привести к повреждению срединного нерва, которое проявляется сенсорным дефицитом и болью, часто со жгучим, каузалгическим компонентом.
Длительная компрессия во время анестезии или сна может также вызвать острое поражение срединного нерва, проявляющееся сенсорным и моторным дефицитами.
Онемение и покалывание по ходу иннервации срединного нерва, которые пробуждают пациента во время сна и проходят после встряхивания руки и кисти, представляют собой классические симптомы синдрома карпального канала, обычно возникающего в результате повторяющихся круговых травмирующих движений в запястье. Пациенты, страдающие сахарным диабетом, гипотиреозом, артритом или акромегалией, а также беременные особенно предрасположены к развитию синдрома карпального канала.
Локтевой нерв. Острое расстройство чувствительности, указывающее на поражение локтевого нерва, проявляется парестезиями, за которыми следует снижение тактильной и болевой чувствительности на пятом и локтевой поверхности четвертого пальца, а также локтевой части кисти до запястья.
Наиболее частыми причинами, приводящими к поражению локтевого нерва, являются:
- переломы и вывихи в плечевом суставе, затрагивающие локоть;
- рваные раны;
- давление на нерв во время анестезии или в состоянии алкогольного опьянения.
Лучевой нерв. У пациентов с острыми поражениями лучевого нерва сенсорный дефицит может быть обнаружен на задней поверхности руки, если нерв поврежден в подмышечной впадине. Повреждение лучевого нерва проксимальнее спиральной борозды плечевой кости приводит к снижению чувствительности на дистальной разгибательной поверхности предплечья. Поверхностная ветвь лучевого нерва дает начало тыльному пальцевому нерву в дистальной области предплечья, иннервирующему кожу тыльной и лучевой поверхности руки и тыльной поверхности первых четырех пальцев. Лучевой нерв является, по-видимому, наиболее часто повреждаемым периферическим нервом.
К наиболее частым причинам повреждения лучевого нерва относятся:
- вывихи и переломы плеча;
- длительное давление на нерв (особенно в борозде нерва);
- переломы шейки лучевой кости.
Бедренный нерв. Острое поражение бедренного нерва проявляется снижением чувствительности на передней и медиальной поверхности бедра и в зоне иннервации скрытого нерва (n. saphenus) на медиальной поверхности нижней части ноги.
Острое повреждение бедренного нерва может произойти в результате следующих травм:
- переломов костей малого таза и бедренной кости;
- вывиха бедра;
- давления или тракции во время гистерэктомии;
- родоразрешения с помощью щипцов;
- давления гематомы в области подвздошно-поясничной мышцы или в паху.
Парестезии и потеря чувствительности в области иннервации скрытого нерва могут возникнуть в результате его повреждения на медиальной поверхности колена при медиальной артротомии или при хирургических вмешательствах (аорто-коронарное шунтирование).
Запирательный нерв. Потеря чувствительности при повреждении запирательного нерва выявляется на небольшой области кожи на медиальной поверхности бедра.
Нерв может быть поврежден в следующих ситуациях:
- во время хирургических вмешательств на бедре и органах малого таза;
- в случаях запирательной грыжи;
- вторично при гематоме подвздошно-поясничной мышцы.
Латеральный бедренный кожный нерв. Внезапное появление чувства покалывания, онемения или дискомфорта на латеральной и переднелатеральной поверхности бедра типично для поражения латерального бедренного кожного нерва (meralgia paresthetica). Гиперестезия сменяется гипестезией. Дискомфорт или боль могут быть двусторонними.
Данный нерв может повреждаться в следующих случаях:
- за счет компрессии паховой связкой;
- при кровоизлиянии в подвздошно-поясничную мышцу;
- при ношении больными с ожирением слишком тесной одежды.
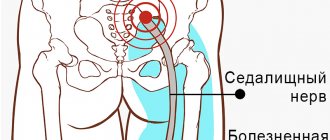
Седалищный нерв. Острые расстройства чувствительности, захватывающие наружную поверхность голени, а также тыльную, подошвенную и внутренние поверхности стопы, появляются при острых поражениях седалищного нерва. Распределение сенсорного дефицита отражает зоны кожной чувствительности, обеспечиваемой двумя ветвями седалищного нерва: малоберцовым и большеберцовым нервами.
Острое повреждение седалищного нерва может произойти при:
- переломах или вывихах бедра;
- операциях на бедренном суставе;
- других патологических состояниях органов малого таза, включая огнестрельные ранения или инъекции в области, близко расположенные к седалищному нерву.
Малоберцовый нерв. При повреждении общего малоберцового нерва на уровне головки малоберцовой кости обнаруживается нарушение чувствительности на латеральной поверхности голени и тыльной поверхности стопы. Иногда повреждается только поверхностная ветвь малоберцового нерва, что проявляется снижением болевой и тактильной чувствительности в более дистальных отделах латеральной поверхности голени. При поражении глубоких ветвей малоберцового нерва может быть выявлен небольшой участок кожи между первым и вторым пальцами ноги с пониженной чувствительностью к боли и прикосновениям.
Большинство повреждений малоберцового нерва имеют травматическую природу и обычно вызываются:
- давлением, приложенным к верхним и наружным отделам поверхности ноги;
- растяжением в области тазобедренного и коленного суставов;
- хирургическими операциями в области коленного сустава.
Большеберцовый нерв. Острое повреждение большеберцового нерва приводит к расстройствам чувствительности на латеральной поверхности задней части голени, иннервируемой его ветвью, медиальным икроножным кожным нервом. Дополнительные ветви большеберцового нерва обеспечивают иннервацию кожи латеральной поверхности пятки, латеральной поверхности стопы (икроножный нерв) и подошвы, при этом медиальные две трети подошвы иннервируются срединным подошвенным нервом, а латеральная треть — латеральным подошвенным нервом.
Большеберцовый нерв чаще всего повреждается в подколенной ямке, на уровне голеностопного сустава или стопы.
Повреждение в тарзальном канале, где нерв пересекает медиальную лодыжку, вызывает потерю чувствительности в пальцах и тыльной поверхности стопы.
Плексопатия.
Острый сенсомоторный дефицит, указывающий на множественное повреждение нервов в отдельной верхней или нижней конечностях, дает основание заподозрить плексопатию.
Плексопатия плечевого сплетения. Острое появление чувства покалывания, онемения и боли, за которыми через несколько часов или дней, как правило, развивается мышечная слабость и гипестезия по заплаточному типу в области плечевого пояса и проксимальных мышц плеча, типично для поражения плечевого сплетения (амиотрофическая невралгия). Острая плексопатия плечевого сплетения может быть вызвана травмой, при которой происходит чрезмерное отведение руки, или может возникать вторично при тракционных движениях рук, включая повреждения во время родов. Повреждение плечевого сплетения может возникать в эпидемической форме.
Плексопатия плечевого сплетения может развиться после:
- инфекций;
- вакцинаций;
- парентерального введения сывороток;
- может возникнуть как осложнение аорто-коронарного шунтирования.
У некоторых пациентов не удается установить видимую причину плексопатии.
Плексопатия пояснично-крестцового сплетения распознается по сенсомоторному дефициту и боли в нижних конечностях. При острой плексопатии поясничного сплетения частой причиной, кроме травм, является забрюшинное кровоизлияние.
Рекомендации
Рекомендуется консультация нейрохирурга, магнитно-резонансная томография забрюшинного пространства.
| • | Ведущие специалисты и учреждения по лечению данного заболевания в России: |
| доктор медицинских наук, заведующий кафедрой РГМУ, профессор, академик РАМН Гусев Е.И. | |
| • | Ведущие специалисты и учреждения по лечению данного заболевания в мире: |
| G. AVANZINI, Италия. |
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 0 | 0 | 0.1 | 10 | 10 | 15 | 15 | 0 | 0 | 0.1 | 10 | 10 | 15 | 15 |