Геморрагический инсульт – грозное заболевание, требующее незамедлительной медицинской помощи. Одной из задач консультативной службы «Спецмедпомощь» в Москве является обеспечение всех этапов лечения геморрагического инсульта, в том числе хирургического.
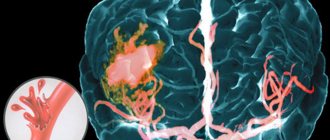
Геморрагический инсульт – это кровоизлияние в головной мозг, возникающее чаще всего из-за высокого давления. К сожалению, около половины всех случаев данного заболевания в остром периоде заканчиваются летальным исходом, а более 2/3 выживших становятся инвалидами. Исход зависит в первую очередь от своевременности оказания медицинской помощи.
Современное хирургическое лечение при геморрагическом инсульте
Только в специализированных центрах возможно проведение тщательной диагностики и адекватного хирургического или терапевтического лечения геморрагического острого инсульта. Однако чаще всего бесплатная скорая отвезет пострадавшего в ближайшую городскую больницу, где будет оказана первая медицинская помощь, ограниченная возможностями учреждения. А хирургическое лечение инсульта, к сожалению, могут провести не во всех стационарах.
Поэтому родственники пациентов все чаще обращаются в специализированные консультативные службы, которые могут обеспечить:
- безопасную транспортировку;
- быструю госпитализацию;
- экспертный контроль за пострадавшим в реанимации и отделениях медицинских учреждений.
Только в высококвалифицированных центрах проведут необходимые исследования, оценят все риски, и после этого выберут необходимую тактику лечения.
Еще одним важным моментом, влияющим на дальнейшую дееспособность больного, является реабилитация и уход после хирургического лечения геморрагического инсульта. От опыта специалистов и обеспеченности современной аппаратурой во многом зависит успех послеоперационной терапии.
Эксперт: Оперировать пациента с ишемическим инсультом никогда не поздно
— Но ведь пораженный участок мозга уже не вернешь.
— В месте, где эмбол перекрыл сосуд и совсем нет кровотока, формируется участок абсолютной ишемии, рядом – относительной ишемии, рядом с этим – участок с уже более активным кровотоком, а далее – с нормальным. Маленький участок, где произошла катастрофа, уже погиб, за него бороться бесполезно. Соседний, где кровотока не хватает, – увеличивается постепенно, расширение его останавливается в месте, где кровоснабжения хватает для жизни. Суть нашей работы заключается в том, чтобы побороться за участок относительной ишемии, и делать это надо как можно быстрее, потому что гибель этого участка наступает от нескольких часов до суток и даже недель. От того, насколько быстро мы предпримем необходимые в каждой конкретной ситуации действия, зависит прогноз заболевания – степень инвалидизации. Дело в том, что в месте поражения в острый период образуется белково-жировая ткань, подобная густому студню, которая со временем превращается в кисту – здоровая ткань защищается и отграничивает здоровую ткань от нездоровой в виде капсулы. Но организм настолько совершенен, что он тут же за счет величайшего количества мелких сосудов начинает компенсировать со всех сторон сегмент, где мало кровотока.
— Поэтому требуется еще в автомобиле «скорой помощи» начинать тромболитическую терапию (тромболизис)?
— Ни в коем случае при церебральных проблемах бригада «скорой помощи» не должна использовать тромболизис. Главное – диагностика, работа с симптомами (снижение давления, например) и быстрая доставка в стационар. Тромболизис применяется только после того, как пациенту в стационаре выполнили компьютерную томографию (КТ) и доказали, что имеет место ишемическое поражение головного мозга. Если сосуд перекрыт тромбом, тогда в нем есть необходимость. А если разрывается бляшка и в просвет сосуда выходят детриты, тромболизис неэффективен. От «скорой помощи» требуется главное – быстрота доставки. Врач ставит диагноз, связывается с диспетчером, диспетчер – с ближайшим стационаром, где имеется сосудистый центр; он сообщает туда, что везут пациента с инсультом. Там готовятся к экстренной диагностике.
В сосудистом центре за час, максимум – два часа диагносты обязаны обеспечить врача данными о состоянии пациента, виде развивающегося поражения мозга, данных лабораторных и инструментальных исследований, словом, предоставить врачу всю информацию, чтобы он мог принять решение о том, что нужно делать, чтобы повлиять на очаг поражения так, чтобы остановить его увеличение.
Параллельно начинает работать мультидисциплинарная команда, которая определяет, что делать с пациентом, и делает это очень быстро. Первые 3-4 часа у нас есть для того, чтобы растворить эмбол: выполнить тромболизис.
— А если прошло больше времени?
— Тогда необходимо экстренное удаление тромба – тромбоэкстракция. Это очень эффективная методика, если выполняется, когда от момента сосудистой катастрофы прошло не более 6-8 часов. Такие операции делают высококлассные специалисты-рентгенхирурги с использованием специальной техники.
— Сейчас в городе созданы отделения неврологии второго уровня – для тех, у кого случился инсульт, но они поздно обратились к врачу и так называемое «терапевтическое окно» для них оказалось уже закрытым – их лечат консервативно. Поэтому таких пациентов «скорая помощь» в сосудистый центр не везет.
— Это неправильно. Мозг гибнет в течение 150-170 часов. Но самая большая гибель наступает в первые часы, а мы должны по сути бороться за каждую клеточку. Поэтому чем раньше начинается лечение, тем больше клеток сохранится, а значит, тем более дееспособным будет человек. Важно, чтобы пациента везли в сосудистый центр в любой ситуации, даже если инсульт произошел три дня назад. Там его должны полноценно обследовать, и принимать решение соответствующее этому периоду развития болезни.
— Но во многих из них по истечении восьми часов с момента катастрофы усилия по спасению прекращаются.
— Чтобы этого не происходило, мы с момента открытия центра дополнили его очень важной специализированной службой – сосудистой нейрохирургии. С первых же часов мы оцениваем уже обследованного пациента и сразу же при невозможности выполнения тромболизиса и тромбоэкстракции думаем о том, как восстановить кровоснабжение хирургическим путем – удалить атеросклеротическую бляшку с помощью открытой сосудистой реваскуляризации. Она позволяет предупредить повторные эпизоды вылета эмбола. Эта операция требуется не только поздно обратившимся за помощью, но и тем, кого «Скорая» доставила в течение так называемого «золотого часа»: у многих пациентов – гигантские атеросклеротические бляшки, которые ни растворить (тромболизис), ни удалить с применением тромбоэкстракции нельзя. Их, кроме как с помощью открытой операции, удалить невозможно.
Открытая сосудистая реваскуляризация выполняется в период от суток с момента сосудистой катастрофы и до двух недель (даже до месяца). Такой срок объясняется тем, что у многих пациентов есть серьезные сопутствующие заболевания (тяжелая гипертензия, ишемия миокрада, патологии мочевыводящих путей…), и они тоже могут стать причиной смерти. Для успешного оперативного лечения мы должны подготовить пациента к операции. Поэтому параллельно с лечением сопутствующей патологии проводится консервативная терапия сосудистого поражения, которая замедляет увеличение очага ишемии. То есть повлиять на те клетки, что умерли, мы не можем, но мы сохраняем с помощью лекарств нервные клетки, расположенные рядом с очагом поражения – в зоне риска. После операции лечение продолжается на фоне восстановленного кровоснабжения: с полноценным кровотоком оно идет быстрее и полноценнее. У пациентов восстанавливаются функции органов вплоть до того, что с полностью восстановленным неврологическим статусом они могут возвращаться к труду. Эти виды хирургических вмешательств также очень сложны – они выполняются сосудистыми хирургами высокой квалификации с использованием микрохирургической техники.
— В каких сосудистых центрах Петербурга выполняется реваскуляризация?
— В нашей больнице, НИИ скорой помощи им. Джанелидзе, есть опыт выполнения этих операций в городской больнице № 3, Александровской больнице. В Петербурге есть возможности для успешного применения таких операций благодаря тому, что в отличие от других регионов России, мы ввели сосудистые отделения в состав региональных сосудистых центров. И наши сосудистые хирурги не ждут, когда пациента выпишут из неврологического отделения центра и госпитализируют в отделение хирургии сосудов – эффективность плановых операций во много раз ниже, чем срочных. Сосудистые хирурги в центре работают в составе мультидисциплинарной бригады и выполняют их так быстро, как это возможно.
— Правда ли, что у женщин инсульт протекает более тяжело, и потеря функций у них более стойкая?
— Это может быть правдой, но мы должны помнить, что это тяжелое и опасное заболевание для всех, независимо от пола. То, что у женщин при ишемии гибнет больше ткани и более длительный процесс восстановления, может объясняться тем, что у мужчин мозг более адаптирован к ишемии. Потому что чаще всего атеросклеротические бляшки образуются у мужчин. Кроме того, женщин чаще поражает инсульт, возникающий по редкой причине — врожденной дисплазии сосудов (извитость, углообразование, удлиненность и другие формы деформации сосуда, питающего головной мозг). В уголках и складках таких деформированных сосудов могут формироваться тромбы, которые тоже могут стать причиной инсульта. Чаще всего такие патологические деформации наблюдаются именно у женщин, потому что их сосуды особенно подвержены изменениям, особенно в период фертильности. Если есть склонность к гипертонической болезни, то эти деформации развиваются чаще.
Вообще, инсульт инсульту — рознь, потому что его причины могут быть разные, и это важно для выбора тактики лечения. Например, в отличие от наиболее распространенного ангиоэмбологенного инсульта, при котором эмболы образуются в сосудах, встречаются кардиоэмбологенные — у пациентов, перенесших инфаркт, на внутренней поверхности левого желудочка в зоне инфаркта могут формироваться тромбы и отрываться. Особенно часто это происходит, когда есть еще и нарушения ритма сердечной деятельности. Это тоже ишемический инсульт, но причина его – в проблемах с сердцем.
У молодых инсульты чаще всего обусловлены приемом гормональных препаратов, БАДов для наращивания мышц или чрезмерными физическими нагрузками. От нагрузок чаще страдают велосипедисты, лыжники, сноубордисты, боксеры, борцы, например, при резком движении или запрокидывании головы возникает непомерная нагрузка на сонную артерию и возникает диссекция интимы – спонтанные микроразрывы целостной внутренней оболочки сосуда. На них формируется тромб, который и является впоследствии причиной инсульта у молодых. Сложность и тяжесть ситуации в том, что их мозг совсем не адаптирован к ишемии.
— Как предотвратить возникновение инсульта?
— В среднем в Петербурге от 20 до 25 тысяч инсультов год – ишемических и геморрагических. С ишемическим инсультом к нам попадают в основном пациенты в возрасте старше 55-60 лет с большими распадающимися бляшками, стенозирующими сосуды. И эти люди ни разу в жизни не выполняли диагностику, позволяющую заранее выявить стеноз. В идеале каждый человек старше 50 лет должен хотя бы раз в два года обращаться к специалисту УЗИ и исследовать сосуды, питающие головной мозг. И если обнаруживается атеросклеротическая бляшка с тенденцией к увеличению со скоростью около 2 мм, а то и больше, в год, следует проконсультироваться либо с сосудистым хирургом, либо с неврологом. При степени стеноза сонной артерии (уменьшении ее внутреннего диаметра) более, чем на 50%, необходимо наблюдение с участием врача. Геморрагический инсульт предупредить тоже можно постоянным контролем и адекватным лечением повышенного артериального давления, это предупреждает разрывы внутримозговых сосудов, хоть и не 100-процентно.
© ДокторПитер
Этиология и патогенез
Геморрагический инсульт возникает у человека в связи с рядом нарушений (сюда также можно отнести последствие травматического удара). Одной из причин, из-за которой мозговое кровообращение может быть нарушено, являются патологические заболевания: васкулит, артериальная гипертензия, сосудистые аномалии, которые были обнаружены с рождения, гипертония. Также кровоизлияние в мозг происходит из-за плохой свертываемости крови. Причиной нарушений может быть приём амфетамина и кокаина.
Во время протекания геморрагического инсульта человек испытывает недомогание. Симптомы проявляются в различных формах:
- проблемы с равновесием;
- резкая головная боль;
- тошнота;
- нарушается восприятие;
- боль в глазах;
- учащенное сердцебиение;
- шум в ушах;
- паралич мышц лица, рук, ног.
Следствием всех тревожных симптомов становится разрыв внутримозговых сосудов под действием высокого артериального давления.
Причины
Геморрагический инсульт плохо диагностируется, хотя причины и механизм его развития хорошо изучен. Спровоцировать развитие геморроидального инсульта могут различные факторы:
- Гипертоническая болезнь, артериальная гипертензия.
- Аневризма сосудов.
- Длительный прием антикоагулянтов.
- Заболевания головного мозга, спинного мозга, сердечно-сосудистой системы, сахарный диабет.
- Врожденные дефекты сосудов.
- Болезни крови.
- Системные заболевания.
- Заболевания почек и печени.
- Алкоголизм, наркомания, табакозависимость.
- Ожирение.
- Стресс.
- Тяжелый физический труд.
- Наследственная предрасположенность.
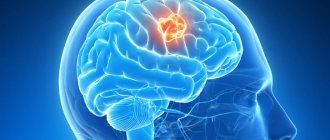
Стойкое повышение артериального давления приводит к формированию фибриноидно-гиалинового некроза стенок артериальных сосудов и может вызвать разрыв стенок аневризмы и развитие кровотечения. Гематома сдавливает окружающие ее ткани мозга, вызывает отек мозга. Кровь из разорвавшихся сосудов может пропитывать нервные ткани мозга или под давление прорваться в желудочки мозга, субарахноидальное пространство.
Подходы к лечению
Пациент нуждается в срочной госпитализации и оказании медицинской помощи. После нормализации состояния здоровья надо пройти глубокую диагностику (компьютерная томография и МРТ, забор ликвора). После консультации нейрохирурга назначается лечение.
Существует два варианта лечения болезни:
- Консервативное. Невролог назначает лечение, учитывая индивидуальные особенности организма и результаты диагностики. Консервативное лечение сводится к приему лекарственных препаратов. Пациенту назначают препараты для регуляции внутричерепного давления и отека мозга, спазмолитики, гипотензивные препараты, антагонисты кальция. Интенсивный приём лекарств необходим на острой стадии геморрагического инсульта. Также пациенту необходимо наблюдаться у врача, чтобы диагностировать уменьшение отека мозга.
- Хирургическое лечение геморрагического инсульта. Перед проведением операции медики должны исключить противопоказания, стабилизировать состояние пациента, детально изучить результаты нейровизуализации. Хирургического лечения инсульта не избежать, если произошло кровоизлияние среднего и большого объема. Специалисты выбирают вид вмешательства.
Диагностика инсультов
Прежде всего, необходимо провести подробное неврологическое обследование. Также назначают инструментальные диагностические исследования и лабораторные анализы. При инсульте в первые часы выполняют МРТ или КТ головного мозга, при необходимости – КТ- или МР-ангиографию, цветное допплеровское картирование кровотока, ЭКГ или холтеровское мониторирование, эхокардиографию по показаниям, мониторинг АД, сатурации, оценку риска развития пролежней, оценку функции глотания [1, 3, 6].
Анализы при инсульте
- Развернутый клинический анализ крови, включая скорость оседания эритроцитов (СОЭ).
- Биохимический анализ крови с определением С-реактивного белка и гомоцистеина, уровня глюкозы, количества тромбоцитов, активированного частичного тромбопластинового времени, МНО.
- Интерлейкин 10.
- Коагулограмма расширенная.
- Определение кислотно-щелочного состояния.
- Общий анализ мочи.
Для подготовки к нейрохирургическому вмешательству дополнительно выполняют анализ крови на гепатиты , , сифилис, ВИЧ, определение группы крови и резус-фактора.
Показания и противопоказания к хирургическому лечению инсульта
Не все случаи заболевания требуют агрессивной тактики и оперативного вмешательства. Осмотр специалистами и данные инструментальных методов диагностики позволяют адекватно оценить общее состояние пациента.
Противопоказаниями к проведению хирургического метода лечения инсульта являются:
- тяжелые сопутствующие заболевания;
- пожилой возраст старше 65-70 лет;
- большой объем гематомы;
- угнетенное сознание – кома.
Наши консультанты смогут в зависимости от показаний подобрать для пострадавшего лучший специализированный стационар.
Последствия инсульта
Выделяют транзиторную ишемическую атаку (менее суток), малый инсульт (от 1 суток до 3 недель) и инсульт со стойкими остаточными явлениями. Последствия инсульта выражаются преимущественно в двигательных и чувствительных нарушениях, формировании мышечных контрактур (выраженное постоянное ограничение движений в суставах), нарушениях речи и глотания. Также могут оставаться общие симптомы, включающие помрачение сознания, нарушения мышления, воли, эмоциональной регуляции. Могут развиться осложнения: от эпилепсии до пролежней, энцефалопатии и тревожно-депрессивного синдрома [1, 3].
Виды хирургического вмешательства
Нейрохирурги различают несколько методов, благодаря которым можно удалить гематому:
- Прямое хирургическое вмешательство. Удаляют гематому путем энцефалотомии, затем проводят тщательный гемостаз. При наложении швов, как правило, используется микрохирургическая техника.
- Пункционно-аспирационный метод. Вводятся фибринолитики. Такой метод эффективен, если кровоизлияние средних размеров и пациент находится в стабильном состоянии.
- Эндоскопический метод. Современный способ хирургического лечения. Во время операции всегда задействуется эндоскопическая техника. С помощью эндоскопа проникают в полость гематомы, после чего проводят набор конкретных манипуляций. Хирургическое лечение геморрагического инсульта исключено при нестабильной гемодинамике.
После операции пациент должен оставаться под наблюдением. Период реабилитации – длительный и тяжелый, может длиться до двух месяцев. Требуются специальные условия для восстановления пациента (комплекс процедур в реабилитационном центре).
Восстановительное лечение после инсульта в ЦКБ РАН
После инсульта жизнь продолжается, и то, какой она будет, во многом зависит от качества лечения и реабилитации в первые 2–3 месяца после болезни. В отделении реабилитации ЦКБ РАН для пациентов составляются индивидуальные программы, направленные на восстановление двигательных функций, коррекцию расстройств внимания, речи и памяти, других неврологических нарушений.
В реабилитации участвуют врачи разных специальностей: физиотерапевты, логопеды, психологи и нейропсихологи, диетологи, эрготерапевты и другие специалисты. Совместная работа профессионалов, а также использование инновационного оборудования сокращают риск развития осложнений и ускоряют процесс выздоровления.
Для записи на консультацию и уточнения стоимости услуг можно позвонить по телефону или воспользоваться специальной формой на сайте.