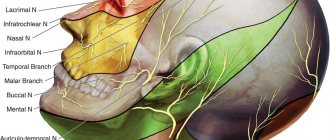
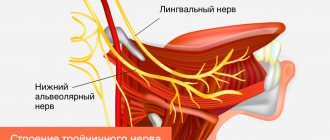
Невралгия тройничного нерва (тригеминальная невралгия) – заболевание, в ходе которого возникают приступы боли (интенсивной, стреляющей, жгучей) в областях иннервации – зонах снабжения нервными волокнами височной, лобной областей, кожи лица, жевательных мышц, глазной конъюнктивы, некоторых мышц полости рта (например, челюстно-подъязычной).
Общие сведения
Боли в зоне лица считаются наиболее сложными в медицине, так как они связаны с патологиями как нервной системы, так ЛОР-органов, зубочелюстной системы или глаз. Тем не менее, часто причиной таких болей оказываются тригеминальные невралгии.
Проблема находится на верхушке рейтинга неврологических заболеваний из-за большого количества факторов: мучительных приступообразных болей, социальной и трудовой дезадаптации (человеку крайне сложно продуктивно работать, он находится в постоянном напряжении), длительного лечения. Симптомы можно определить, но точную причину заболевания и действительно эффективное лечение способен назначать только специалист. В 5-й городской больнице города Минска созданы все условия для качественной неврологической и нейрохирургической помощи: от диагностики до лечения.
Симптомы
Чаще всего первые болевые приступы начинаются в области челюстей. Боль может появиться спонтанно или быть спровоцирована внешними факторами (смех, жевательные движения, артикуляция). Боль имеет стреляющий характер, похожий на электрический удар.
Для определения диагноза врач, в первую очередь, обращает внимание на проявившиеся симптомы, которые нередко проявляются в период сна:
- одна сторона лица периодически подергивается;
- болевые ощущения, начавшиеся в зоне челюсти, распространяются на щеку, нос, ухо, лобную зону, глаз, горло и миндалины;
- появление красных пятен на лице (чаще справа);
- обильные выделения из носа;
- часто слезятся глаза.
По причине болей в челюсти, человек для пережевывания пищи использует только здоровую сторону. На больной стороне может образоваться уплотнение в мышце.
Для безошибочного установления диагноза и исключения других возможных заболеваний, необходимо исследовать ЛОР-органы и полость рта. Следует пройти МРТ и КТ, чтобы исключить кластерную головную боль, атипическую невралгию, миофациальную боль, челюстную и височную боль.
Патогенез
Тригеминальная невралгия развивается из-за нарушений центрального компонента (кровообращения в ядре) или периферического (периферических отделов нерва). По этой причине для лечения используются разные подходы.
В патогенетические механизмы включены сосудистые, эндокринно-обменные и иммунологические факторы. Из-за них меняется чувствительность ядер и фиксируется очаг патологической активности в центральной нервной системе. После этого в зонах иннервации разных ветвей нерва возникают триггерные (гиперчувствительные) области, при раздражении которых приходят приступы боли на лице.
Сосудистый фактор участвует при классической невралгии, когда на корешок нерва воздействует вертикально пересекающая артериальная петля.
Васкулоневральный конфликт (конфликт нерва и сосуда) особенно учитывается у людей, у которых начинается склерозирование артерий и волокон нерва. При трегиминальной невралгии пожилых это наиболее распространённый случай.
Аутоиммунные процессы (с атакой организма собственными клетками) вызывают воспалительные реакции при стоматологическом лечении и простуде. В этом случае именно они вызывают невралгию тройничного нерва и болевые ощущения.
Нейростимуляция при мигрени
Среди немедикаментозных методов лечения мигрени используется транскраниальная электростимуляция первой ветви тройничного нерва. Эта методика лечения достаточно новая и наблюдений пока недостаточно. Применять процедуру можно только по рекомендации врача.
Электростимуляция возможна и в комбинации с лекарственными средствами, которые используют для лечения мигрени.
Кому можно применять?
Этот вид терапии мигрени допустим для пациентов, у которых приступы не часты, проходят без осложнений, не имеют тенденции к прогрессии.
Нейростимуляция не противопоказана пациентам с кардиостимулятором, детям с 8 лет, беременным и кормящим женщинам. Основным противопоказанием являются эпилепсия, недавно перенесенная черепно-мозговая травма.
Как проводят нейростимуляцию?
Нейростимуляция проводится с помощью небольших самоклеящихся электродов, помещенных на кожу лба над глазницами, где проходит первая ветвь тройничного нерва. Чрескожным электростимулятором пациент может пользоваться самостоятельно.
Прибор имеет 3 программы с различными параметрами стимуляции:
- для купирования приступа,
- для профилактического лечения,
- с седативным эффектом.
Польза нейростимуляции при мигрени
Применение электростимуляторов для купирования приступов головной боли позволяет значительно снизить использование обезболивающих препаратов.
Важно отметить, что применение этого вида лечения возможно не только в виде монотерапии, оно комбинируется как с препаратами для купирования приступов мигрени (нестероидные противовоспалительные средства и триптаны), так и с любым вариантом профилактической медикаментозной терапии (β-адреноблокаторы, антиконвульсанты, сартаны, антидепрессанты). Это открывает новые возможности для комбинированной терапии, которая особенно необходима в сложных случаях лечения мигрени.
Первичная и вторичная невралгия.
Самая популярная классификация связана с этиологией (природой возникновения).
- Первичная идиопатическая. Возникает как ответ на васкулярную компрессию (сдавливание) тригеминального корешка. Чаще всего на практике такое сдавливание происходит в области мозгового ствола.
- Вторичная симптоматическая. Последствие инфекций, возникновения новообразований и их роста, костных изменений.
Для того чтобы распознать характер невралгии тройничного нерва, используют данные томографии (нейровизуализации) черепа и самого нерва.
При истинной невралгии при лечении, прежде всего, нужно фокусироваться на природе заболевания, а при вторичной идёт борьба и с симптомами и устранением основного заболевания.
Вторичная невралгия при этом может иметь центральную и периферическую форму проявления. При центральной форме боли появляются в зоне одной или нескольких ветвей троичного нерва. При периферической форме задействована зона входа корешка нерва в мозговой мост, в большинстве случаев при этом паталогические изменения имеет петля мозжечковой артерии.
Характер боли и зона поражения
Ещё одна классификация основана на характере боли.
- Тип 1 TN. При невралгии такого типа характерны типично выраженные ощущения жжения. При этом боль острая, но непостоянная, эпизодическая. Длительность эпизодов может быть различной.
- Тип 2 TN. Постоянная и тупая, ноющая боль.
Невралгии троичного нерва типа 1 TN более распространены, тип же 2 TN встречается более редко. При этом заболевание при таком типе проявления заболевания наиболее сложно диагностировать, так как картина заболевания похожа на ряд других неврологических заболеваний, а иногда и стоматологических проблем, в частности проблем с височно-нижнечелюстным суставом.
Разной может быть и зона поражения, её масштаб, могут быть задействованы соседние зоны. В связи с этим выделяют следующие уровни поражения:
- Поражение одной из периферических ветвей тройничного нерва. При поражении 1-й ветви нарушается чувствительность кожи (особенно в области лба и передней волосистой части головы, век, спинки носа, слизистых верхней части носовой полости, нарушаются ряд рефлексов, к примеру, надбровный). При поражении 2-й ветви теряется чувствительность кожи на скулах, щеках, теряется чувствительность кожи около наружных уголков глаз, есть проблемы с чувствительностью кожных покровов в районе верхней челюсти, губы, носа. При поражении 3-й ветви не чувствуются нижняя часть лица (подбородок, нижняя губа), язык, иногда возникает и проблема с жевательными мышцами (вплоть до паралича).
- Поражение корешка тройничного нерва на уровне основания мозга. Чаще всего – поражение полулунного узла, расположенного на большом корешке тройничного нерва. Чаще всего поражается при заболеваниях вирусного характера. Запущенная невралгия полулунного узла чревата быстрым развитием конъюнктивита и кератита. В итоге нужна не только помощь невролога, но и офтальмолога
- Поражение в области ядер ствола мозга. Наиболее болезненная симптоматика, похожая на «удары током». Может теряться чувствительность зон, связанных с любой ветвью тройничного нерва.
- Дентальная плексалгия. Как видно из названия, локализация связана с зоной иннервации зубного сплетения. Боль очень мучительная. Создаётся ощущение, что болит абсолютно всё: небо, скулы, виски, уши, шея (особенно верхняя треть), затылок. Особенно боль усиливается при надавливании на проблемную область.
- Поражение крылонебного узла. Задействованы отростки верхнечелюстного нерва и ряд волокон в области сонной артерии, слизистой оболочки носа., слюнных желез.
- Поражение области около глазницы. Стойкая односторонняя головная боль в области иннервации тройничного нерва совмещается со слезотечением, затруднением дыхания, покраснением лица.
Хирургическое лечение невралгии тройничного нерва — операция
Когда возможности консервативной терапии исчерпаны, а пациент продолжает страдать от приступов сильной боли, ему рекомендуется оперативное лечение невралгии тройничного нерва. Подобное все еще наблюдается примерно у 30% больных. Поэтому для них операция является единственной возможностью человека избавиться от сильных болей.
Существует несколько методик хирургического лечения невралгии. Все они направлены на ликвидацию раздражающего воздействия на нерв при условии, что его источник известен, или разрушение нерва.
Методы отличаются не только степенью эффективности и безопасности, но и ценой. Для каждого пациента хирург отдельно подбирает наиболее подходящий способ проведения операции, основываясь на уровне и степени поражения тройничного нерва, клинической картине и имеющихся сопутствующих заболеваниях.
Сегодня в арсенале нейрохирургов присутствуют:
- микроваскулярная или микрососудистая декомпрессия;
- радиочастотная абляция;
- ризотомия глицеролом;
- микрокомпрессия баллоном;
- стереотаксическая радиохирургия.
При отсутствии возрастных и соматических противопоказаний при диагностировании сосудисто-нервного конфликта предпочтение обычно отдают микроваскулярной декомпрессии, так как она относится к числу реконструктивных операций и не приводит к потере чувствительности той или иной зоны лица. Но при обнаружении у пациента сопутствующих заболеваний обычно выбираются миниинвазивные техники, в частности радиочастотная абляция. Она же показана большинству пациентов пожилого возраста.
Но, готовясь к операции, больные должны понимать, что хирургическое вмешательство на нервах требует максимально высокой квалификации от нейрохирурга. Малейшее неосторожное движение в подобных ситуациях способно привести к необратимым последствиям, в том числе полной потере чувствительности лица. Поэтому важно подходить к выбору клиники и специалиста предельно ответственно.
Обращаясь в «SL Клиника» вы минимизируете риски операции, так как у нас работают одни из лучших нейрохирургов, имеющие немалый практический опыт и скрупулезно относящиеся к проблеме каждого больного. В клинике установлено современное оборудование, что еще более повышает шансы на успех операции и снижает вероятность возникновения послеоперационных осложнений. Не тратьте время на поиски подходящего медицинского центра, доверьте свое здоровье профессионалам «SL Клиника» и вы гарантировано получите медицинские услуги высшего уровня. Стоимость лечения каждым из методов приведена в прайсе клиники.
Микроваскулярная декомпрессия
Операция Джаннета или микроваскулярная декомпрессия часто применяется при невралгии лицевого нерва. Ее главное достоинство заключается в сохранении нерва, в то время как все остальные операции относятся к числу деструктивных. Поэтому после проведения микроваскулярной декомпрессии отсутствует риск онемения части лица.
Но она может использоваться только в тех ситуация, когда тройничный нерв сдавливается рядом проходящим кровеносным сосудом, от которого на нервное волокно передается пульсация, что и провоцирует болевой синдром.
Микрососудистая декомпрессия выполняется открытым способом через разрез за ушной раковиной. Хирург проникает в полость черепа после проведения трепанации задней черепной ямки и осуществляет ревизию положения корешка тройничного нерва, верхней и нижней передних мозжечковых артерий, а также верхней каменистой вены. После обнаружения места компрессии он отделяет патологически расширенные сосуды и вводит специальную разделительную тефлоновую прокладку. Она будет защищать нерв от механического раздражения пульсирующим сосудом, что обеспечит устранение боли.
В подавляющем большинстве случаев метод приводит к окончательному выздоровлению. Рецидивы наблюдаются крайне редко. Но микрососудистая декомпрессия является открытым хирургическим вмешательством, она связана с высокой травматичностью и интраоперационными рисками. Поэтому проведение операции требует высокой квалификации от хирурга.
После микроваскулярной деструкции пациентам необходимо оставаться в стационаре до 10 дней. В течение этого времени и впоследствии их могут беспокоить боли, вызванные послеоперационными спазмами мышц. Для их купирования обычно достаточно приема спазмолитиков или НПВС. По мере восстановления организма интенсивность болей снижается и вскоре полностью сходит на нет.
Реабилитация подразумевает прием ряда лекарственных средств, прохождение курса физиотерапевтического лечения, а в дальнейшем – сеансов массажа. Такой комплекс мер будет способствовать скорейшему восстановлению и закреплению достигнутых хирургическим путем результатов.
Радиочастотная абляция
Метод относится к числу чрескожных операций и считается самым эффективным и безопасным при лечении большого числа различных заболеваний, включая тригеминальную невралгию.
С помощью ЭОП хирург имеет возможность точно контролировать каждое свое движение и время воздействия радиоволн. К числу других достоинств метода относят:
- отсутствие рисков, связанных с общим наркозом;
- предельно короткая и легкая реабилитация;
- возможность ранней активизации пациентов.
Радиочастотная абляция не требует выполнения больших разрезов и существенного травмирования тканей. Разрушение провоцирующей боли ветки, ее периферического узла или корешка осуществляется посредством тепловой энергии, выделяющейся при прохождении сквозь биологические ткани токов ультравысокой частоты.
Она осуществляется на специальном оборудовании, состоящем из генератора и двух электродов: повреждающего и индифферентного. Непосредственно абляция нервного волокна производится вокруг неизолированного конца повреждающего электрода. Он вводится в тело пациента к выбранной точке деструкции посредством полой иглы-проводника. Длина такой канюли составляет 100 мм. Она устанавливается под контролем ЭОП, чтобы избежать случайного травмирования здоровых нервов.
Для деструкции чувствительных волокон применяется ток частотой 100 Гц, для двигательных – 2 Гц. Радиочастотная абляция проводится под местной анестезией, поэтому в течение всей операции пациент находится в сознании. По мере приближения иглы к пораженному нерву он может ощутить легкое покалывание. Для точного определения нужной ветви нерва проводится его стимуляция током.
После определения поврежденной ветви включают режим нагрева электрода. Он может разогреваться до 70°С, тогда время воздействия составляет всего полторы минуты. Но предпочтительнее использовать режим импульсной абляции, предполагающий нагрев кончика активного электрода лишь до 42°С. Это полностью устраняет вероятность появления ожогов окружающих тканей, но для полноценной абляции требуется 2 минуты.
В целом вся процедура занимает не более 40 минут. В 90% случаев она приводит к полному выздоровлению, а болевой синдром либо исчезает сразу же после ее завершения, либо наблюдается постепенное нарастание эффекта на протяжении 6–8 недель.
После радиочастотной абляции пациенту не требуется сложная реабилитация или длительное сохранение постельного режима. Он может покинуть клинику в тот же день.
Чрескожная селективная ризотомия спиртом
Метод предполагает выполнение инъекции препарата под контролем МРТ или КТ. Тонкая игла вводится в область пораженного корешка нерва, после чего небольшими порциями впрыскивается раствор. Разрушение части нервного волокна происходит через 3–4 часа после инъекции, в результате устраняется возможность проведения болевого импульса.
Методика очень старая и применялась раньше когда не было других более современных способов лечения невралгии. Это не исключает вероятность развития рецидива, но не сопряжена с высокими рисками потери чувствительности в зоне иннервации пораженной ветви тройничного нерва.
Микрокомпрессия баллоном
Операция подразумевает введение специальной иглы, оснащенной небольшим пустым баллоном. Его подводят непосредственно к пораженному корешку тройничного нерва и раздувают до получения эффекта стойкого сдавливания. Давление оказывает разрушающее действие на нервное волокно и приводит к устранению болей.
Стереотаксическая радиохирургия
Уже более 50 лет лечение невралгических нарушений осуществляется с применением так называемого Гамма-ножа или Кибер-ножа. Это абсолютно бескровная методика не требует выполнения никаких разрезов. Воздействие осуществляется посредством точно направленного ионизирующего излучения на пораженный участок тройничного нерва. Наведение производится с помощью анатомических ориентиров и компьютера.
Сформированные несколькими сотнями источников лучи проникают сквозь ткани, не повреждая их, и точно фокусируются в точке воздействия, создавая требуемую концентрацию излучения. Операция, включая подготовку, занимает один день и сразу же после нее пациент может покинуть клинику. При правильном выполнении риски развития побочных эффектов и осложнений полностью отсутствуют.
Гамма-нож воздействует на нервный корешок, расположенный в месте выхода ствола из мозга. Операция в 80–90% приводит к стойкому выздоровлению. Только у 7% пациентов после нее временно наблюдается снижение чувствительности лица.
Метод используется для помощи всем больным, у которых консервативная терапия не дала результатов или сопровождалась выраженными побочными эффектами. Кроме того, он может применяться для лечения пациентов, перенесших ранее микрососудистую декомпрессию и другие оперативные вмешательства без получения положительных изменений. Но стоимость стереотаксической радиохирургии значительно выше, чем других методов хирургического лечения заболевания
Причины воспаления тройничного нерва
К поражению тройничного нерва могут привести как травмы (переломы, разрывы тканей, непрофессионально выполненная проводниковая анестезия), так и разрушение миелиновой оболочки самого нерва (характерная проблема для пациентов с рассеянным склерозом).
Но чаще речь идёт о воспалительном характере патологии.
Самые распространённые причины, ведущие к воспалению тройничного нерва:
- воспаление оболочек головного или спинного мозга (менингит),
- заболевания придаточных пазух носа (синусит),
- нарушение прикуса,
- герпес, передающийся на ганглии (узлы) тройничного нерва,
- переохлаждение: все хорошо знают фразу: «Застудил нерв». На самом деле у человека переохлаждаются ткани, и затем уже воспаляется нерв.
- бактериальная инфекция верхних дыхательных путей, горла.
Симптомы заболевания
Самым ярким симптомом воспаления тройничного нерва выступает нестерпимая боль, которая ощущается в определенной области головы, на лице. Ощущения носят стреляющий и жгучий характер, а при минимальных движениях или касаниях усиливаются и проходят по мышечным волокнам.
Независимо от причин неврита, пола пациента и парности органа, болезненность в подавляющем числе случаев ощущается справа.
Также на воспаление могут указывать:
- учащение резких приступов боли до одного раза в пятнадцать минут;
- металлический привкус в ротовой полости;
- дискомфорт при надавливании на десны;
- подергивания мышц, отвечающих за мимику;
- ощущение гипертермии в предполагаемом месте воспалительного процесса.
Если не начать терапию, то боль будет становиться сильнее, а приступы возникать чаще. В результате волокна погибнут, а в пораженные участки лишатся чувствительности, наступит паралич.
Важно обратиться к врачу неврологу для устранения причины патологии, потому что прием обезболивающих и НПВС только снимает симптомы, но не воздействует на саму болезнь.
Заболевание, как правило, обостряется в сезон холодов. Резкая боль возникает в основном в дневное время, когда активно используется мускулатура лица.
Симптомы воспаления тройничного нерва
На воспаление нерва указывают следующие симптомы:
- Боль в лицевой части.
- Головная боль, чаще – мигрень.
- Жжение, ощущение, что «ударяют электротоком «в области щек, скул, челюсти, области лба, глаз. Боль усиливается при движении лицевых мышц, жевании, шуме, ярком свете, прикосновении к коже.
- Проблемы с мигательным рефлексом (снижение амплитуды) и, соответственно, увеличение уязвимости глаз.
- Непроизвольное подёргивание мышц лиц (нервный тик).
- Раздражительность.
Причины возникновения
Во многих случаях причина возникновения заболевания остается неизвестной, но чаще, проведя полное медицинское обследование, врач может установить этиологию заболевания. Основными предшественниками воспаления нерва являются:
- поражение части лица вирусной инфекцией герпес;
- травма, при которой повреждается тройничный нерв;
- атеросклероз, нарушенное кровообращение в сосудах головного мозга;
- аномальное размещение сосудов, приводящее к сдавливанию нерва;
- аневризма;
- рассеянный склероз;
- образования в головном мозге (опухоль (менингиома), рубцы);
Диагностика
На основании только опроса врач может различить невралгию третичного нерва от синдрома Шостада (при таком синдроме – более длительные приступы), посгерпических болей, типичных мигреней. Для понимания же полной картины важно обязательное проведение комплексной диагностики:
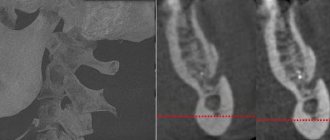
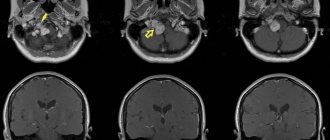
- Томография. Для точной диагностики и правильного назначения лечения крайне важны максимально полные данные о состоянии мозга и выбора детальной схемы (схема важна для точного позиционирования) при проведении магнитно-резонансной томографии троичного нерва. Наиболее точные данные позволяет получить МРТ с контрастированием.
- Томография (сканирование) сканирование тройничного нерва. Даёт возможность создать послойные изображения, выявить нейроваскулярный конфликт, признаки разрушения миелиновой оболочки нервов. Сканирование позволяет врачу получить полную картину того, как выглядит исследуемый нерв, что происходит в месте его выхода из ствола мозга.
- Крайне важно, что томография позволяет не просто выявить, что есть нейроваскулярный конфликт, но и понять его причину. Это может быть конфликт мозжечковых артерий, невриома (новообразвание) нерва. Во многих случаях сканирование тройничного нерва осуществляется с одновременным сканированием лицевого нерва.
- Рентген челюстей (при подозрении, что главная проблема – стоматологическая).
- Ангиография. Важна для верификации (подтверждения) сосудистого генеза компрессии при внушительном размере аневризмы и сосудистой петли или аневризмы.
Также в большинстве случаев назначают анализ крови и мочи (особенно роль этих исследований ценна при патологиях, возникших как следствие на инфекционные заболевания).
Методы диагностики
С целью точного определения причины невралгии невролог назначает пациенту ряд инструментальных методов обследования:
- МРТ – безопасный метод исследования, позволяющий 100% точно определить патологии головного мозга, сосудов, склероз, остеохондроз;
- КТ – дает возможность диагностировать заболевания ЦНС;
- электронейрографию или электронейромиографию – помогает определить скорость движения импульса по нервным волокнам и установить уровень поражения тройничного нерва, а также механизм возникновения невралгии (при проведении электронейромиографии дополнительно определяется порог чувствительности мышечных волокон, а также степень их сокращения).
Лабораторная диагностика обычно не проводится, поскольку при отсутствии сопутствующих заболеваний показатели крови и мочи находятся в норме.
Лечение
Лечение направлено на купирование болевого синдрома и предупреждение рецидивов заболевания.
При более легком течении заболевания может помочь медикаментозное лечение, при запущенны стадиях, обширных зонах поражения применяется хирургическое лечение. Оно же помогает и побороть непосредственно природу болезни.
Также при лечении используют физиотерапевтические методики. Но большинство врачей склоняется: они эффективны не как основные, а только как вспомогательные: усиливающие эффект консервативного медикаментозного лечения, а также могут применяться после хирургического вмешательства на стадии реабилитации. Например, медикаментозное лечение при острой стадии эффективно сочетать со светотерапией, особенно терапией инфракрасных лучей в небольшой дозировке. В острый период и в момент реабилитации должный эффект обеспечивает фонофорез, электрофорез, дарсонвализация. В неострой фазе полезно принятие лечебных ванн (например, с минералами), массажи, иглоукалывание, парафинотерапия.
Медикаментозное лечение
При консервативной терапии назначают следующие лекарства:
- Препараты для борьбы с симптоматикой (болью). Самые распространённые препараты при медикаментозном лечении — карбамазепин, финлепсин, тегретол. Препаратом первого выбора при этом в большинстве клиник является карбамазепин. Он эффективен для снятия болей у 70—80 % пациентов с невралгией тройничного нерва.
- Спазмолитики и миорелаксанты центрального действия. Одно из распространённых лекарств в данной ситуации баклофен.
- Спиртовые блокады (инъекции), направленные на «заморозку» пораженной области лица, Эффект от блокад есть, но он непродолжителен. Поэтому прибегают к таким инъекциям часто как в временной мере, например, на этапе подготовки к хирургическому вмешательству.
- Препараты метаболического действия. Их роль важна для стабилизации энергетического потенциала клеток и создания антигипоксического эффекта.
- Противосудорожные средства. Помогают замедлить процесс передачи нервных импульсов.
- Витамины группы B. Обладают нейротропным действием (улучшают метаболизм медиаторов и определённой анальгезирующей активностью, поэтому усиливают действие болеутоляющих).
Хирургическое лечение
Наиболее эффективны для борьбы с невралгиями тройничного нерва хирургические операции. Они позволяют не просто устранить боль, но и ликвидировать цепь импульсации, повлиять на конфликт между корешком черепного нерва, выходящего из ствола мозга, и сосудом, который примыкает к нему.
И, если причина именно такой конфликт, врачи рекомендуют сразу подумать об операции, а не тянуть время и пытаться решить проблему медикаментозно.
При этом наиболее эффективной и безопасной (сохраняется нерв) считается микроваскулярная декомпрессия корешка тройничного нерва. Операция представляет собой установку прокладки (протектора) между нервом и сосудом.
Микроваскулярная декомпрессия корешка тройничного нерва относится к транскраниальным эндоскопическим вмешательствам и проводится через минидоступ (фактически речь идёт о косметическом разрезе- не более 2,5х2 см, кровопотеря минимальная, не требуется длительная реабилитация)
Также может применятся механическая деструкция периферических ветвей, глицериновая ризотомия, лазерная термокоагуляция, радиочастотная деструкция. С победой над болью они позволяют справиться достойно, но в отличие от микроваскулярной декомпрессии, увы, при таких операциях не стоит задача сохранения нерва. Поэтому такие операции применяются чаще в тех случаях, когда микроваскулярная декомпрессия корешка тройничного нерва по каким-то причинам невозможна. Например, глицериновая ризотомия часто является единственно возможным способом борьбы с невралгией у пациентов в тяжелом соматическом состоянии в преклонном возрасте с перечнем других заболеваний.
Современные хирургические методики сродни механической деструкции позволяют исключить дополнительные разрушительные вмешательства и при этом провести стимуляцию нужных глубинных структур.
Среди осложнений при хирургическом вмешательстве с помощью глицероловой ризотомии, радиочастотной деструкции выделяют нарушения чувствительности на лице, кератопатии (возникновение дистрофии роговицы).
Возможным осложнением после микроваскулярной декомпрессии может стать ишемический инфаркт ствола мозга, воздушная эмболия, повреждение блокового нерва, возникновение гематомы мозжечка, парез (снижение) лицевой мускулатуры.
По этой причине крайне важно чётко взвесить степени риска для пациента, правильно подобрать методику хирургического вмешательства. Подходит та или иная в каждом конкретном случае зависит от индивидуальных особенностей каждого пациента. Внимательное отношение к этим деталям помогает минимизировать риски осложнений.
Немаловажное значение играет и то, где проводят операцию. Важны все нюансы: насколько высокоточна предварительная диагностика, квалификация и опыт нейрохирурга.
Лечение невралгии тройничного нерва
Изначально лечение всегда начинают с назначения консервативной терапии. Только в случае ее полной неэффективности пациентам предлагается проведение оперативного вмешательства.
Консервативное лечение невралгии тройничного нерва включает:
- медикаментозную терапию;
- физиотерапию;
- массаж.
Применение народных средств возможно с разрешения невролога, но исключительно в качестве дополнения к приему медикаментов и проведению физиотерапевтических процедур. Самостоятельно средства народной медицины бессильны при борьбе с заболеванием.
Важно не пускать течение невралгии на самотек. Невмешательство способно впоследствии спровоцировать серьезное поражение нервной системы, что не только спровоцирует продолжительные боли, но и паралич или парез мышц лица, снижение слуха, нервный тик и асимметрию лица.
Медикаментозное лечение
Основой терапии является назначение препаратов карбамазепина и его аналогов новых поколений. Это соединение относится к числу противосудорожных средств или антиконвульсантов. Впервые оно было синтезировано в середине прошлого века. Впоследствии карбамазепин был усовершенствован, в результате чего на фармацевтическом рынке появились окскарбазепин, прегабалин и другие антиконвульсанты, реже вызывающие возникновение побочных явлений и дающие более выраженный эффект.
Терапию начинают с минимальных доз выбранного препарата. При отсутствии положительного результата невролог постепенно увеличивает дозировку до тех пор, пока признаки невралгии не исчезнут. Лечение продолжают не менее 30 дней, по истечении которых принимается решение о возможности снижения дозы. При возобновлении приступов требуется повторная консультация врача и новый пересмотр дозировки.
Примерно в половине случаев удается полностью устранить болевой синдром и постепенно отказаться от приема антиконвульсантов. Тем не менее их эффективность прогрессивно снижается по мере увеличения срока течения невралгии. Поэтому больным, живущим с таким диагнозом несколько лет, требуется более продолжительный прием карбамазепина и его аналогов.
К сожалению, в тяжелых случаях симптомы невралгии иногда не удается устранить и за 10 лет. Также существует определенный процент людей, у которых наблюдается невосприимчивость к применяемым лекарственным средствам.
Дополнительно больным назначают:
- миорелаксанты с целью снижения тонуса мышц;
- средства, улучшающие кровообращение для нормализации питания нерва и восстановления миелиновой оболочки;
- препараты группы НПВС, оказывающие противовоспалительное и обезболивающее действие;
- антидепрессанты для снижения скорости проведения болевых импульсов;
- витамины группы В.
Физиотерапевтическое лечение
Физиотерапия способствует повышению эффективности проводимого медикаментозного лечения и помогает снизить дозировки применяемых лекарственных средств. В этих целях назначается прохождение курсов:
- УФО – применение средневолнового ультрафиолетового облучения приводит к активному высвобождению нейромедиаторов, ответственных за торможение возбуждения. Традиционно курс включает 10 процедур.
- Лазерная терапия – тепловая энергия лазера позволяет уменьшить чувствительность нервных волокон. Обычно назначается 10 сеансов по 4 минуты.
- Диадинамические токи – метод предполагает фиксирование электродов в области наиболее чувствительных точек, в том числе на слизистой носа, если это требуется. По ним пропускают электрический ток с частотой 50 000 Гц, называемый током Бернара. Это способствует снижению болевого порога и блокированию передачи нервных импульсов по тройничному нерву. Благодаря чему можно добиться полного устранения болей. Повышает результативность процедуры дополнение ее электрофорезом. Как правило, для получения хорошего эффекта требуется несколько курсов, длительностью 5 дней. Между ними делают перерывы на неделю. Каждый сеанс занимает около минуты.
- УВЧ – токи высокой частоты хорошо зарекомендовали себя в лечении невралгии. Их воздействие приводит к улучшению кровообращения и лимфотока, а также восстановлению передающих импульсы натриево-калиевых мембран нервов. Пациентам рекомендуется пройти от 15 до 20 сеансов, продолжительность каждого из которых 15 минут.
- Электрофорез – метод часто применяется для устранения болевого синдрома за счет введения обезболивающих препаратов непосредственно в очаг поражения. При невралгии с помощью электрофореза вводятся новокаин, платифиллин и димедрол. Они блокируют передачу нервных импульсов за счет воздействия на калиево-натриевые каналы. Для улучшения питания нервных волокон, что особенно важно при разрушении миелиновой оболочки, также могут вводиться витамины группы В. Электрофорез проводят раз в 2 дня 10-кратно.
Также хорошие результаты дает иглорефлексотерапия. Точечное воздействие на нервные рецепторы триггерных зон и на аналогичные точки с противоположной стороны лица способствует ликвидации болей. Длительность лечения для каждого пациента подбирается индивидуально. В отдельных случаях требуется устанавливать иглы на достаточно долгий период времени – более суток. Но зачастую для получения выраженных результатов достаточно нескольких процедур.
Массаж
Мануальное воздействие на мышцы лица, шеи и головы в целом при ремиссии заболевания способствует активизации лимфо- и кровотока. Поэтому массаж показан больным невралгией тройничного нерва. Правильно выполненная процедура помогает продлить ремиссию заболевания, но требует от мануального терапевта высокой квалификации.
Процедура проводится очень осторожно. При ее выполнении применяются приемы растирания, поглаживания и вибрации, но воздействие на триггерные зоны полностью исключается. Сеанс массажа, осуществляемый недостаточно квалифицированным специалистом, может спровоцировать приступ боли.
Процедуры
Альтернативой для пациентов, которым противопоказаны сложные операции, но лекарственное, физиотерапевтическое лечение эффект не дают, могут стать следующие процедуры во время обострения:
- Инъекции глицерина полой иглой через щёку. Процедура позволяет повлиять на волокна, ответственные за боль, но тщательный контроль за процедурой организовать проблематично Реальное облегчение испытываю только 80% пациентов.
- Балонная компрессия. Проводится через кожу посредством катетера. Большой плюс процедуры – возможность обеспечить немедленное снятие боли. Недостаток- требует общей анестезии.
- Стереотаксическая ризотомия под воздействием электроимпульсов. Эффект снятия болей – высокий, но помимо устранения симптомов невралгии, к сожалению, гибнут и нервные клетки. Как и баллонная компрессия процедура требует общей анестезии.
- Развитие ипохондрии, депрессии.
Профилактика
Воспаление тройничного нерва не только важно своевременно лечить. Важно предупредить рецидивы, и здесь колоссальная роль принадлежит профилактике:
- Избегайте любых сквозняков. Проветривать помещение важно и нужно, но не попадайте под сквозящие потоки воздуха, не работайте, не спите под кондиционером.
- Избегайте переохлаждения лица и головы. Не игнорируйте шапки и шарфики в холодное время года.
- Берегите голову и лицо от травм.
- Регулярно посещайте стоматолога. Не допускайте периодонтита (воспаления тканей около корней зубов). Если своевременно лечить кариес, пульпит, периодонтита при современной стоматологии можно избежать.
- Внимательно относитесь к герпесу. Это не просто «простуда на губах», а заболевание, которое может стать провокатором возникновения невралгии троичного нерва.
- Боритесь с психоэмоционаным перенапряжением. Медитируйте.
- Займитесь ЛФК. Делайте акцент на упражнения, которые направлены на проработку мышц (улучшение их тонуса), усиление пульса (кардиотренировки).
Помните! Рецидивы цикличны. При этом обострения более распространены в осенне-весеннем периоде. Поэтому в это время профилактике уделяйте наиболее пристальное значение.
Техника
Радиочастотная деинервация проводится изолированными иглами длиной 100 мм с рабочей оголенным концом на срезе 5 мм. Под контролем визуализации кончик иглы помещается в овальное отверстие через 3 ветвь тройничного нерва в Гассеров узел.
После установки иглы проводится стимуляция малым током частотой 100 Гц для чувствительных волокон и 2 Гц для двигательных, при этом ощущение покалывания при менее 0,5 В указывает на оптимальное приближение иглы к пораженному нерву.Проводится стимуляция нерва током и поиск нужной ветви тройничного нерва. После определения ветви проводится процедура абляции – кончик иглы нагревается до 70 С на 90 секунд или в режиме импульсная радиочастотная абляция 42°С – 120 сек. Низкотемпературный режим не приводит к ожогам. Это приводит к выздоровлению воспаленного нерва.
Последствия и осложнения
Лечить невралгию важно начать своевременно. Несвоевременное лечение чревато следующими осложнениями:
- Непрекращающиеся боли (как головные, так и лицевые).
- Паралич лицевого нерва и как следствие асимметрия лица.
- Ослабевание слуха, зрения.
- Ослабевание мышц лица, появление морщин.
- Нарушение поведения. Постоянные страхи. Человек постоянно умает о том, что у него может возобновиться приступ. Поэтому он старается минимально двигаться при жевании (или жует, смещая пищу за одну щёку), мало улыбаться.