Восстановление
Процедура восстановления после черепа может изменяться в зависимости от типа проведенной операции и физического состояния больного. Как правило больного стараются слишком долго не задерживать в и при стабилизации состояния отпускают домой для более быстрого восстановления жизненного ритма. Долгое нахождение не дает иммунной системе окрепнуть, что приводит к повышению риска получения инфекции в стационара или после выписки.
После проведения операции больной переводится в палату, где производится постоянный мониторинг его состояния. После избавления от наркоза извлекаются дыхательные трубки, а затем больной отправляется в отделение неврологии и интенсивной терапии для дальнейшего наблюдения, срок которого не превышает 2 недель. В этот период нужно нести максимально малоподвижный образ жизни, стараться делать как можно меньше телодвижений.
После выписки следует выпивать все лекарства, назначенные врачом, при этом не нужно превышать или, наоборот, занижать дозировку без предварительной консультации с врачом. Больному запрещается садиться за руль, выполнять любую физическую и умственную активность, выполнять упражнения до тех пор, пока врач не даст разрешение. Нарушение инструкций доктора может стать причиной затруднения восстановления и появления нежелательных побочных эффектов в будущем.
После разрешения хирурга можно начать программу ранних физических упражнений, например, растягивание шеи и спины. Также следует совершать частые прогулки на свежем воздухе, хотя изначально их длительность должна быть минимальной.
По времени процесс восстановления может длиться до 4 недель, при этом к финальному сроку уже можно будет вернуться к своей обычной работе
Тем не менее нужно будет по-прежнему соблюдать меры предосторожности до полного завершения реабилитации, которая может длиться до 3 месяцев. Игнорирование инструкций врача может привести к вышеперечисленным последствиям, а также к параличу, потере психических функций и необратимыми повреждениями мозга
Трепанация черепа или краниотомия – сложная медицинская операция, известная еще в древности. Проводят ее в особых случаях, когда врачу требуется получить доступ к головному мозгу и его оболочкам, возникшим патологиям и сосудам. Современная медицина делает хирургическое вмешательство безопасным для пациента по сравнению с прошлыми временами, когда оно сопровождалось высокой смертностью.
Обсуждение
Транспальпебральный доступ появился в нейрохирургической практике относительно недавно. Стремление к минимизации хирургической агрессии привело к использованию доступов, которые уже зарекомендовали себя в орбитальной и пластической хирургии. Использование концепции минимализма в нейрохирургии с целью защиты головного мозга от сопутствующей травмы в сочетании с разрезом кожи по естественной складке верхнего века дает превосходные функциональные и косметические исходы. Трансорбитальный доступ является наиболее коротким и сфокусированным маршрутом к патологии ПЧЯ и хиазмально-селлярной области.
Традиционные доступы включают различные модификации птериональной краниотомии в виде орбитоптериональной, орбитозигоматической, транскавернозной, супраорбитальной краниотомии. Несмотря на свою универсальность и распространенность, они предполагают достаточно большой разрез мягких тканей, значительную деваскуляризацию и денервацию височной мышцы, что приводит к ее атрофии и дисфункции височно-нижнечелюстного сустава, онемению половины головы на фоне повреждения лобной ветви лицевого нерва, к травматической алопеции. Уже зарекомендовавший себя трансназальный эндоскопический доступ является идеальным для большинства аденом гипофиза и краниофарингиом. Однако в случае расположения опухоли в передних отделах ПЧЯ или при значительном прехиазмальном и латеральном распространении за супраклиноидный отдел внутренней сонной артерии использование трансназального доступа ограничено.
При сравнении с классическим супраорбитальным keyhole-доступом, предложенным и популяризированным А. Perneczky, ТПК имеет ряд важных преимуществ. Разрез по брови может приводить к травматической алопеции и формированию рубца. А кожный разрез по верхнему веку закамуфлирован в естественной складке и осуществляется ниже проекции супраорбитального нерва и лобной ветви лицевого нервов, что исключает соответствующие осложнения и обеспечивает превосходный косметический результат. Параллельно исключаются такие осложнения, как онемение супраорбитального региона и слабость лобной мышцы. Тонкая кожа в области века обеспечивает быстрое заживление раны. Следствием этих факторов являются быстрое восстановление пациентов, их ранняя активизация и удовлетворенность косметическим эффектом.
Зачастую разрез по верхнему веку используется в пластической хирургии для блефаропластики и в офтальмохирургии при удалении объемных образований орбиты. Мы использовали его в хирургии объемных образований ПЧЯ и аневризм передней циркуляции.
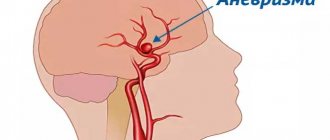
Среди аневризм мы отдавали предпочтение локализации в области офтальмического и супраклиноидного сегментов ВСА, передней мозговой — передней соединительной артерий. По нашему мнению, данный доступ также может применяться при аневризмах сегмента М1 средней мозговой артерии. Мы использовали ТПК только при неразорвавшихся аневризмах и аневризмах в холодном периоде кровоизлияния, спустя 20 дней после субарахноидального кровоизлияния. В остром периоде кровоизлияния оправданным является использование традиционных доступов, либо классического супраорбитального мини-доступа. Сложные и гигантские аневризмы также диктуют использование расширенных краниобазальных доступов.
Ключевые принципы работы через keyhole-доступы в виде ранней релаксации мозга облегчают маневрирование и создают условия для использования традиционной микрохирургической техники. Предварительная установка люмбального дренажа используется, если опухоль препятствует быстрому доступу к цистернам. К основным постулатам key-hole-хирургии относят принцип «ожидать, затем видеть». Поэтому критичным являются знание цистернальной нейроанатомии и значительный опыт работы через традиционные доступы. С целью увеличения обзора и контроля на завершающих этапах диссекции опухоли используется эндоскопическая ассистенция. Наряду со вскрытием аневризм, интраоперационная флюоресцентная ангиография с индоцианином зеленым позволяет контролировать адекватность клипирования.
ТПК имеет свои ограничения и недостатки, которые являются общими для всех keyhole-доступов. К ним относятся недостаточность освещения и рабочего пространства, риск внедрения в лобную пазуху. В ряде случаев нейрохирургу приходится проявлять «акробатическую» ловкость с целью работы в ограниченном поле, что теоретически при недостаточном опыте может подвергать риску исход оперативного вмешательства. Решениями этих проблем являются адекватный отбор пациентов, тщательная предоперационная подготовка, использование нейронавигации для планирования доступа вне пазухи и использование техники сохранения слизистой лобной пазухи при внедрении. В нашей серии ни у одного из пациентов не возникли осложнения в виде развития мукоцеле и/или инфекции со стороны пазухи.
В настоящее время мировой опыт выполнения ТПК в нейрохирургической практике невелик и требует дальнейшей оценки. Так, N. Andaluz и соавт. [32—37], анализируя использование ТПК у 5 пациентов с аневризмами передней циркуляции и 3 пациентов с опухолями хиазмально-селлярной области, отмечают отсутствие осложнений, превосходные косметические результаты и быстрое восстановление пациентов. Ряд аналогичных работ также подчеркивает быстрое восстановление и отличные косметические результаты. Однако эти исследования представлены малыми сериями больных. Наиболее внушительной является работа K. Abdel Aziz и соавт. Авторы проанализировали результаты лечения 40 пациентов с аневризмами передних отделов виллизиева круга (31 больной), 7 пациентов с менингиомами ПЧЯ и 2 пациентов с образованиями полюса лобной доли. Время доступа варьировало от 45 до 60 мин. Среди доступ-ассоциированных осложнений авторы отмечают развитие периорбитальной гематомы (1 пациент), потребовавшей ревизии, инфекцию со стороны послеоперационной раны (2), ликворею (1), потребовавших установки люмбального дренажа на 4 дня. Авторы характеризуют ТПК как сфокусированный доступ к образованиям ПЧЯ и аневризмам передней циркуляции с отличными функциональными и косметическими исходами [38]. Результаты нашей работы соответствуют результатам аналогичных работ зарубежных авторов.
Трепанация черепа: когда необходима, проведение, реабилитация
Трепанацию черепа по праву считают одним из наиболее сложных хирургических вмешательств. Операция известна еще со времен древности, когда таким способом пытались лечить травмы, опухоли и кровоизлияния. Конечно, древняя медицина не позволяла избежать различных осложнений, поэтому такие манипуляции сопровождались высокой смертностью. Сейчас трепанация проводится в нейрохирургических стационарах высококвалифицированными хирургами и призвана, прежде всего, сохранить пациенту жизнь.
Трепанация черепа состоит в формирования отверстия в костях, через которое врач получает доступ к головному мозгу и его оболочкам, сосудам, патологически образованиям. Она позволяет также быстро снизить нарастающее внутричерепное давление, тем самым предотвращая гибель больного.
Операция имеет строгие показания, а препятствия к ней часто относительны, так как ради спасения жизни пациента хирург может пренебречь сопутствующей патологией. Трепанацию черепа не проводят при терминальных состояниях, тяжелом шоке, септических процессах, а в других случаях она позволяет улучшить состояние больного, даже если имеются серьезные нарушения со стороны внутренних органов.
Операция для избранных
Арабские и китайские врачеватели в многочисленных руководствах по медицине рекомендовали трепанацию для лечения меланхолии, опухолей, эпилепсий, паралича и многих других заболеваний, а также изгнания духов. Считается, что практикой таких операций владели европейские друиды, арабские шаманы, африканские колдуны, индейские жрецы. Сохранились свидетельства о трепанациях известных личностей XVI-XVII веков, да и имена краниохирургов из разных стран.
Например, основателя ордена иезуитов Игнатия де Лойолу с помощью трепанации лечили от эпилептических припадков. Подвергались подобным воздействиям герцог Альбрехт V Баварский, Лоренцо Медичи, герцог Урбинский, английский принц Руперт, король Черногории Никола I, борец за независимость Нидерландов Вильгельм Оранский, философ Эразм Роттердамский, писатель Франсуа Рабле…
Такое количество именитых особ, многие из которых страдали головными болями, видениями и предчувствиями, указывает на сохранявшуюся веками практику древних жрецов -поддержание сакральных функций вождей. Вера в то, что правители и предводители пользуются поддержкой божественных сил, сохранялась на протяжении всего Средневековья, и ее старались усиливать всеми возможными способами.
Кроме того, существовала традиция трепанации шутов, дураков, юродивых, которые в разных европейских культурах выступали мистическими отражениями царей, попавших в преисподнюю и оттого потерявших разум. В определенной степени такая операция должна была возвратить разум, сделать безумного философом, провидцем, владельцем новых знаний и способностей.
Историческая справка
В нейрохирургии трепанацией называется проделывание отверстия в какой-либо части черепа, чтобы получить доступ непосредственно к тканям мозга. Однако не стоит считать такое оперативное вмешательство изобретением современной медицины. Археологические находки свидетельствуют, что дыры в черепе с лечебной целью наши предки могли просверлить еще несколько тысяч лет назад. Начиная с эпохи позднего палеолита (40-11 тыс. лет назад), трепанации применялись практически во всех уголках планеты. Операция использовалась древнегреческими и древнеримскими врачами, врачевателями нескольких частей Африки, Южной Америки и южных районов Тихого океана.
Гиппократ предложил трепанацию как способ лечения ран головы, в том числе удаления фрагментов костной ткани из мозга после травмы. Для этой процедуры его последователи придумали специальное сверло. Доисторические трепанации в культуре древних цивилизаций Перу выполнялись церемониальным ножом под названием туми. Жители южных районов Тихого океана проводили оперативное вмешательство с помощью остро заточенных ракушек. В Европе для этих же целей использовались кремень и обсидиан.
Назначение трепанации не всегда заключалось в том, чтобы открыть доступ к мозгу для дальнейших манипуляций. В древности дыра в черепной коробке нередко служила выходом для злых духов, которые считались причиной болезней. Также отверстие в черепе представлялось неким каналом для получения особых знаний и духовного опыта. В Египте такой операции подвергались фараоны, предположительно, чтобы после смерти душе было проще покинуть тело.
От Гиппократа до Средних веков
Процедуру трепанации черепа описывал и один из самых популярных врачей древности — Гиппократ. Он советовал применять такого рода операции (и это детально описано в его трудах) для лечения травм черепного характера, а также для избавления от эпилепсии. В своей работе «О ранах головы» древний врач очень детально расписал строение черепа и те виды травм, при которых было показано вмешательство.
Статья по теме
Колесо истории. Чем известен Гиппократ? Через пять веков Гален использовал такую основу Гиппократа для проведения процедуры трепанации при гидроцефалии.
В Средние века эскулапы поднаторели в вопросах нейрохирургии. Для них этот способ лечения был отличным вариантом избавления человека от постоянных головных болей и судорог. При этом, как отмечают записи, сохранившиеся с тех времён, врач должен был быть достаточно сильным, т. к. после разреза кожи ему нужно быть ломать кости черепа инструментами наподобие долота и молотка. И нужно было действовать так, чтобы не повредить мозг. После операции отверстие в голове не заделывали, а просто прикрывали кожей.
С течением времени менялись инструменты, и медики стали использовать для трепанации специальный бур. Исследователей удивляет и ещё один факт — несмотря на то, что не было никакой анестезии на тот период, процент выживших больных был достаточно высоким.
Последствия после трепанации черепа
Степень тяжести последствий в послеоперационном периоде зависит от причины операции, возраста пациента, наличия сопутствующих заболеваний. Если после трепанации сразу не были выявлены неврологические нарушения, это не значит, что они точно не возникнут в будущем. При повреждении коры головного мозга возможно нарушение слуха, зрения различной степени выраженности, вплоть до полной потери.
Последствием может стать инсульт вследствие тромбоза, тромбоэмболии. При трепанации по поводу абсцессов возможно распространение патогенной флоры по оболочкам мозга, что приведет к менингиту, энцефалиту. После многочасового наркоза возможны нарушения дыхательной, сердечно-сосудистой систем. При повреждении нервно-сосудистых пучков возможны онемение, полная потеря чувствительности, движений определенных участков кожи, мышц, конечностей. Послеоперационные последствия могут проявиться в виде нарушений психики, поведения.
Хирургическая обработка ран мягких тканей головы
При наличии ран мягких тканей головы операцию начинают с подготовки операционного поля. Вокруг раны производится сбривание волос. Рана обильно промывается 3 % раствором перекиси водорода для удаления мелких инородных тел, волос и т.д.
Края раны осторожно обрабатываются антисептиком. Антисептический раствор не должен попадать в саму рану. Края раны затем инфильтруют раствором антибиотика, допустимым к эндолюмбальному введению (пенициллина натриевая соль, канамицин), на 0,5 %-ном новокаине. Этим достигается и местная анестезия, и профилактика развития раневой инфекции.
Вкол иглы следует производить рядом с краем раны герез кожу, но не герез саму раневую поверхность (рис. 39).
Вкол иглы через раневую поверхность способствует заносу инфекции вглубь неповрежденных тканей и провоцирует развитие нагноения в послеоперационном периоде.
Рис. 39. Место вкола иглы при первичной хирургической обработке раны мягких тканей головы:
а – через неповрежденную ткань (правильно); б – через край раны (неправильно)
Иссечение краев раны производится с учетом расположения артериальных стволов таким образом, чтобы в разрезы их попало как можно меньше. Иссечение должно быть экономным и выполняться так, чтобы после зашивания раны подлежащие ткани (кость, ТМО) были бы обязательно прикрыты мягкими тканями. В тех случаях, когда в силу обширных дефектов мягких тканей или избыточного иссечения их при ПХО кость остается неприкрытой, существует опасность некроза, инфицирования и остеомиелита кости. Если все же не удается прикрыть обнаженную кость из-за недостатка мягких тканей, то поступают следующим образом. На участке кости, который не удается укрыть, коловоротом, снабженным копьем, производится удаление наружной компактной пластинки до диплоического слоя. Желательным является условие формирования практически сплошной площадки со снятой наружной пластинки. Этим создаются условия для нарастания грануляционной ткани и последующего благоприятного приживления кожных трансплантатов. Правила зашивания ран мягких тканей головы изложены в конце главы.
Как происходит трепанация черепа?
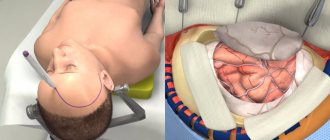
Есть 6 основных шагов во время трепанации черепа. В зависимости от основной проблемы, которую лечат, и сложности, процедура может занять от 3 до 5 часов или более.
Шаг 1 — подготовка пациента. Никакая еда или напиток не разрешаются после полуночи в ночь перед операцией. Пациенты с трепанацией черепа поступают в больницу утром. Внутривенно вводят общую анестезию, в то время как больной лежит на операционном столе. Человек засыпает, и его голова находится в 3-контактном устройстве фиксации черепа, которое крепится к столу и держит голову во время процедуры в вертикальном положении. Вставка люмбального (спинномозгового) дренажа в нижнюю часть спины помогает удалить спинномозговую жидкость (ликвор), что позволяет мозгу во время операции расслабиться. Пациенту может быть дан расслабляющий мозг препарат Манит.
Шаг 2 — разрез кожи. После того, как кожа головы намазана антисептиком, производится разрез кожи — как правило, позади линии роста волос. Хирург пытается обеспечить после операции хороший косметический результат. Иногда волосы можно щадящим образом побрить.
Шаг 3 — выполнение трепанации черепа, открытие черепа. Кожа и мышцы поднимаются до кости. Далее хирург сверлом выполняет один или более небольших заусенцев отверстия в черепе. Установив специальную пилу через отверстия заусенцев, хирург сокращает контур костного лоскута. Вырезанный лоскут кости поднимается и подвергается обработке защитным покрытием мозга, называемым «твердой мозговой оболочкой». Костный лоскут надежно хранится, пока в конце процедуры не будет заменен.
Шаг 4 — вскрытие мозга. После вскрытия твердой мозговой оболочки хирургическими ножницами, хирург укладывает ее обратно, чтобы разоблачить мозг. Ретракторы, размещенные на мозге, нуждаются в ремонте или удалении. Нейрохирурги используют специальные очки с увеличением (луп, или операционный микроскоп), чтобы увидеть тонкие нервы и сосуды.
Шаг 5 — исправление проблемы. Из-за того, что мозг плотно заключен внутри костного черепа, ткани не могут быть легко перемещены в сторону, и сложно получить к ним доступ и устранить все проблемы. Нейрохирурги используют различные очень маленькие инструменты для работы в глубине мозга. К ним относятся ножницы с длинной ручкой, диссекторы, буровые установки, лазеры, ультразвуковые аспираторы (чтобы разбить опухоли и всасывать осколки), компьютерное изображение систем наведения. В некоторых случаях мониторинг используется для стимуляции конкретных черепных нервов, в то время как реакция контролируется в головном мозге. Это делается для того, чтобы сохранить функции нервов и убедиться, что они в дальнейшем во время операции не будут повреждены.
Шаг 6 — закрытие трепанации черепа. С проблемой удаления или ремонтирования ретракторов, из мозга удаляется и твердая мозговая оболочка, закрытая швами. Костный лоскут ставится обратно, в исходное положение, и крепится к черепу титановыми пластинами и винтами. Пластины и винты навсегда остаются для поддержки черепа, что иногда может ощущаться под кожей. В некоторых случаях под кожу в течение нескольких дней могут быть помещены дренажные трубки для удаления крови или хирургической жидкости. Мышцы и кожу сшивают обратно вместе.
Вся процедура длится 180-240 минут.
Новости
Общепринятой тактикой лечения острых травматических внутричерепных гематом и очагов ушиба мозга является их ранняя диагностика и удаление до развития дислокации мозга и необратимых изменений в стволовых структурах мозга. Условиями для ревизии внутричерепных образований и радикального удаления всех очагов повреждения мозга являются: правильное расположение трепанационного окна по отношению к травматическому очагу и достаточная величина трепанационного отверстия. На выбор хирургом тактики и метода лечения (способа трепанации) влияет большое число факторов: вид, объем, локализация внутричерепного травматического очага, наличие многооскольчатых переломов костей свода черепа, выраженность проявлений вторичных факторов повреждения мозга (отек, ишемия). Также немаловажное значение имеют оснащение стационара диагностическим оборудованием, традиции отделения и личный опыт хирурга.
Трепанациябывает резекционной, после которой в черепе остается отверстие, и костно-пластическая (КПТЧ), когда выпиленный костный лоскут укладывают на место, прикрывая им трепанационное окно. Если по каким-либо причинам костный лоскут сохранить невозможно (например, наличие вдавленного перелома в месте предполагаемой трепанации), то трепанационное отверстие закрывают инородным материалом (акриловыми пластмассами, медицинским цементом, металлической пластиной и др.). Такая трепанация называется аллопластической. Таким образом, при пластических операциях костный дефект в черепе закрыт. Отдельно выделяют декомпрессивную трепанацию черепа (ДТЧ), предложенную еще в 1905 г. Н.Cushing, целью которой является создание дополнительного резервного внутричерепного пространства при нарастающем отеке и пролабировании мозга или при большой вероятности развития этих процессов после удаления травматического очага [1]. ДТЧ выполняют путем удаления фрагмента костей свода черепа, рассечения, а затем пластики твердой мозговой оболочки (ТМО). Резекционную трепанацию выполняют путем резекции кусачками или выпиливания костного лоскута из фрезевых отверстий пилой Джили и удалением его.
Различают одно- и двусторонние трепанации черепа. В зависимости от локализации травматического очага при планировании хирургического доступа выделяют трепанации: • в лобной области (односторонние фронтальные, бифронтальные) – для доступа к лобным долям и образованиям передней черепной ямки; • в височной области (темпоральные) – чаще всего производятся при черепно-мозговой травме (ЧМТ), для доступа к образованиям средней черепной ямки; • в лобно-височной области (фронтолатеральные, птериональные) – для одновременного доступа к образованиям передней и средней черепных ямок; • в лобно-височно-теменной области – используются при обширных очагах ушиба и размозжения мозга, для ревизии полюсно-базальных отделов лобной и височной долей; при необходимости из такого доступа можно выполнить декомпрессивную трепанацию; • в теменной области; • в затылочной области; • трепанация задней черепной ямки – для доступа к субтенториальным очагам повреждения (медианная и парамедианная субокципитальные трепанации) [2, 3].
Преимуществами КПТЧ являются: возможность сохранить собственную костную ткань для закрытия трепанационного дефекта, избежать в дальнейшем повторных краниопластических операций и развития «синдрома трепанированных». При применении КПТЧ отсутствует влияние внешнего атмосферного давления на вещество мозга, что приводит к более быстрому восстановлению мозгового кровообращения в ишемизированных тканях в послеоперационном периоде. Проводимая в ходе операции одномоментная пластика костного дефекта значительно сокращает сроки временной нетрудоспособности и повышает качество жизни пациентов.
Техника выполнения КПТЧ.
Положение больного на операционном столе зависит от локализации внутричерепного очага повреждения. Как правило, трепанацию в лобной, височной и теменной областях производят в положении больного на спине; при трепанации в затылочной области или в области задней черепной ямки – на боку, животе или сидя. При положении на спине необходимо следить, чтобы голова больного была приподнята по отношению к туловищу на 10–15° и повернута от вертикальной линии в зависимости от задач хирургического доступа. Низкое положение головы затрудняет венозный отток из полости черепа, что может привести к повышению внутричерепного давления (ВЧД). Линия кожного разреза должна быть сформирована с учетом формы, размера и локализации костного лоскута, а также в зависимости от хода основных сосудисто-нервных стволов кожных покровов. Для проецирования топографии долей, борозд и извилин головного мозга можно использовать различные схемы (Kronlein, Taylor-Haughton). Кровотечение из поврежденных кожных сосудов останавливают наложением кровоостанавливающих зажимов или с помощью специальных кожных клипс. КПТЧ можно выполнить путем выкраивания свободного костного лоскута, надкостнично-костного лоскута или костного лоскута на питающей мышечно-надкостничной ножке. ТМО вскрывают дугообразным разрезом по периметру костного окна, отступив от него на 0,5–0,7 см. Разрез ТМО следует начинать в бессосудистой зоне. Коагуляцию кровоточащих сосудов ТМО проводят до ее вскрытия, так как после ее рассечения оболочка сморщивается, деформируется, что препятствует в дальнейшем ее герметичному зашиванию. После проведения основного этапа операции (удаление гематомы, очагов ушиба и размозжения мозга) ТМО следует зашить герметично с целью профилактики послеоперационной раневой ликвореи, подкожных гигром и др. Для предупреждения образования послеоперационных эпидуральных гематом ТМО подшивают и подтягивают к надкостнице по периметру костного дефекта, а также в его центре. С целью создания нормальных анатомических соотношений в ране при выполнении костно-пластической трепанации важным является этап фиксации костного лоскута. Костный лоскут необходимо фиксировать с помощью надкостничных или костных швов лавсаном, проволокой или абсорбирующимся шовным материалом (у детей), а также титановыми или пластиковыми краниофиксами. Следует помнить, что слабая фиксация костного лоскута может привести в послеоперационном периоде к его миграции, деформации черепа и как следствие к повторной операции.
Отек и ишемия головного мозга, приводящие к снижению церебрального перфузионного давления (ЦПД) и развитию внутричерепной гипертензии (ВГ), являются основными патофизиологическими процессами, ведущими к неблагоприятному исходу. Целью ДТЧ является увеличение внутричерепного объема, благодаря чему происходит снижение ВЧД, увеличивается уровень напряжения кислорода в мозговой ткани (РtiО2) и улучшается функциональное состояние мозга. Однако на практике не всегда удается прогнозировать развитие послеоперационного отека или эволюцию очагов ушиба мозга.
ДТЧ выполняется, как правило, в условиях нарастающего отека головного мозга, и она должна быть выполнена так, чтобы нивелировать условия ущемления мозга. Это достигается путем удаления костного лоскута, рассечения ТМО и выполнения ее свободной пластики. Довольно часто встречаются неправильные определения трепанаций черепа, противоречащие смыслу оперативного вмешательства (например, «костно-пластическая декомпрессивная трепанация» или «костно-пластическая трепанация с отсроченной фиксацией костного лоскута»). Это дезориентирует нейрохирурга относительно правильной техники выполнения того или иного способа трепанации. Вместо истинной ДТЧ может быть выполнена пластическая трепанация, которая клинически желаемого декомпрессивного эффекта не дает, а в ряде случаев может и ухудшить состояние больного. Иногда при выполнении ДТЧ хирурги не удаляют костный лоскут, а оставляют его в области операции, не фиксируя к краям дефекта и формируя так называемый вентиль или костный клапан. По замыслу авторов, после ликвидации отека мозга костный лоскут встает на место, закрывая тем самым окно в черепе. Но поскольку ДТЧ выполняется для снижения ВЧД, сохранение препятствий (кость, ТМО) противоречит цели операции и снижает ее эффективность. Подобные операции порочны.
Для предотвращения дислокации костного лоскута при выполнении костно-пластической трепанации черепа необходима его прочная фиксация к костям черепа. Предпочтительно применять фиксацию металлическими краниофиксами или пластинами. Резекционная трепанация черепа не тождественна декомпрессивной. Если при резекционной трепанации черепа не рассекают ТМО, то декомпрессивного эффекта не будет. Декомпрессивная трепанация черепа невозможна без рассечения ТМО. В зависимости от локализации трепанационного окна выделяют следующие виды ДТЧ: • в височной области (темпоральная и битемпоральная); • в лобной области (фронтальная и бифронтальная); • в лобно-височной области (одно- и двусторонняя); • в затылочной области (окципитальная). ДТЧ может быть одно- и двусторонней. Отдельно выделяют краниоэктомию, гемикраниоэктомию и циркулярную краниотомию. При краниоэктомии резецируют обе гемисферы черепа так, что остается только полоска костной ткани над верхним сагиттальным синусом. Под гемикраниоэктомией подразумевают операцию, при которой резецируют практически всю гемисферу черепа с одной стороны. Циркулярную краниотомию производят путем выкусывания «дорожки» по наибольшему периметру черепа таким образом, что верхняя часть черепа становится подвижной по отношению к нижней. В настоящее время краниоэктомию, гемикраниоэктомию и циркулярную краниотомию практически не применяют ввиду их большой травматичности. Наиболее часто применяется подвисочная ДТЧ.
Правила выполнения ДТЧ
При выполнении ДТЧ необходимо выполнять ряд требований, отступление от которых снижает эффективность операции и приводит к осложнениям. Обязательным условием выполнения ДТЧ является большой размер костного дефекта. Размеры трепанационного окна не должны препятствовать свободному пролабированию мозга, пока сохраняется послеоперационный отек. Небольшой по размеру трепанационный дефект приводит к ущемлению в нем мозгового вещества, компрессии вен, ишемии и инфаркта ущемленного участка и как следствие к увеличению отека мозга. Кроме того, создаются условия для дополнительной травмы поврежденного мозга. Размер трепанационного окна оказывает значительное влияние на исход хирургического лечения. Так, у пациентов с размерами дефекта 12х15 см послеоперационная летальность на 20% ниже и на 15% больше хороших функциональных исходов, чем у больных с размером трепанационного окна 6х8 см [4]. Трепанационное окно накладывается ближе к месту крепления мозжечкового намета, так как декомпрессия, проведенная на уровне предполагаемого вклинения, способна предотвратить или максимально уменьшить эффект дислокации ствола мозга на уровне его ножек, кроме того, облегчается ревизия базальных отделов лобной и височной долей. Таким образом, трепанационное окно накладывают как можно ниже в височной области, с резекцией чешуи височной кости и большого крыла клиновидной кости на участке от наружного слухового прохода до лобно-скулового шва. Резекция бортика височной кости является обязательной при выполнении декомпрессивной трепанации. При хирургии острых внутричерепных гематомах или очагов ушиба и размозжения мозга декомпрессивный эффект операции в значительной мере зависит от локализации трепанации и ДТЧ может не дать желаемого эффекта, если из-за неточности диагностики она произведена вдали от травматического очага. При планировании размеров и локализации трепанационного дефекта необходимо учитывать данные компьютерной томографии (КТ) головного мозга. Правильно наложенное трепанационное окно позволяет произвести радикальное удаление очага повреждения и ревизию подоболочечного пространства. Еще одним важным моментом при выполнении ДТЧ является правильное вскрытие ТМО. Она должна быть рассечена широким разрезом по всему периметру трепанационного дефекта с основанием, обращенным к основанию черепа так, чтобы сохранить питающие артериальные сосуды (a. meningea media). Другие варианты разреза ТМО – крестообразный или Н-образный применять нецелесообразно, так как при таком разрезе площадь трепанационного окна уменьшается приблизительно на 1/3 (рис. 4, 5). Наиболее целесообразным представляется дугообразное вскрытие ТМО, при котором достигается наибольшая площадь декомпрессии [3].
Sкруга=pr2, Sквадрата=A2.
Например, при D=6 см Sкруга=28 см2, Sквадрата=18 см2;
еS=Sкруга–Sквадрата=10 см2=36%.
Типичной ошибкой при вскрытии ТМО во время ДТЧ является проведение разреза непосредственно по краю костного дефекта. В этом случае костный край трепанационного окна остается не прикрытым мягкими тканями, что создает условия для большей травмы вещества мозга при его интраоперационном отеке. Во избежание этих нежелательных осложнений ТМО следует вскрывать по периметру костного окна, отступив от него на 0,5–0,7 см. Кроме того, остающийся край ТМО можно использовать для подшивания к нему трансплантата при проведении свободной пластики ТМО (рис. 6). После удаления гематомы, очагов ушиба и размозжения мозга как обязательный этап при ДТЧ должна применяться свободная пластика ТМО. Ее выполняют для создания достаточного объема при протрузии вещества головного мозга при условии надежного разобщения мозга и мягких тканей с целью предотвращения последующего спаечного процесса между головным мозгом и мягкими покровными тканями черепа. Дефект в ТМО, как правило, замещают пластическим материалом. Наилучший результат дает применение протезов ТМО из современных синтетических материалов (например, политетрафторэтилен) или на основе обработанного коллагена. Применять в качестве пластических материалов мышцу, фасцию бедра, апоневроз, лиофилизированную трупную оболочку или вообще отказываться от выполнения пластики ТМО не следует, так как это способствует сращению мозга с аутотканями. Площадь протеза ТМО должна быть настолько большой, чтобы предотвратить контакт мозга с апоневрозом и образование мозговых рубцов. Это очень важно для профилактики возникновения эпилептических припадков в послеоперационном периоде и облегчает проведение последующей пластики дефекта черепа при реабилитации пострадавших. После проведения свободной пластики ТМО височную мышцу и апоневроз подшивают одиночными узловыми швами по периметру костного дефекта. Апоневроз следует ушивать особенно тщательно, потому что именно он будет удерживать рану после снятия кожных швов при сохраняющемся пролабировании мозга в послеоперационном периоде. Следствием и главным недостатком ДТЧ являются дефекты черепа, приводящие к формированию грубого оболочечно-мозгового рубца, травматической эпилепсии и энцефалопатии, нарушению крово- и ликворообращения. Кроме того, в условиях отека, при значительном пролабировании вещества мозга в трепанационный дефект, имеется риск расхождения краев послеоперационной раны с формированием раневой ликвореи, пролапса мозга и последующим развитием гнойно-воспалительных осложнений. В позднем послеоперационном периоде костный дефект, приводящий к деформации черепа, вызывает у пациентов психологический дискомфорт, а также повышается риск повторной травмы мозга.
Выбор метода трепанации черепа
Отношение к декомпрессивной и костно-пластической трепанации черепа менялось с течением времени и появлением новых технологий в диагностике и лечении тяжелой ЧМТ. До применения современных способов нейровизуализации, при хирургическом лечении пострадавших с ЧМТ в подавляющем большинстве случаев отдавали предпочтение ДТЧ, считая ее необходимым компонентом операции при удалении внутричерепной гематомы. ДТЧ часто выполняли с профилактической целью – увеличить объем полости черепа в случае возможного прогрессирования отека мозга в послеоперационном периоде. По мере накопления клинического опыта было отмечено, что в группах больных с КПТЧ и ДТЧ результаты хирургического лечения практически не отличаются между собой, а способ краниотомии существенного влияния на исход не оказывает. С введением в практику КТ, магнитно-резонансной томографии (МРТ) и способов измерения ВЧД показания к применению ДТЧ значительно сузились. Чаще всего вопрос выбора метода трепанации черепа встает перед хирургом при лечении пострадавших, находящихся в коматозном состоянии с повреждениями большого объема. К сожалению, на практике приходится сталкиваться с недостаточным оснащением стационаров современной диагностической аппаратурой, отсутствием возможностей для проведения мультимодального нейромониторинга. Тогда приходится ориентироваться на данные клинико-неврологического осмотра и КТ головного мозга, а в ряде случаев – только на клиническую картину пострадавших.
Показания к проведению костно-пластической и декомпрессивной трепанации черепа
До 80-х годов XX века при оперативном лечении больных с тяжелой ЧМТ в подавляющем большинстве случаев применялась ДТЧ. Как правило, ДТЧ выполняли с профилактической целью – увеличить объем полости черепа в случае возможного прогрессирования отека головного мозга в послеоперационном периоде, хотя отек развивался не во всех случаях. С течением времени постепенно наметилась тенденция применять тот или иной метод трепанации черепа в зависимости от интраоперационного состояния вещества мозга. Было отмечено, что проведение костно-пластической трепанации черепа в остром периоде ЧМТ позволяет значительно сократить сроки временной нетрудоспособности, а отдаленные результаты хирургического лечения пациентов в значительной степени определяются тяжестью ЧМТ, объемом оперативного вмешательства и в меньшей степени зависят от способа трепанации. В настоящее время оптимальным способом трепанации черепа считается костно-пластическая. Сторонники костно-пластической трепанации советуют применять ее даже больным в тяжелом состоянии независимо от вида очага повреждения. Костно-пластическая трепанация, как правило, применяется при одиночных внутричерепных гематомах конвекситального расположения и малого объема, когда исключается возможность развития острого отека вещества головного мозга в послеоперационном периоде. Критерием выбора служит компенсированное состояние больных: сохранность сознания, стабильные показатели сердечно-сосудистой и дыхательной систем, начальные стадии развития дислокационного синдрома. ДТЧ производят при интраоперационном пролабировании вещества мозга, его нарастающем отеке и дислокации, при большой вероятности развития этих процессов после удаления больших (более 100 см3) травматических субдуральных и внутримозговых гематом, при наличии массивных участков ушиба и размозжения мозга и особенно при их сочетаниях – патологии, провоцирующей бурное развитие отека мозга с последующей дислокацией и сдавлением его ствола. Также рекомендуется применять декомпрессивную трепанацию при обширных очагах размозжения вещества мозга с наличием масс-эффекта, располагающихся в полюсах лобной и височной долей. Одним из решающих факторов при выборе декомпрессивной трепанации является наличие в клинической картине дыхательных и гемодинамических расстройств, что является признаками поздних стадий дислокационного синдрома – мезенцефальной и стадии моста. Проведение ДТЧ можно считать обоснованным при стойком повышении ВЧД до уровня 35–40 мм рт. ст. на срок от 30 мин до 48 ч, рефрактерном к консервативной терапии. Нецелесообразно проведение ДТЧ при первичном поражении ствола головного мозга [4–7]. С целью определения оптимального метода трепанации черепа при тяжелой ЧМТ в НИИ скорой помощи им. Н.В.Склифосовского проведено проспективное рандомизированное исследование 73 пациентов, которым проводили хирургическое лечение по поводу ЧМТ. Проведено сравнение группы пациентов, которым выполняли ДТЧ или КПТЧ. Группы сравнивали по полу, возрасту, времени от момента травмы до операции, уровню сознания перед операцией, объему очага повреждения, величине латеральной дислокации, степени аксиальной дислокации. Достоверных различий по этим параметрам нами не выявлено (p>0,05). Условия включения пострадавших в исследование были выработаны на основании ретроспективного анализа результатов хирургического лечения 1082 пострадавших с ЧМТ. Также провели оценку результатов мониторинга ВЧД во время операции и в послеоперационном периоде. Выделены факторы риска, оказывавшие влияние на исход хирургического лечения пострадавших в группах: клинические – возраст пациентов, степень бодрствовния перед операцией и данные нейровизуализации – объем повреждения, величина латеральной и степень аксиальной дислокации, величина 2-го вентрикулокраниального коэффициента (ВКК-2). Анализируя динамику изменений ВЧД в течение оперативного вмешательства и в послеоперационном периоде пострадавших, которым проводили удаление травматического внутричерепного очага, мы выделили 3 типа изменений давления. При первом типе отмечали значительное снижение ВЧД во время операции независимо от исходного уровня. Максимальное снижение ВЧД до нормального уровня было на этапе удаления гематомы. К концу операции ВЧД не превышало критического уровня (20 мм рт. ст.). У всех пострадавших в последующие сутки происходил его небольшой подъем, но ко 2-м суткам уровень ВЧД несколько снижался и не превышал нормального значения. Для 2-го типа было характерно снижение ВЧД до нормального уровня в конце операции и значительная тенденция к увеличению в первые 2 сут после оперативного вмешательства. При 3-м типе максимальное снижение ВЧД отмечено на этапе удаления гематомы, но к концу операции уровень ВЧД значительно превышал нормальные значения и сохранялся высоким в последующее время. Проведенное исследование показало отсутствие достоверной разницы в исходах хирургического лечения у пострадавших с КПТЧ и ДТЧ, проспективно отобранных в группы по заданным параметрам. Еще раз подчеркиваем, что наше исследование проведено для пострадавших, интраоперационное состояние мозга которых позволяло выполнить КПТЧ. Нами не получено убедительных данных о неодинаковом воздействии внечерепных и внутричерепных факторов в исследуемых группах [8, 9]. Проведенные исследования позволили нам дать рекомендации по выполнению ДТЧ: 1. Неуправляемая методами интенсивной терапии ВГ в совокупности с клинической картиной пострадавшего и данными КТ головного мозга (уровень ВЧД в послеоперационном периоде более 40 мм рт. ст., поздние стадии развития дислокационного синдрома с нарушением витальных функций, диффузный отек головного мозга с признаками грубой аксиальной дислокации). 2. Интраоперационные проявления отека и набухания головного мозга. 3. Наличие множественных внутричерепных повреждений (сочетания субдуральных, внутримозговых гематом и очагов ушиба мозга) с одновременным уменьшением величины ВКК-2, по данным КТ головного мозга, менее 8% у больных молодого возраста (до 50 лет). 4. II или III тип динамики ВЧД.
Литература
1. Cushing H. Subtemporal decompressive operation for the intracranial complications associated with bursting fractures of the skull. Ann Surg 1908; 47. 2. Лебедев В.В., Крылов В.В. Неотложная нейрохирургия: Руководство для врачей. М.: Медицина, 2000. 3. Лебедев В.В., Крылов В.В., Ткачев В.В. Декомпрессивная трепанация черепа. Нейрохирургия. 1998; 2: 38–43. 4. Jiang JY, Xu W, Li WP. Efficacy of standard trauma craniotomy for refractory intracranial hypertension with severe traumatic brain injury: a multicenter, prospective, randomized controlled study. J Neurotrauma 2005; 22: 623–8. 5. Guerra WK, Gaab MR, Dietz H et. al. Surgical decompression for traumatic brain swelling: indications and results. J Neurosurg 1999; 90: 187–96. 6. Guidelines for the management of severe traumatic brain injury. Brain Trauma Foundation, American Association of Neurological Surgions, Joint Sections on Neurotrauma and Critical Care. J Neurotrauma 2000; 17: 451–627. 7. Polin RS, Shaffrey ME, Bogaev CA et al. Decompressive bifrontal craniectomy in the treatment of severe refractory posttraumatic cerebral edema. Neurosurgery 1997; 41: 84–92; discussion 92–94. 8. Крылов В.В., Талыпов А.Э., Пурас Ю.В. Внутричерепное давление при повреждениях головного мозга. Нейрохирургия. 2007; 4: 12–9. 9. Пурас Ю.В., Талыпов А.Э., Крылов В.В. Критерии выбора способов трепанации черепа у пострадавших с тяжелой черепно-мозговой травмой. Мед. катастроф. 2008; 1: 32–8.
Журнал Хирургия №1. 2009 год.
Похожие статьи:
Статьи → Селективная невротомия в лечении фокального спастического синдрома.
Новости → Особенности черепно-мозговой травмы у детей
Статьи → Легкая травма головного мозга
Статьи → Патофизиология головной боли у пациентов в восстановительном и отдаленном периодах легкой черепно-мозговой травмы
Статьи → Электрофизиологические исследования зрительного нерва у пациентов в различные сроки после черепно–мозговой травмы
Трепанация черепа – виды
Для устранения многих патологий используется трепанация, виды которой называются, исходя из локализации доступов к мозгу и способа проведения операции. Кости черепа (на своде) представлены несколькими пластиками, покрытыми надкостницей сверху и прилежащие к мозговой оболочке снизу. При повреждении надкостницы, как главной питающей ткани, есть риск образования некроза, гибели кости. Чтобы избежать этого, трепанация черепа производится следующими методами:
- классическая костно-пластическая;
- резекционная;
- с целью декомпрессии;
- операция в сознании;
- стереотаксия – исследование мозга с помощью компьютера.
Костно-пластическая трепанация черепа
Самый известный вид краниотомии, классический метод вскрытия черепа, в ходе которого выпиливается небольшой участок теменной кости, не повреждая надкостницу. Выпиленный кусок связывается с помощью надкостницы со сводом черепа. Кожный лоскут на ножке откидывается и после проведения операции укладывается на место или удаляется. Надкостница прошивается. После хирургического вмешательства дефекта костей не наблюдается. Трепанация (костно-пластическая) черепа разделяется на два вида:
- С выкраиванием кожно-надкостнично-костного лоскута одновременно (по Вагнеру-Вольфу).
- С выкраиванием кожно-апоневротического лоскута, имеющего широкую основу, а затем костно-надкостничного на узкой ножке (трепанация по Оливекрону).
Декомпрессивная трепанация
Один из методов, призванный снизить внутричерепное давление и улучшить состояние (и работу) мозга, — трепанация декомпрессивная черепа (ДТЧ) или трепанация по Кушингу, названная именем известного нейрохирурга. При ней в костях черепа создается отверстие, через которое ликвидируют вредный элемент, ставший причиной образовавшейся гипертензии. Это может быть гной, кровь, ликвор, отечная жидкость. Негативные последствия для здоровья после операции минимальны, реабилитация недолгая.
Резекционная трепанация
Менее благоприятный прогноз для реабилитации имеет резекционная операция, трепанация черепа при ней проходит путем наложения фрезевого отверстия и последующего его расширения до необходимого размера (для этого используются кусачки). Выпиленный участок удаляется вместе с надкостницей без возможного восстановления. Костный дефект укрывает мягкими тканями. Как правило, данная техника применяется, когда необходима трепанация задней черепной ямки, а также обработка черепно-мозговых ран.
Краниотомия в сознании
Один из современных методов операции – трепанация без наркоза. Пациент находится в сознании, его головной мозг не выключен. Ему вводят препараты для расслабления и вкалывают местную анестезию. Такое вмешательство требуется, когда участок с патологией располагается слишком близко к рефлексогенным зонам (и есть опасность его повредить). Хирурги во время операции постоянно наблюдают за состоянием больного и активностью органов, контролируя процесс.
Костно-пластическая трепанация
Костно-пластическая трепанация преследует целью не только вскрыть черепную коробку, но и проникнуть внутрь для различных манипуляций (удаление гематомы и очагов размозжения после травмы, опухоль), а конечным результатом ее должно стать восстановление целостности тканей, в том числе, кости. В случае костно-пластической трепанации костный фрагмент возвращается на место, таким образом ликвидируется образованный дефект, а повторной операции уже не требуется.
Трепанационное отверстие при этом типе операции делается там, где путь к пораженному участку мозга будет наиболее коротким. Первым этапом является разрез мягких тканей головы в виде подковы. Важно, чтобы основание этого лоскута находилось внизу, так как сосуды, кровоснабжающие кожу и подлежащую ткань, проходят снизу вверх радиально, и для обеспечения нормального кровотока и заживления их целостность не должна быть нарушена. Ширина основания лоскута составляет около 6-7 см.
После того как кожно-мышечный лоскут с апоневрозом отделен от поверхности кости, он отворачивается вниз, фиксируется на салфетках, смоченных в физиологическом растворе или перекиси водорода, а хирург приступает к следующему этапу – формированию костно-надкостничного лоскута.
этапы костно-пластической трепанации по Вагнеру-Вольфу
Надкостница рассекается и отслаивается соответственно диаметру фрезы, которой хирург делает несколько отверстий. Сохраненные между отверстиями участки кости выпиливаются с помощью пилы Джильи, но одна «перемычка» остается нетронутой, а кость в этом месте надламывается. Костный лоскут посредством надкостницы в области надломленного участка будет связан с черепом.
Для того, чтобы фрагмент кости черепа после укладки на прежнее место не провалился внутрь, распил производят под углом 45°. Площадь наружной поверхности костного лоскута оказывается больше, чем внутренней, и после возвращения этого фрагмента на место он прочно в нем фиксируется.
Достигнув твердой мозговой оболочки, хирург рассекает ее и попадает в полость черепа, где может производить все необходимые манипуляции. После того, как намеченная цель достигнута, ткани ушиваются в обратном порядке. На твердую оболочку мозга накладываются швы из рассасывающихся нитей, костный лоскут возвращается на место и фиксируется проволокой или толстыми нитями, кожно-мышечный участок ушивается кетгутом. В ране возможно оставление дренажа для оттока отделяемого. Швы удаляются к концу первой недели после операции.
Видео: проведение костно-пластической трепанации
Реабилитация после трепанации черепа
Первые сутки после окончания операции больной находится в реанимации, подключенный к приборам. Следующие 3-7 дней должны пройти в стационаре под наблюдением врачей. Этот срок, отведенный на восстановление после трепанации черепа, очень условный, если у человека возникают осложнения, он может увеличиваться. В реабилитационный период пациенту назначают лекарства:
- обезболивающие;
- антибиотики – для предотвращения воспаления;
- противорвотные;
- седативные;
- противосудорожные;
- стероидные препараты, удаляющие лишнюю воду из организма.
Стерильная повязка с раны снимается уже через сутки. Кожу вокруг раны следует постоянно обрабатывать, содержать в чистоте. Через 2 дня больному позволяют вставать и понемногу ходить. После выписки домой реабилитация продолжается. Обязательно нужно соблюдать следующие условия:
- не поднимать предметы, весом больше 3 кг;
- отказаться от курения;
- исключить нервные волнения;
- пройти курс занятий с логопедом по восстановлению речи;
- как можно меньше наклоняться;
- перейти на диету, назначенную врачом;
- ежедневно совершать кратковременные прогулки под присмотром.
Следует очень внимательно следить за эмоциональным состоянием человека после хирургического вмешательства. Некоторые люди становятся подвержены депрессиям и нервным расстройствам
Необходимо окружить их заботой и вниманием, оградить от лишних волнений. Если самостоятельно справиться с тревожностью не получается, нужно обратиться к психологу
В поисках новых ответов
Доктор Барт Хьюз в начале 60-х годов XX века писал о трепанации черепа как о возможности достижения гармоничного душевного состояния, пробуждения творческих способностей и психического равновесия. Кстати, прежде чем приступить к активной пропаганде трепанации Хьюз проделал в собственном черепе отверстие диаметром около 6 мм и только после этого стал искать сторонников своей теории.
Неподалеку от Оксфорда, в старинном замке, стены которого украшены семейными портретами, живут лорд Джеймс Нейдпат (бывший преподаватель экспрезидента США Билла Клинтона) и его супруга Аманда Филдинг (художница). После знакомства с Хьюзом они сделали себе трепанацию. Аманда активно пропагандирует операцию, заявляя, что эта процедура повышает умственные способности, обостряет восприятие и придает жизненные силы.
Более того, актриса считает, что при игре на сцене она обретает дополнительную эмоциональность и более острое понимание героинь, роли которых играет. Аманда добивается того, чтобы трепанации были доступными и чтобы врачи официально делали это по желанию пациентов.
Барт Хьюз считает, что это один из самых эффективных способов самопознания, достижения более высокого уровня сознания, в сравнении с таким способом обострения чувств, как употребление наркотиков. Аманда не только выслушала все объяснения Хьюза и нашла их логичными, но и, сделав трепанацию в домашних условиях, уже через 4 часа решилась на проверку эффекта от операции.
Она повязала голову тюрбаном и отправилась на костюмированный бал. По ее утверждению, она испытывала при этом эйфорию свободы и расслабления, богатство восприятия окружающего мира и легкость восприятия всего происходящего вокруг.
Пресса называет среди желающих или осуществивших операцию музыканта Джона Леннона, а также многочисленных ювелиров, профессоров, арт-дилеров из Лондона, библиотекарей из Амстердама и фермеров из Техаса. Некоторые из них объединились вокруг Аманды как единомышленники в «Трепанейшн траст» и даже спонсируют научные исследования медицинских и философских учреждений, изучающих это древнее явление на современном этапе развития человечества.
Какие могут быть последствия у детей и взрослых
- Астения – постоянное чувство усталости, депрессия, чувствительность к атмосферным явлениям, бессонница, плаксивости;
- Расстройства речи – часто случается как у детей, так и у взрослых. Сложно сразу определить, временное ли это явление. Поэтому приходится просто ждать и наблюдать;
- Психоз;
- Забывчивость;
- Паралич;
- Судороги (чаще у детей);
- Потеря координации (ярче выражена у детей);
- Гидроцефалия (у детей, реже – у взрослых);
- ЗПР (у детей).
Инфекционное осложнение
Как и после любого хирургического вмешательства, трепанация негативно влияет на защитные функции организма, что повышает риск инфицирования.
Инфекции мозга – явление крайне редкое, а вот саму рану несложно заразить, плохо обработав инструменты
Страдают от инфекции легкие, кишечник, и мочевой пузырь. Все эти органы склонны в первую очередь подхватывать инфекции.
После операции на черепе значительно повышается вероятность развития ряда инфекций, причем инфицирование самых мозговых тканей происходит гораздо реже, что связано с соответствующей стерилизацией участка, подвергающегося хирургическому воздействию.
В большей степени риск инфекционного поражения грозит легким, кишечнику и мочевому пузырю, функции которых регулируются отделами мозга. Во многом это обстоятельство связано с вынужденными ограничениями подвижности человека и изменениями образа жизни после операции. Профилактикой такого осложнения является лечебная физкультура, режим питания, сна. Лечение инфекций проводится медикаментозным способом – назначением соответствующих антибиотиков.
Тромбы и сгустки крови
Патологические процессы и изменения в тканях мозга, слабая подвижность в послеоперационный период, способно вызвать застой крови, что вызывает образование тромбов. Чаще всего страдают вены на ногах.
Если тромб оторвется, он может мигрировать по организму, оседая в легких или сердце. Очень часто отрыв тромба приводит к летальному исходу. Бывают и случаи тромбоза легочной артерии, что является очень опасным последствием и требует немедленного вмешательства. Это заболевание приводит к очень серьезным последствиям, вплоть до летального исхода.
Лучшая профилактика от возникновения сгустков – это физические упражнения, много свежего воздуха и антикоагулянты (препараты, разжижающие кровь).
Неврологические нарушения
Для ускорения процессов выздоровления назначают стероидные противовоспалительные препараты.
При более серьезных ошибках, допущенных во время операции, патологии могут иметь более длительный характер. Причин возникновения симптомов много, и все они зависят не от одного фактора.
Кровотечения
Кровотечения – это одно из наиболее распространённых явлений после трепанации. В течение нескольких дней после операции, сосуды могут кровоточить. Такая проблема устраняется дренажем. Обычно крови немного и проблем она не вызывает.
Но бывают случаи, когда кровотечение настолько обильно, что приходится делать повторную трепанацию, чтобы остановить его и предотвратить более серьезные последствия.
Кровь, которая скапливается в полости черепа, может задевать двигательные центры или нервные окончания, что вызывает судороги. Для того чтобы избежать подобных проявлений во время операции, пациенту заблаговременно вводить антиконвульсионные препараты внутривенно.
Имплантаты
Есть перечень обязательных качеств, которыми они должны обладать:
- достаточная прочность;
- биосовместимость;
- легкость;
- пластичность;
- не давать инфекционных осложнений;
- не обладать канцерогенным эффектом.
Имплантаты могут быть изготовлены из собственной кости пациента (аутотрансплантаты) и быть искусственными (ксенотранстплантаты).
Аутотрансплантаты
Это кость, которая была временно удалена для доступа к мозговым тканям пациента. Если кость нужно сохранить для закрытия дефекта черепа позже, ее помещают под кожу живота либо передненаружной поверхности бедра пациента. Если такое сохранение невозможно, используют другие техники использования собственной костной ткани человека. А при невозможности замещения дефекта аутотрансплантатами, прибегают к замещающим их материалам.
Ксенотрансплантанты
Так называемые «искусственные кости» изготавливают из металла (алюминия или титана), используют метилметакрилат или гидроксиапатит.
Каждый из упомянутых имплантатов имеет свои выгодные стороны и недостатки. Например, гидроксиапатит можно использовать при дефектах до 30 квадратных сантиметров. Этот материал обладает полной биосовместимостью. И способен превратиться в собственную костную ткань уже через 18 месяцев при небольших дефектах. А риск инфекционных осложнений у этого вида имплантатов самый низкий среди подобных.
Титан реже всех вызывает местные воспалительные реакции. И из него можно воссоздать утраченные фрагменты лицевого скелета, основания черепа, свод и стенки глазницы. Это делается при помощи моделирования и нейронавигации в предоперационном периоде.
Разобраться во всем многообразии имплантатов, а также узнать какие есть самые современные разработки медицины в области имплантологии, поможет доктор на очном приеме. Заполните заявку на нашем сайте, и мы запишем Вас на прием к ведущему специалисту в области нейрохирургии.
В каждом конкретном случае важно учитывать не только прямую пользу для человека, но и эстетическую и психологическую стороны. А также ограничения, накладываемые на пациента в связи с выбором (например, металлический имплантат не позволяет пациенту в дальнейшем прибегать к МРТ обследованию).