Причины
Причин развития дисциркуляторной энцефалопатии не так много. Основными являются гипертоническая болезнь и атеросклероз. Реже о дисциркуляторной энцефалопатии говорят при имеющейся тенденции к понижению давления. Постоянные перепады артериального давления, наличие механической преграды для кровотока в виде атеросклеротических бляшек создают предпосылки для хронической недостаточности кровотока в различные структуры мозга. Недостаток кровотока означает недостаточность питания, несвоевременное устранение продуктов метаболизма клеток головного мозга, что постепенно приводит к нарушению различных функций.
Следует сказать, что наиболее быстро к энцефалопатии приводят частые перепады давления, тогда как постоянно высокий или постоянно низкий уровень давления приведет к энцефалопатии через более продолжительное время.
Синонимом дисциркуляторной энцефалопатии является хроническая недостаточность мозгового кровообращения, что, в свою очередь, означает длительное формирование стойких нарушений со стороны головного мозга. Таким образом, о наличии заболевания следует говорить только при достоверно имеющихся сосудистых заболеваниях в течение многих месяцев и даже лет. В противном случае следует искать иную причину имеющихся нарушений.
В чем причины болезни?
Дисциркуляторная энцефалопатия развивается из-за патологии капилляров, вследствие которой они не могут полноценно обеспечить мозговое вещество питательными элементами и кислородом.
Происходит это по следующим причинам:
- Гипертоническая болезнь становится причиной нарушения целостности сосудов. Они перекрываются и лопаются, в результате вещество мозга впитывает плазму или кровь. Также могут попасть вредные вещества при потере стенками сосудов эластичности.
- Гипотония. Капилляры слабо наполняются кровью, она медленно течёт по ним.
- При атеросклерозе холестериновые бляшки закупоривают сосуды. Из-за неправильного обмена веществ жиры накапливаются на стенках, постепенно просвет уменьшается и перекрывается полностью. В таких условиях кровь не доходит до всех отделов головного мозга.
- Остеохондроз одного из отделов позвоночника. При такой патологии мозг получает меньшее количество крови, чем положено, из-за сдавливания спазмированными мышцами и костными отростками позвоночной артерии.
- Нарушение циркуляции крови может быть обусловлено повышенной её вязкостью, что становится причиной склеивания тромбоцитов и образования сгустков, или тромбов. Они перекрывают сосуд, и часть головного мозга, которую он снабжал, постепенно гибнет.
- Никотиновая зависимость приводит к уменьшению просвета капилляров, особо выражено это в мозге. При длительном курении это состояние становится необратимым.
- Патология сосудов и крови снижает скорость движения последней по организму. К таким болезням относят тромбофлебит, вегетососудистую дистонию.
- Нарушение в работе сосудов наблюдается при врождённых аномалиях (патологическое развитие вен и артерий, ангиодисплазия).
- Гематомы, сформировавшиеся при травмах мозга или позвоночника. Они давят на капилляры, пережимают их, ухудшают доступ кислорода и питательных веществ к нервным клеткам.
- Нарушение гормонального фона. Железы внутренней секреции продуцируют гормоны, которые регулируют состояние просветов сосудов в головном мозге. При их патологии выработка гормонов нарушается. Сбой гормонального фона часто вызывает развитие дисциркуляторной энцефалопатии у женщин при климаксе.
Переходу болезни к 3 степени способствуют стрессы, эмоциональные перенапряжения, табакокурение, алкоголизм, остеохондроз шейного отдела позвоночника.
Что такое вегетативная дисфункция и как она себя проявляет вы можете изучить в нашей статье.
Неспособность к согласованным движениям спиноцеребеллярная атаксия — особенности симптоматики и лечения расстройства.
Симптомы
На что же следует обратить внимание для того, чтобы заподозрить наличие у себя дисциркуляторной энцефалопатии? Вся симптоматика заболевания достаточно неспецифична и включает с себя обычно «обыденные» симптомы, которые могут встречаться и у здорового человека. Именно поэтому больные обращаются за медицинской помощью отнюдь не сразу, лишь, когда выраженность симптомов начинает мешать нормально жить.
Согласно классификации при дисциркуляторной энцефалопатии следует выделить несколько синдромов, объединяющих в себя основные симптомы. При постановке диагноза врач выносит и наличие всех синдромов с указанием их выраженности.
- Цефалгический синдром. Включает в себя такие жалобы как головные боли (преимущественно в затылочных и височных областях), давящие ощущения на глаза, тошноту при головной боли, шум в ушах. Также в отношении этого синдрома следует отнести любые неприятные ощущения, связанные с головой.
- Вестибуло-координаторные нарушения. Включают в себя головокружение, забрасывания при ходьбе, чувство неустойчивости при смене положения тела, размытость зрения при резких движениях.
- Астено-невротический синдром. Включает в себя перепады настроения, стабильно низкое настроение, плаксивость, чувство переживания. При выраженных изменениях следует дифференцировать с более серьезными психиатрическими заболеваниями.
- Диссомнический синдром, включающий любые нарушения сна (в том числе, чуткий сон, «бессонницу» и т.п.).
- Когнитивные нарушения. Объединяют нарушения памяти, снижение концентрации внимания, рассеянность и т.д. При выраженности нарушений и отсутствию других симптомов следует исключать деменцию различной этиологии (в том числе, болезнь Альцгеймера).
Симптомы дисциркуляторной энцефалопатии II-III стадии
После перехода дисциркуляторной энцефалопатии на вторую или третью стадию у больного усугубляются двигательные и когнитивные нарушения. А именно, у него диагностируют серьезное ухудшение памяти, снижение интеллекта, трудности с выполнением посильных ранее интеллектуальных действий. Врачи отмечают, что сами пациенты не могут адекватно оценивать свои интеллектуальные способности, а также сильно переоценивают работоспособность.
Чем сильнее усугубляется заболевание, тем сложнее пациентам общаться с другими людьми. У них также возникают трудности с ориентированием в пространстве. На третьей стадии заболевания его симптомы становятся очень выраженными и существенно снижают качество жизни больного: у него отмечаются расстройство личности, нарушение мышления, постепенно развивается глубокая деменция. Со временем больные и вовсе теряют способность работать, а также утрачивают навыки самообслуживания.
Дисциркуляторная энцефалопатия 1, 2 и 3 степени (описание)
Также, помимо синдромальной классификации, существует градация по степени энцефалопатии. Так, выделяют три степени. Дисциркуляторная энцефалопатия 1 степени означает самые начальные, преходящие изменения функций головного мозга. Дисциркуляторная энцефалопатия 2 степени указывает на стойкие нарушения, которые, впрочем, влияют лишь на качество жизни, обычно не приводя к грубому снижению трудоспособности и самообслуживанию. Дисциркуляторная энцефалопатия 3 степени означает стойкие грубые нарушения, зачастую приводящие к инвалидизациии человека.
Согласно статистическим данным диагноз дисциркуляторная энцефалопатия 2 степени является одним из самых частых неврологических диагнозов.
Осложнения ДЭП 3 степени
Так как пациент не способен выполнять определенные действия и ощущает снижение работоспособности, у него возникают необоснованные спады настроения. Но прямая причина – поражение подкорки головного мозга, в которых располагаются ответственные за сон, слух и зрение участки. Поражаются лобные доли. В результате всего этого появляется депрессия. Это не обычные проблемы с настроением, а психическое расстройство, которое характеризуется «депрессивной триадой». Так называется комплекс из трех симптомов:
- снижение настроения и утраты возможности чувствовать радость;
- двигательная заторможенность;
- нарушения мышления.
При данном заболевании можно заметить снижение настроения и утраты возможности чувствовать радость
Возникают приступы агрессии. Поражение затылочной зоны сопровождается зрительными нарушениями. Появляются трудности с дыханием, нормальный голос превращается в гнусавый. Недержание мочи связано с нарушением передачи информации к органам от нервных клеток. В результате этого появляются двигательные расстройства.
Есть более грозные осложнения энцефалопатии 3 стадии, которые могут сказаться на продолжительности жизни пациента.
- Инсульт – острое нарушение мозгового кровообращения, в результате которого некоторые зоны мозга перестают работать. Часто инсульт приводит к потере координации, подвижности, чувствительности. В тяжелых случаях пациент умирает, особенно, если вовремя не оказана медицинская помощь.
- Сердечно-сосудистый коллапс – вид сердечной недостаточности, которая развивается из-за сильного падения сосудистого тонуса. При этом снижается масса циркулирующей жидкости, поэтому страдает приток крови к сердцу. Происходит падение артериально-венозного давления, из-за чего страдают важнейшие функции организма.
- Инфаркт миокарда – осложнение ишемической сердечной болезни, которая протекает с появлением некроза зоны миокарда. Он объясняется относительной или абсолютной недостаточностью кровоснабжения.
Каждое из этих последствий может закончиться смертью. Продолжительность жизни зависит от появления этих последствий, их результатов.
Диагностика
Диагностировать заболевание может лишь врач-невролог. Для постановки диагноза требуется наличие при осмотре неврологического статуса оживления рефлексов, наличия рефлексов орального автоматизма, патологических рефлексов, изменений при выполнении координаторных проб, признаков нарушения вестибулярного аппарата. Также следует обратить внимание на наличие нистагма, отклонения языка в сторону от средней линии и некоторых других специфических признаков, говорящих о страдании коры головного мозга и снижении её тормозного влияния на спинной мозг и рефлекторную сферу.
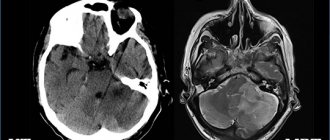
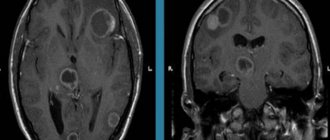
Лишь в дополнение к неврологическому осмотру служат дополнительные методы исследования – РЭГ, МРТ и прочие. По реоэнцефалографии можно выявить нарушения тонуса сосудов, асимметрию кровотока. МР-признаки энцефалопатии включают в себя наличие кальцинатов (атеросклеротических бляшек), гидроцефалии, рассеянных сосудистых гиподенсивных включений. Обычно МР-признаки выявляются при наличии дисциркуляторной энцефалопатии 2 или 3 степени.
Степени тяжести заболевания
В зависимости от клинических проявлений принято различать три степени тяжести этого заболевания:
- 1 степень. В начальной стадии развития болезни появляются субъективные ощущения. Пациент отмечает снижение работоспособности, перепады настроения, нарушение сна, снижение памяти, повышенную усталость. Объективные признаки в большинстве случаев отсутствуют.
- 2 степень. Для неё характерны более явные проявления болезни. Отмечаются неврологические нарушения. При осмотре невролог может обнаружить отклонения от нормы в психологической и эмоциональной сфере.
- 3 степень. Для последней стадии ДЭП характерны серьёзные неврологические изменения. Психическое состояние больного становится неустойчивым, могут быть приступы агрессии, нарушается координация. У некоторых больных нарушаются функции зрительной и сенсорной системы. Наблюдаются психические аномалии, заторможенность, периодические обмороки.
Лечение
Лечение должно быть комплексным. Основным фактором успешной терапии служит нормализация причин, вызвавших развитие заболевания. Необходима нормализация артериального давления, стабилизация обмена липидов. Стандарты лечения дисциркуляторной энцефалопатии также включают в себя использование препаратов, нормализующих метаболизм клеток головного мозга и сосудистый тонус. К препаратам данной группы относят мексидол, цитофлавин, глиатилин, сермион. Выбор остальных лекарственных средств зависит от наличия и выраженности тех или иных синдромов:
- При выраженном цефалгическом синдроме и имеющейся гидроцефалии прибегают к специфическим диуретикам (диакарб, глицериновая смесь), венотоникам (детралекс, флебодиа).
- Вестибуло-координаторные нарушения следует устранять препаратами, нормализующими кровоток в вестибулярных структурах (мозжечок, внутреннее ухо). Наиболее часто используется бетагистин (бетасерк, вестибо, тагиста), винпоцетин (кавинтон).
- Астено-невротический синдром, а также нарушения сна устраняют назначением легких седативных средств (глицин, тенотен и т.д.). При выраженных проявлениях прибегают к назначению антидепрессантов. Следует также придерживаться правильной гигиены сна, нормализации режима труд-отдых, ограничению психоэмоциональной нагрузки.
- При когнитивных нарушениях используют ноотропные препараты. Наиболее часто используются препараты пирацетама, в том числе в комплексе с сосудистым компонентом (фезам), а также более современные препараты такие как фенотропил, пантогам. При имеющихся тяжелых сопутствующих заболеваниях следует отдать предпочтения безопасным препаратам на растительной основе (например, танакан).
Лечение народными средствами при дисциркуляторной энцефалопатии обычно не оправдывает себя, хотя и может привести к субъективному улучшению самочувствия. Особенно это касается пациентов, недоверчиво относящихся к приему лекарственных препаратов. В запущенных случаях следует ориентировать таких пациентов хотя бы на прием постоянной гипотензивной терапии, а при лечении использовать парентеральные методы лечения, которые, по мнению таких пациентов, оказывают более хороший эффект, нежели таблетированные формы лекарственных препаратов.
Когнитивные нарушения при дисциркуляторной энцефалопатии
Если поражение крупных церебральных артерий обычно приводит к инсультам, то в основе безынсультного формирования синдрома ДЭ в большинстве случаев лежит микроангиопатия. Наиболее частыми ее причинами являются длительно существующая неконтролируемая артериальная гипертензия или сахарный диабет. Реже безынсультное сосудистое поражение головного мозга развивается в результате васкулита, наследственной патологии (например, при синдроме ЦАДАСИЛ), сенильной амилоидной ангиопатии и др. Сужение церебральных сосудов небольшого калибра приводит к небольшим по размерам (лакунарным) инфарктам мозга, которые часто формируются без клиники инсульта. По статистике на каждый инсульт приходится не менее 1–2 «немых» инфарктов мозга. Не менее часто развиваются микрокровоизлияния, связанные с диапедезным пропитыванием. Они также могут протекать бессимптомно, под маской транзиторной ишемической атаки или малого инсульта. Еще одним характерным морфологическим изменением при ДЭ является лейкоареоз, который представляет собой уменьшение плотности белого вещества. Предполагается, что в основе формирования лейкоареоза лежат повторяющиеся эпизоды кратковременной локальной дисциркуляции, не приводящие к завершенному инфаркту [4,5,23,25,29]. Из–за особенностей кровоснабжения головного мозга излюбленной локализацией лакунарных инфарктов, микрокровоизлияний и лейкоареоза являются подкорковые базальные ганглии и глубинные отделы белого вещества. Данная локализация обусловливает особенности клиники ДЭ, в которой наиболее частый и ранний симптомокомплекс представлен когнитивными нарушениями (КН). Распространенность КН при ДЭ. КН является одним из основных видов неврологических расстройств при ДЭ. В 1994 году группа авторитетных мировых ангионеврологов предложила термин «сосудистые когнитивные расстройства» (англ. vascular cognitive impairment) для обозначения нарушений высших мозговых функций вследствие цереброваскулярной патологии. Это понятие объединяет как сосудистую деменцию, так и менее тяжелые нарушения когнитивных функций сосудистой этиологии (табл. 1). Подчеркивается, что сосудистые когнитивные нарушения, даже не достигающие выраженности деменции, развиваются в результате длительного течения патологического процесса и знаменуют собой значительное по выраженности цереброваскулярное поражение. Они свидетельствуют о существенном неблагополучии в отношении кровоснабжения головного мозга и поэтому должны рассматриваться в качестве индикатора высокого риска развития инсульта и/или сосудистой деменции [23,24]. В исследовании, выполненном в клинике нервных болезней им. А.Я. Кожевникова, было показано, что на I и II стадии ДЭ когнитивные нарушения присутствуют в 88% случаев. При этом у 56% обследованных пациентов симптоматика соответствовала общепринятым диагностическим критериям синдрома умеренных когнитивных нарушений [30]. В 32% случаев когнитивные нарушения были легкими по выраженности, то есть присутствовали отдельные когнитивные симптомы, не образующие целостного клинического синдрома [16]. Таким образом, когнитивные нарушения определяются у подавляющего большинства пациентов с ДЭ, причем уже на ранних ее стадиях (рис. 1). Обычно развитие когнитивных нарушений предшествовало формированию других объективных неврологических расстройств, таких как нарушения походки, другие двигательные пирамидные, экстрапирамидные и атактические нарушения. Другими словами, цереброваскулярное заболевание, в том числе достаточно выраженное, может долгое время проявляться только когнитивными расстройствами. Поэтому оценке состояния когнитивной сферы следует уделять особое внимание в диагностике хронической цереброваскулярной недостаточности [13,14]. Клинические особенности КН при ДЭ. Поражение глубинных отделов белого вещества головного мозга ведет к разобщению передних корковых и подкорковых отделов головного мозга с формированием вторичной дисфункции лобных долей головного мозга. Нейропсихологический анализ семиотики когнитивных и других нервно–психических расстройств при ДЭ свидетельствует о лобной дисфункции, как о ведущем патофизиологическом механизме развития данных расстройств. При этом в основе когнитивных нарушений при ДЭ лежит снижение активности психических процессов, трудности переключения когнитивных программ и недостаточность контроля текущей когнитивной деятельности [2,9,11,16,22]. Наиболее ранние когнитивные симптомы ДЭ приведены в таблице 2. ДЭ сопровождается затруднениями во всех когнитивных сферах, но в наибольшей степени страдают внимание, интеллектуальные операции, пространственный праксис и гнозис. Память в большинстве случаев ДЭ страдает вторично из–за недостаточной активности и избирательности воспроизведения при относительной сохранности запоминания и хранения информации. Однако у части пациентов с ДЭ и умеренными когнитивными нарушениями определяется более выраженное расстройство памяти с признаками первичной недостаточности запоминания поступающей информации (рис. 2). У таких пациентов нейропсихологические методы исследования свидетельствуют о так называемом «гиппокампальном» типе мнестических расстройств: отмечается значительная разница между непосредственным и отсроченным воспроизведением, вплетения постороннего материала, подсказки при воспроизведении малоэффективны [15]. По нашим наблюдениям, «гиппокампальный» тип нарушений памяти является прогностически неблагоприятным признаком в отношении развития деменции. Деменция у таких пациентов носит смешанный (сосудисто–дегенеративный) характер. Таким образом, специфический характер мнестических расстройств может служить ранним признаком присоединения дополнительного дегенеративного процесса. На стадии сосудистой деменции отмечается выраженное диффузное нарушение всех когнитивных функций, из–за которого пациент лишается независимости и самостоятельности. По данным морфологических методов исследования, на стадии деменции распространенность сопутствующего дегенеративного процесса может достигать более 70% случаев. Вероятно, хроническая сосудистая мозговая недостаточность является фактором риска более раннего начала и быстрого прогрессирования генетически детерминированных форм нейродегенеративных заболеваний. Клинически смешанная (сосудисто–дегенеративная) деменция отличается от «чистой» сосудистой деменции наличием более выраженных нарушений памяти на текущие и отдаленные события жизни, реже – наличием первичных дисфазических расстройств [2,6,20,26]. Взаимосвязь когнитивных и других нервно–психических нарушений при ДЭ. Дисфункция лобных долей головного мозга в результате разобщения корковых и подкорковых церебральных отделов приводит к формированию не только когнитивных, но также эмоциональных и поведенческих нарушений. Для ранних стадий ДЭ наиболее характерна сосудистая депрессия и эмоциональная лабильность. Снижение фона настроения отмечается в большинстве случаев ДЭ, чаще является легким или умеренным по выраженности. При этом пациенты редко жалуются на снижение фона настроения или подавленность, но обычно предъявляют жалобы соматического характера. Весьма характерны жалобы на головную боль, боли в позвоночнике, суставах, в области внутренних органов, разнообразные неприятные ощущения, не имеющие разумного объяснения с учетом объективного неврологического и соматического статуса. Часто встречаются нарушения сна в виде трудностей засыпания или ранних утренних пробуждений. Напротив, не характерны нарушения пищевого поведения. Сосудистая депрессия обычно сопровождается эмоциональной лабильностью, под которой понимается быстрая смена аффекта, часто в сочетании с повышенной раздражительностью, плаксивостью, обидчивостью по незначительным поводам и др. [2,3,12,28]. Как известно, эмоциональные расстройства могут оказывать неблагоприятное влияние на когнитивную сферу. Однако, по нашим данным, выраженность депрессии при ДЭ не соответствует выраженности когнитивных расстройств. Вероятно, при ДЭ когнитивные и эмоциональные нарушения представляют собой независимые друг от друга, параллельные неврологические расстройства, связанные с дисфункцией передних отделов головного мозга. При этом нарастание лобной дисфункции сопровождается качественной модификацией эмоциональных нарушений с регрессом депрессивного компонента (см. ниже). На стадии легких когнитивных нарушений, по нашим данным, прослеживается обратная корреляция между выраженностью тревоги и когнитивных расстройств. Возможно, активация гипоталамо–гипофизарно–надпочечниковой системы у пациентов с более высоким уровнем тревоги способствует улучшению концентрации внимания и процесса запоминания информации [13–15]. Утяжеление цереброваскулярного поражения головного мозга сопровождается качественной модификацией эмоциональных нарушений. При этом выраженность сосудистой депрессии уменьшается, и, напротив, появляются и нарастают признаки апатии, снижается мотивация и инициатива, формируется безразличие к себе и окружающим [12,28]. Дифференциальный диагноз между апатией и депрессией может представлять значительные затруднения, особенно у пациентов с выраженными когнитивными нарушениями. Как при депрессии, так и при апатии значительно уменьшаются побуждения к какой–либо деятельности, пациенты большую часть времени ничем не заняты. Однако при депрессии бездеятельность сопровождается неприятным эмоциональным переживанием и внутренним страданием пациента – в отличие от апатии, при которой больные эмоционально безучастны, а переживания отсутствуют или носят формальный характер. Апатия и снижение инициативы обычно сочетаются с сосудистой деменцией, в то время как депрессия и эмоциональная лабильность отмечаются у пациентов с легкими и умеренными когнитивными нарушениями. Диагностика КН при ДЭ. Как уже указывалось выше, когнитивные и другие нервно–психические нарушения представляют собой наиболее распространенный и ранний признак ДЭ. Поэтому для своевременной диагностики цереброваскулярной недостаточности необходима адекватная оценка нервно–психической сферы. Наиболее актуальным является исследование состояния когнитивной сферы у пациентов пожилого возраста при наличии жалоб когнитивного характера (снижение памяти, повышенная утомляемость при умственных нагрузках) и при наличии сердечно–сосудистых заболеваний, таких как гипертоническая болезнь, атеросклероз церебральных артерий, сахарный диабет и др. Для оценки состояния когнитивных функций используется нейропсихологический метод исследования. В повседневной клинической практике используются так называемые скрининговые психометрические шкалы, которые представляют собой набор наиболее простых проб на различные аспекты когнитивной деятельности: память, внимание, интеллект, праксис, гнозис, речь, ориентировку и т. д. Общепринятым стандартом скрининга когнитивных нарушений является тестирование по краткой шкале оценки психического статуса (КШОПС) [21]. Однако следует иметь в виду, что данная методика была изначально разработана для диагностики болезни Альцгеймера. Задания, включенные в данную методику, оценивают функции задних отделов коры головного мозга, такие как память, ориентировка, счет, речь и конструктивный праксис. Пациенты с ДЭ, даже при значительной выраженности когнитивных нарушений, могут получить по КШОПС высокий балл, так как при ДЭ преимущественно страдают передние отделы головного мозга. Поэтому у пациентов с сопутствующими сердечно–сосудистыми заболеваниями целесообразно использовать нейропсихологические тесты, чувствительные к лобной дисфункции. Такими методиками являются, в частности, тест рисования часов и батарея лобных тестов B. Dubois (табл. 3 [17,28]). Смешанная (сосудисто–дегенеративная) деменция характеризуется наличием как когнитивных симптомов лобной дисфункции, так и заинтересованности височно–теменных отделов головного мозга [6]. Ведение пациентов с ДЭ и когнитивными нарушениями. Лечение сосудистых когнитивных нарушений в первую очередь должно быть направлено на их причину, то есть на основное сосудистое заболевание, обусловливающее ДЭ. Актуальность этого положения подчеркивается тем, что сосудистые когнитивные нарушения рассматриваются сегодня в качестве индикатора высокого риска развития инсульта. Поэтому установление диагноза сосудистых когнитивных нарушений должно неизбежно повлечь за собой всестороннюю оценку состояния сердечно–сосудистой системы и коррекцию модифицируемых факторов риска церебральной ишемии. Указанные мероприятия важны для профилактики инсульта, сосудистой и смешанной деменции. Наиболее частыми причинами ДЭ являются артериальная гипертензия, диабетическая микроангиопатия, атеросклероз магистральных артерий головы и заболевания сердца с повышенным риском тромбоэмболии в головной мозг. При наличии артериальной гипертензии у пациентов без гемодинамически значимых артериальных стенозов следует стремиться к достижению нормотонии (АД не выше 140/90). Однако контроль артериальной гипертензии должен осуществляться постепенно (чрезмерно быстрое снижение АД может приводить к усугублению церебральной ишемии). До сих пор не решен вопрос о целевых цифрах АД у пациентов с гемодинамически значимыми стенозами (более 70% просвета сосуда) магистральных артерий головы. Вероятно, стремиться к полному контролю артериальной гипертензии в этих случаях не следует [1,3,22]. Атеросклероз магистральных артерий головы является показанием для назначения антиагрегантов: ацетилсалициловой кислоты (50–150 мг в сутки) или клопидогрела в дозе 75 мг в сутки. К препаратам с антиагрегантными свойствами относится также дипиридомол. Монотерапия данным препаратом не оказывает убедительного антиагрегантного эффекта, однако присоединение дипиридомола усиливает антиагрегантный эффект ацетилсалициловой кислоты [1,3]. При наличии мерцательной аритмии предсердий, клапанных пороков, а также при кардиоэмболических инсультах в анамнезе эффективность антиагрегантной терапии недостаточна. В этих случаях для уменьшения риска повторной тромбоэмболии в головной мозг показано применение непрямых антикоагулянтов. Препаратом выбора является варфарин. Терапию данным препаратом необходимо проводить под регулярным контролем международного нормализованного отношения [1,3]. Важным фактором риска церебральной ишемии является гиперлипидемия. Пациентам с ДЭ необходимо регулярно выполнять исследования липидного профиля и при наличии гиперлипидемии следует назначать гиполипидемические препараты. Дополнительными показаниями к гиполипидемической терапии являются наличие артериальных стенозов, ишемической болезни сердца и сахарного диабета. Наиболее перспективно назначение препаратов из группы статинов (ловастатин, симвастатин, аторвастатин и др.). В настоящее время предполагается и активно изучается эффективность статинов не только в отношении коррекции липидного обмена, но и профилактическое действие данного класса препаратов в отношении нейродегенеративного процесса, который нередко развивается на фоне хронической сосудистой мозговой недостаточности [1,31,32]. Патогенетически обоснованными мероприятиями является также воздействие на другие корригируемые факторы риска ишемии головного мозга. К таким факторам относятся курение, сахарный диабет, ожирение, гиподинамия и др. [1,3]. У пациентов с ДЭ широко применяются вазоактивные препараты, которые, как предполагается, воздействуют преимущественно на микроциркуляторное русло, не вызывая эффекта «обкрадывания». К таким препаратам относятся ингибиторы фосфодиэстеразы (пентоксифиллин, винпоцетин, препараты гингко билобы), блокаторы кальциевых каналов (циннаризин, нимодипин), альфа–адреноблокаторы (ницерголин, пирибедил) и некоторые другие лекарственные средства [2,3,9]. Другой подход к патогенетической терапии сосудистых когнитивных нарушений – обеспечение метаболической защиты нейронов головного мозга от ишемии и гипоксии. С этой целью используют нейрометаболические препараты, которые повышают выживаемость нейронов при различных патологических состояниях, воздействуя на непосредственные механизмы церебрального повреждения (процессы перекисного окисления липидов, эксайтотоксичность и др.). Помимо нейропротективного эффекта, нейрометаболическая терапия способствует также оптимизации репаративных процессов головного мозга в восстановительном периоде после острого церебрального повреждения. Поэтому нейрометаболическая терапия используется как при хронической мозговой недостаточности, так и в восстановительном периоде инсульта. К препаратам нейрометаболического действия относятся производные пирролидона (пирацетам и др.), пептидергические и аминокислотные препараты (актовегин, церебролизин, кортексин, семакс), предшественники нейромедиаторов (холина альфосцерат) [2,3,8,9]. В отечественной неврологической практике традиционно принято курсовое назначение вазоактивных и нейрометаболических препаратов: по 2–3 месяца 1–2 курса в год. Патогенетически обоснованным является также более длительный прием препаратов данной группы при ДЭ (до 6–12 месяцев). Допустимо и оправдано одновременное назначение вазоактивного и метаболического препарата. Многочисленные исследования свидетельствуют, что нейрохимической основой сосудистых когнитивных нарушений является ацетилхолинергическая недостаточность. Причиной ее возникновения при ДЭ является ишемическое поражение перивентрикулярного белого вещества, в котором проходят, в том числе, ацетилхолинергические аксоны. Следует отметить, что ацетилхолинергическая недостаточность закономерно развивается также при наиболее распространенных формах дегенеративной деменции – болезни Альцгеймера и деменции с тельцами Леви. Поэтому препараты с ацетилхолинергическими свойствами показаны при наличии когнитивных нарушений как дегенеративной, так и сосудистой этиологии и смешанной (сосудисто–дегенеративной) этиологии [9,18,19,22,27,28]. Центральным ацетилхолинергическим эффектом обладает нейрометаболический препарат холина альфосцерат. Применение данного препарата способствует увеличению синтеза ацетилхолина и повышению активности церебральной ацетилхолинергической системы. Благодаря указанным свойствам холина альфосцерат успешно применятся для патогенетической терапии когнитивных нарушений при сосудистой патологии головного мозга. На фоне применения данного препарата отмечается улучшение запоминания и воспроизведения информации, повышение концентрации внимания, умственной работоспособности. Препарат также способствует регрессу эмоциональных расстройств и повышению функциональной адаптации пациентов с ДЭ. Помимо ацетилхолинергического эффекта, холина альфосцерат, будучи предшественником фосфатидилхолина, оказывает мембраностабилизирующий эффект. С данным фармакологическим свойством препарата связано его нейропротективное действие в условиях ишемии и гипоксии, а также при других патологических состояниях [7,8,10]. На стадии сосудистой и смешанной деменции с симптоматической целью успешно применяются ингибиторы центральной ацетилхолинэстеразы (галантамин, ривастигмин, ипидакрин) и обратимый блокатор НМДА–рецепторов мемантин [19,27,28]. При сосудистой депрессии используются антидепрессанты, не обладающие центральным холинолитическим эффектом (селективные ингибиторы обратного захвата серотонина, селективные ингибиторы обратного захвата серотонина и норадреналина) [28]. Таким образом, когнитивные нарушения являются важной составной частью синдрома ДЭ. Диагностика сосудистых когнитивных нарушений имеет большое значение для правильной оценки неврологического статуса, синдромального, топического и нозологического диагноза. Тактика ведения пациентов с ДЭ и когнитивными нарушениями должна включать воздействие на этиологические основы ДЭ, то есть на основное сосудистое заболевание, патогенетические механизмы ДЭ и имеющиеся симптомы. На фоне адекватной терапии можно значительно уменьшить риск развития повторных острых нарушений мозгового кровообращения и трансформации легких и умеренных когнитивных нарушений в деменцию. Важной задачей врача является также повышение качества жизни пациентов и их родственников.
Литература 1. Варлоу Ч.П., М.С.Деннис, Ж.ван Гейн и др. Инсульт. Практическое руководство для ведения больных //Пер. с англ. –СПб. –1998. –С.629 2. Дамулин И.В. Болезнь Альцгеймера и сосудистая деменция. //Под ред. Н.Н.Яхно. –М. –2002. –С.85. 3. Дамулин И.В., Парфенов В.А., Скоромец А.А., Н.Н.Яхно. Нарушения кровообращения в головном и спинном мозге. //В кн.: «Болезни нервной системы. Руководство для врачей». Н.Н.Яхно, Д.Р.Штульман (ред.). –М.: «Медицина». –2005. –С.231–302. 4. Левин О.С., Дамулин И.В. Диффузные изменения белого вещества (лейкоареоз) и проблема сосудистой деменции. //В кн.: «Достижения в нейрогериатрии». Под ред. Н.Н.Яхно, И.В.Дамулина. –М.: изд–во ММА. –1995. –С.189–231. 5. Мартынов А.И., Шмырев В.И., Остроумова О.Д. и соавт. Особенности поражения белого вещества головного мозга у пожилых больных с артериальной гипертензией. //Клиническая медицина. –2000. –№ 6. –С.11–15. 6. Мхитарян Э.А. Преображенская И.С. Болезнь Альцгеймера и цереброваскулярные расстройства.//Неврол. журнал (Приложение). –2006. –№1. –с.4–12. 7. Одинак М.М., Вознюк И.А. Современные средства лечения ишемического инсульта. //Терра–Медика –1999. № 2. –С.28–36. 8. Парфенов В.А. Метаболическая терапия ишемического инсульта. //Русский медицинский журнал. –2002. –Т.10. № 25. –С.21–30. 9. Преображенская И.С., Яхно Н.Н. Сосудистые когнитивные нарушения: клинические проявления, диагностика, лечение.// Неврологический журнал. –2007. –Т.12. –№5. –С.45–50. 10. Селезнева Н.Д., Колыхалов И.В., Герасимов Н.П.,Жариков Г.А.Гаврилова С.И. Применение глиатилина для лечения деменций альцгеймеровского типа. //Социальная и клиническая Психиатрия. –1998. № 4. –С.42–51. 11. Яхно Н.Н., Левин О.С., Дамулин И.В. Сопоставление клинических и МРТ–данных при дисциркуляторной энцефалопатии. Сообщение 2: когнитивные нарушения. //Неврол.журн. –2001. –Т.6, № 3. –С.10–19. 12. Яхно Н.Н., В.В.Захаров. Когнитивные и эмоционально–аффективные нарушения при дисциркуляторной энцефалопатии. //Русский медицинский журнал. –2002. –Т.10. № 12–13. –С.539–542. 13. Яхно Н.Н., Локшина А.Б., Захаров В.В. Легкие и умеренные когнитивные расстройства при дисциркуляторной энцефалопатии. //Неврологический журнал. –2004. –№2. –С.30–35. 14. Яхно Н.Н., Локшина А.Б., Захаров В.В. Легкие и умеренные когнитивные расстройства при дисциркуляторной энцефалопатии. //Клиническая геронтология. –2005. –Т.11. –№ 9. –С.38–39. 15. Яхно Н.Н., Захаров В.В., Локшина А.Б. Синдром умеренных когнитивных нарушений при дисциркуляторной энцефалопатии. //Журнал неврол. и психиатр. им. С.С.Корсакова. –2005. –Т.105. –№ 2. –С.13–17. 16. Яхно Н.Н. Когнитивные расстройства в неврологической клинике. //Неврологический журнал. –2006. –Т.11. –Приложение № 1. –С.4–12. 17. Dubois B., A.Slachevsky, I.Litvan, B.Pillon. The FAB: a frontal assessement battery at bedside. //Neurology. –2000. –V.55. –P.1621–1626. 18. Erkinjuntti T., Roman G., Gauthier S. et al. Emerging therapies for vascular dementia and vascular cognitive impairment. //Stroke. –2004. –Vol.35. P.1010–1017. 19. Erkinjuntti T., Roman G., Gauthier S. Treatment of vascular dementia–evidence from clinical trials with cholinesterase inhibitors. //J Neurol Sci. –2004. –Vol.226. –P.63–66. 20. Fu C., Chute D.J., Farag E.S. et al. Comorbidity in dementia: an autopsy study. //Arch Pathol Lab Med. –2004. –V.128. –N.1. –P.32–38. 21. Folstein M.F., S.E.Folstein, McHugh P.R. Mini–Mental State: a practical guide for grading the mental state of patients for the clinician. J Psych Res, 1975, V.12, pp 189–198. 22. Golomb J., Kluger A., Garrard P., Ferris S. Clinician’s manual on mild cognitive impairment // London: Science Press, 2001. 23. Hachinski V.C., Lassen N.A., Marshall Y. Multi–infarct dementia: a cause of mental deterioration in the elderly. //Lancet. –1974. –V.2. –P.207. 24. Hachinski V. Vascular dementia: radical re–definition. In Vascular dementia: ethiology, pathogenesis and clinical aspects. //Ed. By L.A.Carlson, S.G.Gottfries, B.Winblad. –Basel ETC: S.Karger. –1994. –P.2–4. 25. Hershey L.A., Olszewski W.A. Ischemic vascular dementia. //In: Handbook of Demented Illnesses. Ed. by J.C.Morris. –New York etc.: Marcel Dekker, Inc. –1994. –P.335–351 26. Korczyn A. D. Mixed Dementia—the Most Common Cause of Dementia / Ann. N.Y. Acad. Sci. – 2002. – V.977. – P.129–134. 27. Kumar V., Messina J., Hartman R., Cicin–Sain A. Presence of vascular risk factors in AD patients predicts greater response to cholinesterase inhibition. //Neurobiol. Aging. –2000. –Vol.21. –N.1S. –P.S218. 28. Lovenstone S., Gauthier S. Management of dementia. //London: Martin Dunitz, 2001. 29. Pantoni L., Garsia J. Pathogenesis of leukoaraiosis. //Stroke. –1997. –V.28. –P.652–659. 30. Petersen R.S., Touchon J. Consensus on mild cognitive impairment. //Research and practice in AD. EADS–ADCS joint meeting. –2005. –V.10. –P.24–32. 31. Simon M., Keller P., DeStrooper B. et al. Cholesterol depletion inhibits the generation of beta–amyloid in hippocampal neurons. //Proc Natl Acad Sci USA. –1998. –V.95. –P.6460–6464. 32. Shepherd J., Blauw G., Murphy M. et al. Pravastatin in elderly individuals at risk of vascular disease (PROSPER): a randomized placebo controlled trial. //Lancet. –2002. –V.360. –P.1623–1630.
Профилактика
Методов профилактики заболевания не так много, но при этом без профилактики не обойдется и стандартное лечение. Для предотвращения развития дисциркуляторной энцефалопатии, а также уменьшению её проявлений следует постоянно контролировать уровень артериального давления, содержание холестерина и его фракций. Также следует избегать психоэмоциональных перегрузок.
При имеющейся дисциркуляторной энцефалопатии следует также регулярно (1-2 раза в год) проходить полноценный курс вазоактивной, нейропротективной, ноотропной терапии в условиях дневного или круглосуточного стационара для предотвращения прогрессирования заболевания. Будьте здоровы!