Перинатальная энцефалопатия новорожденных – неклассифицируемое невоспалительное нарушение нервной системы, наблюдающееся во время беременности или сразу после появления на свет.
Неклассифицируемым заболевание называют потому, что энцефалопатия не определяется традиционными анализами. Даже высокотехнологичные исследования не дают полной объективной картины.
Понятие перинатальной энцефалопатии (ПЭ) исключено из Международной классификации. Сегодня энцефалопатию определяют как последствия поражения головного мозга плода. Если придерживаться точности терминологии, то энцефалопатию можно назвать следствием деструктивных проявлений, разрушающих кору мозга.
Причины перинатальной энцефалопатии.
Признаки патологии часто неконкретны. Для выявления проблемы иногда требуются динамическое наблюдение на протяжении длительного времени. Есть сведения, что на первичном приеме невролога до 80% детей получает диагноз ППЭ или «перинатальная энцефалопатия неуточненная». Успокаивает тот факт, что к году у большинства детей диагноз снимают. Объяснить это можно отсутствием четких критериев диагностики и мобильностью нейропсихологического строя младенца. Перинатальная энцефалопатия – органические и функциональные нарушения головного мозга у детей в дни внутриутробного развития и первые часы жизни. Временные границы определяются такие: с 28-й недели беременности до 7-го дня после рождения. У недоношенных детей срок продлевается до 28 суток.
Серьезность недуга и сложность диагностики не являются приговором. Основные факторы, служащие причинами болезни, все же существуют:
- Гипоксия – нехватка кислорода, имеет ишемическую природу. При прекращении поступления кислорода кровь перестает поставлять питание и наполняется углекислым газом. Это соединение провоцирует окисление клеток. В результате, появляется ацидоз (синдром «окисления организма») – расстройство кислотно-щелочного баланса. Самое опасное его последствие — отек.
Гипоксия может оказывать как разрушающее, так и восстанавливающее действие. Сразу после выхода ребенка из утробы ацидоз выступает в качестве средства адаптации при перемене среды его обитания. При затяжной его форме проявляется энцефалопатия новорожденных.
При осложненном рождении наступает асфиксия – кислородное голодание головного мозга детей. Тогда может случиться некомпенсированный ацидоз. В результате нарушения кровоснабжения головного мозга меняется кислотно-щелочной баланс (он измеряется показателем pH). При некомпенсированном ацидозе малыша показатель падает ниже 7,1, что требует немедленных реанимационных мер.
- Черепная травма. Она влечет за собой посттравматическую энцефалопатию. В результате тяжелых родов у ребенка наблюдаются психические и физические расстройства. В зависимости от степени тяжести травмы энцефалопатия новорожденных может выражаться в разных формах.
- Поражение лобных или височных долей головного мозга в момент родов;
- Отек головного мозга, нарушение кровоснабжения клеток соединительным материалом: при этом возникают спайки и рубцы;
- Аутонейросенсибилизация – конфликт иммунной системы: она ошибочно начинает реагировать на собственные клетки как на инородный объект.
- Токсико-метаболический синдром — результат токсического воздействия метаболической деятельности нездоровых почек, желчевыводящих путей у детей. Довольно широко распространена билирубиновая энцефалопатия (желтуха новорожденных), т. е. интоксикация билирубином. Билирубин является нейротоксическим ядом, приводящим к повреждению коры головного мозга и подкорковых ядер. В зависимости от причин различают несколько видов желтухи новорожденных: коньюгационная (низкая связывающая способность печени), гемолитическая (вызванная гемолизом – разрушением эритроцитов), обтурационная (проблемы с оттоком желчи), паренхиматозная.
- Внутриутробные инфекции заражают новорожденного, провоцируют воспалительные процессы. Инфицирование плода может привести к серьезной патологии нервной системы, перинатальной энцефалопатии, преждевременным родам и даже к гибели ребенка.
- Нарушение маточно-плацентарного кровотока (фетоплацентарная недостаточность) – сбой кровообращения в плаценте в позднем периоде вынашивания. Через эту защитную оболочку происходит питание плода, обеспечение его кислородом, осуществляется гормональный обмен. Когда дисфункция незначительна — опасность минимальна, но при серьезной фетоплацентарной недостаточности наступает гипоксия с последующей энцефалопатией.
- Тяжелая хроническая или острая болезнь матери также негативно влияет на ребенка. Гестоз – осложнение позднего периода беременности, его именуют поздним токсикозом. Вследствие заболевания происходит поражение внутренних структур матери (почки, печень, кровообращение).
- Угроза прерывания беременности таит в себе множество негативных побочных эффектов, включая вышеназванные факторы.
Каковы факторы риска и причины гипоксически-ишемической энцефалопатии?
Асфиксия является наиболее значимым фактором риска для ГИЭ. От степени и продолжительности кислородного голодания зависит, разовьется гипоксически-ишемическая энцефалопатия или нет, и насколько серьезными будут последствия. Факторы, могут привести к асфиксии:
- Острая гипотония матери
- Кровь, содержащая меньше кислорода из-за плохо функционирующих легких
- Осложнения со стороны сердца
- Травмы от клинически узкого таза
- Травмы от осложнений со стороны пуповины
- Нарушение кровоснабжения мозга во время родов
- Остановка дыхания или гипоксия
- Кровотечение в родах
- Медицинская халатность
- Выпадение пуповины
- Отслойка плаценты
- Давление на череп с изменение его формы, в результате чего развивается кровотечение или ишемия
- Низкое предлежание плаценты
- Стресс во время родов
- Травма
- Разрыв матки
Инсульт плода также увеличивает вероятность развития гипоксии-ишемической энцефалопатии. Факторы, которые могут привести к инсульта плода включают в себя:
- Нарушения свертывания крови
- Нарушение кровотока в плаценте
- Аномальные кровеносные сосуды, которые могут привести к разрыву
- Высокое или низкое давление у матери
- Инфекции у матери, особенно воспаление тазовых органов
Диагностика энцефалопатии.
Симптомы у детей проявляются не сразу. Немедленное установление уровня и характера проблемы в первые дни после рождения может представлять сложность.
Иногда за симптомы энцефалопатии принимают естественные проявления нервной организации новорожденного, в других случаях — заболевание остается незамеченным. Объективные выводы зачастую можно сделать только спустя полгода. По правилам, осмотр ребенка врачом производится каждый месяц в первом полугодии его жизни. Врач исследует рефлексы малыша, определяет качество его физического развития. В достаточно короткий отрезок времени возможно не только диагностировать аномалию, но и успешно исправить ее. Может потребоваться длительное динамическое наблюдение для того, чтобы диагноз не порождал сомнений, и выработка схемы лечения болезни стала возможной.
Глубина поражения мозга ребенка бывает разная. В зависимости от тяжести заболевания установлены 3 уровня мозговых деструкций, имеющих отдаленные последствия:
- Начальная степень заболевания характеризуется небольшим замедлением моторного развития детей более чем на 2 недели. При первой степени, к счастью, не страдают вещества головного мозга.
- Отклонения средней тяжести определяются наличием судорог при плаче, отставанием малыша в моторике на 8 недель, при гипервозбудимости, синюшности при непродолжительном плаче, «мраморности» кожи, подергивании рук и ног. Развивается мышечный гипертонус, выявляется адаптационные синдромы. Через год заболевание «предлагает» новые симптомы (пытаясь ходить, ребенок опирается на носок). Отсутствие лечения в дальнейшем грозит серьезными отклонениями.
- Глубокое повреждение головного мозга выражается в церебральном параличе (ДЦП) и аутизме. К помощи восстановительной медицины следует прибегнуть на как можно более раннем периоде.
Степени тяжести и характерные симптомы
Гипоксически-ишемическая энцефалопатия имеет 3 степени тяжести, для которых характерны свои проявления. По ним врачи часто дают предварительную характеристику повреждений мозговой деятельности и приблизительный прогноз.
Легкая степень
При такой степени у больного будет:
- расширен зрачок и широко открыты веки;
- отсутствовать концентрация внимания;
- нарушена координация движений, блуждающее поведение;
- выявлена либо сонливость, либо гипервозбудимость;
- высокая степень раздражительности;
- отсутствовать аппетит;
- нарушено мозговое кровообращение.
Средняя степень
Неврология при ней будет более выражена, т. к. нарушение насыщения мозга кислородом более длительное:
- у малыша спонтанные крики без причины;
- защитный и опорный рефлекс либо ослаблен, либо отсутствует вовсе;
- признаки мышечной слабости;
- опущение верхнего века;
- увеличение давления цереброспинальной жидкости;
- метаболический ацидоз крови;
- невралгические приступы;
- сбой в глотательном процессе.
Тяжелая степень
Поражение в таких случаях более тяжелое, что проявляется в:
- судорожности;
- синюшности кожи;
- потере сознания;
- гипертензии;
- отсутствии двигательных возможностей;
- косоглазии;
- коме или прекоме;
- отсутствии реакции зрачков на свет;
- сбое дыхательного процесса с сильной аритмией;
- тахикардии.
ПЭП — это разновидность гипоксически-ишемической энцефалопатии у детей раннего возраста. Ее диагностируют как сразу после рождения, так и на первом году жизни. Развивается ПЭП как внутриутробно, в процессе родовой деятельности, так и в первые 10 дней с момента рождения.
Она может быть трех степеней тяжести с характерной симптоматикой и протекать в острой форме — до месяца, в раннем восстановлении функций — до 4 месяцев, при позднем восстановлении — до 2 лет.
Что должно насторожить родителей.
Особенность энцефалопатии заключается в необходимости максимально раннего начала стабилизации и устранения неврологических дефектов плода.
Формирующиеся синдромы можно остановить и исправить на протяжении беременности и во младенчестве, но требуется квалифицированная помощь невролога.
Особая ответственность возлагается на родителей. Вызвать беспокойство должна одна из особенностей поведения или самочувствия ребенка:
- нарушения сна;
- гипертонус мышц;
- плохая координация;
- вялость рук;
- не переворачивается;
- ноги не участвуют в ползании;
- не садится и не встает;
- неправильное ползание;
- повышенная возбудимость при разных раздражителях (часто плачет);
- угнетенный вид в фазе бодрствования;
- синдром отставания моторного развития (не берет в руку игрушку);
- может подтягиваться только на правой руке;
- срыгивание фонтаном после еды;
- тремор – мелкое дрожание мышц;
- масса тела медленно увеличивается;
Такие симптомы заставляют обратиться в клинику. Нельзя пренебрегать важными профилактическими мерами, даже если кажется, что ребенок здоров.
Что важно предпринять вовремя:
- Тщательный осмотр неврологом в возрасте ребенка 4 недели.
- Регулярный ежемесячный осмотр педиатром, а если понадобится — лечение заболевания.
- Сделать тест нейросонографии — НСГ (устанавливает синдром двигательного нарушения).
Если уже установлено наличие ДЦП или эпилепсии, необходимо как можно быстрее начинать лечение для предотвращения дальнейшей патологии.
Симптоматика гипоксически-ишемического повреждения ЦНС
Поражение ЦНС у новорожденных диагностируется на первых минутах жизни младенца, при этом симптоматика зависит от выраженности и глубины патологии.
I степень
При легком течении ГИЭ состояние остается стабильным, по шкале Апгар ребенок оценивается не менее чем в 6-7 баллов, заметен цианоз, снижение тонуса мышц. Неврологические проявления первой степени гипоксического поражения ЦНС:
- Высокая нервно-рефлекторная возбудимость;
- Расстройства сна, беспокойство;
- Дрожание конечностей, подбородка;
- Возможны срыгивания;
- Рефлексы могут быть как усилены, так и снижены.
Описанные симптомы обычно проходят на протяжении первой недели жизни, ребенок становится более спокойным, начинает набирать вес, грубые неврологические расстройства не развиваются.
II степень
При гипоксии мозга средней тяжести признаки угнетения мозга более очевидны, что выражается в более глубоких расстройствах работы мозга. Обычно вторая степень ГИЭ сопровождает сочетанные формы гипоксии, которая диагностируется и в течение внутриутробного этапа роста, и в момент родов. При этом фиксируются глухие тоны сердца плода, учащение ритма либо аритмии, по шкале Апгар новорожденный набирает не более 5 баллов. Неврологическая симптоматика состоит в:
- Угнетении рефлекторной активности, в том числе сосательного;
- Снижении либо увеличении тонуса мышц, самопроизвольная двигательная активность может не проявляться в первые дни жизни;
- Выраженной синюшности кожных покровов;
- Нарастании внутричерепного давления;
- Вегетативной дисфункции — остановка дыхания, ускорение пульса или брадикардия, нарушения перистальтики кишечника и терморегуляции, склонность к запорам или диарее, срыгивания, медленный набор веса.
внутричерепная гипертензия, сопровождающая выраженные формы ГИЭ
По мере увеличения внутричерепного давления нарастает беспокойство малыша, появляется избыточная чувствительность кожи, нарушается сон, усиливается тремор подбородка, ручек и ножек, становится заметным выбухание родничков, характерен горизонтальный нистагм и глазодвигательные расстройства. Признаками внутричерепной гипертонии могут быть судороги.
К концу первой недели жизни состояние новорожденного со второй степенью ГИЭ постепенно стабилизируется на фоне интенсивного лечения, но неврологические изменения не исчезают полностью. При неблагоприятном стечении обстоятельств возможно ухудшение состояния с угнетением мозга, снижением мышечного тонуса и двигательной активности, истощением рефлексов, комой.
III степень
Перинатальное поражение ЦНС гипоксически-ишемического генеза тяжелой степени обычно развивается при тяжелых гестозах второй половины беременности, сопровождающихся высокой гипертензией у беременной, нарушением работы почек, отеками. На этом фоне новорожденный уже рождается с признаками гипотрофии, внутриутробной гипоксии, задержкой в развитии. Аномальное течение родов только усугубляет имеющиеся гипоксические повреждения ЦНС.
При третьей степени ГИЭ новорожденный имеет признаки выраженного нарушения кровообращения, дыхание отсутствует, тонус и рефлексы резко снижены. Без срочной сердечно-легочной реанимации и восстановления жизненно важных функций такой младенец не выживет.
На протяжении первых часов после родов происходит резкое угнетение мозга, наступает кома, сопровождающаяся атонией, почти полным отсутствием рефлексов, расширением зрачков со сниженной реакцией на световой раздражитель или ее отсутствием.
Неизбежно развивающийся отек мозга проявляется судорогами генерализованного типа, остановкой дыхания и сердца. Полиорганная недостаточность проявляется повышением давления в системе легочной артерии, снижением фильтрации мочи, гипотонией, некрозом слизистой кишечника, печеночной недостаточностью, электролитными нарушениями, расстройствами свертывания крови (ДВС-синдром).
Проявлением тяжелого ишемического поражения ЦНС становится так называемый постасфиксический синдром — малыши малоподвижны, не кричат, не реагируют на боль и прикосновения, кожа у них бледно-синюшная, характерно общее снижение температуры тела. Важными признаками тяжелой гипоксии мозга считают расстройства глотания и сосания, что делает невозможным естественное кормление. Для спасения жизни таким пациентам необходима интенсивная терапия в условиях реанимации, но нестабильное состояние все же сохраняется до 10 дня жизни, а прогноз нередко остается плохим.
Особенностью течения всех форм ГИЭ считается нарастание неврологического дефицита с течением времени даже при условии интенсивной терапии. Это явление отражает прогрессирующую гибель нейронов, которые уже были повреждены во время нехватки кислорода, а также определяет дальнейшее развитие малыша.
В целом, ишемически-гипоксическое поражение ЦНС может протекать по-разному:
- Благоприятно с быстрой положительной динамикой;
- Благоприятное течение с быстрым регрессом неврологического дефицита, когда к моменту выписки изменения либо проходят остаются минимальными;
- Неблагоприятное течение с прогрессированием неврологических симптомов;
- Инвалидизация в течение первого месяца жизни;
- Скрытое течение, когда по прошествии полугода нарастают двигательные и когнитивные расстройства.
В клинике принято различать несколько периодов ишемической энцефалопатии новорожденных:
- Острый — первый месяц.
- Восстановительный — в пределах одного года.
- Период отдаленных последствий.
Острый период проявляется всей гаммой неврологических расстройств от едва заметных до коматозного состояния, атонии, арефлексии и др. В период восстановления на первый план выходит синдром избыточной нервно-рефлекторной возбудимости, судорожный синдром, возможна гидроцефалия, задержка интеллектуального и физического развития. По мере роста ребенка симптоматика меняется, некоторые симптомы исчезают, другие становятся более заметны (нарушения речи, например).
Остеопатия в коррекции энцефалопатии новорожденных.
Органические нарушения развития головного мозга у младенцев необходимо выявлять и лечить немедленно.
Из-за нейронных нарушений возникают заболевания внутренних органов ребенка. Поврежденная сеть начинает управлять всем организмом. Происходит также и обратное влияние: нормализация почек, печени, легких воздействует на нейронные связи. Поэтому при стабилизации мозга необходимо учитывать общую картину развития организма, искать варианты комплексного лечения.
Остеотерапия – одна из ветвей восстановительной медицины. Человек рассматривается как единая целостная схема. Основные принципы методики провозглашены более 30 лет назад. За несколько десятилетий выработаны новые подходы, найдены способы управления, приобретен практический опыт. Медикаментозные препараты используются с большой осторожностью или отсутствуют вообще. Лечение происходит с помощью мобилизации всех элементов, включенных в восстановление. Преимущества данной области медицины в том, что препараты практически не применяются. Ребенок активизирует свои внутренние резервы. Комплексное лечение – основа теории.
Определились следующие остеопатические направления:
краниосакральный
структуральный
висцеральный
фасциальный
1. Краниосакральный метод лечения.
Краниосакральный (cranium-череп, sacrum-крестец) путь основан на теории, согласно которой кости черепа подвижны (раньше считалось, что подвижна только нижняя челюсть). Динамика их движения незаметна и строго подчиняется импульсам мозга. Если организм в целом и главный центр управления функционируют нормально, то ритм движения элементов черепа четкий и правильный. Сбой мозговых импульсов на фоне энцефалопатии свидетельствует об отклонениях от нормы. Изучение ритмики движения черепных участков детей используется не только для диагностики и выявления нервной деструкции, но и для обратного процесса. Через систематизацию импульсов возможно воздействие на поврежденную зону. Особенно эффективен данный способ в устранении последствий энцефалопатии.
Лечение участков мозга устраняет симптомы болезни, нормализует внутричерепное давление детей и может привести к восстановлению пораженных участков.
2. Структуральный метод.
Объектом структурального воздействия выбран опорно-двигательный аппарат новорожденного.
Костная и хрящевая субстанции оказывают влияние на функцию спинного мозга. Нейронные волокна, вены, связанные с позвоночником, также встроены в общую схему. Лечение конечностей, шеи, хребта способствует нормализации отдельных поврежденных зон головного мозга, пострадавших вследствие патологии (перинатальная энцефалопатия).
Структуральная теория в энцефалопатии оперирует мерами воздействием на кости и для избавления от проблем формирования плода и их влияния применяется нечасто.
3. Фасциальный метод.
Фасциальная терапия исследует мягкие ткани, слизистые оболочки, кровопроводящие пути. Лечение энцефалопатии основано на вырабатывании нейронных связей между отдельными участками тела. Фасциальный способ устраняет вегетативно-висцеральные расстройства мозга детей и их следствие — гипервозбудимость. Лечение энцефалопатии фасциальными приемами заключается в коррекции мышечной дистонии, если есть признаки повышенного тонуса мышц.
4. Висцеральный метод при коррекции энцефалопатии.
Висцеральная терапия использует способность внутренних структур к взаимодействию и взаимовлиянию. Так, билирубиновая энцефалопатия требует синхронизации работы печени.
Синдром церебральной ишемии, связанный с гипоксией, проявляется в неправильной деятельности сердца и легких. Лечение осуществляется комплексное (препараты используются минимально).
Диагностика
Перинатальный синдром ишемии на фоне гипоксии мозга начинают диагностировать, делая визуальный осмотр ребенка. Так же и со взрослыми. Несмотря на все достижения медицины, уникальный тест, позволяющий точно выявить ГИЭ, до сих пор не придуман. Все лабораторные методики направлены на выявление того, насколько сильно поврежден мозг и текущее состояние всего организма.
Какими будут исследования, зависит от симптомов, и как они развивались. Для расшифровки анализов есть специальные биомаркеры, которые дают полную картину о степени ГИЭ. Для исследования нужна кровь больного.
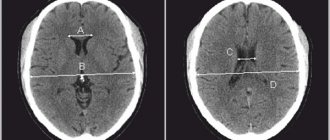
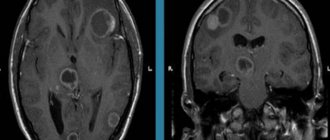
Нейровизуализацию проводят с помощью:
- нейросонографа и/или МРТ, томографа, показывающего внутренние повреждения мозга и изменения в нем;
- доплерографа, фиксирующего работу мозгового кровотока;
- электронейромиографа для определения чувствительности волокон периферии нервной системы.
Дополнительного могут использовать:
- электроэнцефалограф для выявления задержки развития на ранней стадии и есть ли эпилепсия;
- видеомониторинг для изучения двигательной активности малышей.
При необходимости пострадавшего осматривает окулист, чтобы определить состояние зрительных нервов и глазного дна, а также на наличие болезней генетического типа в этой области.