Диагностика
Опрос пациента, осмотр, пальпация позволяют определить перечень причин, которые могут вызвать боль. Для точного определения этиологии синдрома цервикалгии необходимы дополнительные обследования:
- общи анализ крови; биохимия крови;
- исследование мокроты;
- УЗИ мягких тканей шеи;
- рентгенография шейного отдела позвоночника;
- УЗИ щитовидной железы;
- электромиография;
- УЗДС артерий шейного отдела;
- МРТ (КТ) ангиография сосудов шеи;
- МРТ (КТ) шейного отдела позвоночника, с контрастированием;
- МРТ мягких тканей шеи, с контрастированием.
Перечень обследований определяется индивидуально.
Обращаться к врачу нужно как можно раньше. Не делайте резких движений, избегайте переохлаждения, физических нагрузок и запишитесь на прием к доктору в ближайшее время. Это позволит избежать осложнений. Необходимы консультации специалистов: хирурга, вертебролога, эндокринолога, нейрохирурга, отоларинголога, дерматолога, онколога.
Вертеброгенный болевой синдром
В настоящее время до 80% населения нашей планеты страдают различными заболеваниями позвоночника. К этому приводят урбанизация, низкая двигательная активность, изменение режима и качества питания, ухудшение экологических условий окружающей среды. В России каким-либо заболеванием позвоночника страдает каждый 9-й человек. Боли в спине являются одной из наиболее частых причин потери трудоспособности людей 30-45-летнего возраста.
Среди многочисленных форм поражений суставов, по данным В.К.Велитченко (2002), первое место занимают дегенеративно-дистрофические заболевания позвоночника и суставов, которыми страдают от 8 до 12% населения различных стран. При этом за медицинской помощью обращаются только 40% больных. Острая боль переходит в хроническую у трети пациентов [5,6]. Болеют чаще женщины. У мужчин короче ремиссии, выше процент оперированных по поводу грыж дисков и ухода на пенсию по инвалидности. По данным статистических исследований патология пояснично-крестцового отдела составляет около 30% общей заболеваемости, 20-30% всех заболеваний нервной системы и более 80% заболеваний периферической нервной системы. Ежегодно она регистрируется у 15-25% взрослого населения страны. Около 84% мирового населения в течение жизни хотя бы раз переживали относительно длительный эпизод боли в спине. В ходе проведенного в Швеции почтового опроса 1806 человек были получены следующие результаты: 55% респондентов жаловались на боли продолжительностью более 3 месяцев, 49% — не менее 6 месяцев [22].
Первичные вертеброгенные боли, как правило, связаны с дегенеративно–дистрофическими изменениями позвоночника (дорсопатией, спондилезом и спондилоартрозом). На их развитие влияют генетическая предрасположенность, возраст, факторы риска. Дегенеративно-дистрофические изменения приводят к появлению функциональных блокад и других нарушений биомеханики позвоночного столба. Это может спровоцировать заболевания внутренних органов, сегментарно связанных с пораженным отделом позвоночника. Но следует учитывать, что внутренние органы не имеют строгой сегментарной иннервации. Например, желудок, печень, почки, поджелудочная железа получают иннервацию из одного и того же чревного сплетения. Все физиологические и патологические реакции не ограничиваются только одним сегментом, а переходят в зоны соседних метамеров. В связи с тем, что патология позвоночника служит причиной многосторонних расстройств нервной регуляции и трофики различных внутренних органов, она может привести к развитию функциональных нарушений и органической патологии и вызвать соматическое заболевание [4].
Дорсопатии являются наиболее частой причиной вертеброгенных болей. При инфекционных, онкологических, травматических поражениях позвоночника возникают вторичные вертеброгенные боли. Чаще к ним приводят травматические и инфекционные (спондилиты) заболевания, анкилозирующий спондилоартрит (болезнь Бехтерева), реже – опухоли и идиопатическая спондилопатия (юношеский дорсальный кифоз или болезнь Шайерманна-Мау. Дорсопатии – группа заболеваний костно-мышечной системы и соединительной ткани, ведущим симптомокомплексом которых является боль в туловище и конечностях невисцеральной этиологии. Это заболевание является серьезной проблемой во всем мире. Например, в США общие потери национальной экономики от дорсопатии оцениваются в 85-90 млрд долларов в год, а на лечение этого заболевания приходится до 80% затрат здравоохранения [17].
В связи с тем, что в клинической практике для лечения как острой, так и хронической боли часто используют общий алгоритм, в настоящее время особенно актуальна проблема адекватно подобранной терапии дорсопатий. Причем при выборе тактики лечения необходимо учитывать, что речь идет о дегенеративном поражении позвоночника, о его сложном патогенетическом каскаде и времени возникновения патологии. Поэтому лечение больных с дорсопатией должно быть комплексным, с использованием лекарственных средств и методов немедикаментозной терапии. В острый и межприступный период болезни проводятся разные лечебные мероприятия. В первую очередь необходимо предпринять меры, направленные на снятие или уменьшение болевого синдрома [1,9,23].
При острой боли пациенту рекомендуют соблюдать постельный режим в течение 1-3 дней. Также сразу назначают нестероидные противовоспалительные средства (НПВС), анальгетики, миорелаксанты. Для повышения эффективности препарата и скорости наступления обезболивания НПВС лучше назначать в виде внутривенных инъекций [13]. Показанием для назначения противоишемических препаратов: антиоксидантов, антигипоксантов, вазоактивных препаратов является наличие компрессионного синдрома. Вопрос о применении антидепрессантов решается индивидуально для каждого пациента [7,12].
Медикаментозное лечение дорсопатий – сложная задача, требующая глубоких знаний патогенеза, клинических проявлений болезни. Помимо этого врач должен придерживаться алгоритмов, разработанных с учетом стадии процесса (рис. 1). При лечении острой дорсопатии следует ожидать значительного регресса боли в течение 1-2 недель. Существовавшая раньше установка об ограничении двигательной активности вплоть до строгого постельного режима в настоящее время пересмотрена: частичное ограничение рекомендуется при умеренной боли, постельный режим в течении 1-3 дней — при интенсивной боли. Пациента необходимо научить правильно сидеть, вставать, идти, а также запретить поднимать тяжести и т.д. При отсутствии результатов от проводимой терапии в течение 1-2 недель необходимо назначить другие препараты в оптимальных дозах. Если боль сохраняется более 1 месяца – это свидетельствует о хронизации процесса или о неправильной постановке диагноза.
Решение об оперативном вмешательстве принимается при:
- сдавлении конского хвоста с нижним парапарезом и тазовыми нарушениями;
- нарастающем парезе;
- тяжелом болевом синдроме, не поддающемся консервативному лечению.
К основным принципам медикаментозной терапии вертеброгенной боли в спине относятся раннее начало, снятие болевого синдрома, сочетание патогенетической и симптоматической терапии. В первую очередь патогенетическая терапия должна быть направлена на борьбу с оксидантным стрессом, а также воздействовать на микроциркуляторное русло, улучшать кровоснабжение пораженного участка, снимать признаки нейрогенного воспаления. С этой целью применяются антиоксидантные, вазоактивные и нестероидные противовоспалительные препараты [8,14,15]. Для купирования алгических проявлений назначают симптоматическую терапию. При выраженном тревожно-депрессивном расстройстве, а также при наличии хронической боли показано применение антидепрессантов.
Сложность проведения медикаментозной терапии в большинстве случаев заключается в запутанной анатомо-физиологической иерархии структур, вовлеченных в патологический процесс. С одной стороны, это обусловлено особенностями строения и функционирования структур пояснично-крестцового сплетения. С другой стороны, базисным механизмом, лежащим в основе дорсопатии, является четкая корреляция между компрессией и ишемией нерва и развитием оксидантного стресса [16,18].
Важное место в механизмах развития заболеваний периферической нервной системы занимают нарушения гемодинамики, ишемия, расстройства микроциркуляции, нарушения энергообмена в ишемизированных нейронах со снижением аэробного энергообмена, метаболизма АТФ, утилизации кислорода, глюкозы. Проведения коррекции вазоактивными препаратами требуют патогенетические процессы, происходящие в нервных волокнах. Для улучшения процессов микроциркуляции, активизации процессов обмена и гликолиза применяют следующие лекарственные средства: Весел Дуэ Ф, трентал (пентоксифиллин), кавинтон (винпоцетин), кортексин.
Оксидантный стресс – это нарушение равновесия между продукцией свободных радикалов и активностью антиоксидантных систем. Возникший в результате этого дисбаланс приводит к усиленной продукции соединений (нейротрансмиттеров), выделяющихся поврежденными тканями: гистамина, серотонина, АТФ, лейкотриенов, интерлейкинов, простогландинов, окиси азота и т.д. Они приводят к развитию нейрогенного воспаления, увеличивая проницаемость сосудистой стенки, а также способствуют высвобождению тучными клетками и лейкоцитами простогландина E2, цитокинов и биогенных аминов, повышая возбудимость ноцицепторов. В настоящее время появились клинические работы по использованию препаратов, улучшающих реологические свойства крови и эндотелий-зависимые реакции стенки сосудов у пациентов с компрессионными невропатиями. Для уменьшения проявлений оксидантного стресса успешно применяются производные липоевой кислоты (октолипен), мексидол, актовегин и др.
Мексидол – современный отечественный препарат, действующим веществом которого является этилметилгидроксипиридина сукцинат. Он относится к группе гетероароматических антиоксидантов–антигипоксантов и обладает ноотропными и анксиолитическими свойствами. Механизм его действия обусловлен антиоксидантным и мембранопротекторным действием. Он ингибирует перекисное окисление липидов, повышает активность супероксидоксидазы, повышает соотношение липид-белок, уменьшает вязкость мембраны, увеличивает ее текучесть. Препарат модулирует активность мембраносвязанных ферментов (кальцийнезависимой фосфодиэстеразы, аденилатциклазы, ацетилхолинэстеразы), рецепторных комплексов (бензодиазепинового, ГАМК, ацетилхолинового), что усиливает их способность связывания с лигандами, способствует сохранению структурно функциональной организации биомембран, транспорта нейромедиаторов и улучшению синаптической передачи. Диапазон терапевтических эффектов препарата составляет от 10 до 300 мг/кг. При вертеброгенной патологии препарат назначают по 400 мг 1 раз в день внутримышечно, курс 10-15 дней с последующим переходом на пероральное применение в течение 1-3 месяцев.
Актовегин – антиоксидант, представляющий собой депротеинизированный экстракт крови молодых телят, улучшает утилизацию кислорода и глюкозы. Под влиянием препарата значительно улучшается диффузия кислорода в нейрональных структурах, что приводит к уменьшению выраженности вторичных трофических расстройств. При приеме актовегина также отмечается значительное улучшение церебральной и периферической микроциркуляции на фоне улучшения аэробного энергообмена сосудистых стенок и высвобождения простациклина и оксида азота. Происходящая при этом вазодилатация и снижение периферического сопротивления являются вторичными по отношению к активации кислородного метаболизма сосудистых стенок. При дорсопатии целесообразно назначать актовегин как в острой, так и в подострой стадиях заболевания, особенно при отсутствии эффекта от других методов лечения. Препарат вводят в дозе 400-800 мг в течение 5 дней, с последующим переходом на пероральное применение. Актовегин можно также использовать для проведения лечебных блокад совместно с анестетиком.
Кортексин – препарат пептидной природы, содержащий комплекс аминокислот, полипептидов, сбалансированный витаминный и минеральный комплекс. Его производят из коры головного мозга телят (свиней). Пептиды препарата оказывают прямое и опосредованное нейротрофическое воздействие на клетки. Кортексин через систему противовоспалительных цитокинов улучшает нейротрофическое обеспечение нервного волокна и уменьшает аутоиммунную агрессию, способствуя восстановлению и росту аксонов. При дорсопатиях препарат назначают в дозе 10 мг внутримышечно ежедневно в течение 10-15 дней.
Октолипен (альфа-липоевая кислота) – эндогенный антиоксидант, образующийся в организме при окислительном декарбоксилировании альфа-кетокислот. Он способствует снижению концентрации глюкозы в крови и увеличению содержания гликогена в печени, а также преодолению инсулинорезистентности. Препарат участвует в регулировании липидного и углеводного обмена, стимулирует обмен холестерина, улучшает функцию печени. Также он оказывает гепатопротекторное, гиполипидемическое, гипохолестеринемическое, гипогликемическое действие, улучшает трофику нейронов и аксональную проводимость, уменьшает проявление полинейропатии. Октолипен применяют внутрь по 600 мг (2 капсулы) 1 раз в день натощак, за 30 минут до первого приема пищи, не разжевывая и запивая достаточным количеством воды. Препарат назначают в комплексе с НПВП, курс лечения составляет 1-3 месяца.
Кавинтон – препарат полимодального механизма действия. Препарат угнетает фосфодиэстеразу, что способствует накоплению в тканях цАМФ и повышению концентрации АТФ. Его отличительным свойством является нормализация сосудистого тонуса, положительное воздействие на макро- и микроциркуляцию. Кавинтон оказывает мощный антиоксидантный эффект. Также он является эффективным ангиопротектором. Пациентам с дорсопатией его назначают как средство патогенетической терапии. Кавинтон назначают ежедневно внутривенно капельно по 2 мл на 200 мл 0,9% раствора хлорида натрия в течение 10-15 дней с последующим переходом на пероральный прием.
Средством первого выбора для снятия болевого синдрома являются нестероидные противовоспалительные препараты (НПВП). Механизм действия НПВП заключается в ингибировании циклооксигеназы (ЦОГ-1,2), ключевого фермента каскада метаболизма арахидоновой кислоты, приводящего к синтезу простогландинов, простоциклинов и тромбоксанов. НПВП широко используются в неврологической практике, так как метаболизм ЦОГ играет главную роль в индукции боли в очаге воспаления и передаче ноцицептивной импульсации в спинной мозг. По данным некоторых авторов, их принимают 300 млн пациентов [2,14,19]. Все НПВП обладают противовоспалительным, анальгезирующим и жаропонижающим эффектом, способны тормозить миграцию нейтрофилов в очаг воспаления и агрегацию тромбоцитов, а также активно связываться с белками сыворотки крови. Различия в действии НПВП носят количественный характер, но именно они обусловливают выраженность терапевтического эффекта, переносимость и наличие побочных эффектов у больных. Высокая гастротоксичность НПВП, коррелирующая с выраженностью их саногенетического действия, связана с неизбирательным ингибированием обеих изоформ циклооксигеназы.
В зависимости от действия, оказываемого НПВС на циклооксигеназу, в настоящее время они делятся на две группы. Неселективные НПВС блокируют как конституциональную циклооксигеназу-1, с которой связывают желудочно-кишечный побочные эффекты этих лекарств, так и индуцибельную циклооксигеназу-2, образование которой активируют противовоспалительные цитокины. Селективные препараты воздействуют преимущественно на циклооксигеназу-2. К неселективным НПВС относятся лорноксикам (ксефокам), ибупрофен, индометацин, к селективным ингибиторам ЦОК – мелоксикам (мовалис, артрозан, мирлокс), нимесулид, целекоксиб (целебрекс).
Ксефокам – препарат, оказывающий выраженное антиангинальное действие за счет сочетания противовоспалительных эффектов НПВП и сильного обезболивающего эффекта, сопоставимого с опиатами. Фармакокинетика ксефокама не отличается у пациентов различных возрастных групп. Достоверно доказана эффективность перорального применения препарата по схеме: 1-й день – 16 и 8 мг; 2-4 день – 8 мг 2 раза в день, 5 день – 8 мг/сут при острых болях в спине [10].
Анальгетический эффект от применения ксефокама в дозе 2-16 мг 2 раза в сутки в несколько раз выше напроксена. При дорсопатии рекомендуется использование препарата в дозе 16-32 мг. Препарат можно вводить внутримышечно, внутривенно, назначать внутрь, обкалывать тригерные точки, делать лечебные блокады. Курс лечения составляет не менее 5-7 дней при одноразовой ежедневной процедуре. Средние дозы препарата эффективны так же, как высокие дозы других НПВС. При выраженном болевом синдроме в первый день назначают по 16 мг в/м или в/в 2 раза в день, затем дозу уменьшают до 8 мг в день в течение 3-5 дней.
Артрозан (мелоксикам) – нестероидный противовоспалительный препарат, оказывающий противовоспалительное, жаропонижающее и анальгетическое действие. Противовоспалительное действие препарата связано с торможением ферментативной активности циклооксигеназы-2, участвующей в биосинтезе простагландинов в области воспаления [20,21]. В меньшей степени он действует на циклооксигеназу-1, участвующую в синтезе простагландина, защищающего слизистую оболочку пищеварительного тракта и принимающего участие в регуляции кровотока в почках. Препарат хорошо всасывается из желудочно-кишечного тракта, абсолютная биодоступность мелоксикама – 89%. Одновременный прием пищи не влияет на всасывание. При использовании препарата внутрь в дозах 7,5 и 15 мг его концентрации пропорциональны дозам. Равновесные концентрации достигаются в течение 3-5 дней. Курс лечения составляет не менее 5-7 дней при одноразовой ежедневной процедуре. Артрозан принимают внутрь во время еды 1 раз в день или внутримышечно. В зависимости от выраженности клинической картины суточная дозировка препарата составляет 7,5-15 мг/сут. Основные НПВС, применяемые при лечении боли в спине, приведены в таблице.
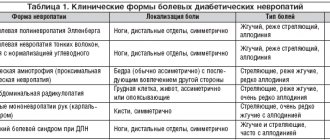
Основные НПВС, применяемые при лечении боли в спине
Важную роль в комплексной терапии болей в спине, особенно при наличии миофасциального синдрома, играют центральные миорелаксанты. За счет уменьшения патологического гипертонуса они не только уменьшают боль и снижают потребность в НПВП, но и значительно сокращают сроки нетрудоспособности. Лечебное действие этих препаратов обусловлено потенцированием ГАМК-ергической системы спинного мозга, что приводит к торможению систем возбуждающих медиаторов, угнетению спинальных рефлексов, релаксации мышечного гипертонуса [3]. Их обезболивающее действие обусловлено ликвидацией мышечного спазма. Миорелаксанты применяют до купирования болевого эпизода, а затем отменяют. Препараты данной группы можно назначать на срок не более 7-14 дней. Основными представителями группы миорелаксантов являются толперизон (мидокалм), баклофен, тизанидин (сирдалуд).
Мидокалм обладает умеренным адреноблокирующим и слабым атропиноподобным эффектами, тормозит спинальные полисинаптические ноцицептивные рефлексы, благодаря чему оказывает прямое анальгезирующее действие. Миорелаксирующее действие препарата реализуется на уровне периферических нервов, спинного мозга, ствола мозга. В отличие от других лекарственных средств, он не вызывает головокружения, не влияет на скорость реакций и способность управлять автомобилем. При резко выраженных мышечно-тонических болевых синдромах препарат вводят внутримышечно или внутривенно медленно по 100 мг дважды в день, в остальных случаях назначают по 50-150 мг внутрь трижды в день в зависимости от индивидуальной потребности и переносимости.
Сирдалуд относится к производным имидозалина и имеет структурное и биохимическое сходство с клонидином. Препарат влияет на ?2 адренорецепторы в головном и спинном мозге, за счет чего оказывает миорелаксирующее действие. Высвобождая возбуждающие нейромедиаторы (норадреналин и аспартат) в спинном и головном мозге он уменьшает их воздействие на рецепторы, что приводит к уменьшению возбудимости ?- и ?-мотонейронов. Тизанидин преимущественно угнетает полисинаптические рефлексы спинного мозга, отвечающие за гипертонус мышц, и вызывает снижение тонуса сгибательной и разгибательной мускулатуры, уменьшая болезненный мышечный спазм. К наиболее частым побочным эффектам препарата относятся сухость во рту, головокружение и сонливость. Препарат следует с осторожностью назначать лицам пожилого возраста и больным с нарушениями функции печени и почек. Средняя доза сирдалуда составляет 12-24 мг/сут. Начальная доза препарата при выраженном болезненном мышечном спазме составляет 2 мг утром и 4 мг вечером внутрь, с последующим увеличением дозы.
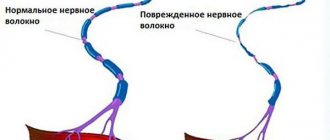
Невропатическая боль при дорсопатии часто имеет необычный характер, сопровождается нарушениями чувствительности (гиперестезиями, дизестезиями, аллодинией), другими неврологическими нарушениями или локальной вегетативной дисфункцией. Это может быть связано с ограничением притока сенсорной импульсации из-за повреждения проводящих путей (деафферентационная боль), эктопической спонтанной генерацией сенсорных импульсов в поврежденных нейронах, а также усилением симпатических влияний на болевую сенсорную мотивацию. С целью диагностики наличия синдрома болевой невропатии, а также идентификации патофизиологических механизмов развития боли и гипералгезии необходимо провести клиническое обследование, направленное на определение характера боли и выявление различных видов гипералгезии. Знание механизмов, лежащих в основе развития патологического процесса, позволяет выработать логически обоснованную стратегию лечения. В лечении синдрома невропатической боли используются антиконвульсанты и антидепрессанты.
Антиконвульсанты являются препаратами выбора при лечении невропатической боли. Данные лекарственные средства блокируют натриевые каналы, генерирующие патологическую импульсацию; стимулируют ГАМК-ергическую активность; действуют как антагонисты глутамата. Для лечения невропатических болей используют следующие препараты: карбамазепин в дозе 400-600 мг/сут, фенитоин – 300 мг/сут, клоназепам – 4-6 мг/сут, вальпроевую кислоту – 1500-2000 мг/сут, ламотриджин – 25-100 мг/сут, габапентин – 1200-3600 мг/сут. Средние дозы препаратов подбирают индивидуально в каждом случае.
Трициклические антидепрессанты и ингибиторы обратного захвата серотонина усиливают нисходящие (серотонинергические) тормозные влияния на 5НТ рецепторы на уровне заднего рога спинного мозга. Применяют следующие препараты: амитриптилин – до 75 мг/сут; флуоксетин – 20-40 мг/сут; паксил, рексетин – 20 мг/сут. В случаях недостаточной эффективности монотерапии амитриптилином добиться более высокого антиноцицептивного эффекта позволяет сочетанное использование амитриптилина (50 мг/сут) и антиконвульсантов типа клоназепама (4-6 мг/сут) или карбамазепина (400-600 мг/сут). Трициклические антидепрессанты могут снижать выраженность болевого синдрома или устранять его независимо от их антидепрессивного эффекта.
Основными принципами лечения психогенной дорсалгии являются коррекция психической, вегетативной и соматической сфер с учетом специфики каждого конкретного синдрома и индивидуальных особенностей пациента. Для коррекции психических расстройств с успехом применяют психотерапию (гипноз, поведенческую и аутогенную терапию), ориентированную на осознание больным связи боли с психогенными факторами. Психотропный препарат подбирают с учетом структуры синдрома психических нарушений. При преобладании тревожно-фобических расстройств назначают бензодиазепиновые анксиолитики (клоназепам, ксанакс и др.), при депрессивных расстройствах – антидепрессанты (амитриптилин, феварин, паксил и т.д.), при ипохондрических расстройствах – нейролептики (эглек, сонапакс).
При вегетативных нарушениях назначают вегетокорректоры (афобазол, грандаксин, атаракс). Афобазол – производное 2-меркаптобензимидазола, селективный анксиолитик, не относящийся к классу агонистов бензодиазепиновых рецепторов. Препарат обладает анксиолитическим и легким активирующим действием, при этом не оказывая гипноседативного и миорелаксирующего. При его применении не формируется лекарственная зависимость и не развивается синдром отмены. На 5-7 день лечения наблюдаются уменьшение или устранение тревоги, напряженности, соматических и вегетативных нарушений. Максимальный эффект достигается к концу 4 недели лечения и сохраняется в послетерапевтическом периоде, в среднем 1-2 недели. Для лечения вегетативных нарушений вертеброгенной природы препарат назначают по 10 мг в 3 приема в течение дня. Курс лечения – 2-4 недели. При необходимости суточная доза препарата может быть увеличена до 60 мг, а длительность лечения – до 3 месяцев.
При лечении вертеброгенной боли используют не только медикаментозные средства, но и методы мануальной терапии и физиотерапевтические процедуры. Однако следует помнить, что их можно назначать только через 5-10 дней после купирования болевого синдрома. Особую роль в терапии, преимущественно при стенозах и артрозах фасеточных суставов, играют препараты хондропротекторного ряда, способствующие торможению дегенеративного процесса и снижаюшие вероятность хронизации боли. В неврологической практике предпочтение отдается препаратам для парентерального введения (алфлутопу). В комплексном лечении традиционно используются витаминосодержащие комплексы (амбене, бенфолипен, комбилипен, мильгамма), гомеопатические препараты, дегидрационная терапия, препараты локального воздействия на очаг поражения.
В неврологии очень широко применяются препараты витамина В (тиамин, пиридоксин, цианокобаламин) [24]. Перспективы в лечении дорсопатии связаны с разработкой новых лекарственных форм витаминов группы В – «нейротропных» витаминов, оказывающих специфическое влияние на функцию нервной системы. Биологически активным веществом бенфотиамина является тиаминдифосфат, который ранее назывался тиаминпирофосфатом. ТДФ – это кофермент различных многоферментных комплексов, среди которых наибольшее значение для нервных клеток имеют ферменты, участвующие в углеводном обмене. Тиаминзависимые ключевые ферменты играют важную роль в окислительных процессах расщепления глюкозы. Путем изменения направления метаболизма промежуточных продуктов распада глюкозы – фруктозо-6-фосфата и глицеральдегид-3-фосфата, бенфотиамин препятствует активации патогенетических механизмов. Наряду с описанными эффектами, тиамину и пиридоксину в сочетании с цианокобаламином может быть свойственно антиноцицептивное действие.
Пиродиксальфосфат, в качестве кофермента, участвует в синтезе серотонина, а тиамин выполняет важную функцию при его депонировании и транспорте. Именно здесь, возможно, находится точка реализации анальгетического действия фармакологических доз тиамина и пиридоксина. Тиамин, посредством усиления энергообеспечения в форме АТФ, поддерживает аксоплазматический транспорт, пиридоксин участвует в синтезе транспортных белков, а цианокобаламин обеспечивает доставку жирных кислот для клеточных мембран и миелиновой оболочки. Жирорастворимые препараты витамина В1 имеют преимущества по сравнению с водорастворимыми.
Бенфолипен – комбинированный поливитаминный комплекс. В его состав входят: бенфотиамин (витамин В1, 100 мг), пиридоксина гидрохлорид (витамин В6, 100 мг), цианокобаламин (витамин В12, 2 мкг). Препарат принимают после еды, не разжевывая и запивая небольшим количеством жидкости.
Комбилипен – комбинированный поливитаминный препарат. Действие препарата определяется свойствами витаминов, входящих в его состав: тиамина гидрохлорида (100 мг), пиридоксина гидрохлорида (100 мг), цианокобаламина (1 мг). Препарат также содержит лидокаина гидрохлорид (20 мг). Комбилипен выпускается в ампулах по 2 мл. Максимальный клинический эффект достигается при его назначении в комбинации с НПВП. При выраженных проявлениях заболевания комбилипен вводят внутримышечно по 2 мл ежедневно в течение 5-7 дней, затем по 2 мл 2-3 раза в неделю в течение 2 недель; в легких случаях по 2 мл 2-3 раза в неделю в течение 7-10 дней. Продолжительность курса инъекций не должна превышать 2 недели. В дальнейшем для поддерживающей терапии рекомендуется прием бенфолипена по 1 таблетке 1-3 раза в день курсом, не превышающим 4 недели.
Оптимальным средством воздействия на периферический источник боли — как первичный, так и рефлекторный — являются мазевые и гелевые формы лекарственных средств, обладающих противовоспалительным и миорелаксирующим действиями. Данные формы локальной терапии не только оказывают целенаправленное действие, но и позволяют уменьшить потребность в назначаемых лекарственных препаратах. При локальном накожном назначении они воздействуют на патогенетические механизмы болевого синдрома, за счет чего разрывается «порочный круг»: боль — мышечный спазм — боль.
В заключение необходимо подчеркнуть, что для эффективного лечения вертеброгенной боли в спине необходимы не только глубокие знания патогенеза и клинических проявлений болезни, но и комбинация методов терапии и назначение препаратов различных групп.
Рисунки и таблицы — в приложении
Лечение
Выбор терапии зависит от причин цервикалгии. Обязательно нужно лечить основное заболевание. Для купирования болевого синдрома при дегенеративных процессах шейного отдела позвоночника используют нестероидные противовоспалительные препараты, миорелаксанты, опиоидные анальгетики, блокады с анестетиками и кортикостероидным препаратом, сосудистые препараты.
При инфекционных, гнойных процессах назначают антибиотики. При патологии, связанной с поражением нервных окончаний, в терапию добавляют витамины группы В, тиоктовую кислоту, сосудистые препараты, улучшающие проводимость по нервам препараты.
При травмах, патологическом напряжении мышц необходима иммобилизация шеи с помощью воротника Шанца. При отсутствии противопоказаний используют физиотерапию, бальнеотерапию.
При цервикалгиях вертеброгенного генеза актуально иглорефлексотерапия, массаж, ЛФК, мануальная терапия, аппаратное вытяжение шейного отдела позвоночника.
Если причиной боли в шейном отделе служат дегенеративные изменения позвоночника (грыжи дисков), кисты, абсцессы, опухоли, может быть показано оперативное лечение. Также операция необходима пациентам, у которых отсутствует положительный результат от консервативной терапии.
Вертеброгенная цервикалгия
Нередко возникновению вертеброгенной цервикалгии сопутствуют другие заболевания, в числе которых имеется артрит ревматоидного характера, позвоночная грыжа, остеопороз и некоторые другие. Чтобы поставить окончательный диагноз, пациенту необходимо пройти ряд исследований, среди которых: магнитно-резонансная томография, рентгенография и КТ. Если лечение заболевания начать своевременно, то положительный результат не заставит себя долго ждать и шансы на скорейшее выздоровление возрастают. Намного сложнее поддается медикаментозному лечению хроническая форма вертеброгенной цервикалгии, так как ситуация осложняется систематическими рецидивами.
Основные причины болезни
Нужно отметить, что негативное влияние на человеческий организм вышеперечисленных недугов позвоночника не всегда является причиной появления болевого синдрома шейного отдела. Очень часто ключевыми факторами для развития заболевания является чрезмерная физическая нагрузка мышцы и позвонки, расположенные в области шеи. Кроме этого, болевой синдром может возникнуть из-за переохлаждения, инфекционного заражения или на фоне остеохондроза.
Клиническая картина
При вертеброгенной цервикалгии наиболее «узнаваемым» симптомом считается сильная боль различной степени интенсивности. При этом характер ощущения может быть самым разнообразным, начиная с легких покалываний и заканчивая продолжительными спазмами. В качестве других распространенных симптомов заболевания на особом счету находятся следующие:
- болевые ощущения в затылочной части головы;
- наличие шума в ушных раковинах;
- чувство онемения в верхних конечностях, включая затылок.
Диагностика заболевания
Эффективность диагностики напрямую зависит от грамотного выполнения клинических анализов. Немаловажное значение имеет и информация о пациенте, собранная в анамнезе. Особое внимание нужно обратить на время первого возникновения болевых ощущений. После тщательного осмотра и опроса больного можно переходить к другим диагностическим процедурам: МРТ, рентгенологическому исследованию шейной области, КТ и некоторым другим. Из широко известных методов функциональной диагностики обычно используют электронейромиографию.
Принципы лечения заболевания
В качестве основного лечения вертеброгенной цервикалгии в большинстве случаев используют проверенные консервативные методы терапии. К примеру, широко применяются противовоспалительные лекарственные средства нестероидной группы и препараты, блокирующие боль. Также при необходимости назначаются специальные препараты для снятия отечности – миорелаксанты для уменьшения мышечных спазмов.
Существует и ряд дополнительных методов, которые помогают справиться с заболеванием. Например, определенный положительный эффект достигается от применения специального ворота для шеи, а также процедуры по вытяжению позвоночника. Из различных профилактических методов врачи в первую очередь отдают предпочтение обязательному использованию ортопедического матраса и подушки, физиотерапевтическим процедурам и упражнениям из курса лечебной гимнастики.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Симптомы
У этого заболевания основным проявлением является болевой синдром. Цервикалгия сопровождается массой признаков, но чаще наблюдается мышечно-тонический синдром. В этом случае шейные мышцы уплотняются, а если на них нажать, то боль усиливается.
Среди других симптомов следует выделить:
- Движение головы сопровождается специфическим хрустом.
- Пульсирующая головная боль, а также головокружения.
- Ограничение подвижности шеи.
- При наклоне головы назад возникают обмороки.
- Частичная потеря зрения и слуха.
- Боль распространяется на одну из рук и плечо.
- Походка становится шаткой.
- Слабеют верхние конечности.
- Покалывание, а также онемение лица, рук и затылка.
- Тошнота, но без рвоты.
- При кашле или чихании боль обостряется.
Такая симптоматика характерна для любого человека, независимо от пола и возраста. У хронической цервикалгии симптомы менее выражены, в отличие от острого заболевания. При переохлаждении или травме позвоночника боль интенсивная и сильно сковывает движения. Когда заболевание возникает на фоне сопутствующего заболевания, боль обычно выражена слабо.
Видео: «Все причины болей в шее»
Лечение цервикалгии
Как уже было отмечено выше, цервикалгия — это заболевание, которое нуждается в консультации и надзоре специалиста. Поэтому, если симптомы появились, то не стоит затягивать с визитом к врачу.
Но если случилось так, что прихватило неожиданно, а до ближайшего медицинского центра возможности добраться нет, то оказывается первая помощь. Рассмотрим несколько способов:
Обезболивающие
Специального списка нет, так как на каждого человека препарат действует по-разному, но одно условие все, же соблюдается. Лекарство не должно содержать стероидов и обладать мягким противовоспалительным действием.
Стоит отметить, что прием обезболивающих таблеток не предполагает длительную программу. Это может отразиться на работе желудочно-кишечного тракта.
Миорелаксанты
Такие препараты снимают напряжение, помогают расслабиться мышцам, если болевые ощущения в шее вызваны затеканием мышц. Это может быть крем, чьей основой являются травы, или мазь.
Анестетики
Если мягкое воздействие не помогает, то можно обратиться к инъекциям. Впрыснутый под кожу тот же новокаин или прокаин на время снимет болезненные ощущения, практически полностью «заморозив» нервные окончания.
Минус такого способа лечения — кратковременное действие и не устранение причины, по которой возникла цервикалгия. Зато даст время для обращения за помощью.
Шейный воротник
Специальная конструкция, которая фиксирует положение головы и не дает двигаться мышцам, тем более — совершать повороты. Он становится необходимым, пока идет курс лечения, заодно избавит от нежелательных движений шеей.
При подборе воротника стоит быть внимательным. Он — индивидуален и не должен быть слишком тугим или, наоборот, слишком просторным.
Тракционная терапия
В некоторых случаях врачи прибегают к ней. Это определенный комплекс занятий под наблюдением специалистов, когда позвоночник вытягивается и появляется пространство между позвонками. Мышцы освобождаются и в дальнейшем — готовы двигаться.
Лечебная гимнастика
Это целая программа, рассчитанная на работу над шейным аппаратом, снятия нагрузок и зажимов. Она учитывает болевые ощущения, и упражнения проводятся в соответствии с ними.
Причины вертеброгенной дорсалгии
Причины, вследствие которых возникает недуг, достаточно многочисленны. Они могут быть связаны как непосредственно с проблемами позвоночника, так и появиться в результате различных заболеваний, возникших в человеческом организме. Однако можно выделить несколько основных факторов, способствующих появлению недуга:
- Частое и длительное пребывание в неудобной позе
- Различные травмы
- Заболевания суставов и внутренних органов
- Тяжелые физические нагрузки
- Переохлаждение
- Остеохондроз
- Спондилоартроз и другие заболевания позвоночника