Дентальные имплантаты решают массу проблем при сложном протезировании, когда имеются трудности восстановления приемлемой функции. При установке имплантатов в нижней челюсти возникает значительный риск повреждения какой-либо из периферических ветвей (нижнего альвеолярного, подбородочного, язычного нерва) нижнечелюстной части тройничного нерва.
Хотя нарушение чувствительности является известным и ожидаемым риском некоторых стоматологических (терапевтических и хирургических) вмешательств, несмотря на оказание самой качественной помощи наиболее квалифицированными специалистами, неврологические осложнения в настоящее время являются второй по частоте причиной возбуждения исков против стоматологов в Соединенных Штатах.
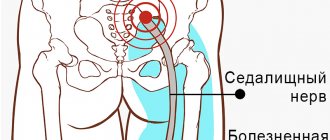
Нарушение чувствительности структур полости рта имеет большое значение с психологической и функциональной точек зрения. Анестезия, болезненность или гиперчувствительность могут появляться в области губ, щек, зубов, десен или языка. Слюнотечение, поперхивание кусочками пищи или напитками, прикусывание губ или языка, трудности при выполнении таких ежедневных манипуляций, как бритье, нанесение макияжа, разговор, жевание, проглатывание, поцелуи, курение, являются следствием повреждения нижнечелюстного нерва и, безусловно, доставляют пациенту крайний дискомфорт, особенно, если о таких осложнениях больной не был предупрежден заблаговременно, а также если эти проблемы не разрешаются полностью.
Повреждения нерва не всегда разрешаются самостоятельно. Однако, у некоторых пациентов их можно успешно лечить с помощью использования микрохирургических методик, при условии выполнения их вовремя. У других пациентов симптомы повреждения нерва могут быть эффективно устранены, при применении адекватной нехирургической терапии.
Причины повреждения нерва
Повреждения нижнего альвеолярного, подбородочного или язычного нервов появляются в результате компрессии, размозжения, растяжения, частичного или полного разрыва. В имплантологической практике разрыв нерва может произойти при проведении разреза слизистой или при сверлении кости для подготовки остеотомического отверстия с целью введения имплантата. Растяжение нерва возникает при продолжительной ретракции слизистонадкостничного лоскута. Компрессия или размозжение нижнего альвеолярного нерва происходит в результате установки имплантата большой длины. Инъекция местного анестетика может вызвать повреждение нерва при непосредственной травме иглой или, что более правдоподобно, в результате разрыва перинервальных или эндонервальных кровеносных сосудов с последующим образованием спаек из рубцовой ткани.
Первичная невралгия тройничного нерва, вторичная невралгия тройничного нерва
Различают первичную невралгию тройничного нерва (идиопатическая, эссенциальная, типичная) и вторичную невралгию тройничного нерва (симптоматическая невралгия тройничного нерва).
При первичной невралгии (преимущественно центрального генеза) приступы возникают без причины или провоцируются любыми движениями мимической мускулатуры.
Вторичная невралгия обычно является осложнением первичного заболевания, имеет преимущественно периферический генез и часто обусловлена патологическими процессами в зубочелюстной области. Боли имеют почти постоянный характер, периодически усиливаются в виде приступов, продолжающихся до нескольких часов.
Методы профилактики
Тщательное планирование и квалифицированное выполнение манипуляций минимизируют риск повреждения нерва. Панорамные и периапикальные ренгенограммы, дополненные сканированием (при наличии показаний), позволяют определить высоту альвеолярного отростка над нервом, медиальнолатеральную и вертикальную локализацию канала нижнечелюстного нерва и подбородочного отверстия. Аккуратное проведение разрезов мягких тканей помогает избежать прямого контакта с подбородочным и язычным нервом, а нежная ретракция лоскута минимизирует непрямое растягивание нерва. При подготовке остеотомического отверстия и установке имплантата необходимо избегать повреждение канала нижнечелюстного нерва.
При отсутствии достаточной высоты альвеолярного отростка для установки имплантата без риска повреждения канала нижнечелюстного нерва, показана латерализация нижнечелюстного нерва. Имплантаты можно установить во время выполнения этой операции (рис. 1-3).
Рисунок 1. Репозиция нерва. Нижний альвеолярный нерв препятствует адекватной установке имплантата.
Рисунок 2. Трансоральная репозиция нерва и его латеральная ретракция.
Рисунок 3. Имплантаты установлены в желаемом положении и на необходимой глубине, произведена репозиция нерва.
Материалы и методы
Исследования были выполнены у 44 пациентов, в возрасте от 28 до 71 г., которым, по оперативным показаниям, потребовались блокады 2 и 3 ветви тройничного нерва. Пациенты составили 6 групп с учетом техники регионарной блокады, режимов нейростимуляции или применения 3D КТ-наведения.
Для выполнения блокад нервов использовали изолированную иглу и нейростимулятор «Стимуплекс HNS 12» (B/Braun). Параметры нейростимуляции нижнечелюстного нерва (нейростимуляция двигательного нерва): продолжительность 0,1 мс, сила тока 1-0,3 мА с достижением двигательного ответа. Параметры нейростимуляции верхнечелюстного нерва (нейростимуляция чувствительного нерва): продолжительность импульса 0,3 мс, сила тока 1-0,3 мА и частотой 1 Гц.
В 1 группу (контрольную) вошли 8 больных, которым была проведена около-глазничная блокада (по Войно-Ясенецкому) [7] в соответствии с рекомендациями ESRA, с параметрами нейростимуляции для чувствительных нервов, и с обязательным достижением парестезии. [3] Во 2 группу были включены 5 пациентов, которым была выполнена подскуловая блокада верхнечелюстного нерва (по С.Н. Вайсблату) [7];[9] с параметрами нейростимуляции так же для чувствительных нервов, но без достижения парестезии [3].
3 группу составили 12 пациентов, которым была выполнена подскуловая блокада нижнечелюстного нерва (по С.Н. Вайсблату) с параметрами нейростимуляции для двигательных нервов с достижением минимального мышечного ответа при стимуляции силой тока 0,3 мА без достижения парестезии.
В 4 группу были включены 11 пациентов с блокадой верхнечелюстного нерва, у которых были использованы параметры нейростимуляции для чувствительного нерва с обязательным достижением парестезии.
В 5 группу вошли 8 больных с блокадой нижнечелюстного нерва по С.Н. Вайсблату, у которых были использованы параметры нейростимуляции для чувствительного нерва с обязательным достижением парестезии.
Остальным 5 пациентам мужского пола (6 группа) подведение иглы к овальному отверстию или крылонебной ямке выполняли используя данные 3D-компьютерной томографии (Siemens). Для предупреждения повреждения нерва проводили нейростимуляцию с параметрами для чувствительного нерва. Доза Rg-излучения не превышала допустимых значений.
Регионарные блокады выполняли смесью растворов местных анестетиков (0,25 % бупивакаина с адреналином (1:200000) и 1% раствора лидокаина), приготовленную ex tempore. Непосредственно вводили 3-5 мл смеси местных анестетиков к каждому нерву. Доза бупивакаина не превышала 2 мг/кг, а лидокаина — 10 мг/кг. Эффективность РБ оценивали тестом «pin-prick».
Сравнение полученных результатов проводили непараметрическим методом 2 в программе SPSS 20 для Mac Os.
Классификация повреждений нерва
Seddon описал три типа повреждения нерва: невропраксия, аксонотмезис и нейротмезис. Такая классификация основана на связи между патофизиологией повреждения нерва, способностью нерва к регенерации и клинической симптоматикой, которая формирует основу для определения прогноза спонтанного восстановления чувствительности, показаний и сроков хирургического вмешательства или другой терапии.
Невропраксия является доброкачественным состоянием. Существует временное нарушение чувствительности, но нет анатомического повреждения нерва. Возможно спонтанное восстановление чувствительности в течение 4 недель.
Аксонотмезис представляет собой более серьезное состояние, при котором имеется частичное анатомическое нарушение целостности нерва и неполная дегенерация нерва дистальнее повреждения. Первоначальные симптомы восстановления чувствительности не появляются раньше, чем через 6-8 недель после повреждения. Восстановление может быть неполным (гипоестезия) и часто сопровождается болезненными ощущениями (дисестезия).
Невротмезис — это полное пересечение нерва или другое полное нарушение его целостности с тотальной дегенерацией участка нерва дистальнее повреждения. Имеется небольшая надежда или даже нет никакой надежды на спонтанное восстановление. Если у пациента сохраняется полная анестезия в течение 3 месяцев после повреждения, чувствительность редко восстанавливается в значительной степени. Часто развивается персистирующая и выраженная дисестезия. Прогрессирующая недостаточность поддерживающих нерв структур и их замещение рубцовой тканью ведет к тому, что, в конечном итоге, через 1 год после повреждения даже хирургическое вмешательство не может восстановить функции нерва у человека.
Клиническая анатомия нижнечелюстного нерва
Знания о современных методах консервативного и хирургического лечения периферических ветвей n. trigeminus являются актуальными для врачей различных специальностей. Эти знания дают возможность провести комплексное и многопрофильное лечение патологий нижнечелюстного нерва с хорошими отдаленными результатами.
Ключевые слова: нижнечелюстной нерв, тройничный нерв, невралгии, обзор литературы.
Цель: Провести теоретический анализ современных методов лечения нижнечелюстного нерва на основе обзора современной литературы.
Методика исследования: Теоретический анализ. Обзор и анализ литературных источников по данной проблеме за период с 2000 по 2021 годы.
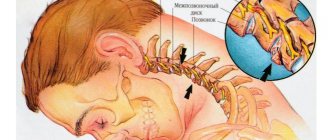
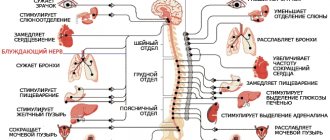
Нижнечелюстной нерв (n. mandibularis ) — 3 ветвь тройничного нерва, является смешанным нервом. Нерв выходит из овального отверстия и разделяется на двигательные и чувствительные ветви.
Нарушения в системе тройничного нерва могут локализоваться на протяжении всех периферических ветвей, а также в средней черепной ямке или в центральной нервной системе [1,2]:
- Периферические ветви могут быть повреждены вследствие травм головы и сопровождаться потерей двигательного и/ или чувствительного компонента. Herpes Zoster — вирус, вызывающий опоясывающий лишай и ветряную оспу, часто является причиной невралгии периферических ветвей тройничного нерва, внедряясь в тройничный ганглий.
- В средней черепной ямке может быть поврежден опухолью — менингиомой, шванномой собственно нерва или шванномой слухового нерва в месте соединения мозжечка с мостом («синдром мостомозжечкового угла»)
- В центральной нервной системе — демиелинизирующее заболевания (рассеянный склероз), сосудистые нарушения и опухоли:
a) Локализация патологического процесса в продолговатом мозге приведет к потере болевой и температурной чувствительности
b) При локализации процесса в мосту поражается путь дискриминационной чувствительности, иннервация жевательных мышц соответствующей стороны из-за повреждения нижних моторных нейронов
c) На уровне выше ствола головного мозга нарушается передача всех типов чувствительности на противоположной стороне головы, но сохраняется двигательная функция, потому что двигательное ядро рефлекторно регулируется чувствительными импульсами и получает двустороннюю иннервацию от полушарий головного мозга.
Результаты исследования:
Самой частой причиной поражения нижнечелюстного нерва является травма челюстно-лицевой области. По степени тяжести повреждения, согласно классификации травматического повреждения периферических ветвей тройничного нерва по И.О. Походенько-Чудаковой, Е.А. Авдеевой и К.В. Вилькицкой (2013), можно разделить на:
1) Легкую степень тяжести — непродолжительная компрессия нерва, электроодонтодиагностика (ЭОД) менее 40
2) Среднюю степень тяжести — кровоизлияние, отек вокруг нервного ствола, ЭОД — от 40 до 100.
3) Тяжелая степень тяжести — продолжительная компрессия, нарушение целостности нерва, ЭОД — более 100 [10,11].
Основной задачей хирургического лечения в данной ситуации является: устранение первичного фактора травматического повреждения нерва — производится репозиция отломков костей и их фиксация [9]. К сожалению, при несвоевременном обращение, у пациента может сформироваться стойкий болевой синдром и на этом фоне может возникнуть вторичная невралгия тройничного нерва. Различают также первичную или эссенциальную невралгию тройничного нерва. Медикаментозное лечение невралгии тройничного нерва не имеет существенных отличий в сравнении с лечением других невралгий различной локализации (витаминотерапия, седативные средства), но стоит отметить, что при данной патологии очень эффективно применение противоэпилептических препаратов (карбамазепин, баклофен и др.). [4,5,6,7]
При невралгии нижнечелюстного нерва используют также и хирургические методы лечения:
1) операции на периферических ветвях (перерезка нервного ствола, алкоголизация с эндоневральным введением 80 % этилового спирта), но, на данный момент, эти операции применяются очень ограниченно, чаще всего у пожилых пациентов.
2) Операция на тройничном узле или чувствительном корешке тройничного нерва (перкутанная стреотаксическая деструкция тройничного нерва, микроваскулярная декомпрессия ) [3].
Травматическое повреждение нерва может быть вызвано также постоперационным отеком нервного ствола. Чтобы избежать такого осложнения используют консервативные методы лечения, которые включают в себя медикаментозную терапию и использование физиотерапевтических методов лечения [7].
Нижнечелюстной нерв отдает нижний альвеолярный нерв, который входит в нижнечелюстной канал нижней челюсти. Эта периферическая ветвь очень часто травмируется вследствие ятрогенного воздействия при неосторожной работе врача — стоматолога. В данной ситуации, для удаления избытка пломбировочного материала или имплантата, которые могут травмировать и оказывать токсическое действие на нерв в нижнечелюстном канале, применяют операции Л.А. Григорьянцева (2008), И. О. Походенько-Чудаковой и К. В. Вилькицкой. [9]
Все большее внимание сейчас уделяется микрохирургическим операциям по восстановлению целостности нерва при его полном или частичном разрыве. Для реконструкции используют аутогенные трансплантаты вены, трубчатые имплантаты типа Gore — Tex, аутогенную нервную ткань. К сожалению, данные методики только у 50 % пациентов приводят к положительным результатам [12,13,14,15].
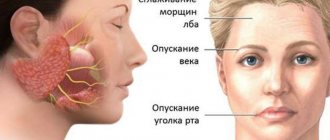
В комплексном лечении все более широко используют метод чрескожной электронейростимуляции (ДЭНС). Этот метод эффективен и не имеет побочных эффектов. Два самых главных недостатка — развитие толерантности соматосенсорных рецепторов к электрическому току, но это можно предотвратить с помощью использования разных режимов, и наличие противопоказаний. Механизм действия заключается в воздействие высокоамплитудного слабого напряжения и, одновременно, низкочастотного воздействия электрического тока, что вызывает ответ у всех типов нервных волокон. Эта методика эффективна при периферических параличах и парезах жевательных мышц. При этом вследствие их атрофии на стороне поражения со временем может возникнуть асимметрия лица [8,16,17,18].
Важно отметить такие патологии с полиморфной и малоизученной этиологией, как глоссодиния и глоссоалгия. Эти заболевания характеризуются тем, что на гистологическом уровне в нервной ткани отсутствует процесс воспаления и дегенеративные изменения. Лечение консервативное в основном медикаментозное (витаминотерапия, седативные препараты) [19].
Заключение:
Вопрос об эффективных методах лечения периферических ветвей тройничного нерва до сих пор остается открытым и стоит довольно остро в виду полиморфности и имплицитности этиологических факторов патологии. Консервативное лечение, в подавляющем числе случаев, приводит лишь к купированию симптоматики, а эффективность хирургического лечения обратно пропорциональна его радикальности.
Литература:
- Уилсон — Паувелс Л., перевод, под редакцией А.А. Скоромца Черепные нервы. Функция и дисфункция /Л. Уилсон — Паувелс.– М.: Издательство: Панфилова; БИНОМ. Лаборатория знаний. 2013. — 272 с.: илл.
- Никифоров А.С, «Клиническая неврология»: учебник / А.С.Никифоров — том 1 — М.: Издательство: Медицина. 2002. — 600 с.
- Кулаков А.А. Хирургическая стоматология и челюстно — лицевая хирургия. Национальное руководство: учебник для ВУЗов /А.А. Кулаков — М.: ГЭОТАР — Медиа, 2010.- 928 с.
- Гусев Е.И. Неврология и нейрохирургия: учебник в 2 т./ Е.И. Гусев — М.: ГЭОТАР — Медиа, 2015.- 640 с.
- Гусев Е.И. Неврология. Национальное руководство: учебник для ВУЗов/ Е.И. Гусев — М.: ГЭОТАР –Медиа. 2021.- 1029с.
- Бурых М.П. Клиническая анатомия мозгового отдела головы/ М.П. Бурых — М:– Каравелла, г. Харьков. 2002.- 240 с.
- Дудник А.П. Хирургическое лечение заболеваний и поражений периферической системы тройничного нерва с использованием микрохирургической техники: автореф. дис. — 14.00.21 / А.П. Дудник; — Цент.науч.исслед.ин-т стоматологии. М., 2004. — 22 с.
- Походенько-Чудакова И.О., Авдеева Е.А. Методика ДиаДЭНС-терапии при лечении пациентов с травматическим повреждением нижнеальвеолярного нерва: инструкция по применению — М.:Минск БГМУ. 2010. — 8 с.
- Сергеев С.М. Стимуляция посттравматической регенерации периферического нерва в зоне диастаза: автореф. дис : 14.00.02, 03.00.25 / С. М. Сергеев; Саранский гос. мед. ун-т. Саранск, 2009.
- Походенько-Чудакова И.О., Авдеева Е.А. Современная классификация травматических повреждений системы тройничного нерва / Походенько-Чудакова И.О., Авдеева Е.А// Новости хирургии. 2013.- № 6.
- Походенько-Чудакова И.О., Авдеева Е.А. «Семиотика повреждений черепно-мозговых нервов» учебно — методическое пособие/ И.О. Походенько-Чудакова, Е.А Авдеева. — М.: Витебск: ВГМУ, 2010. 245 с.
- Surgical treatment of trigeminal neuralgia with no neurovascular compression: A retrospective study and literature review 2021 Dec;58:42-48. doi: 10.1016/j.jocn.2018.10.066. Epub 2018 Oct 24.
- Bennetto L., N.K. Patel Trigeminal neuralgia and its management: British Medical journal/ Bennetto L., N.K. Patel, 2007 — 201.
- Bushell M. C., A.V. Apkariam, Melzack’s Representation of pain in the brain: Textbook of pain/ Bushell M. C., A.V. Apkariam, Melzack’s . 2006. — 124.
- Gary D. Klasser, Henry A. Gremillion and A. Dale Ehrlich, Neuropathic Orofacial Pain, Maxillofacial Surgery, 10.1016/B978-0-7020-6056-4.00101-5, (2017).Crossref
- Henry A. Gremillion, Gary D. Klasser and A. Dale Ehrlich, Orofacial Pain, Maxillofacial Surgery,10.1016/B978-0-7020-6056-4.00102-7, (2017).
- N. Moreau, W. Dieb, A. Mauborgne, S. Bourgoin, L. Villanueva, M. Pohl and Y. Boucher, Hedgehog Pathway–Mediated Vascular Alterations Following Trigeminal Nerve Injury, Journal of Dental Research, 10.1177/0022034516679395, (2016).Crossref
- W. Dieb, N. Moreau, I. Chemla, V. Descroix and Y. Boucher, Neuropathic pain in the orofacial region: The role of pain history. A retrospective study, Journal of Stomatology, Oral and Maxillofacial Surgery,(2017).Crossref
- W. Ceusters, A. Michelotti, K. G. Raphael, J. Durham and R. Ohrbach, Perspectives on next steps in classification of oro‐facial pain — part 1: role of ontology, Journal of Oral Rehabilitation,(2015).Wiley Online Library Crossref
Оценка
Документация факта повреждения нерва необходима для оценки дефицита чувствительности, решения о целесообразности и сроков проведения операции или другого вида лечения, а также из юридических соображений.
В анамнезе необходимо отметить причину проведения операции, дату повреждения и симптомы изменения чувствительности (если таковые имеются).
Проводится исследование с целью оценки выраженности нарушения чувствительности, для чего используют нейросенсорные тесты (реакция на раздражающие стимулы, статичное электричество, виталометр и др.). Повторная оценка проводится через каждые 4 недели до того момента, как чувствительность станет приемлемой или не возникнет необходимость в проведении другого хирургического вмешательства.
Воспаление невралгия тройничного нерва: причины
Какие причины воспаления, неврита, невралгии тройничного нерва? Причинами возникновения невралгии тройничного нерва являются различные воспалительные (воспаление), травматические (повреждение), токсические, инфекционные (инфекции, в том числе и герпес — постгерпетическая невралгия), аллергические, инфекционно-аллергические, метаболические воздействия. Большую роль также играют сдавление нервов (защемление) в костных, костно-мышечных и костно-суставных каналах, длительная микротравматизация, особенно в сочетании с переохлаждением, очаги фокальной инфекции.
Показания к микрохирургии
Показания к проведению хирургического вмешательства с целью устранения последствий повреждения нерва основываются на собственном опыте автора, включающем наблюдение за более чем 1000 пациентов и выполнение 375 микрохирургических вмешательств с целью устранения повреждений нерва, 21 из которых возникло в результате установки дентальных имплантатов в период с 1987 по 1996 год. Мнение автора относительно показаний к проведению оперативных вмешательств разделяют многие специалисты в области микрохирургии.
- Открытое (визуализируемое) повреждение нерва должно быть устранено как можно раньше. Такие повреждения обычно встречаются во время операций с целью установки имплантатов.
- Закрытые (не визуализируемые) повреждения необходимо устранять в следующем порядке:
- Анестезия, продолжающаяся более 3 месяцев, устраняется ушиванием или трансплантацией нерва.
- Дисестезия, неприемлемая для пациента и продолжающаяся более 4 месяцев, устраняется при открытой ревизии нерва путем его внешней декомпрессии, внутреннего невролиза, иссечения невромы, ушивания и трансплантации нерва.
- Тяжелая гипоестезия, неприемлемая для пациента и продолжающаяся более 4 месяцев, может быть устранена посредством удаления или частичного вывинчивания имплантата, а также с помощью открытой ревизии нерва и выполнения описанных выше манипуляций.
- В общем, пациенты, у которых нормальная чувствительность не восстанавливается чере 4 недели после операции, должны быть направлены к специалисту в области микрохирургии, который сможет наблюдать пациента и вовремя изменять план лечения, по необходимости.
Другие методы лечения
В общем, удаление имплантата не способствует устранению повреждения нерва при раннем лечении повреждения нерва. Повреждение нерва чаще происходит при проведении разреза, ретракции лоскута или во время подготовки остеотомического отверстия. Компрессия нерва имплантатом, если только не слишком выраженная, редко приводит к постоянной травме нерва.
Дисестезия средней степени или синдром продолжительного (более 1 года) болезненного повреждения нерва иногда успешно устраняются с помощью проведения нехирургических методов лечения. Антиневралгические лекарственные средства (карбемазепин, фенитоин, клоназепам, баколофен) или антидепрессанты (амитриптилин, нотриптилин, имипрамин), местные аппликации (капсаицин) или составляющие местных анестетиков (микселитин), принимаемые перорально, помогают пациентам с тяжелой дисестезией, которым хирургическое лечение не показано или не помогло. Другие методы терапии (например, акупунктура, чрезкожная электрическая стимуляция нервной деятельности, психологическая или психиатрическая терапия, физиотерапия) могут играть определенную роль в лечении болезненных проявлений повреждения нерва.
Резюме
Несмотря на большое количество различных методов нейровизуализации, существуют определенные сложности при проведении регионарных блокад 2 и 3 ветви тройничного нерва. Сохраняющиеся проблемы связаны со сложной анатомической структурой данной области. Применение нейростимуляции, не всегда эффективно и, как правило, связано с неправильной интерпретацией развития двигательного ответа на стимуляцию. Изменение тактики предполагающей поиск парестезий, улучшает ситуацию. Применение новых методов нейровизуализации (3D-КТ), также позволяет уменьшить число неудач при проведении блокад ветвей тройничного нерва к минимуму.
Ключевые слова: нейровизуализация, нейростимуляция, ультразвуковое наведение, комбинация ультразвукового наведения и нейростимуляции, режимы нейростимуляции для чувствительных и двигательных нервов, местные анестетики, лидокаин, бупивакаин, окологлазничная блокада по Войно-Ясенецкому, подскуловая блокада по Вайсблату, парестезия, мышечный ответ, регионарные блокады, тройничный нерв, блокада Гассерова узла, анатомические ориентиры, неразвившийся блок, латерализация блока, нейростимулятор, тест “pin-prick” 3D-компьютерная томография, анатомические деформации лицевого черепа.
Результаты
Прогноз относительно улучшения или восстановления чувствительности после микрохирургии зависит от возраста пациента, технических навыков хирурга, продолжительности периода между фактом повреждения и оперативным вмешательством, направленным на устранение его последствий.
Из опыта автора, у 80-90% пациентов, страдающих невротмезисом (чаще выражается анестезией), прооперированных в период до 6 месяцев после повреждения, удавалось улучшить или восстановить чувствительность. Вмешательства, выполненные позже чем через 6 месяцев после травмы, приводили к улучшению у меньшего количества пациентов. При выполнении операций через 1 год после факта повреждения и позже приводили к улучшению состояния менее 10% пациентов. Больные, подвергшиеся хирургическому вмешательству с целью устранения дисестезии через 9 месяцев, достигали улучшения в 70% случаев, с ухудшением результатов при увеличении срока до операции.