Синонимы: синдром сдавления нерва, компрессионная невропатия, компримирование периферического нерва.
Защемление нерва возникает, когда периферический нерв теряет подвижность, гибкость или сдавливается окружающими тканями. Компримирование нерва может вызвать нейропатическую / нейрогенную боль, которая может быть как острой, так и хронической.
Синдромы защемления нерва (имеется в виду общая группа признаков и симптомов), возникающие у отдельных лиц в результате отека окружающих тканей или анатомических аномалий.
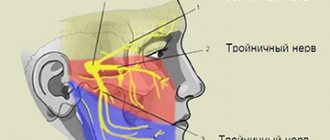
Компрессионные невропатии возникают на уровне периферических нервов и обычно характеризуются болью и/или потерей функции (моторной и/или сенсорной) нервов в результате хронического сдавливания. Чтобы адекватно диагностировать защемление нерва, важно знать нервные пути и зоны иннервации / ответственности периферических нервов.
Друзья, совсем скоро состоится семинар Георгия Темичева «Диагностика и терапия боли в поясничном отделе». Узнать подробнее…
Наиболее распространенные типы нервных защемлений включают (но не ограничиваются ими):
- Карпальный туннельный синдром (защемление срединного нерва).
- Кубитальный туннельный синдром (сдавление локтевого нерва).
- Синдром верхней апертуры (поражение плечевого сплетения).
- Ущемление надлопаточного нерва.
- Компримирование запирательного нерва.
- Тарзальный туннельный синдром (сдавление заднего большеберцового нерва).
- Поражение межпальцевых нервов (особенно между 3-м и 4-м пальцами), известное как неврома Мортона.
- Мышечная аркада супинатора (также известная как аркада Фрозе).
- Защемление заднего межкостного нерва предплечья.
Следует отметить, что хроническое легкое раздражение нерва может привести к увеличению нервного натяжения. Это может быть основной причиной симптомов человека.
Наконец, важно иметь в виду, что повреждение или сдавление нервных структур часто возникает вследствие травм суставов или мышц. Для постановки точного диагноза необходима тщательная оценка пораженной области.
Этиология
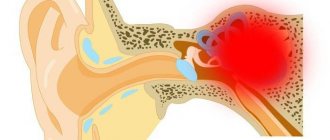
Синдром защемления нерва может возникнуть в результате хронического повреждения нерва, когда он проходит через костно-связочный туннель. Сдавление обычно происходит между связочным каналом и смежными костными поверхностями.
В случаях защемления нерва, по крайней мере, одна часть сжимающей поверхности подвижна. Это приводит либо к повторяющемуся сдавлению, либо к трению / скольжению относительно острых или твердых краев, что приводит к хронической травматизации. Иммобилизация нерва с помощью шины или модификация образа жизни могут устранить симптомы. Компрессионные невропатии также могут быть вызваны системными расстройствами, такими как ревматоидный артрит, акромегалия или гипотиреоз.
Защемление мышцы плеча и руки
Периодически возникающее защемление мышцы плеча – это нарушение работоспособности связочного и сухожильного аппарата. В норме все мускулы верхней конечности работают в строго согласованном режиме. При расслаблении сгибателей функционируют разгибатели и наоборот.
Первичное защемление мышцы руки может происходить в моменты чрезмерного приложения усилий, напрмиер, для подъема тяжести. Происходит растяжение сухожилия или связки. В их структуре появляются микроскопические трещины, в них скапливается капиллярная кровь и начинается процесс асептического воспаления. В результате этого формируются фиброзные рубцы. Они рвутся при последующих травмах. При образовании рубца большой площади возникает нарушение работоспособности и появляется риск ущемления мышечной ткани.
Причинами защемления мышц верхней конечности могут быть:
- дегенерация суставной губы плечевого сочленения костей;
- изменение положения головки плечевой кости за счет дегенерации хрящевой синовиальной ткани;
- рубцовая деформация связочной и сухожильной ткани сустава;
- чрезмерные физические нагрузки;
- занятия тяжелой атлетикой;
- нарушение иннервации тканей (плечевой плексит, корешковый синдром при шейно-грудном остеохондрозе).
Основные симптомы: боль, невозможность совершать определённые движения, появление синяков и припухлости, пальпация чрезмерно напряженной защемленной мышцы.
Патофизиология
По своей природе поражение нерва может быть как ишемическим, так и механическим.
Повторяющиеся повреждения и травмы нерва могут привести к микрососудистым (ишемическим) изменениям, отеку, повреждению внешних слоев нерва (миелиновой оболочки), которые способствуют передаче нервных импульсов, и структурным изменениям мембран на уровне органелл (как в миелиновой оболочке, так и в аксоне нерва). Очаговая сегментарная демиелинизация в области компрессии является общей чертой компрессионных синдромов. Полное восстановление функции после хирургической декомпрессии связано с ремиелинизацией поврежденного нерва. Неполное восстановление происходит вследствие Валлеровой дегенерации аксонов и постоянных фиброзных изменений в нервно-мышечном соединении, которые могут препятствовать полной реиннервации и восстановлению функции.
Что произойдет, если «запустить» синдром лестничной мышцы
Самое опасное осложнение синдрома передней лестничной мышцы – тромбоз в системе подключичной артерии. Для лучшего понимания нужно сказать, что от левой и правой подключичной артерии отходят позвоночные артерии, от которых, в свою очередь, начинаются артерии головного мозга. Тромбоз в этой системе является по-настоящему смертельно опасным осложнением синдрома передней лестничной мышцы и требует немедленного хирургического вмешательства.
Вторым серьёзным осложнением — является парез (неполный паралич) и атрофия мышц кисти.
Ещё одним ярким и неприятным осложнением является нарушение биомеханики шеи и тела в целом. Этот момент немного сложен для понимания неспециалиста, но сейчас мы разберёмся и в нём. Итак. При длительном напряжении лестничных мышц происходит их укорочение. Это усиливает шейный лордоз и смещает голову вперед. Чтобы компенсировать равновесие и центр тяжести, мышцы задней части шеи вынуждены напрягаться и, соответственно, перегружаться. В скором времени, из-за перегрузки, в задних мышцах шеи будут формироваться вторичные болевые триггерные точки, и развиваться миофасциальный синдром. Далее, при отсутствии лечения, усиление шейного лордоза приведёт к компенсаторному искривлению позвоночника в грудном и поясничном отделах, ведь он вынужден искать равновесие. Искривление позвоночника нарушает распределение осевых нагрузок на межпозвонковые диски и, таким образом, открывает дорогу к формированию протрузий и грыж дисков не только в шее, но и в любом другом компенсаторно перегруженном месте позвоночника.
Миофасциальный синдром лестничной мышцы
Вот почему своевременное обращение к врачу, раннее выявление и правильное лечение позволяют избежать всех этих серьёзных осложнений синдрома передней лестничной мышцы.
Факторы риска
Некоторые факторы подвергают людей большему риску возникновения сдавления или защемления нерва. Эти факторы включают в себя:
- Предшествующий перелом или вывих в данной области.
- Рубцовая ткань и / или миофасциальное напряжение.
- Костные шпоры/ артрит.
- Гематома или отек.
- Кисты.
- Повторяющаяся или длительная активность, требующая многократного выполнения движений.
- Системные заболевания, такие как сахарный диабет.
Поскольку компрессионные невропатии настолько разнообразны по признакам, симптомам, причинам и местоположению, для врача крайне необходимо выполнять тщательный сбор анамнеза и проводить физическое обследование, чтобы исключить более серьезные состояния.
Что делать при защемлении мышцы: как снять и лечить
Первое, что делать при защемлении мышцы – прекратить оказывать физическую нагрузку. Затем нужно обратиться за медицинской помощью. Прикладывать холод при защемлении не рекомендуется, поскольку это может усугубить положение.
Перед тем, как снять защемление мышцы, нужно исключить разрыв и другие виды нарушения целостности. Сделать это может только опытный травматолог. После исключения нарушения целостности могут применяться методы мануального воздействия.
Некоторые способы того, как лечить защемление мышц, описаны далее. В нашей клинике мануальной терапии практикуется индивидуальный подход к каждому пациенту. Проводится мануальное исследование, ставится точный диагноз и после этого разрабатывается курс терапии.
Симптомы
Симптомы защемления нерва у разных людей могут отличаться. Часто они будут представлять собой локализованные или отраженные ощущения, распространяющиеся по ходу пораженного нерва. Наиболее распространенные симптомы включают:
- Локализованная или отраженная боль.
- Онемение, покалывание или ощущение «электрического тока».
- Парестезия.
- Жжение.
- Нарушение движения пораженной части тела.
- Слабость мышц.
- Сухая тонкая кожа (в случае хронического защемления двигательных и чувствительных нервов).
Осмотр
Визуальная оценка
Визуальный осмотр и пальпация всей верхней / нижней конечности, шейного или поясничного отделов позвоночника обязательны. Осмотр должен быть сосредоточен на асимметрии конечностей, мышечной атрофии или аномальной позе. Конечности также следует сравнивать по изменению температуры кожи и качества пульса в провокационных положениях.
Пальпация
Надавливая на область, в которой предположительно компримирован нерв, врач может воспроизвести симптомы пациента.
Верхняя конечность
При диагностике шейной радикулопатии или специфических синдромов защемления нерва могут быть полезны сенсомоторное тестирование и провокационные маневры, такие как знак Спурлинга, знак Тинеля, тест на сдавление срединного нерва (тесты натяжения нервов верхней конечности), тест Фалена и тест на сгибание локтя.
Нижняя конечность
Оценка состояния нижней конечности также должна включать детальное сенсомоторное тестирование периферической нервной системы нижней части спины и нижней конечности. Ниже приведены общие тесты на нервное натяжение, которые могут быть выполнены в клинике. Данные тесты могут провоцировать симптомы пациента или, в качестве альтернативы, такие симптомы, как покалывания или онемение.
- Тест подъема прямой ноги.
- Тест ссутуливания.
- Тест Томаса.
Анестетики и электронейромиографическое исследование
- Если ввести несколько миллилитров местного анестетика в область предполагаемого поражения нерва, то можно уменьшить или полностью устранить имеющиеся симптомы.
- Проведение электронейромиографии также может подтвердить поражение нерва. Однако нет единого мнения относительно «золотого стандарта» диагностики. Некоторые специалисты считают, что не существует идеальных методов диагностики (рентген, ультразвук, МРТ, сцинтиграфия), которые могли бы обнаружить защемление нерва.
- Важно также отметить, что нормальная ЭНМГ не исключает симптоматической компрессионной невропатии, особенно на ранних стадиях.
Защемление мышц спины и шеи
При защемлении мышц спины появляется характерна тянущая боль, мешающая совершать любые движения (повороты туловища, наклоны). При чрезмерном напряжении мышечного каркаса спины могут возникать проблемы с диффузным питание межпозвоночных дисков. В этом случае у пациента быстро развивается вторичная дорсопатия с нарушением функции нижних конечностей.
Защемление мышц спины и шеи часто сопровождает обострение остеохондроза, развитие грыжевого выпячивания пульпозного ядра межпозвоночного диска.
Как правило, защемление мышц шеи может сопровождаться миозитом и синдромом натяжения. Причиной заболевания могут стать:
- длительное нахождение в статичной позе (например, работа за компьютером);
- воздействие негативных факторов внешней среды (холод, горячий воздух, давление со стороны неправильно выбранной одежды);
- распространение инфекции и выделяемых патогенными микроорганизмами токсических веществ с током крови и лимфатической жидкости (наблюдается при тонзиллитах, ОРВИ, гриппе и ряде других заболеваний);
- травмы фасции, сухожилия или окружающих связок;
- смещение позвонка и корешковый синдром с компенсаторным перенапряжением мышц шеи;
- ретролистез и другие виды нестабильности положения тел позвонков.
При защемлении мышц шеи, воротниковой зоны и спины требуется срочная помощь мануального терапевта или остеопата. Убрать защемление можно с помощью методик остеопатии, массажа и рефлексотерапии. В некоторых случаях применяется физиотерапия, кинезиотерапия и тракционное вытяжение позвоночного столба.
Лечение
Лечение при защемлении нерва требует от врача учета множества переменных, специфичных для конкретного человека. Степень компримирования, локализация сдавления и текущая стадия процесса восстановления (острая, подострая или хроническая стадия) — все это должно учитываться.
Поскольку это состояние, как правило, не представляет угрозы для жизни, важно продолжать двигаться. Физиотерапевт или медицинский работник может подсказать, каких упражнений и движений следует избегать, чтобы предотвратить дальнейшее раздражение нерва. Клиницису следует начинать с нехирургических методов лечения, а также рассмотреть возможность хирургического вмешательства, если консервативные подходы оказались неэффективны.
Нехирургическое лечение
- Для устранения основных механизмов, вызывающих нервное раздражение важны постуральная и биомеханическая коррекция. Специалист также должен быть осведомлен о имеющихся паттернах движения, которые могут вызывать трение нерва или его защемление окружающими тканями.
- Врач может рассмотреть возможность использования нестероидных противовоспалительных препаратов, таких как Ибупрофен или Напроксен, чтобы помочь уменьшить отек вокруг нерва. Хотя стероиды, такие как Кортизон, являются очень эффективными противовоспалительными препаратами, их инъекции обычно не используются, потому что существует риск повреждения нерва, связанных с их применением.
- Также необходимо рассмотреть варианты ортезирования или шинирования, поскольку это позволяет дать отдых пораженному нерву.
- Также можно рассмотреть вариант упражнений для увеличения скольжения нерва, если он находится в соответствующей фазе заживления (данный тип упражнений не используется во время острой фазы).
Хирургическое лечение
Хирургическое вмешательство следует рассматривать как последний вариант при синдроме защемления нерва, т.к. оно может повлечь за собой длительное восстановительное лечение. Опять же, из-за вариабельности, которая существует при этом типе патологии, лучше всего проконсультироваться с врачом или нейрохирургом для получения наилучших вариантов для пациента. Лечение может включать в себя более простую процедуру, такую как локальный артроскопический дебридмент, или более сложную операцию, такую как невральная декомпрессия.
Защемление мышц ноги и бедер
Защемление мышц ноги возникает у спортсменов и лиц, занятых физическим тяжелым трудом. Часто поражается четырехглавая мышца (quadriceps femoris), состоящая из четырёх пучков и являющаяся квадрицепсом. Отвечает за разгибание верхней конечности в колене и приведение бедра к передней брюшной стенке.
Может ущемляться широкая латеральная бедренная мышца (m. vastus lateralis), формирующая боковую округлость в верхней части нижней конечности.
Наиболее крупная из всех мышц бёдер. Плоская одноперистая мышца, от которой зависит округлость боковой части бедра. Имеет три крепления с помощью сухожилий – к верхнему концу бедренной кости, мыщелку большеберцовой кости и надколеннику. Защищена широкой фасцией бедра, которая при рубцовой деформации в результате многочисленных травматических воздействий может становиться причиной защемления.
При защемлении мышцы ноги могут поражаться промежуточная и широкая, портняжная, двуглавая, полусухожильная и другие виды мышц.