Простейший одноклеточный организм — неглерия Фоулера обычно проживает в пресных водоемах с теплой водой. Во время купания этот паразит может проникнуть в организм человека через носовую полость, далее по обонятельному каналу попадает в область головного мозга. В итоге этот организм вызывает такую редкую, но очень опасную патологию, как амебный менингоэнцефалит.
Во время этого патологического процесса наблюдается поражение нервных клеток, некроз мозговых оболочек, а также отек и гипертермия головного мозга. В итоге возникает образование гнойного экссудата вокруг луковиц. Обычно это заболевание имеет неблагоприятный прогноз, который часто сопровождается летальным исходом. У каждого человека проявляются разные симптомы, их интенсивность и выраженность зависит от степени поражения нервной системы. Поэтому обязательно нужно знать основные причины и симптомы этого заболевания, чтобы не заразиться этой страшной патологией.
Так выглядят амебы
Содержание
Определение и общие сведения [ править ]
Источник инвазии – контаминированные амебами вода, почва и др. Человек заражается контактно-бытовым, водным и пищевым путями.
Заболеваемость спорадическая, заражение возможно во все сезоны года.
Этиология и патогенез [ править ]
Акантамебы – свободноживущие простейшие. Для человека патогенны 6 видов амеб рода Acanthamoeba: Acanthamoeba astronyxis и Acanthamoeba palestinensis – поражают ЦНС, Acanthamoeba hatchetti – глаза, Acanthamoeba polyphaga, Acanthamoeba culbertsoni и Acanthamoeba Castellanii – ЦНС и глаза. Некоторые из них поражают кожу.
Попадая в организм человека, акантамебы способны переходить к паразитизму и заканчивать в организме хозяина свой цикл развития, образуя цисты.
В головной мозг амебы заносятся гематогенным путем из первичных поражений роговицы глаза или дыхательных путей.
Часто акантамебы обнаруживают в мазках из носоглотки и в фекалиях здоровых людей. У лиц с иммунодефицитными состояниями, особенно при ВИЧ-инфекции, акантамебиаз проявляется в манифестной форме (оппортунистическая инвазия).
Клинические проявления [ править ]
Чаще развиваются акантамебный кератит и поражения кожи. Гранулематозный амебный энцефалит регистрируют редко.
возникает при попадании в конъюнктивальную полость капель воды с амебами или их цистами, у людей, которые пользуются мягкими контактными линзами и не соблюдают гигиенических правил ухода за ними.
В центральной части роговицы появляется вялотекущий поверхностный, а затем глубокий (стромальный) инфильтрат в форме кольца или овала с чистым или относительно чистым центром. Заболевание развивается медленно, в течение недель и даже месяцев.
Возможны осложнения: иридоциклит с гипопионом (скоплением гноя в передней камере глаза), при прогрессировании процесса – перфорация роговицы.
Акантамебные поражения кожи
могут быть первичными или вторичными, развивающимися вслед за поражением ЦНС.
Первично кожа поражается при попадании амебы или цист на открытые ранки кожи с загрязненной водой или контактно-бытовым путем.
На коже лица, спины, груди, верхних и нижних конечностей появляются серо-черные пятна диаметром 3 см, одиночные или множественные папулы и узелки диаметром 0,5-1 см. На месте пятен и узлов образуются язвы, которые покрываются струпом.
При исследовании биоптата отмечают фиброз клетчатки с воспалительным инфильтратом, обнаруживают толстостенные цисты амеб сферической формы.
При длительном течении заболевания возможно формирование амебных абсцессов в мышцах, лимфатических узлах, легких, печени и других внутренних органах.
Гранулематозный акантамебный энцефалит
регистрируют крайне редко.
Клиническая картина и характер заболевания определяются:
• локализацией очагов поражения в мозге и поражением вещества различных отделов мозга, мягкой и паутинной оболочек, базальных ганглиев;
• резистентностью организма: при сохраненной резистентности организма преобладает гранулематозный процесс, при иммунодефицитных состояниях – некротический.
Инкубационный период составляет от нескольких недель до нескольких месяцев.
В начальном периоде болезни отмечают:
• головные боли, сонливость, судороги;
• гемипарезы, очаговые симптомы поражения тех или иных отделов мозга;
• иногда нарушения конвергенции;
• часто непостоянную лихорадку с подъемом температуры тела до 38 °C. Заболевание постепенно прогрессирует, наступают коматозное состояние, летальный исход.
Акантамебиаз: Диагностика [ править ]
При патологоанатомическом исследовании отмечают отек полушарий мозга, очаги размягчения с экссудатом на поверхности коры и утолщение мягких оболочек. На разрезах в большинстве участков мозга находят множественные очаги размягчения с геморрагическим некрозом диаметром 1,5-6,5 см. В некротических массах обнаруживают трофозоиты и цисты акантамеб.
Для диагностики акантамебного кератита
используют:
• микроскопическое исследование слезно-мейбомиевой жидкости, смывов и соскобов из язв роговицы и склеры (при слабом освещении или с помощью фазового контраста);
• биопробы с заражением лабораторных животных.
Диагностика акантамебного поражения кожи основана на обнаружения амеб и их цист в нативных и окрашенных препаратах, приготовленных из субстрата инфильтратов и биоптатов пораженных тканей.
Методы диагностики акантамебного энцефалита
:
• исследование нативных препаратов СМЖ, в которых определяют подвижные трофозоиты, окрашенные по Гимзе-Райту; трофозоиты и цисты окрашиваются в пурпурный цвет;
• культуральный метод с посевом СМЖ на среду Кульберстона. Дифференциальную диагностику при акантамебных поражениях глаз, мозга и кожи проводят с кератитами, энцефалитами и дерматозами другой этиологии.
Дифференциальный диагноз [ править ]
Акантамебиаз: Лечение [ править ]
• отказ от контактных линз;
• Неомицин/полимиксин B/дексаметазон или Грамицидин С/Дексаметазон/Фрамицетин в виде капель 6-12 раз в день или в форме мази 3-4 раза в сутки; в комбинации с каплями мазь используют однократно на ночь;
• каплями растворов гентамицина 0,3%, тобрамицина 0,3%, тетрациклина 1%;
Несмотря на медикаментозное лечение, иногда выполняют кератопластику.
Лечение акантамебного поражения кожи:
• антибиотиками из группы аминогликозидов (гентамицином);
Лечение амебного менингоэнцефалита эффективно лишь при ранней его диагностике, что удается крайне редко. Известны только 3 случая излечения гранулематозного акантамебного энцефалита.
Основной препарат – амфотерицин В внутривенно капельно или в спинномозговой канал: в первые сутки – по 0,1-0,2 мг/кг, во вторые – по 0,25-0,5 мг/кг, в последующие – по 0,8-1,0 мг/кг массы тела ежедневно, после достижения эффекта – через день.
Одновременно назначают ко-тримоксазол, антибиотики из группы аминогликозидов.
Применяют хлорамфеникол (левомицетин) внутрь: взрослым и детям старше 14 лет – по 1,5-3,0 г (до 4 г в сутки) на 2-4 приема; детям 1 года и старше – по 50-100 мг/кг в сутки в 4 приема; парентерально (внутримышечно или внутривенно): взрослым – по 50-100 мг/кг в сутки на 4 введения; детям старше 14 лет – по 50-75 мг/кг в сутки на 4 введения; детям от 2 нед до 2 мес – по 25 мг/кг в сутки на 2 введения; от 2 мес до 1 года – по 50 мг/кг массы тела в сутки на 3-4 введения.
Профилактические меры
Эта патология считается опасной и очень страшной, поэтому стоит заранее обезопасить себя от заражения этой болезнью. В этом случае стоит запомнить несколько важных рекомендаций, которые помогут избежать заражения амебным менингоэнцефалитом:
- стоит воздержаться от купания в теплых стоячих водоемах, особенно с грязной водой, которые не подлежат санитарному контролю;
- лучше во время ныряния защищать нос – для этого его можно зажать руками или надеть на него специальную прищепку;
- если предстоит работа в саду или в огороде с влажной землей, то налицо нужно надеть маску, а на руки перчатки;
- после работ с влажной почвой обязательно нужно очищать руки и хорошо промывать также нужно вычищать всю грязь из-под ногтей;
- следить за гигиеной детей, не позволять им ковырять в носу грязными пальцами;
- стоит учитывать, что цисты амеб обладают повышенной живучестью, поэтому обязательно периодически нужно очищать увлажнители кондиционеров;
- пить следует только кипяченую воду.
Зажимы для носа
Заражение амебным менингоэнцефалитом может затронуть абсолютно каждого. По этой причине важно соблюдать профилактические рекомендации. Эти правила помогут не только предотвратить заражение, но и обезопасить от неприятных последствий, которые могут возникнуть при этой патологии. Даже если человеку и удастся вылечиться, то он все равно может остаться на всю жизнь инвалидом. Для того чтобы этого не произошло стоит внимательно следить за тем где вы купаетесь летом обязательно нужно применять защитные средства при работе с землей, а также выполнять регулярные уборки дома и проводить чистку кондиционера.
Гранулематозный амебный энцефалит
Грануломатозный амебный энцефалит
(ГАмЭ) — протозойное заболевание, характеризующееся прогрессирующим грануломатозно-деструктивным поражением головного мозга, возникающее преимущественно у иммунокомпрометированных людей вследствие инвазии свободноживущими амебами рода Acanthamoeba viBalamuthia mandrillaris.
В. mandrillaris
были впервые выделены из воды природных водоемов в районе Телса (Оклахома.США). Первые случаи ГАмЭ, вызванного этими амебами, описаны в 1990 г. G.S. Visvesvara и A.J. Martinez. ГАмЭ акантамебной природы впервые описаны в1995 г, J.P. Sison и сотр., Lowichik и J.D. Siegel среди умственно отсталых лиц в США.
Возбудители
— свободноживущие амебы рода Acanthamoeba: A.castellanii, A, culbertsoni, A.healyi (A.astronyxis), A. polyphaga, A. palestinensis, A. hatehetti, A.rhysodes, A. divionesis, а также Balamuthia mandrillaris, относятся к подпорядку Acanthopodina порядку Amoeba. Вегетативная стадия (трофозоит) Acanthamoeba имеет размеры 14-40 мкм, содержит 1 ядро с ядрышком, на плазматической мембране имеются тонкие гребешки. Цисты, диаметром 12-16 мкм, заключены в двойную оболочку с двумя порами.
Трофозоит
Balamuthia mandrillaris имеет размеры около 30 (12-60) мкм, содержит 1 ядро. Цисты, диаметром 15 (6-30) мкм, имеют трехслойную оболочку. Акантамебы являются аэробами, размножаются при температуре 25-35 °С.
В естественных условиях
Acanthamoeba и В.mandrillaris обитают в воде, почве и в воздухе в различных регионах мира. Простейшие часто выявляются в носоглотке здоровых людей. Обнаружение
серопозитивных
результатов у населения различных регионов свидетельствует о широком распространении простейших.
Возбудители проникают в организм
человека через кожу и слизистые оболочки при купании в открытых водоемах или при контакте с почвой. Наибольшей восприимчивостью к инвазии обладают умственно отсталые или психически больные лица, а также иммунокомпрометированные люди — больные сахарным диабетом, ВИЧ/СПИД, внутривенные потребители психоактивных веществ, хронические алкоголики, реципиенты трансплантатов костного мозга и других тканей, вольные, получающие противоопухолевые и иммуносупрессивные препараты. В редких случаях наблюдаются заболевания иммунокомпетентных лиц.
Инвазия
распространена повсеместно. Случаи амебного энцефалита описаны в центральных и южных регионах США, в Центральной Америке, Южной Австралии, Новой Зеландии, странах Европы, Африки. Описано менее 200 верифицированных случаев
заболеваний
, вызванных акантамебами и около 70 заболеваний, вызванных В. mandrillaris, из них почти половина — в США.
В месте внедрения Acanthamoeba
нередко возникают торпидно развивающиеся воспалительные очаги (язвенные поражения кожи, синуситы, пневмония). Это позволяет предположить возможность гематогенной диссеминации простейших с их внедрением в головной мозг и другие органы (легкие, лимфатические узлы, кожу идр.).Наибольшие повреждения развиваются в головном мозге. В среднем мозге, стволе и в мозжечке образуются очаги грануломатозного воспаления, в которых обнаруживаются многоядерные клетки, скопление лимфоцитов, макрофагов. Вокруг гранулой определяются участки некроза ткани мозга. В периваскулярном пространстве выявляются трофозоиты и цисты амеб, что косвенно подтверждает гематогенное распространение возбудителей в ткани мозга.
При макроскопическом изучении определяется
выраженный отек головного мозга, кровоизлияния в ткань мозга и мозговые оболочки, ущемление мозжечка. В генезе клеточных поражений большая роль отводится эффекту паразитарных протеаз и других цитолитических факторов и накоплению в цитоплазме клеток свободного кальция.
Инвазия В. mandhllaris
развивается как среди иммунокомпрометированных, так и иммунокомпетентных лиц. В месте внедрения амеб часто формируются первичные воспалительные очаги, обеспечивающие в дальнейшем гематогенную диссеминацию паразитов. В ткани головного мозга возникают очаги подострого грануломатозного воспаления, в которых обнаруживаются скопления макрофагов, лимфоцитов, плазмоцитов, гигантских многоядерных клеток. Характерен ангиит с периваскулярной локализацией трофозоитов и цист. В процесс вовлекаются участки мозговых оболочек, прилегающие к очагу воспаления в ткани мозга.
– Вернуться в оглавление раздела “
Микробиология.”
Менингоэнцефалит: симптомы у взрослых
Клиническая картина состоит из общеинфекционных, менингеальных, очаговых и ликворно-гипертензионных симптомов. Наиболее типичными симптомами являются:
- Повышение температуры тела;
- Общее недомогание;
- Отсутствие аппетита;
- Высыпания на кожных покровах;
- Ликворная гипертензия (сильная головная боль, тошнота, рвота, не приносящая облегчения);
- Расстройство сознания (сонливость\ возбуждение, нарушение ориентации в месте и пространстве, возможно кома);
- Менингеальный синдром (повышенная чувствительность на свет, звук, прикосновениям, гипертонус задних мышц шеи, мышц-сгибателей конечностей, судороги, сильная головная боль);
- Гемипарезы (неполный паралич);
- Сенсомоторная афазия (утрата речи);
- Гиперкинезы (непроизвольные движения);
- Мозжечковый синдром (расстройство координации движения);
- Вестибулярная атаксия (нарушение походки и координации);
- Когнитивные нарушения (снижение умственной деятельности, памяти);
- Глазодвигательные и зрительные расстройства (при поражениях черепно-мозговых нервов) – двоение, косоглазие, ограничение подвижности и т.д.;
- Перекос лица, опущение век;
- Снижение слуха;
- Нарушения глотания;
- Дизартрия (нарушение речевого аппарата).
Свободноживущие патогенные амебы
Свободноживущие амебы – простейшие, которые обитают в почве или воде и не нуждаются в хозяевах.
Они редко вызывают болезнь, в отличие от паразитической амебы Entamoeba histolytica, которая является частой причиной кишечной инфекции. Патогенные свободно живущие амебы относятся к родам Naegleria, Acanthamoeba и Balamuthia.
Они могут вызывать:
- Первичный амебный менингоэнцефалит.
- Гранулематозный амебный энцефалит.
- Амебный кератит.
Acanthamoeba может также вызывать поражения кожи.
Особенности диагностики
Поскольку эта патология довольно опасная и летальный исход больного может произойти практически в любой момент, важно провести диагностирование этого заболевания сразу после появления первых симптомов.
Особенности обследования на первичной стадии амебного менингита:
- для выявления первичного амебного менингоэнцефалита выполняется бактериоскопия жидкости в спинном мозге и посев крови бактериологического типа;
- если у больного имеется эта патология, то у него в ликворе будет обнаружен повышенный уровень содержания эритроцитов, белка, лейкоцитов, а также будет отмечаться сниженная концентрация глюкозы;
- обязательно проводится микроскопическая диагностика жидкости, при которой определяется присутствие подвижных микроорганизмов.
Во время амебного менингита наибольшее поражение приходится на серое вещество головного мозга. А также наблюдается некроз нервных тканей, вокруг артерий может присутствовать большое количество вегетативных форм паразитов.
Основными зонами поражения могут быть область промежуточного мозга и ее периферия или же задняя черепная ямка, которая располагается в зоне ствола головного мозга.
Дополнительно при диагностировании проводится люмбальная пункция. Обычно во время этого анализа отмечается повышенное давление спинномозговой жидкости. Жидкость может обладать геморрагической структурой с выраженным нейтрофильным плеоцидозом.
Во время сбора информации при проведении анамнеза обязательно нужно сообщить врачу были ли недавние купания в водоемах. Если больные имеют иммунодефицит, то поражение может затронуть область легких и кожу.
Однако в большинстве случаев точный диагноз обычно устанавливается уже после смерти больного.
Гранулематозный амебный энцефалит
Гранулематозный амебный энцефалит характеризуется подострым течением и вызывается свободноживущими амебами рода Acanthamoeba и Balamuthia чаще у истощенных лиц и лиц с ослабленным иммунитетом. Обычно заканчивается летальным иисходом.
Acanthamoeba sp. и Balamuthia mandrillaris присутствуют в воде, почве и пыли по всему миру. Заражение людей весьма вероятно, но инфекция редка. Инфекция ЦНС, вызываемая Acanthamoeba, встречается у людей с почти полностью ослабленным иммунитетом или истощенных пациентов, но В. mandrillaris могут также заразить здоровых хозяев. Считается, что путь проникновения – кожа или нижние респираторные пути, с последующим гематогенным распространением в ЦНС.
Начало внезапное, часто с фокальными неврологическими проявлениями. Нарушение умственной деятельности, приступы судорог и головная боль – распространенное явление. В. mandrillaris может также вызвать поражения кожи. Выживание очень маловероятно (и только среди иммунокомпетентных пациентов); смерть происходит между 7 и 120 днями после начала заболевания (в среднем 39 дней).
Диагноз часто ставят после смерти. Проводят КТ и обычные тесты ЦСЖ, но они не специфичны. КТ может показать множественные не увеличивающиеся прозрачные области; в ЦСЖ – повышенное число белых телец крови (преобладают лимфоциты), но трофозоиты замечаются редко. Видимые поражения кожи часто содержат амебы и должны быть подвергнуты биопсии; если возбудители обнаружены, то они должны быть подвергнуты тест-культуре и проверены на чувствительность к препаратам. Биопсия головного мозга часто положительна.
Некоторые пациенты с гранулематозным энцефалитом Acanthamoeba реагировали на сочетания лекарств, которые могут включать пентамидин; сульфадиазин или триметоприм; сульфаметоксазол; флуцитозин; флуконазол, кетоконазол, итраконазол или вориконазол; амфотерицин В и другие препараты. Инфекции кожи, вызванные Acanthamoeba sp., обычно лечат теми же самыми препаратами и хирургической санацией.
В. mandrillaris лечили комбинацией пентамидин, флуцитозин, флуконазол и сульфадиазин плюс или азитромицин, или кларитромицин, вместе с хирургической резекцией.
Симптомы
Возникать амебный менингоэнцефалит может и у людей с отличным здоровьем. Заразиться этой страшной патологией может практически каждый, и взрослый, и ребенок. Инкубационный период — от 2 до 10 суток.
Обычно амебный менингит проявляется уже через 7 дней после заражения, в этот период могут отмечаться следующие признаки:
- Болевые ощущения в области горла.
- Может появиться сухой кашель.
- Проблемы с обонянием.
- Появление рвоты, которая не приносит облегчения.
- Мигрень.
- Может отмечаться повышенная степень возбудимости.
- Высокая температура тела.
Данные симптомы обычно проявляются и при других заболеваниях, поэтому эту патологию можно легко не заметить или списать на другую болезнь. По этой причине обследование амебного менингита на начальной стадии достаточно затруднено. Больные могут думать что это простое простудное заболевание, по этой причине они могут длительное время не приходить к врачу для проведения диагностирования. Уже через 10 дней могут отмечаться следующие расстройства с неврологическим характером:
- усиление тонуса мышечных волокон в области затылка;
- возникновение судорог;
- проблемы с сознанием;
- проявление зрительных галлюцинаций;
- эпилептические приступы;
- возникновение слепоты;
- проблемы со слухом, может возникнуть полная глухота;
- состояние комы.
Амеба в приближенном состоянии
В дальнейший период возбудитель заболевания – амеба неглерия начинает активно развиваться и размножаться. В процессе своей жизнедеятельности она быстро поедает клетки мозга, по этой причине если своевременно не будет проведено лечение, то это может привести к летальному итогу. Стоит отметить, что процент смертности от этой патологии очень высокая, пациентов не удается спасти в 90% случаев. Главная причина повышенной смертности состоит в том, что этот недуг достаточно сложно диагностировать, потому что клинические признаки похожи на проявления менингита бактериального типа. Часто смерть наступает уже на 3–7 сутки после возникновения первых признаков этого заболевания.
Амебный кератит
Амебный кератит – инфекция роговицы, вызываемая Acanthamoeba sp., как правило, встречается у тех, кто носит контактные линзы.
Acanthamoeba sp. может вызвать хронический и прогрессирующий кератит у нормального хозяина. Главный фактор риска (85% случаев) – использование контактных линз, особенно если в линзах купаются или если используется неперильный раствор для линз. Некоторые инфекции являются результатом повреждения роговицы.
Поражения типично очень болезненны и дают ощущение наличия инородного тела. Первоначально у поражений отмечается древовидный внешний вид, напоминающий кератит герпеса простого. Позже появляются неоднородные стромальные инфильтраты и иногда характерное поражение в форме кольца. Обычно есть предшествующий увеит. Зрение ухудшается.
Диагноз подтверждается анализом соскобов с роговицы окрашиванием по Гимза или трехцветным окрашиванием и тест-культурой на специальных средах. Анализ на вирус тест-культурой делают, если предполагают герпес.
Менингит — это воспаление или инфекция мозговых оболочек и спинномозговой жидкости (ликвора). Мозговые оболочки представляют собой три слоя защитной ткани, окружающей головной и спинной мозг. Ликвор — это особая жидкость между слоями мозговых оболочек, которая питает мозг.
По данным Всемирной организации здравоохранения (ВОЗ), заболеваемость менингитом в мире составляет примерно 82 миллиона случаев в год. По оценкам Центров по контролю и профилактике заболеваний (CDC), ежегодно во всем мире происходит более 1,2 миллиона случаев бактериального менингита.
Симптомы менингита
Менингит обычно вызывает неспецифические симптомы, но иногда он может вызывать очаговые неврологические симптомы (те, которые влияют на определенную функцию или часть тела).
Общие симптомы менингита включают:
- Лихорадка
- Головные боли
- Жесткая шея
- Усталость и вялость
- Светобоязнь (чувство дискомфорта при взгляде на свет)
- Тошнота и рвота
- Головокружение
- Боль в спине
- Путаница сознания
- Сонливость или проблемы с пробуждением ото сна
- Петехиальная сыпь, которая выглядит как скопления крошечных пурпурных точек на коже, может возникнуть при бактериальном менингите, особенно при менингококковом менингите.
Признаки менингита у детей включают плач, суетливость, потерю аппетита, рвоту, чрезмерный сон, снижение бдительности и снижение физической активности. Передний родничок может выпячиваться.
Реже менингит может вызывать симптомы, указывающие на поражение мозга, в том числе:
- Слабость лица, рук или ног или сенсорные изменения на одной стороне тела
- Изменения в зрении
- Потеря слуха
- Судороги
Как правило, вирусный менингит и неинфекционный менингит вызывают легкие или умеренные генерализованные симптомы, которые могут прогрессировать до тяжелых признаков и осложнений.
Бактериальный менингит может вызвать быстрое ухудшение генерализованных или очаговых симптомов с высоким риском осложнений. Грибковый, паразитарный и амебный менингит не являются распространенными и могут вызывать очаговые симптомы и/или судороги.
Осложнения после менингита
Если менингит не лечить должным образом, он может привести к тяжелому острому заболеванию, которое требует интенсивного лечения. А иногда менингит приводит к долгосрочным проблемам, таким как постоянная потеря слуха или когнитивный дефицит.
Виды менингита
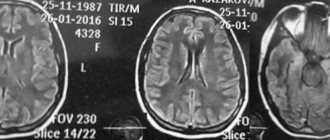
Существует несколько видов инфекционного и неинфекционного менингита. У них разные факторы риска, ожидаемые результаты, лечение и осложнения. Менингит может быть диагностирован на основе симптомов и физического обследования, а исследования изображений головного мозга могут показать признаки воспаления мозговых оболочек.
Конкретный тип менингита и инфекционного организма можно определить с помощью люмбальной пункции (ЛП), которая является инвазивным тестом.
- Вирусный менингит
Вирусный менингит является наиболее распространенным типом менингита. Он может быть вызван вирусами, которые обычно заразны в сообществе, включая энтеровирус, вирус паротита, вирус простого герпеса, вирус ветряной оспы (который обычно вызывает ветряную оспу), вирус Эпштейна-Барр и вирус Западного Нила.
Вирусный менингит может развиться как осложнение инфекции любым из этих вирусов, хотя большинство людей, которые заражаются ими, этого не делают.
Вирусный менингит может развиться у любого человека, но чаще встречается у детей. Иногда это диагностируется клинически, без люмбальной пункции. Люди со здоровой иммунной системой обычно быстро выздоравливают от вирусного менингита, но он может вызвать осложнения, особенно у людей с иммунными проблемами.
Люди, у которых менингит вызван вирусом, могут передавать вирус другим, но эти люди вряд ли в результате заболеют менингитом.
- Бактериальный менингит
Бактериальный менингит является вторым по распространенности типом инфекционного менингита, и он может быть опасным. Наиболее распространенными причинами являются пневмония стрептококка, Neisseria meningitidis, Haemophilus influenzae, Listeria monocytogenes и стрептококк группы В.2 Эти организмы распространены в окружающей среде и являются заразными.
Менингококковый менингит, вызванный N. meningitidis, особенно связан со вспышками среди групп людей, живущих в тесных помещениях, таких как общежития или двухъярусные комнаты. Симптомы могут быстро прогрессировать, лечение должно быть направлено на инфекционный организм.
Как правило, бактерии идентифицируются с люмбальной пункцией.
Бактериальный менингит может развиться у любого человека, но чаще встречается у людей с ослабленной иммунной системой, перенесших операцию на головном мозге или травму головы.
- Грибковый менингит
Грибковый менингит не является распространенным заболеванием, слабая иммунная система является ведущим фактором риска.
Грибковый менингит может быть вызван кандидой (которая обычно присутствует на коже), криптококком, гистоплазмой, бластомицетами и кокцидиодами. Организмы, которые могут вызвать грибковый менингит, широко распространены в сообществе. С ними часто вступают в контакт, но обычно они не вызывают инфекций у здоровых людей.
- Паразитарный менингит
Паразиты могут вторгаться в организм, подвергаясь воздействию из-за загрязнения пищей, которая не полностью приготовлена, или из окружающей среды.
По данным CDC, наиболее распространенными паразитами, вызывающими менингит, являются Angiostrongylus cantonensis, Baylisascaris procyonis и Gnathostoma spinigerum.
Паразитарная инфекция может вызвать воспаление мозга, а также может выглядеть как масса или нарост в мозге. Паразиты могут размножаться после вторжения в организм, или умереть и остаться в организме, продолжая производить массовый эффект в мозге. Его обрабатывают противомикробными препаратами, и организм может быть удален хирургическим путем.
- Амебный менингит
Амебный менингит встречается очень редко. Амеба — это тип одноклеточного организма, который обычно живет в пресной воде, озерах, реках, почве или загрязненной канализационной воде. Организмы, которые могут вызывать амебный менингит, включают виды Naegleria fowleri и Acanthamoeba.
Поскольку это заболевание встречается редко, его может быть нелегко распознать, и исследования изображений головного мозга могут выявить характер воспаления. Амебный менингит часто описывается как менингоэнцефалит, потому что инфекция и воспаление влияют на мозг в дополнение к мозговым оболочкам.
Симптомы могут прогрессировать, и могут возникнуть осложнения, если состояние ухудшится.
Лечение может включать комбинацию противомикробных препаратов, которые обычно используются для лечения грибковых инфекций, а также хирургическое лечение давления жидкости в головном мозге и вокруг него.
- Неинфекционный менингит
Воспаление мозговых оболочек и ликвора может протекать без инфекции. Иногда называемый асептическим менингитом, это может произойти из-за аутоиммунных заболеваний, таких как волчанка, саркоидоз или ревматоидный артрит. Не у всех, у кого есть эти аутоиммунные заболевания, разовьется ассоциированный менингит. Когда это происходит, менингит, вызванный аутоиммунным заболеванием, как правило, встречается нечасто и может вызвать усталость, проблемы с концентрацией внимания или путаницу сознания.
Неинфекционный менингит также может возникнуть в результате приема лекарств или облучения головного мозга, которое используется для лечения рака. Рак является более серьезной причиной неинфекционного менингита. Это может привести к лептоменингеальному карциноматозу, который представляет собой распространение раковых клеток по всей оболочке, окружающей головной и спинной мозг. Это осложнение рака можно лечить с помощью интратекальной химиотерапии, которая вводится в ликвор.
Факторы риска
Менингит может затронуть любого человека, но определенные факторы риска могут сделать его более вероятным.
- Неинфекционный менингит чаще встречается у людей с сопутствующими заболеваниями, такими как саркоидоз.
- Наличие слабой иммунной системы, например, из-за ВИЧ-инфекции или иммуносупрессивной терапии, является основным фактором риска инфекционного менингита. Иммуносупрессивные методы лечения, такие как стероиды и более целевые препараты, часто назначаются для предотвращения отторжения органов у людей, перенесших трансплантацию органов, или они могут быть назначены для лечения хронических воспалительных или аутоиммунных заболеваний. Химиотерапевтические препараты, используемые для лечения рака, также вызывают иммуносупрессию.
Осложнения менингита более вероятны, если это состояние не лечится. Кроме того, наличие ослабленной иммунной системы может предрасполагать кого-то к обострению менингита с повышенным риском долгосрочных последствий.
Профилактика менингита
Существует несколько способов профилактики менингита, и наиболее устоявшейся профилактической стратегией является вакцинация.
Это заболевание чаще встречается в тех районах мира, где уровень вакцинации низок. Вакцины, которые могут предотвратить менингит, включают вакцины, которые защищают от:
- Пневмококк
- Ветряная оспа
- Haemophilus influenzae
- Корь
- Свинка
- Neisseria meningitidis
Вакцины против N. meningitidis специально направлены на профилактику менингита:
- Менингококковая конъюгированная вакцина MenACWY (Menactra или Menveo) рекомендуется для всех в возрасте от 11 до 12 лет, с усилителем в возрасте 16 лет, а также для любых детей или взрослых, которые имеют больший риск менингококковых заболеваний. Эта вакцина защищает от четырех серогрупп бактерий.
- Менингококковая вакцина MenB серогруппы В (Bexsero или Trumenba) рекомендуется подросткам и молодым взрослым (особенно в возрасте от 16 до 18 лет), а также всем в возрасте 10 лет и старше, у кого повышен риск менингококковой инфекции. Она вводится в дополнение к вакцине против угрозы, чтобы добавить защиту серогруппе В.
Даже при вакцинации возможно развитие этого заболевания. Предотвращение инфекции важно для вашего общего здоровья и может снизить риск заболеть менингитов.
Стратегии профилактики менингита включают:
- Мытье рук, особенно перед едой и после посещения туалета
- Избегание контакта с людьми, у которых есть инфекция (даже если инфекция не является менингитом)
- Поддержание здоровья иммунной системы путем достаточного сна, употребления свежей пищи и поддержания активности
Лечение
- Санация роговицы.
- По необходимости пропамидин плюс бикванид.
- Возможно, системный флуконазол или итраконазол.
Ранняя, поверхностная инфекция лучше поддается лечению. Инкапсулированная стадия жизненного цикла, как правило, вызывает серьезные затруднения влечении.
Эпителиальные поражения обрабатываются и назначается медикаментозное лечение. Пропамидин изетионат 0,1% плюс либо полигексамителен бигуанидин, либо бигуанидин хлоргексидин в каплях часто являются препаратами выбора на начальном этапе; в течение первых 3 дней препараты дают каждые 1-2 ч. Другие лекарства, которые могут использоваться, включают аминогликозиды, гексамидин деизитионат, миконазол и неоспорин.
Системное лечение флуконазолом или итраконазолом также использовалось, особенно на пациентах с предшествующим увеитом или поражением склеры. Раннее выявление и лечение избавили от необходимости проводить кератопластику в большинстве случаев, но она остается методом выбора, когда фармакологическая терапия терпит неудачу. Интенсивное лечение проводится в течение первого месяца; затем дозировка препарата уменьшается по мере уменьшения выраженности клинических признаков, но часто продолжается до 6-12 мес. Рецидив возможен, если лечение преждевременно прервано.
Лечение болезни
Следует помнить, что амебный менингит как выявить, так и лечить сложно.
В большинстве случаев больные, зараженные неглериями, умирали. Лечение амебоцидными препаратами неэффективно. Однако амебы чувствительны к «Амфотерицину В» (при необходимости его вводят прямо в желудочки головного мозга), «Миконазолу», «Рифампицину», «Тетрациклину». Положительный эффект дали препараты группы «Артемизинина В». Можно применять иммунную антинеглерийную сыворотку или моноклональные антитела. Следует помнить, что болезнь развивается стремительно (счет на часы), потому лечение должно проходить только в стационаре под контролем врача.
В домашних условиях заболевание не лечится. Не следует заниматься самолечением или применять народные средства. Если пациенту удалось выжить, его перевели на амбулаторное лечение, необходимо соблюдать такие рекомендации:
- обильное питье и качественное питание;
- полумрак в помещении;
- прием витаминов;
- постельный режим;
- физиотерапевтические процедуры.