Симптомы и признаки
Часто данную патологию называют и синдромом, и симптомом. Оба наименования применимы, ведь симптом может быть не один. В лечебных учреждениях при постановке диагноза малышам его обозначают как симптом. Симптом заходящего солнца у новорожденных нередко также называют синдромом Грефе.
Это официальный термин. Его используют медики, наблюдая у ребенка или у взрослого пациента характерные симптомы. В настоящее время синдром Грефе называется гидроцефальным, он относится к неврологической патологии. При синдроме Грефе дегенерируют нервные клетки.
Обычно у таких малышей неподвижны глаза, они часто опрокидывают голову назад. Основным признаком патологии является белая полоска склеры, находящаяся между радужкой и верхним веком. Ее легко заметить, когда ребенок опускает взгляд вниз. Нередко этот признак является единственным.
Если больше не наблюдается никаких симптомов, можно рассчитывать, что недуг в скором времени исчезнет сам. Если же, кроме белой полоски над зрачком, наблюдаются другие признаки, необходимо как можно скорее показать младенца педиатру. Признаков, которые сопровождают основной симптом, может быть много.
А именно:
- блуждающий взгляд;
- сниженный тонус рук и ног;
- сниженная острота зрения;
- слегка дрожащее тело;
- частое срыгивание;
- тихий плач без видимых причин;
- цианоз кожи между верхней губой и носом, а также на руках и ногах;
- ярко выраженное сходящее косоглазие;
- раскрытые швы черепа;
- судороги, появляющиеся приступами;
- запрокидывание головы назад;
- частое, поверхностное дыхание;
- увеличенный диаметр головы;
- слишком выдающийся родничок;
- мраморный цвет кожи.
Симптом заходящего солнца у новорожденных характеризуется 2-мя основными проявлениями:
- Если он выражен слишком ярко и наблюдается всегда, можно предположить, что причиной патологии является поражение мозга и НС.
- Если выражение менее яркое, и признаки проявляются редко, это не будет относиться к нарушениям.
Симптом заходящего солнца у новорожденных — симптомы заболевания.
Влияние мозга на двигательные нарушения глаз может быть обусловлено органическими изменениями или поражением 3-й и 4-й пар черепных нервов. Они отвечают за движение зрачков вниз: за опускание взгляда.
Развитие синдрома заходящего солнца происходит под воздействием многих факторов, которые оказывают негативное влияние на не успевшую окрепнуть НС, тем самым провоцируя появление патологии.
По мере роста и развития детского организма ЦНС постепенно приспосабливается к условиям, в результате чего болезнь пропадает.
Необходимо помнить: синдром заходящего солнца может развиться не только у детей. Его симптомы нередко проявляются у некоторых взрослых.
В этом случае список основных признаков будет следующим:
- частые головные боли, которые возникают ночью;
- головокружение, которое появляется приступами на протяжении всего дня;
- замедленный мыслительный процесс;
- затрудненное опускание взгляда вниз;
- ослабленная память и нарушение концентрации внимания;
- гипертонус мышц рук и ног;
- общая вялость организма и частое желание поспать;
- непроизвольные попытки передвигаться на носках;
- проявление признаков диспепсии, к которым относятся тошнота и рвота;
- развитие диплопии: состояние, при котором двоится в глазах.
Развитие патологии основано на неполноценном функционировании НС. Спинномозговая жидкость может собираться в головном мозге в больших количествах. Ее суммарный объем – примерно 150 мл.
За сутки в организме вырабатывается до 180 мл. Скорость выработки зависит от перфузионного давления в мозге. На скорость же, с которой жидкость всасывается, влияют венозное и внутричерепное давление. Увеличившийся объем ликвора – это результат нарушения нормального оттока.
Существует 2 разновидности синдрома заходящего солнца:
- 1-я проявляется, когда изменяется положение тела. Она исчезает сама спустя несколько недель с момента появления малыша на свет;
- 2-я разновидность – когда симптомы появляются, независимо от того, в каком положении находится тело пациента. В этом случае требуется медицинская помощь.
Симптом заходящего солнца, или почему глаза «уходят в тень»
Почему симптом заходящего солнца имеет столь поэтическое название? Потому что белок глаза подобен небу – особенно если глаза с голубой поволокой, центр же его – роговица и радужка с плоским колодцем зрачка, в этом мелкомасштабном небе весьма напоминают солнце.
И это«солнце» почти всегда находится в , за исключением редкого «зырканья» вбок или манерного закатывания глаз кверху в момент особо «сочных» ощущений.
Но иногда наступают моменты, когда «солнце» заметно клонится к «горизонту» нижнего века, смещаясь вниз и отчасти кнутри, оставляя над собой неестественно широкую полосу обычно закрытой верхним веком склеры.
Полностью, впрочем, за нижнее веко «солнце» зайти не может, ибо это невозможно по причинам чисто биологическим – у мышц, вращающих глазное яблоко в разных направлениях, есть длина и предел сократимости, поэтому ни одна из них не «перетянет» свою «контру» – мышцу с противоположными намерениями.
Но «вертящие глазами» мышцы работают не сами по себе, они исполнители чужой, «высшей воли», исходящей из ядер глазодвигательных и блоковых нервов (III и IV пары черепных нервов), дислоцированных в дне III желудочка головного мозга.
Патогенез симптома
А процессы в III желудочке, являющемся частью ликворопроводящей системы, порой происходят странные и противоестественные, и в негодность он способен прийти по самым разным мотивам.
Взять хотя бы гидроцефалию – водянку головного мозга. Точнее, случай, обусловленный вызвавшими её причинами повышения внутричерепного давления. Да не абстрактного, а конкретного, связанного с областью водопровода в среднем мозге и его мосте, ведь именно близ дна его размещены ядра глазодвигательных нервов, и именно сдавление ствола головного мозга приводит к расстройству их функции.
Эта же область становится проблемной и при:
- кровоизлиянии во внутрижелудочковую область;
- гидроцефалии постгеморрагического генеза;
- ядерной желтухе.
Существуют и иные нервные патологии, включающие как функциональные, так и органические нарушения, развивающиеся как в области выходов, так и путей пролегания III и IV пар черепномозговых нервов – как в варианте изолированного, так и сочетанного их поражения.
Но именно при гидроцефалии синдром заходящего солнца проявляет себя наиболее часто и максимально ярко, что позволяет использовать его как диагностический критерий неврологического толка.
Возникнуть данный патологический знак может и от рукотворного, оперативного вмешательства – создания вентрикуло-перитонеального шунта, должного ликвидировать последствия гидроцефалии постгеморрагической этиологии. В этом случае, если другие органические поражения мозгового ствола отсутствуют, симптом с течением времени постепенно сходит на нет.
«Заходящее солнце» новорождённых
Являясь пугающим явлением для родительниц, симптом Грефе (второе название симптома заходящего солнца, не путать с синдромом Грефе), появившись в первые месяцы у новорожденных, может пройти совершенно без последствий, когда нервная система ребёнка достигнет должного уровня зрелости.
Симптом «удивлённо-закаченных» глаз может быть не только следствием задержки внутриутробного развития либо недоношенности, но и особенностью конституции ребёнка, а потому сохраниться и во взрослом возрасте.
Необходимость особенно тщательного наблюдения и при необходимости – лечения возникает при диагностически подтверждённом гипертензионно-гидроцефальном синдроме, хотя случаи его диагностики в детской врачебной практике нередки.
Помочь в затруднительном случае способны современные методы постановки диагноза в виде:
- нейросонографии;
- МРТ головного мозга.
Как проверить пациента на наличие симптома
Если в ярко выраженном случае симптом легко наблюдается в спокойном состоянии, то в случае сомнительном «заход солнца» особенно показателен при вращении головы с глазами, следящими за привлекательным предметом.
Взор не может зафиксироваться на медленно перемещаемом вниз предмете, и глаза периодически «уплывают» вниз и отчасти внутрь, обнажая полосу склеры неадекватной ширины.
Сочетание положительной пробы с нистагмом и сходящимся стробизмом должно явиться поводом для более глубокого неврологического исследования.
Причины
Симптом заходящего солнца у новорожденного – это индивидуальная особенность строения глаз или недостаточная зрелость нервной системы. Через некоторое время патология исчезает сама, поэтому молодым родителям не стоит слишком сильно беспокоиться о состоянии ребенка. Однако пренебрегать посещениями врача нельзя.
Одной из причин возникновения синдрома заходящего солнца является гипоксия, которая может стать следствием родовых травм.
Оказать влияние на развитие симптома заходящего солнца могут следующие факторы:
- патологии у мамы, появившиеся на позднем сроке беременности;
- обострившиеся хронические заболевания во время вынашивания ребенка;
- ишемия;
- инфекционные болезни.
Кроме того, синдром заходящего солнца может возникнуть и в результате перенесенных малышом следующих заболеваний:
- менингит;
- нарушенная работа эндокринной системы;
- киста головного мозга;
- травмы, полученные при появлении на свет;
- травмы спинного мозга;
- сбои в гормональной системе;
- новообразования в головном мозге;
- метаболические расстройства;
- гипоксия плода.
Нередко синдром заходящего солнца начинает развиваться в результате преждевременных или, наоборот, поздних родов. Значительную роль играет наследственность. Многие болезни, которыми страдает мать, увеличивают риски появления данного синдрома у малыша.
Часто признаки синдрома заходящего солнца появляются у ребенка, который был рожден до 36-й или после 42-й недели. Если признаки синдрома заходящего солнца проявились у взрослых людей, значит, он носит приобретенный характер.
Чаще всего патологию вызывают следующие факторы:
- нарушение метаболизма;
- травмы головы;
- инфекционные болезни.
В группу риска входят люди с ослабленной нервной системой. Она может слабо функционировать или быть неполноценно развитой.
Почему развивается
Конечно же, многих, особенно родственников пожилых людей с деменцией, волнуют причины развития такого состояния. «Причины возникновения данного состояния включают несколько аспектов, как патофизиологических (нарушение циркадных ритмов), так и психологических (усталость в конце дня, дезориентация из-за слабого освещения, незнакомые окружающие условия, например, при нахождении в больнице)», — говорит Юлия Рублева.
При этом переживаниям такого рода подвержены не все люди, имеющие диагноз «деменция», как говорит Юлия Рублева. Однако его считают довольно частым проявлением у таких пациентов.
Физкультура для мозга. Какие упражнения помогут отсрочить деменцию? Подробнее
Методы лечения
Прежде чем начинать терапию, родители должны убедиться, что наблюдаемые признаки действительно указывают на синдромом заходящего солнца. Необходимо посмотреть соответствующие фотографии и понять, как выглядят симптомы. Посмотрев на фото, необходимо обратить внимание на глаза своего ребенка.
При появлении первых признаков следует обращаться к врачу. Чтобы точно выявить признаки синдрома заходящего солнца, необходимо провести диагностику.
Диагностические мероприятия следует начинать с визуального осмотра. Поскольку у патологии есть множество ярких отличительных особенностей, специалист сможет безошибочно ее выявить. Для этого пациент должен пройти аппаратную и лабораторную диагностику.
В этом случае применяются следующие методики:
- Исследование крови и мочи.
- Люмбальная пункция.
- Определение остроты зрения и исследование глазного дна.
Если заболевание будет выявлено, специалисты применят инструментальную диагностику:
| Метод | Описание |
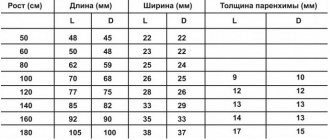
| Тест УЗИ | Позволяет изучить мозг без облучения. Проводится младенцам с целью исследования структуры мозга и анатомических образований. Методика является безопасной и безболезненной, поэтому отлично подходит для многократного выполнения. |
| Рентгенография черепной коробки | Требуется, чтобы оценить состояние костей. Информации такая процедура дает мало, но в некоторых случаях без нее не обойтись. С ее помощью можно выбрать правильную тактику лечения, и следить за эффективностью принимаемых мер. |
| Допплерография | Этот метод дает много информации и позволяет изучить сосуды мозга, оценив скорость поступления к нему крови. Данная процедура безопасна. |
| КТ и МРТ | Позволяют выявить дефекты и переломы, появившиеся в костной ткани, но не дают возможности выявить сосудистые болезни. |
| Реоэнцефалография | Исследование сосудов. |
| Электроэнцефалография | Методика, направленная на выявление опухолей и эпилепсий. Посредством применяемых электродов можно получать необходимую информацию об электрической активности головного мозга. |
После постановки точного диагноза ребенок переводится под пристальное наблюдение врача. При наличии симптомов заходящего солнца педиатр может назначить консервативное лечение. В домашних условиях можно делать ребенку массаж и проводить с ним гимнастику.
Обязательным требованием является соблюдение правильного режима дня. Нельзя допускать таких ситуаций, при которых у ребенка может повыситься внутричерепное давление. На пользу малышу, страдающему такой патологией, пойдут водные процедуры: плавание и ныряние.
Иногда может потребоваться лечение препаратами, относящимися к группе ноотропов. Они оказывают положительное влияние на мозговое обращение. Возможно также лечение мочегонными средствами.
Симптом заходящего солнца у новорожденного при первопричине внутричерепной травмы потребует незамедлительного вмешательство врачей. Сначала будет проведена процедура нейросонографии, которая позволит исследовать структуру мозга. После этого будет принято решение о необходимом лечении.
К признакам поражения мозга относится также нистагм – нарушение сосудистой природы. У педиатра при таком симптоме появляется подозрение на поражения сосудов в голове или в шейном отделе позвоночника.
Побороть недуг можно в том случае, если подходить к его лечению комплексно. Как правило, патология лечится в специальных неврологических центрах.
Методы диагностики
Для постановки диагноза используют лабораторные и аппаратные методы обследования:
- УЗИ (нейросонография головного мозга), ЭЭГ, ЭхоЭГ, РЭГ, осмотр окулиста, оценивающего состояние сосудов органов зрения и глазного дна – при подозрении на гидроцефалию.
- Рентген, люмбарная пункция, общий неврологический осмотр – при подозрении на повышенное внутричерепное давление.
- Сцинтиграфия, анализ гормонов, УЗИ щитовидной железы при базедовой болезни и наличии эндокринных проблем у матери. При тиреотоксикозе уровень общего Т4 и Т3 будет завышен.
- В зависимости от симптомов заболевания дополнительно применяются: общий анализ кала и мочи, оценивающий работу внутренних органов;
- допплерография – метод, позволяющий обследовать мозговые сосуды и выяснить скорость кровотока;
Получив результаты обследования, специалист устанавливает диагноз и назначает соответствующее лечение.
Лекарственные средства
Медикаментозное лечение основано на использовании следующих препаратов:
- диуретики. Это вещества, эффективно выводящие из организма лишнюю воду. Распространенным является средство Фуросемид;
- ноотропы. Они нормализуют деятельность нервной системы и нейрометаболические процессы, проходящие в мозге;
- витамины. Как правило, это комплексы, направленные на поддержку организма. Наиболее известные из них – Комбилипен и Мильгамма;
- средства, повышающие тонус сосудов. Они нормализуют приток крови к мозгу. Самые известные примеры – Актовегин и Курантил;
- антибиотики и противовирусные средства. Назначаются только при крайней необходимости;
- седативные средства. К ним относятся Тазепам, Диазепам.
Лекарство должен выбирать врач, исходя из результатов диагностики и последующего наблюдения за пациентом.
Если у больного проявляется тяжелый приступ синдрома, необходимо проводить экстренное лечение. Это может быть процедура дегидратации, при которой в мышцы вводится препарат Лазикс. Вместо него могут использоваться другие средства, оказывающие аналогичное воздействие.
В чем суть проблемы
«Согласно определению Всемирной организации здравоохранения, деменция — это синдром, при котором происходит прогрессирующее снижение мыслительных способностей (памяти, понимания, речи и способности ориентироваться, считать, познавать и рассуждать) в большей степени, чем это ожидается при нормальном старении», — отмечает специалист. Согласно статистике, говорит она, в мире насчитывается около 50 миллионов людей с деменцией, ежегодно возникают до 10 миллионов новых случаев заболевания. Наиболее распространённая форма деменции — болезнь Альцгеймера (60-70% всех случаев), однако существует множество других форм.
На фоне деменции у людей могут развиваться разные патологические состояния.
Опережая риски. Как предотвратить потенциальную наследственную деменцию? Подробнее
Лечение с использованием народных средств
У новорожденных нормализовать состояние при симптоме заходящего солнца помогают средства народной медицины. Однако нельзя рассматривать эти рецепты в качестве основной терапии. Их следует использовать одновременно с препаратами официальной медицины в целях повышения эффективности.
Успешно побороть признаки синдрома заходящего солнца помогают следующие народные средства:
- отваренные листья подорожника (можно использовать как сухие, так и свежие);
- отвар шелковицы;
- настой мяты с добавлением небольшого количества эвкалиптового эфирного масла и ягод боярышника;
- лимон;
- чеснок;
- настой череды и крапивы.
Все перечисленные средства нормализуют внутричерепное давление, ведут эффективную борьбу с проявлением симптомов патологии.
Причины патологии
Спровоцировать симптом Грефе у новорожденных могут неблагоприятные условия, например:
- патологически протекающая беременность;
- трудные, поздние, затяжные роды;
- недоношенность;
- родовая травма;
- внутриутробная нехватка кислорода с задержкой развития плода;
- инфекционные болезни мочеполовой системы у матери с последующим заражением ребёнка;
- врождённые аномалии головного мозга (киста, водянка, недоразвитие мозговых структур);
- хронические недуги;
- наследственная предрасположенность;
- эндокринные нарушения.
Причины СпГ у взрослых и пожилых людей могут скрываться в:
- устойчиво повышенном уровне внутричерепного давления;
- инфекционных заболеваниях, затрагивающих отделы головного мозга (менингоэнцефалит, малярия);
- инсульте (недавнем и давно пережитом);
- черепно-мозговых травмах;
- тиреотоксикозе;
- опухолевых образованиях, касающихся структур головного мозга, раке;
- нарушенных обменных процессах.
Возможные последствия и прогноз
В большинстве случаев, даже при отсутствии лечения, проявления синдрома заходящего солнца у малыша исчезают сами. Глазное яблоко ребенка может вернуться в нормальное состояние через месяц. Иногда может потребоваться чуть больше времени.
Если никаких негативных факторов при развитии новорожденного не наблюдается, то нервная система вскоре полностью восстановится, и все признаки исчезнут.
Однако бывают случаи, когда симптомы не исчезают и могут появиться другие проблемы:
- рвота;
- частый плач без причин;
- напряженный родничок в состоянии покоя;
- ослабление мышц;
- запрокидывание головы назад;
- косоглазие.
Во всех вышеперечисленных случаях врач назначает дополнительные исследования.
Если с течением времени симптомов становится больше, может возникнуть вопрос о хирургическом вмешательстве. В частности, может быть проведена нейроэндоскопическая операция, другой вариант хирургического вмешательства – шунтирование.
Причины развития заболевания
Рассматриваемое нами состояние в ряде случаев может отмечаться у младенцев, обладающих вполне хорошим здоровьем. Это связано с тем, что первое время после рождения нервная система малыша активно приспосабливается к изменившимся условиям. В случае отсутствия каких-либо заболеваний данный симптом, скорее всего, пропадёт через несколько недель или месяцев после рождения.
У новорожденных же данный синдром чаще всего появляется по следующим причинам:
- тяжёлые роды;
- затянувшаяся беременность либо преждевременное рождение малыша;
- инфекционные заболевания, перенесённые будущей мамой в период беременности;
- хронические заболевания матери;
- наследственность.
В этих случаях, сразу же после выявления синдрома младенец будет поставлен на учет у детского невропатолога для дальнейшего наблюдения за развитием течения заболевания.
Стоит уточнить, что если нехарактерное положение глаз отмечается во время активного взаимодействия с младенцем, то скорее всего, со временем недуг может пройти сам по себе. Однако если данное состояние сохраняется постоянно по истечении продолжительного периода после рождения, скорее всего, синдром связан с высоким внутричерепным давлением. В этом случае, оставлять ребёнка без лечения крайне не рекомендуется.
- симптомы проявляются во время изменения положения тела ребенка;
- симптомы проявляются систематически, независимо от движения и расположения ребенка.
В первом случае болезнь в течение двух-трех месяцев должна пройти самостоятельно. Ее возникновение связано с неполноценным развитием нервной системы.
Во втором случае необходимо срочно обращаться к специалисту для проведения нескольких анализов, исследований и дальнейшего назначения лечения.
Нейроэндоскопическая операция
Суть данной операции состоит в перфорации дна третьего желудочка. Риски появления тех или иных осложнений в этом случае минимальны. Однако ожидаемого эффекта добиться нелегко, поэтому после завершения операции через какое-то время потребуется установка шунта.
Шунтирование
Шунтирование – это установка специальной системы, которая предотвращает задержание спинномозговой жидкости в головном мозге. Она постепенно переходит в область предсердия или в брюшную полость.
В настоящее время шунтирование является наиболее действенным методом избавления от симптома заходящего солнца и его второстепенных проявлений. Однако эта процедура слишком рискованна. После установки шунта ребенку положена инвалидность, ведь в его организме теперь будет присутствовать инородное тело.
Основная опасность шунтирования заключается в том, что установленный шунт в любое время может прекратить выполнять свою основную функцию. Спинномозговая жидкость снова начнет скапливаться в головном мозге и здесь незамедлительно понадобится оперативное вмешательство.
Осложнения
Если необходимые меры не будут приняты своевременно, то синдром заходящего солнца, сопровождающийся дополнительными признаками, может привести к различным тяжелым осложнениям.
Чаще всего появляются следующие недуги:
- утрата зрения;
- лишение слуха;
- медленное развитие мышц и нервной системы;
- эпилепсия;
- кома;
- тяжелые формы паралича;
- недержание мочи.
В некоторых случаях возможен летальный исход. Для детей прогноз течения патологии в большинстве случаев является положительным. Через некоторое время в детском организме придет в норму давление крови. Если данный недуг наблюдается у взрослого, то необходимо более серьезно отнестись к пациенту.
В таком случае риск появления серьезных осложнений значительно возрастает. Лечение необходимо начинать как можно скорее. Чем быстрее принять правильные меры, тем выше вероятность того, что серьезные проблемы со здоровьем будут благополучно предотвращены.
При своевременной диагностике и правильном лечении синдрома заходящего солнца у новорожденного результат будет иметь благоприятный исход. Основное условие – соблюдение рекомендаций педиатра.
Что должны сделать родители
Узнать о том, как выглядят симптомы, можно по фото новорожденных с синдромом заходящего солнца. Первые признаки такого явления должны стать обязательным обращением к педиатру. Помимо этого, никогда не следует пренебрегать плановым посещением врача. Также рекомендуется проводить обследование у невропатолога, хотя посещение этого врача не является обязательным. Тем не менее нервная система играет огромное значение для человека, поэтому очень важно вовремя выявить любые отклонения от нормы.
Посмотрев на фото синдрома заходящего солнца у деток, обратите внимание на своего малыша, если есть хотя бы малейшее подозрение, обратитесь к врачу и пройдите лишний раз обследование, чтобы не допустить развитие серьезнейшей патологии. Синдром при своевременной диагностике имеет благоприятный исход, если родители будут выполнять все рекомендации врача.
Лечение
Методы лечения синдрома Грефе зависят от результатов диагностики, устранением болезни занимаются нейрохирурги, неврологи и офтальмологи
Если симптом Грефе у новорожденного не имеет сопутствующих патологий, то он не нуждается в специализированном лечении. Проблема проходит по мере взросления ребенка при соблюдении следующих рекомендаций:
- правильный режим дня;
- тщательная личная гигиена;
- ребенок должен получать кормление по первому же требованию;
- профессиональный массаж.
Все это способствует быстрому укреплению нервной системы малыша.
Если у младенца диагностирован синдром Грефе (а не только симптом), лечение патологии будут осуществлять следующие специалисты:
- нейрохирург;
- невролог;
- офтальмолог.
Побороть недуг можно лишь комплексным подходом. Как правило, синдром Грефе у новорожденных лечится в специализированных неврологических центрах.
Препараты
Медикаментозная терапия основана на применении следующих препаратов:
- Диуретики. Действие данных медикаментов основано на выведении лишней жидкости из организма. Наиболее известным представителем препаратов данной группы является Фуросемид.
- Ноотропы. Оптимизируют деятельность ЦНС, нормализуют нейрометаболические процессы, протекающие в головном мозге.
- Поливитаминные комплексы, обеспечивающие поддержку организма. Наиболее известными представителями группы являются такие препараты, как Мильгамма и Комбилипен.
- Препараты для улучшения тонуса сосудов и нормализации мозгового кровообращения – Курантил, Актовегин.
- Седативные средства – Диазепам, Тазепам.
- Противовирусные препараты и антибиотики (при необходимости).
Лекарства подбираются врачом, который ориентируется на возраст пациента и причины патологии
От результатов терапии зависит не только здоровье, но возможность полноценной жизни больного лекарства подбираются врачом, который ориентируется на возраст пациента и причины патологии
Если у больного возникает тяжелый приступ синдрома, то он нуждается в проведении экстренного лечения. Как правило, оно предполагает процедуру дегидратации. Для этого выполняются внутримышечные инъекции препарата Лазикс или его аналогов.
Физиотерапия
Стабилизировать состояние пациента помогают следующие процедуры:
- иглоукалывание;
- ЛФК;
- электрофорез;
- магнитотерапия.
Хирургическое лечение
В случае неэффективности консервативного лечения синдрома Грефе применяется хирургическое вмешательство с целью улучшения оттока ликвора из черепной коробки. Варианты оперативного лечения:
- шунтирование;
- вентрикулярная или люмбальная пункция;
- эндоскопическая операция.
Народная медицина
Народные средства позволяют в значительной степени улучшить состояние больного. Однако не следует рассматривать данные рецепты в качестве полноценного лечения – они позволяют лишь повысить эффективность препаратов официальной медицины.
Наиболее популярными при лечении синдрома Грефе являются:
- Настойка листьев мяты с добавлением эфирного масла эвкалипта и плодов боярышника.
- Настой крапивы и череды.
- Отвар шелковицы.
- Отвар сухих или свежих листьев подорожника.
Употребление таких продуктов, как чеснок и лимон, позволяет в значительной степени облегчить состояние больного.
Вышеописанные средства способствуют нормализации внутричерепного давления. Они эффективно борются с проявлением патологических симптомов. Однако перед приемом народных лекарств необходимо обязательно проконсультироваться со специалистом. Он наверняка сможет предложить наиболее эффективные и безопасные методики.
Состояния, при которых возникает симптом Грефе
В случае недоношенности СпГ проходит самостоятельно, по мере созревания нервной системы. Однако подобное состояние чаще всего связывают с наличием заболеваний неврологического характера, выявить и лечить которые необходимо как можно скорее.
Гидроцефалия
Синдром Грефе у взрослых и новорожденных чаще всего становится причиной возникновения СпГ. Данная патология развивается, когда оболочки мозга выделяют большое количество ликвора и не успевают всасывать его обратно. При этом спинномозговая жидкость (ликвор) накапливается, давит на ткани головного мозга, вызывая яркую неврологическую симптоматику. Помимо полоски склеры на глазах основными симптомами гидроцефальной болезни у новорожденных выступают:
- ослабление врождённых рефлексов (трудности с сосанием и глотанием, снижение крепости хватательного рефлекса);
- тремор подбородка и конечностей;
- косоглазие;
- срыгивание фонтаном;
- гипотония мышц, приводящая к сложностям при удерживании головы, свисанию рук и ног, отсутствию физиологического сгибательно-разгибательного гипертонуса);
- мраморность кожи, синюшность носа, губ и мочек ушей;
- заметное увеличение окружности головы (у детей до года);
- отёчность зрительных дисков;
- выпячивание родничка.
Синдром заходящего солнца у взрослых отличается от признаков у новорожденных, сопровождаясь:
- частыми приступами утренней головной боли, отдающей в область висков;
- тошнотой, рвотными позывами;
- приступами головокружения;
- ощущением постоянной усталости;
- трудностями при движении глазными яблоками и головой;
- бледностью кожи;
- наличием гипертонуса мышц конечностей;
- появлением косоглазия;
- ухудшением внимательности, памяти, умственной активности.
Внутричерепная гипертензия
Повыситься внутричерепное давление может при:
- гидроцефалии;
- венозном застое, когда кровь накапливается и сдавливает мозговые оболочки;
- отёке мозга;
- разрастании опухолевых образований.
У детей этот синдром проявляется ярко:
- отсутствие аппетита и потеря веса;
- вялость, капризность;
- медленное зарастание родничка;
- расхождение черепных швов;
- выпирание и пульсация родничка;
- гипертонус мышц;
- судорожные приступы;
- срыгивание фонтаном.
У взрослых симптомы ВЧД выглядят так:
- головные боли;
- ухудшение зрения и памяти;
- приступы головокружения;
- рассеянность и невнимательность;
- сонливость, вялость;
- скачки кровяного давления.
Ядерная желтуха
Тяжёлое поражение тканей головного мозга вследствие токсичного воздействия «непрямого» билирубина часто вызывает СпГ. Подобное состояние у детей вызывается:
- несовместимостью резуса крови;
- токсоплазмозом;
- желтухой новорожденных;
- сахарным диабетом у матери;
- родовыми травмами;
- сепсисом.
Невзирая на разносторонние причины возникновения патологического процесса, признаки его всегда одинаковы:
- слабость;
- монотонный плач;
- гипотонус мышц;
- отказ от питания;
- ригидность затылочных мышц;
- признаки церебрального паралича.
Стремительное нарастание клинической симптоматики приводит к резкому ухудшению состояния младенца, что чревато летальным исходом.
Базедова болезнь
Симптом Грефе у детей часто встречают при развитии тиреотоксикоза. Заболевание передаётся от больной матери новорожденному. При токсическом зобе младенец через пуповину получает огромное количество иммуноглобулинов, которые сохраняются в его крови до года. Постепенно они выводятся из организма. Признаки тиреотоксикоза у младенцев:
- зоб;
- гипервозбудимость;
- усиленная потливость;
- неуёмный аппетит;
- частая рвота и понос, приводящие к потере веса;
- различные нарушения: синдром Мебиуса, симптом «восходящего» солнца, выпячивание глазных яблок;
- раннее окостенение черепных швов.
Симптом или синдром: две большие разницы
Прежде всего нужно понять термины, которые использует врач, ставя диагноз. Например, когда говорят о симптоме, имеется в виду не болезнь, а характерный отдельный признак какого-либо заболевания или признак патологического (ненормального, необычного) состояния.
Если речь идет о синдроме, ситуация усложняется. По определению синдром — это комплекс симптомов болезни, объединенных между собой общими признаками возникновения и механизмами развития. И симптом, и синдром Грефе названы в честь немецкого офтальмолога, жившего в 19 веке. Если диагностируют синдром Грефе у новорожденных, уточните у врача, что он имеет в виду. Почему?
Подобное явление еще называют синдром заходящего солнца. При всем этом малыша больше ничего не беспокоит, а нейросонографическое обследование вполне удовлетворительное.
Симптом заходящего солнца
Ничего серьезного в таком случае не происходит. Замедленное движение век может быть связано с незрелостью нервной системы или индивидуальными особенностями строения глазного яблока. В данном случае лечит время, а малыша периодически наблюдают у офтальмолога и невропатолога.
синдром заходящего солнца
Авторы: Зайцев С. В.
опубликовано 20/08/2015 14:00 в рубриках Нервные, психические и психологические болезни, Неврология и психиатрия
Ключевые слова: перинатальная энцефалопатия (ПЭП) или перинатальное поражение центральной нервной системы (ПП ЦНС), гипертензионно-гидроцефальный синдром (ГГС); расширение желудочков мозга, межполушарной щели и субарахноидальных пространств, псевдокисты на нейросонографии (НСГ), синдром мышечной дистонии (СМД), синдром гипервозбудимости, перинатальные судороги.
Оказывается… более 70-80%! детей первого года жизни приходят на консультацию в неврологические центры по поводу несуществующего диагноза — перинатальная энцефалопатия (ПЭП):
Детская неврология родилась сравнительно недавно, но уже переживает трудные времена. В настоящий момент многие врачи, практикующие в области неврологии грудного возраста, а также, родители грудных детей, имеющих какие-либо изменения нервной системы и психической сферы, оказались «между двух огней». С одной стороны, школа «советской детской неврологии» — избыточная диагностика и неправильная оценка функциональных и физиологических изменений нервной системы ребенка первого года жизни в сочетании с давно устаревшими рекомендациями интенсивного лечения самыми разными медикаментами. С другой стороны — нередко очевидная недооценка имеющихся психоневрологических симптомов, незнание общей педиатрии и основ медицинской психологии, некоторый терапевтический нигилизм и боязнь использования потенциала современной медикаментозной терапии; и как результат — потерянное время и упущенные возможности. При этом, к сожалению, определенная (а иногда и значительная) «формальность» и «автоматичность» современных медицинских технологий приводят, как минимум, к развитию психологических проблем у ребенка и членов его семьи. Понятие «нормы» в неврологии конца 20 века было резко сужено, сейчас интенсивно и не всегда оправданно расширяется. Вероятно, истина где-то посередине…
По данным клиники перинатальной неврологии медицинского и других ведущих медицинских центров г. Москвы (да и вероятно в других местах), до сих пор, более 80%!!! детей первого года жизни приходят по направлению педиатра или невропатолога из районной поликлиники на консультацию по поводу несуществующего диагноза — перинатальная энцефалопатия (ПЭП):
Диагноз «перинатальная энцефалопатия» (ПЭП) в советской детской неврологии очень неопределенно характеризовал практически любые нарушения функции (и даже структуры) головного мозга в перинатальном периоде жизни ребенка (примерно с 7 месяца внутриутробного развития ребенка и до 1 месяца жизни после родов), возникающие вследствие патологии мозгового кровотока и дефицита кислорода.
В основе такого диагноза обычно располагались один или несколько наборов каких-либо признаков (синдромы) вероятного нарушения нервной системы, например — гипертензионно-гидроцефальный синдром (ГГС), синдром мышечной дистонии (СМД), синдром гипервозбудимости.
После проведения соответствующего комплексного обследования: клинический осмотр в сочетании с анализом данных дополнительных методов исследования (УЗИ головного мозга — нейросонография) и мозгового кровообращения (допплерография мозговых сосудов), исследования глазного дна и других методов, процент достоверных диагнозов перинатального поражения мозга (гипоксические, травматические, токсико-метаболические, инфекционные) снижается до 3-4% — это более чем в 20 раз!
Самое безрадостное в этих цифрах, не только определенное нежелание отдельных врачей использовать знания современной неврологии и добросовестное заблуждение, но и явно просматриваемая, психологическая (и не только) комфортность в стремлении к такой «гипердиагностики».
Гипертензионно-гидроцефальный синдром (ГГС): повышение внутричерепного давления (ВЧД) и гидроцефалия
До сей поры диагноз «внутричерепная гипертензия» (повышение внутричерепного давления (ВЧД)), один из наиболее употребительных и «любимых» медицинских терминов у детских неврологов и педиатров, которым можно объяснить практически все! и в любом возрасте жалобы родителей.
Например, ребенок часто плачет и вздрагивает, плохо спит, много срыгивает, плохо ест и мало прибавляет в весе, вытаращивает глаза, ходит на носочках, у него дрожат ручки и подбородок, бывают судороги и есть отставание психоречевого и двигательного развития: «виновато только оно — повышение внутричерепного давления». Правда, удобный диагноз?
Довольно часто при этом в качестве главного аргумента для родителей в ход идет «тяжелая артиллерия» — данные инструментальных диагностических методов с таинственными научными графиками и цифрами. Методы могут использоваться либо абсолютно устаревшие и неинформативные /эхоэнцефалография (ЭХО-ЭГ) и реоэнцефалография (РЭГ)/, либо обследования «не из той оперы» (ЭЭГ), либо неправильное, в отрыве от клинических проявлений, субъективное толкование вариантов нормы при нейросонодопплерографии или томографии.
Несчастные мамы таких детей невольно, с подачи врачей (или вольно, питаясь собственной тревогой и страхами), подхватывают флаг «внутричерепной гипертензии» и надолго попадают в систему наблюдения и лечения перинатальной энцефалопатии.
На самом деле внутричерепная гипертензия — очень серьезная и довольно редкая неврологическая и нейрохирургическая патология. Она сопровождает тяжелые нейроинфекции и мозговые травмы, гидроцефалию, нарушение мозгового кровообращения, опухоли головного мозга и др.
Госпитализация при этом обязательна и неотложна!!!
Внутричерепную гипертензию (если она действительно есть) не трудно заметить внимательным родителям: для нее типичны постоянные или приступообразные головные боли (чаще по утрам), тошнота и рвота, не связанная с едой. Ребенок часто вялый и грустный, постоянно капризничает, отказывается есть, он все время хочет полежать, прижаться к маме.
Очень серьезным симптомом может быть косоглазие или разность зрачков, и, конечно же, нарушения сознания. У грудных детей весьма подозрительным является выбухание и напряжение родничка, расхождение швов между костями черепа, а также избыточный рост окружности головы.
Без сомнения, в таких случаях ребенка необходимо как можно скорей показать специалистам. Довольно часто довольно одного клинического осмотра, чтобы исключить или предварительно диагностировать данную патологию. Иногда требует проведение дополнительных методов исследования (глазное дно, нейросонодопплерография, компьютерная или магнитно-резонансная томография головного мозга).
Разумеется, не может служить доказательством внутричерепной гипертензии расширение межполушарной щели, желудочков мозга, субарахноидальных и другие пространств ликворной системы на снимках нейросонографии (НСГ) или томограммах мозга (КТ или МРТ). Это же относится, к изолированным от клиники, нарушениям мозгового кровотока, выявленным при допплерографии сосудов, и «пальцевым вдавлениям» на рентгенограмме черепа.
Кроме того, нет никакой связи внутричерепной гипертензии и просвечивающих сосудиков на лице и волосистой части головы, ходьбы на цыпочках, дрожания ручек и подбородка, гипервозбудимости, нарушения развития, плохой успеваемости, носовых кровотечений, тиков, заикания, плохого поведения и т.д. и т.п.
Вот поэтому, если вашему малышу поставили диагноз «ПЭП, внутричерепная гипертензия», на основании «вытаращивания» глазок (симптом Грефе, «заходящего солнца») и ходьбы на цыпочках, то не стоит заранее сходить с ума. На самом деле эти реакции могут быть характерны для легковозбудимых детей раннего возраста. Они очень эмоционально реагируют на все, что их окружает и что происходит. Внимательные родители легко заметят эти взаимосвязи.
Таким образом, при постановке диагноза ПЭП и повышения внутричерепного давления естественно лучше всего обратиться в специализированную неврологическую клинику. Только так можно быть уверенным в правильности диагностики и лечения.
Начинать же лечение этой серьезной патологии по рекомендациям одного врача на основании вышеперечисленных «аргументов» абсолютно неразумно, кроме того такое необоснованное лечение совсем не безопасно.
Чего стоят только мочегонные препараты, которые назначают детям на продолжительное время, что крайне неблагоприятно воздействует на растущий организм, вызывая обменные расстройства.
Есть и другой, не менее важный аспект проблемы, который необходимо учитывать в данной ситуации. Иногда лекарства необходимы и неправомерный отказ от них, на основании только собственного убеждения мамы (а чаще папы!) в медикаментозной вредности, может привести к серьезным неприятностям. Кроме того, если действительно имеет место серьезное прогрессирующее повышение внутричерепного давления и развитие гидроцефалии, то нередко неправильная медикаментозная терапия внутричерепной гипертензии влечет за собой потерю благоприятного момента для оперативного вмешательства (шунтирующая операция) и развитию тяжелых необратимых последствий для ребенка: гидроцефалия, нарушение развития, слепота, глухота и др.
Теперь несколько слов о не менее «обожаемых» гидроцефалии и гидроцефальном синдроме. На самом деле речь идет о прогрессирующем увеличении внутричерепных и внутримозговых пространств, заполненных спинномозговой жидкостью (ликвором) вследствие существующей! в тот момент внутричерепной гипертензии. При этом нейросонограммы (НСГ) или томограммы выявляют меняющиеся со временем расширения желудочков мозга, межполушарной щели и других отделов ликворной системы. Все зависит от степени выраженности и динамики симптомов, а главное, от правильной оценки взаимосвязей увеличения внутримозговых пространств и других нервных изменений. Это может легко определить квалифицированный невролог. Истинная гидроцефалия, которая действительно требует лечения, так же как и внутричерепная гипертензия, встречается относительно редко. Такие дети обязательно должны наблюдаться неврологами и нейрохирургами профильных медицинских центров.
К сожалению, в обычной жизни такой ошибочный «диагноз» встречается практически у каждого четвертого-пятого грудничка. Оказывается, нередко гидроцефалией (гидроцефальным синдромом) некоторые врачи неправильно называют стабильное (обычно незначительное) увеличение желудочков и других ликворных пространств головного мозга. Внешними признаками и жалобами это никак не проявляется, лечения не требует. Тем более, если у ребенка заподозрили гидроцефалию на основании «большой» головы, просвечивающих сосудиков на лице и волосистой части головы и т.д. — это не должно вызывать паники у родителей. Большой размер головы в данном случае не играет практически никакой роли. Однако, очень важна динамика прироста окружности головы. Кроме того, нужно знать, что среди современных детей не редкость так называемые «головастики», у которых голова имеет относительно большой для их возраста размер (макроцефалия). В большинстве таких случаев у младенцев с крупной головой выявляются признаки рахита, реже — макроцефалия, обусловленная семейной конституцией. Например, у папы или у мамы, а может у дедушки большая голова, одним словом, — дело семейное, лечения не требует.
Иногда при проведении нейросонографии врач ультразвуковой диагностики находит в головном мозге псевдокисты — но это совсем не повод для паники! Псевдокистами называют единичные округлые крошечные образования (полости), содержащие ликвор и располагающиеся в типичных участках мозга. Причины их появления, как правило, бывают достоверно неизвестны; обычно они исчезают к 8-12 мес. жизни. Важно знать, что существование таких кист у большинства детей не является фактором риска в отношении дальнейшего нервно-психического развития и не требует лечения. Тем не менее, хотя и достаточно редко, псевдокисты образуются на месте субэпендимальных кровоизлияний, или имеют связь с перенесенной перинатальной церебральной ишемией или с внутриутробной инфекцией. Количество, размеры, строение и места расположения кист дают специалистам очень важную информацию, с учетом которой, на основе клинического осмотра формируются окончательные выводы.
Описание НСГ — это не диагноз! и совсем не обязательно повод для лечения.
Чаще всего, данные НСГ дают косвенные и неопределенные результаты, и учитываются только в совокупности с результатами клинического осмотра.
Еще раз напоминаю о другой крайности: в сложных случаях иногда встречается явная недооценка со стороны родителей (реже — и врачей), имеющихся у ребенка проблем, что приводит к полному отказу от необходимого динамического наблюдения и обследования, в результате чего правильный диагноз ставится поздно, и лечение не приводит к нужному результату.
Несомненно, поэтому, при подозрении на повышенное внутричерепное давление и гидроцефалию, диагностика должна проводиться на самом высоком профессиональном уровне.
Что такое мышечный тонус и за что его так «любят»?
Посмотрите в медицинскую карточку своего ребенка: там нет такого диагноза, как «мышечная дистония», «гипертония» и «гипотония»? — наверное, вы просто не ходили со своим малышом до года в поликлинику к неврологу. Это, конечно же, шутка. Однако, диагноз «мышечная дистония» встречается нисколько не реже (а может быть и чаще), чем гидроцефальный синдром и повышение внутричерепного давления.
Изменения мышечного тонуса могут быть, в зависимости от степени выраженности, как вариантом нормы (чаще всего), так и серьезной неврологической проблемой (это гораздо реже).
Коротко о внешних признаках изменения мышечного тонуса.
Мышечная гипотония характеризуется снижением сопротивления пассивным движениям и увеличением их объема. Может быть ограничена спонтанная и произвольная двигательная активность, прощупывание мышц несколько напоминает «кисель или очень мягкое тесто». Ярко выраженная мышечная гипотония может существенно влиять на темпы двигательного развития (подробней см. в главе о двигательных расстройствах у детей первого года жизни).
Мышечная дистония характеризуется состоянием, когда мышечная гипотония чередуется с гипертонией, а также вариантом дисгармонии и асимметрии мышечного напряжения в отдельных мышечных группах (например, в руках больше, чем в ногах, справа больше чем слева и т.д.).
В покое у этих детей при пассивных движениях может наблюдаться некоторая мышечная гипотония. При попытке активно выполнить какое-либо движение, при эмоциональных реакциях, при изменении тела в пространстве, мышечный тонус резко нарастает, становятся выраженными патологические тонические рефлексы. Нередко такие нарушения в дальнейшем приводят к неправильному формированию двигательных навыков и ортопедическим проблемам (например, кривошея, сколиоз).
Мышечная гипертония характеризуется увеличением сопротивления пассивным движениям и ограничением спонтанной и произвольной двигательной активности. Выраженная мышечная гипертония также может существенно влиять на темпы двигательного развития.
Нарушение мышечного тонуса (напряжения мышц в покое) может быть ограничено одной конечностью или одной мышечной группой (акушерский парез руки, травматический парез ноги) — и это наиболее заметный и очень тревожный признак, заставляющий родителей незамедлительно обратиться к неврологу.
Заметить различие между физиологическими изменениями и патологическими симптомами за одну консультацию даже грамотному врачу иногда довольно трудно. Дело в том, что изменение мышечного тонуса не только связано с неврологическими расстройствами, но и сильно зависит от конкретного возрастного периода и других особенностей состояния ребенка (возбужден, плачет, голоден, сонлив, замерз и т.д.). Таким образом, наличие индивидуальных отклонений в характеристиках мышечного тонуса, далеко не всегда заставляет беспокоиться и требует какого-либо лечения.
Но даже в том случае, если функциональные нарушения мышечного тонуса подтвердятся, в этом нет ничего страшного. Хороший невролог, скорей всего, назначит массаж и занятия лечебной физкультурой (очень эффективны упражнения на больших мячах). Медикаменты назначаются крайне редко.
Cиндром гипервозбудимости
(синдром повышенной нервно-рефлекторной возбудимости)
Частые плачи и капризы по поводу и без, эмоциональная неустойчивость и повышенная чувствительность к внешним раздражителям, нарушение сна и аппетита, обильные частые срыгивания, двигательное беспокойство и вздрагивания, дрожание подбородка и ручек (и т.д.), часто в сочетании с плохой прибавкой веса и нарушением стула — узнаете такого ребенка?
Все двигательные, чувствительные и эмоциональные реакции на внешние стимулы у гипервозбудимого ребенка возникают интенсивно и резко, и так же быстро могут угасать. Освоив те или иные двигательные навыки, дети беспрерывно двигаются, меняют позы, постоянно тянутся каким-либо предметам и захватывают их. Обычно дети проявляют живой интерес к окружающему, но повышенная эмоциональная лабильность нередко затрудняет их контакт с окружающими. Они очень впечатлительные, переживательные и ранимые! Засыпают крайне плохо, только с мамой, постоянно просыпаются, плачут во сне. У многих из них отмечается длительная реакция страха на общение с незнакомыми взрослыми с активными реакциями протеста. Обычно синдром гипервозбудимости сочетается с повышенной психической истощаемостью.
Наличие таких проявлений у ребенка — это всего лишь только повод для обращения к неврологу, но, ни в коем случает не повод для родительской паники, и тем более, медикаментозного лечения.
Постоянная гипервозбудимость в причинном отношении мало специфична и чаще всего может наблюдаться у детей с особенностями темперамента (например, так называемый холерический тип реагирования).
Значительно реже, гипервозбудимость можно связать и объяснить перинатальной патологией центральной нервной системы. Кроме того, если поведение ребенка вдруг неожиданно и надолго нарушилось практически без видимых причин, у него появилась гипервозбудимость, нельзя исключить вероятность развития реакции нарушения адаптации (приспособления к внешним условиям среды) вследствие стресса. И чем быстрее ребенка посмотрят специалисты, тем легче и быстрее удается справиться с проблемой.
И, наконец, наиболее часто, преходящая гипервозбудимость бывает связана с педиатрическими проблемами (рахит, нарушения переваривания пищи и кишечные колики, грыжи, прорезывание зубов и др.).
Существуют две крайности в тактике наблюдения за такими детьми. Или «объяснение» гипервозбудимости с помощью «внутричерепной гипертензии» и напряженное медикаментозное лечение с использованием нередко препаратов с нешуточными побочными эффектами (диакарб, фенобарбитал и др.). Или полнейшее пренебрежение проблемой, которое может привести в дальнейшем к формированию стойких невротических расстройств (страхи, тики, заикание, тревожные расстройства, навязчивости, нарушения сна) у ребенка и членов его семьи, и потребует длительной психологической коррекции.
Конечно же, логично предположить, что адекватный подход находится где-то между ними…
Отдельно хотелось обратить внимание родителей на судороги — одно из немногих расстройств нервной системы, которое действительно заслуживает пристального внимания и серьезного лечения. Эпилептические приступы встречаются в грудном возрасте не часто, но протекают иногда тяжело, коварно и замаскировано, при этом почти всегда необходима незамедлительная медикаментозная терапия.
Такие приступы могут скрываться за любыми стереотипными и повторяющимися эпизодами в поведении ребенка. Непонятные вздрагивания, кивки головой, непроизвольные движения глаз, «замирания», «зажимания», «обмякания», в особенности с остановкой взгляда и отсутствием реакции на внешние раздражители, должны насторожить родителей и заставить обратиться к специалистам. Иначе, поздно поставленный диагноз и несвоевременно назначенная медикаментозная терапия значительно уменьшают шансы на успех лечения.
Все обстоятельства эпизода судорог необходимо точно и полно запомнить и, при возможности, записать на видео, для дальнейшего подробного рассказа на консультации. Если судороги длятся длительно или повторяются — вызов «03» и срочная консультация врача.
В раннем возрасте состояние ребенка чрезвычайно переменчиво, поэтому отклонения в развитии и другие расстройства нервной системы иногда могут быть обнаружены лишь только в процессе длительного динамического наблюдения за малышом, при повторных консультациях. С этой целью определены конкретные даты плановых консультаций детского невролога на первом году жизни: обычно в 1, 3, 6 и 12 месяцев. Именно в эти периоды можно обнаружить большинство тяжелых болезней нервной системы детей первого года жизни (гидроцефалия, эпилепсия, ДЦП, обменные расстройства и др.). Таким образом, выявление конкретной неврологической патологии на ранних этапах развития позволяет вовремя начинать комплексную терапию и достигать при этом максимально возможного результата.
И в заключение, хотелось бы напомнить родителям: будьте чутки и внимательны к своим малышам! В первую очередь, именно ваше осмысленное участие в жизни детей — это основа их дальнейшего благополучия. Не залечивайте их от «предполагаемых болезней», но если вас что-то тревожит и заботит, найдите возможность получить независимую консультацию квалифицированного специалиста.https://lib.komarovskiy.net/fakty-i-zabluzhdeniya-perinatalnoj-nevrologii.html
Диагностика и лечение
Генетики пытаются определить конкретный вид мутации. Но специфического лечения пока, к сожалению, не существует. Если зрение и слух стойко снижаются, ребенка обучают языку жестов. Замедлить прогрессирующую патологию сетчатки глаза пытаются, вводя в рацион человека витамин A и избегая высоких доз витамина E. Пик падения зрения и слуха приходится к 20-30 годам жизни.
Подведем итог. Диагноз диагнозу рознь. Мы рассмотрели три ситуации, когда загадочный Грефе описывает болезни (или просто состояния) младенцев. Поэтому, услышав на консультации у врача незнакомые термины и выражения, не стесняйтесь задавать доктору вопросы. Уточняйте, что он имел в виду и какой должна быть тактика ваших действий, какие прогнозы на будущее. При необходимости, проконсультируйтесь у нескольких врачей.
Состояния, при которых возникает симптом Грефе
В случае недоношенности СпГ проходит самостоятельно, по мере созревания нервной системы. Однако подобное состояние чаще всего связывают с наличием заболеваний неврологического характера, выявить и лечить которые необходимо как можно скорее.
Гидроцефалия
Синдром Грефе у взрослых и новорожденных чаще всего становится причиной возникновения СпГ. Данная патология развивается, когда оболочки мозга выделяют большое количество ликвора и не успевают всасывать его обратно. При этом спинномозговая жидкость (ликвор) накапливается, давит на ткани головного мозга, вызывая яркую неврологическую симптоматику. Помимо полоски склеры на глазах основными симптомами гидроцефальной болезни у новорожденных выступают:
- ослабление врождённых рефлексов (трудности с сосанием и глотанием, снижение крепости хватательного рефлекса);
- тремор подбородка и конечностей;
- косоглазие;
- срыгивание фонтаном;
- гипотония мышц, приводящая к сложностям при удерживании головы, свисанию рук и ног, отсутствию физиологического сгибательно-разгибательного гипертонуса);
- мраморность кожи, синюшность носа, губ и мочек ушей;
- заметное увеличение окружности головы (у детей до года);
- отёчность зрительных дисков;
- выпячивание родничка.
Синдром заходящего солнца у взрослых отличается от признаков у новорожденных, сопровождаясь:
- частыми приступами утренней головной боли, отдающей в область висков;
- тошнотой, рвотными позывами;
- приступами головокружения;
- ощущением постоянной усталости;
- трудностями при движении глазными яблоками и головой;
- бледностью кожи;
- наличием гипертонуса мышц конечностей;
- появлением косоглазия;
- ухудшением внимательности, памяти, умственной активности.
Повыситься внутричерепное давление может при:
- гидроцефалии;
- венозном застое, когда кровь накапливается и сдавливает мозговые оболочки;
- отёке мозга;
- разрастании опухолевых образований.
У детей этот синдром проявляется ярко:
- отсутствие аппетита и потеря веса;
- вялость, капризность;
- медленное зарастание родничка;
- расхождение черепных швов;
- выпирание и пульсация родничка;
- гипертонус мышц;
- судорожные приступы;
- срыгивание фонтаном.
У взрослых симптомы ВЧД выглядят так:
- головные боли;
- ухудшение зрения и памяти;
- приступы головокружения;
- рассеянность и невнимательность;
- сонливость, вялость;
- скачки кровяного давления.
Ядерная желтуха
Тяжёлое поражение тканей головного мозга вследствие токсичного воздействия «непрямого» билирубина часто вызывает СпГ. Подобное состояние у детей вызывается:
- несовместимостью резуса крови;
- токсоплазмозом;
- желтухой новорожденных;
- сахарным диабетом у матери;
- родовыми травмами;
- сепсисом.
Невзирая на разносторонние причины возникновения патологического процесса, признаки его всегда одинаковы:
- слабость;
- монотонный плач;
- гипотонус мышц;
- отказ от питания;
- ригидность затылочных мышц;
- признаки церебрального паралича.
Стремительное нарастание клинической симптоматики приводит к резкому ухудшению состояния младенца, что чревато летальным исходом.
Базедова болезнь
Симптом Грефе у детей часто встречают при развитии тиреотоксикоза. Заболевание передаётся от больной матери новорожденному. При токсическом зобе младенец через пуповину получает огромное количество иммуноглобулинов, которые сохраняются в его крови до года. Постепенно они выводятся из организма. Признаки тиреотоксикоза у младенцев:
- зоб;
- гипервозбудимость;
- усиленная потливость;
- неуёмный аппетит;
- частая рвота и понос, приводящие к потере веса;
- различные нарушения: синдром Мебиуса, симптом «восходящего» солнца, выпячивание глазных яблок;
- раннее окостенение черепных швов.