Причины субарахноидального кровоизлияния
В большинстве случаев такое состояние обусловлено нетравматическими факторами:
- разрывом аневризмы;
- разрывом сосуда в головном мозге на фоне артериальной гипертензии, атеросклероза и других сосудистых заболеваний.
Субарахноидальное кровоизлияние в мозг может быть обусловлено и травматическими факторами:
- черепно-мозговая травма;
- ушиб головного мозга;
- перелом костей черепа.
Основные услуги клиники доктора Завалишина:
- консультация нейрохирурга
- лечение грыжи позвоночника
- операции на головном мозге
- операции на позвоночнике
Центр неврологии в Москве
Геморрагический инсульт. Виды:
- Паренхиматозное кровоизлияние
- Субарахноидальное кровоизлияние
- Паренхиматозно-субарахноидальное кровоизлияние
- Внутрижелудочковое кровоизлияние
- Инсульт-гематомы – нетравматические субдуральные и эпидуральные кровоизлияния
Паренхиматозное кровоизлияние
Паренхиматозное кровоизлияние является одной из форм острого нарушения мозгового кровообращения по геморрагическому типу. Проявляется появлением очаговой симптоматики. Это паралич в ноге и руке, расстройство речи по типу дизартрии, может внезапно развиться слепота. Характер симптомов зависит от локализации и объема кровоизлияния.
Обычно состояние сопровождается общемозговой симптоматикой – головной болью, тошнотой, рвотой, угнетением сознания. Сохраняются эти явления более суток.
Клиническая картина кровоизлияния в мозг
Происходят нарушения функций головного мозга сосудистого генеза. Это является результатом разрыва патологически измененных артерий мозга. Обычно это происходит на фоне повышенного артериального давления, на фоне хронической артериальной гипертензии, церебральной амилоидной ангиопатии.
Следствием разрыва сосуда является кровоизлияние в полость черепа. Излившейся кровью повреждается паренхима головного мозга, также на него токсически действуют продукты ее распада. Это ведет к отеку головного мозга, сдавлению и смещению структур внутри мозга.
Диагностика кровоизлияния в мозг
Методами достоверной диагностики являются компьютерная томография и магнитная томография.
Если отсутствуют возможности проведения нейровизуализации, диагностика становится менее достоверной.
Тогда рекомендуется анализировать клиническую картину, данные спинномозговой пункции, эхоэнцефалоскопии.
Методы лечения паренхиматозного кровоизлияния
Проведение базовой терапии. Задачи базовой терапии – поддержание в норме артериального давления, устранение отека мозга.
Гематома при паренхиматозном кровоизлиянии
Очаги кровоизлияния варьируются от очень мелких до крупных. Крупная гематома может разрушить практически все полушарие. Иногда возможно одновременное развитие двух и более очагов. На различных расстояниях от основного очага можно заметить точечные кровоизлияния. Очаги кровоизлияния могут быть типа гематомы и типа геморрагического пропитывания.
Гематома
Гематома имеет шарообразную форму, края ее неровные. В зоне гематомы есть кровь, которая напоминает студенистую массу, там также могут быть сгустки. По краям гематомы локализуется зона геморрагической инфильтрации. Ее ширина составляет 3-5 миллиметров. За этой зоной следует зона отека мозга.
Отек мозга провоцирует повышение внутричерепного давления, расстройство венозного кровообращения. Если кровоизлияние имеет форму геморрагического пропитывания, то оно не имеет четких границ.
Симптомы гематомы при паренхиматозном кровоизлиянии
Физическое или эмоциональное напряжение является поводом к кровоизлиянию. Обычно заболевание начинается остро, в первой половине дня, предвестников нет.
Возможно развитие коматозного состояния – утрачивается сознание, отсутствуют активные движения, нет реакции на внешние раздражители, расстраиваются жизненно важные функции. При осмотре пациента выявляется гемиплегия, парализованные мышцы имеют низкий тонус.
Если приподнять парализованную конечность, то она падает, как плеть. На стороне паралича стопа ротирована кнаружи. Не вызываются глубокие рефлексы. Зрачки сужаются или расширяются, на свет не реагируют. На стороне поражения сглаживается носогубная складка, опускается угол рта.
Дыхание с хрипами, может быть затруднен выдох или вдох. Отмечается замедление или учащение пульса. Вероятно развитие пневмонии на 2-3 сутки.
Возможно появление пролежней в области пяток, ягодиц, крестца. Грубые вегетативные симптомы наблюдаются при кровоизлияниях в желудочки мозга.
При возникновении первых признаков кровоизлияния в мозг необходима срочная помощь врачей. В терапевтическом отделении Центра неврологии окажут высококвалифицированную помощь в диангостике и лечении кровоизлияния в мозг.
Записаться в Центр неврологии:
- по телефону: +7 925 191 50 55
- заполнить форму: ЗАЯВКА НА ЛЕЧЕНИЕ
- получить консультацию по электронной почте [email protected]
- адрес клиники: Москва, Нагорная ул., 17 к 6
+7 (495) 506 61 01 –
ЗАПРОС в КЛИНИКУ
Клиническая картина субарахноидального кровоизлияния
Это состояние развивается стремительно на фоне нормального самочувствия человека и проявляется:
- резкой острой головной болью, усиливающейся при малейшей физической активности;
- тошнотой, рвотой;
- судорогами;
- психоэмоциональными нарушениями (страхом, возбуждением, сонливостью);
- повышением температуры тела (до фебрильного и субфебрильного уровня);
- расстройствами сознания (от оглушения до обморока, комы);
- симптомами поражения глазодвигательного нерва (парезом взора, опущением века), кровоизлиянием в глазное яблоко.
В половине случаев такое состояние приводит к летальному исходу. Основные осложнения и последствия субарахноидального кровоизлияния:
- спазм сосудов головного мозга, обусловленный ишемией;
- повторение эпизода при аневризме (может возникать в раннем периоде или через несколько недель после первого эпизода);
- гидроцефалия (на начальных этапах или в позднем периоде);
- патологии, обусловленные субарахноидальным кровоизлиянием в головном мозге (инфаркт миокарда, отек легкого, кровотечение из язвы желудка или двенадцатиперстной кишки).
Среди отдаленных последствий субарахноидального кровоизлияния в мозг: расстройства памяти, внимания, психоэмоциональные нарушения (депрессия, бессонница, возбуждение). Также стандартной жалобой больных, перенесших такое состояние, является головная боль. Несколько реже развивается гормональное нарушение в системе гипоталамуса и гипофиза.
Причины кровоизлияний в желудочки головного мозга
Причины образования кровоизлияния в желудочки головного мозга до конца не изучены и конкретных четких причин этой патологии тоже нет.
Среди факторов риска называют следующие:
- Артериальная гипертензия (в первичных кровоизлияниях) — это хроническое повышение артериального давления, особенно опасно при отсутствии хотя бы элементарного лечения.
- Бесконтрольный прием антиагрегантов, фибринолитиков.
- Сосудистые аневризмы — это расширение артерии, могут быть врожденными и приобретенными.
- Сахарный диабет (при этом заболевании постоянно повышается уровень глюкозы в крови, что вызывает всякого рода осложнения).
- Механическое повреждение сосудов головного мозга (травма).
- Геморрагические диатезы — это повышенная ломкость стенок сосудов.
- Онкологические заболевания — опухоли доброкачественные и злокачественные.
- Инфекционно-воспалительные процессы в тканях мозга (энцефалит).
Причин, способствующих кровоизлиянию в желудочки головного мозга много. Они в первую очередь воздействуют на нервную ткань. Первичные факторы провоцируют множественные осложнения, что и приводит к кровоизлияниям такого рода. Одним из первых таких осложнений является повышение проницаемости стенок сосудов желудочковой системы.
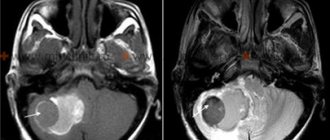
Диагностика и лечение субарахноидального кровоизлияния в мозг
Врач уточняет анамнез пострадавшего, проводит наружный осмотр. Диагноз устанавливается на основании данных КТ, позволяющей определить распространенность процесса, наличие отека, оценить состояние ликворной системы. При отрицательных результатах проводится люмбальная пункция.
МРТ является чувствительным инструментом для диагностики патологии спустя несколько суток. Для определения источника кровотечения в головном мозге используют ангиографию сосудов.
Терапия субарахноидального кровоизлияния проходит в неврологическом стационаре и зависит от тяжести состояния больного. Она направлена на решение таких задач:
- стабилизация состояния пациента;
- профилактика повторного эпизода;
- нормализация гомеостаза;
- лечение и профилактика ишемии, сосудистого спазма;
- терапия болезни, вызвавшей кровоизлияние.
Аневризму клиппируют или проводят эндоваскулярную окклюзию. Вазоспазм и ишемию лечат медикаментозно. При локальном спазме сосуда непосредственно в него вводят сосудорасширяющий препарат или проводят баллонную ангиопластику.
В 50% случаев субарахноидальное кровоизлияние приводит к смерти. У большинства развиваются существенные нарушения функциональной активности мозга.
Получить помощь при этой патологии можно в Отделении нейрохирургии ГКБ им. А.К. Ерамишанцева. Клиника располагает современным диагностическим оборудованием и передовым оснащением для проведения сложнейших операций.
Симптомы кровоизлияния в желудочки головного мозга
Один из самых первых симптомов — это стремительное развитие коматозного состояния. Если порыв крови в желудочки произошел быстро, то наблюдается и стремительная потеря сознания. Если желудочковая система заполняется кровью постепенно, то и сознание утрачивается не зразу, а по истечению некоторого времени.
По мере увеличения объема крови в желудочках и возникновении отечности, потеря сознания становится более глубокой, наблюдаются расстройство дыхания, изменения пульса, вазомоторные расстройства в области лица, конечностях и в самом туловище, цианоз. Поражение головного мозга вызывает гемипрепаралич взора в противоположную сторону. Могут наблюдаться скачки температуры тела — изначально температура падает ниже нормы, но в течение суток возможно ее значительное повышение (до 40), а при попадании крови в III желудочек температура может достигнуть критических показателей — 42 градуса.
При лабораторном исследовании наблюдается повышение лейкоцитов в крови, иногда присутствует белок и сахар.
Признаком кровоизлияния в желудочки головного мозга также можно считать раннюю контрактуру. Наблюдаются периодические тонические спазмы, возникающие спонтанно или при дыхательных движениях. Тонический спазм — это состояние, во время которого голова запрокидывается назад, ноги судорожно разгибаются, а руки согнуты, сжаты в пальцах.
Если кровоизлияние произошло в боковые желудочки, то наблюдается такая клиническая картина:
- коматозное состояние развивается стремительно;
- рвота;
- нарушается частота и ритм дыхания;
- изменение ритма пульса — сначала происходит замедление, а потом учащение;
- гиперемия лица;
- обильное потовыделение;
- сильное повышение температуры тела;
- маятникообразные движения глазных яблок, когда тело находится в горизонтальном положении;
- тонические судороги во время дыхания;
- повышение сухожильных рефлексов и одновременно снижение кожных.
Кровоизлияния в желудочек чаще всего приводят к стремительному летальному исходу, так как излившаяся кровь поражает жизненно важные центры.
Лечение и профилактика кровоизлияния в желудочки головного мозга
Даже при подозрении на такого рода патологию пациенту необходима срочная госпитализация и проведение необходимой стандартной терапии — стабилизация дыхательной функции, артериального давления, нормализация температуры тела, введения противосудорожных препаратов, а при необходимости — и препаратов для устранения отека мозга. Терапия направлена на остановку кровотечения.
Хирургическое лечение проводится в строго индивидуальном порядке, учитывая состояние пациента и все противопоказания. Оперативное вмешательство после наступления коматозного состояния целесообразно в только в первые 10-12 часов.
Профилактика кровоизлияния в желудочки головного мозга включает, в первую очередь, своевременное лечение артериальной гипертензии, ответственный прием медицинских препаратов, лечение заболеваний свертываемости крови.
Дифференциальная диагностика субарахноидального кровоизлияния
Проводят с рядом заболеваний нервной системы:
- церебральным венозным тромбозом,
- нарушением спинального кровообращения,
- шейным остеохондрозом с цервикалгическим синдромом,
- мигренью,
- синкопальными состояниями, эпилепсией,
- опухолями ЦНС (ксантохромия в ликворе),
- синуситами.
- менингоэнцефалитом (буллезная сыпь при САК).
Изменения на ЭКГ в виде широкого и глубокого отрицательного зубца Т могут потребовать исключения острого инфаркта миокарда.
Подобную электрокардиографическую картину связывают с выбросом катехоламинов, влияющим на состояние коронарного кровотока. Наиболее часто очаговые изменения на ЭКГ при субарахноидальном кровоизлиянии наблюдаются в возрасте старше 50-55 лет.