и иные хронические болезни, обязательно нужно предупредить врача.
Стоит знать, что миелографию позвоночника проводят в присутствии докторов, которые будут оказывать помощь. В некоторых случаях медики помогают произвести клизму, а также отвечают за прием пациентом седативного препарата для подавления глотательного рефлекса.
Как проводится обследование?
Прежде чем записаться на миелографию поясничного отдела позвоночника, стоит узнать о методике ее проведения. Для начала пациента просят лечь на специальный стол, после чего кожу на месте будущего прокола обезболивают при помощи местного анестетика и дезинфицируют. После этого осуществляется прокол, иголка будет продвигаться внутрь под контролем флюороскопа. Вводится контрастное вещество, после чего иглу достают, и место прокола снова дезинфицируют. В зависимости от того, какой отдел позвоночника будет исследоваться, при введении иглы человека могут попросить лечь на живот, на бок или сесть.
После того как контраст введен, пациент должен лежать на животе, а доктор будет аккуратно наклонять стол так, чтобы вещество распределилось по субарахноидальному каналу позвоночника. Чтобы сделать снимок, человека могут попросить перевернуться на бок и лежать неподвижно, иначе результат «смазанным».
Процедура будет проводиться от получаса до часа. После этого пациента отправят в палату, где он будет в течение двух-четырех часов находиться под наблюдением. В это время человек должен будет лежать на приподнятом (около 45 градусов) изголовье и много пить, что позволит скорее вывести контраст из организма.
Миелография с трехмерной реконструкцией
Контрастную миелографию в таком случае будут производить при помощи магнитно-резонансного томографа. Это предполагает обработку данных при помощи специального программного обеспечения. В результате будут получены трехмерные изображения, которые позволят обнаружить любые отклонения и патологические процессы в позвоночнике и спинном мозге.
Контрастная миелография
Производится при помощи компьютерного томографа. Особенность заключается в том, что процедура предполагает исследование при помощи рентгеновского излучения. Это допустимо далеко не во всех случаях, поэтому решение будет принимать лечащий врач.
Как подготовиться к миелографии
Перед исследованием врач подробно расспросит пациента о принимаемых им лекарственных препаратах. Опасность для обследуемого во время миелографии представляют такие группы препаратов, как сахароснижающие (в частности, метформин), разжижающие кровь (например, варфарин), противосудорожные и антидепрессанты. За несколько дней до диагностики прием этих лекарственных средств следует прекратить и заменить их другими препаратами подобного действия, рекомендованными врачом.
Пациенту стоит подробно проинформировать врача обо всех случавшихся у него эпизодах аллергии. Особое значение имеет аллергия на йод и барий, поскольку многие контрастные вещества в своей основе имеют именно эти микроэлементы.
Врач также должен знать обо всех имеющихся у пациента хронических заболеваниях. Во-первых, при некоторых их них миелография вовсе противопоказана, а во-вторых, зная об этих заболеваниях, специалисты, проводящие исследование, могут предвидеть развитие тех или иных осложнений и своевременно, а главное – адекватно отреагировать на них.
Женщинам крайне важно уведомить врача о возможной или уже существующей беременности, поскольку рентгеновское излучение может оказать негативное воздействие на здоровье и развитие плода.
За 2-3 дня до исследования пациенту следует исключить из своего рациона продукты, вызывающие брожение и повышенное газообразование в кишечнике (капусту, сдобу и прочее) – наличие в нем большого количества газа может «смазать» картинку при проведении исследования. Количество потребляемой жидкости, напротив, следует увеличить. За 8 часов до миелографии не рекомендуется употреблять никакую пищу, но пить при возникновении чувства жажды все же следует.
Перед проведением пункции впечатлительным пациентам могут быть назначены седативные препараты, кроме того, всем обследуемым проводят очистительную клизму.
Во время исследования пациент снимает свою одежду частично или полностью, и надевает специальную больничную рубашку. Также он снимает очки, украшения, зубные протезы, часы и прочие предметы, которые могут исказить изображение.
Расшифровка результатов
Расшифровывает миелографию с йодсодержащим препаратом врач с соответствующей квалификацией, обычно это рентгенолог. По итогам расшифровки выполняется составление заключения, которое выдается пациенту и с которым можно отправляться к лечащему врачу.
Преимущества и недостатки процедуры
Преимущества процедуры заключаются в том, что она позволяет в короткие сроки выявить проблемы, которые ни КТ, ни МРТ без контрастирования не выявили бы. Можно осмотреть не только позвоночник, но и спинной мозг, и корешки нервных окончаний, увидеть которые при иных исследованиях практически невозможно. По итогам процедуры в организме не остается никаких следов излучения.
Недостатки заключаются в не самых приятных ощущениях от введения контраста: часто отмечается соленый привкус во рту, покраснение кожи лица, чувство жара или жжения, головокружение или головные боли. После прекращения введения контраста может появиться тошнота или даже рвота. Также процедура возможна не во всех случаях, поскольку существуют противопоказания.
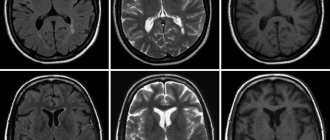
Что показывает МРТ спинного мозга
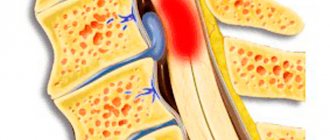
- Дегенеративные заболевания позвоночника, а именно сдавление мозга прорвавшейся грыжей. В зависимости от степени сдавления пациентов будут беспокоить боль (по типу ударов тока, прострелов), онемение, нарушение двигательных функций.
- Травма спинного мозга. Травмы делятся на сотрясение, ушиб и травматическое сдавление. Сотрясение может никак не проявляться, а может проявляться недолгосрочными двигательными, чувствительными нарушениями. При ушибе, и травматическом сдавлении развивается спинальный шок с периферическим (гипотоническим) параличом, нарушением тазовых функций. Шок проходит в среднем через 3-8 недель.
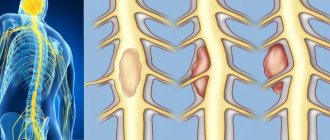
- Опухоли спинного мозга первичные/вторичные. На 6 опухолей головного мозга приходится 1 опухоль спинного. Следует отметить, что первичные опухоли позвонков, затрагивающие спинной мозг, не являются опухолями мозга. Делятся они на интра- и экстрамедуллярные (из окружающих мозг тканей-оболочек, корешков, сосудов, клетчатки).Для экстрамедуллярных опухолей (менингиомы, невриномы) характерно половинное нарушение проводимости, корешковая боль, при чихании или кашле боль отражается в месте опухоли, то же происходит при постукивании по остистым отросткам.При интрамедуллярных опухолях (эпендимомы, астроцитомы, гемангиомы, гранулемы) болей нет, но есть двигательные и чувствительные расстройства.Метастатическое (вторичное) поражение характеризуется быстро прогрессирующим вялым (гипотоническим) парапарезом (обеих конечностей), который затем превращается в спастический паралич.При данных патологиях часто выявляется фиброз костного мозга на МРТ, а также отек костного мозга, хотя эти изменения могут быть признаками других заболеваний.
- Демиелинизирующие заболевания мозга (как спинного, так и головного). К ним относятся рассеянный склероз и острый рассеянный энцефаломиелит.Рассеянный склероз – это хроническое аутоиммунное постоянно прогрессирующее заболевание, при котором поражается миелиновая оболочка нервов, ответственная за быстрое прохождение нервного импульса. Эта патология может иметь множество клинических картин, но во всех них есть схожесть. Как дебют, так и обострение у больных вызывают: перенесенные вирусные инфекции; гиперинсоляция, прием горячих ван, бани и т.п.; беременность. Проявляется это может спастикой в нижних конечностях (чаще всего), тазовыми нарушениями (эмпирические позывы, недержание), головными болями, позже к ним присоединяются нарушения глотания, зрения, слуха, дыхания.В настоящее время МРТ это единственный способ визуализации очагов демиелинизации, в свое время это стало прорывом в диагностике РС. После первого дебюта пациенту обязательно назначают МРТ, именно по результатам сканирования ставят заключение с окончательным диагнозом, если были удовлетворены критерии по обнаруженному количеству очагов. Каждый очаг демиелинизации спинного мозга на МРТ приравнивается к в головном мозге, что учитывается при постановке диагноза. МРТ спинного мозга при рассеянном склерозе проводят одновременно с исследованием головного, при этом применяют гадолиний-содержащий контраст для поиска свежих очагов. Острый рассеянный энцефаломиелит имеет доброкачественное течение, он появляется после вирусной нейротропной инфекции (корь, грипп, краснуха, герпес и прочие, в том числе после прививок). Характеризуется острым началом с лихорадкой, признаками энцефалита, парезами, параличами. При адекватном лечении симптоматика сходит на нет в течение месяца. Отличительным признаком при МРТ спинного мозга с контрастированием является «симптом колец, полуколец».
- Боковой амиотрофический склероз, или мотонейронная болезнь, или болезнь Шарко- характеризуется поражением двигательных проводящих путей, в результате чего у человека медленно развивается паралич всех мышц. Предположительная причина- мутация генов. Дебютирует в возрасте 40-50 лет. МРТ спинного мозга при БАС выявляет патологию передних рогов спинного мозга, особенно в диагностике помогает диффузионная трактография.
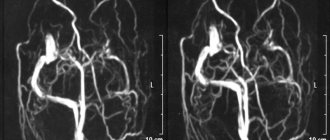
- Ишемия или инфаркт костного мозга развивается при закупорке артерии, питающей позвоночник, её спазме или сдавлении. При этом проводят МРТ сосудов спинного мозга для выявления локализации источника нарушенного кровоснабжения.
- Хроническая анемия, точнее один из её признаков- реконверсия костного мозга (замещение жировой ткани кровеобразующими клетками как попытка организма увеличить продукцию эритроцитов).
Противопоказания для проведения
Невозможно пройти миелографию в следующих случаях:
- состояние лихорадки;
- болезни почек, сердца, печени в стадии декомпенсации;
- тяжелый артрит;
- беременность;
- перенесенные операции на позвоночнике;
- анатомические особенности или дефекты, которые мешают ввести вещество в субарахноидальную полость;
- инфекционные процессы на коже в месте, где нужно вводить контраст;
- отсутствие возможности сохранения одного положения в процессе процедуры.
Окончательное решение должно быть за врачом, поскольку иногда случается так, что возможный риск меньше пользы от рентгенологической процедуры.
Показания при миелографии позвоночника
Выполнение миелографии позвоночника показано при следующих состояниях:
• Неврологические расстройства (онемение и болезненность в конечностях и т.д.);• Выявление новообразований и выяснение причин их развития;• Подтверждение арахноидита;• Выявление злокачественных опухолей в заднечерепной ямке;• Определение повреждений нервных корешков;• Выявление стенозов в спинномозговом канале;• Инфицирование спинномозгового канала и нервных корешков;• Выявление некоторых грыж межпозвоночных дисков;• Патологиях позвоночных сосудов.
Основные услуги клиники доктора Завалишина:
- консультация нейрохирурга
- лечение грыжи позвоночника
- операции на головном мозге
- операции на позвоночнике
Преимущества миелографии по сравнению с другими методами исследования
Миелография является наиболее современным методом исследования, в связи с чем обладает самой большой информативностью. Применение такого метода исследования позвоночника позволяет:
• Определить все контуры спинного мозга и нервных корешков, благодаря использованию контрастных веществ.• Не оставлять на теле пациента признаков проведения диагностики.
В отличие от таких методов исследования как КТ и МРТ, миелография позвоночника способна определить более серьезные проблемы и патологии, которые не подвластны другим способамдиагностики позвоночника.
После процедуры
По окончанию процедуры пациент должен на протяжении нескольких часов пребывать под наблюдением медперсонала. Если осложнений нет и самочувствие у обследуемого нормальное, то он может покинуть медучреждение. За время пребывания в больнице врач анализирует полученные рентгеновские снимки и при обнаружении проблемы ставит диагноз, назначает лечение.
На протяжении суток после миелографии позвоночника человек должен лежать в постели, держа голову слегка приподнятой. Также следует употреблять как можно больше воды для того чтобы быстрее вернуть организм в нормальное состояние. На протяжении пары дней после исследования нельзя заниматься спортом, поднимать тяжести или совершать резкие движения.
Через 2-3 дня рекомендуется начать выполнение простых физических упражнений на спину: наклоны, повороты. Это способствует выведению контраста. После проведения миелографии возможно появление таких осложнений: кровотечение в области пункции, головные боли, лихорадка, рвота, нарушение подвижности или парестезия. Если возникли подобные симптомы, то необходимо немедленно обратиться в больницу. Избежать развития осложнений можно, если следовать советам врача.
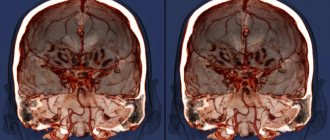
МР 3D миелографии описание
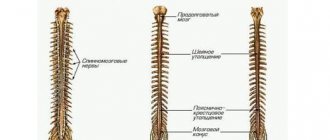
Современные магнитно-резонансные томографы позволяют сделать трехмерную (3D) реконструкцию области обследования. С помощью данной функции программного приложения сделать описание снимков легче, но следует знать нормальные анатомические особенности строения спинномозгового сегмента.
Схема контрастной цистернографии головного мозга (а) и мр-миелографии спинного мозга (б). Такие томограммы можно было получить на этапе начала применения магнитно-резонансной томографии в медицине. Постепенно технологии совершенствовались. Контрастная внутривенная МРТ позвоночника с 3D моделированием стала применяться несколько позднее.
Сагиттальные срезы при мр-мелографии позвоночника. Исследования выполнены пациенту со стенозом на уровнях С3-С6 перед операцией по установке стентов. 3D реконструкция позволила качественно провести хирургическое лечение.