Эпилепсия представляет собой серьезное хроническое заболевание, для которого характерны неконтролируемые спонтанные приступы различного типа. Болезнь может иметь врожденный или приобретенный характер.
Первые эпилептические приступы могут возникнуть в любом возрасте, их развитие обусловлено множеством причин: от генетической предрасположенности до перенесенных нейроинфекций и черепно-мозговых травм.
Эпилепсия, появившаяся у людей взрослого возраста, грозит существенным ухудшением качества жизни и даже инвалидизацией. Ввиду спонтанности возникновения приступов и невозможности их контролировать человек теряет работоспособность. Эпилептические припадки негативно влияют не только на физическое здоровье больного, но и на его психологическое состояние, что выражается в развитии психозов и депрессий.
Известны определенные провоцирующие факторы, присутствие которых может увеличивать вероятность возникновения эпилептических припадков. При их наличии больному нужно систематически посещать врача-невролога для предупреждения приступов и получения своевременной медицинской поддержки.
В Юсуповской больнице выполняется качественная диагностика и лечение эпилепсии. Современная медицинская аппаратура диагностического центра Юсуповской больницы обеспечивает получение максимально точных результатов – выявление патологии на ранних стадиях и установление первопричины болезни, что в свою очередь дает возможность подобрать наиболее эффективную схему лечения. Терапевтическая тактика составляется с учетом индивидуальных особенностей пациента и степени тяжести патологии.
Благодаря применению инновационных методик лечение значительно улучшает состояние больных эпилепсией и позволяет добиться стойкой ремиссии.
Причины возникновения заболевания
Эпилепсия бывает идиопатической или симптоматической природы. Причины развития идиопатической эпилепсии остаются невыясненными. Патология может диагностироваться у людей как в раннем, так и в зрелом возрасте, однако чаще всего встречается у детей. Одной из наиболее вероятных причин возникновения идиопатической эпилепсии ученые считают наследственную предрасположенность. Кроме того, она может возникать вследствие генетических аномалий, сформировавшихся у ребенка во внутриутробном периоде.
Возникновение симптоматической эпилепсии связано с тем или иным негативным обстоятельством, которое негативно повлияло на структуры головного мозга. Так, эпиприступ провоцируют следующие факторы:
- повторяющиеся вспышки света и цвета;
- повторяющиеся звуки;
- яркие сменяющиеся картинки, видеоэффекты;
- отравления различного рода;
- употребление спиртных напитков, наркотических средств;
- прием некоторых лекарственных препаратов;
- кислородное голодание;
- гипогликемический приступ – при резком падении уровня сахара в крови.
Нужно знать, что эпилептический припадок у здорового человека может быть вызван одной из трех последних причин.
Записаться на приём
Провоцирующие факторы у детей
Эпилепсию не относят к детским заболеваниям, но чаще её диагностируют в раннем возрасте. В зависимости от формы заболевания, оно может проявляться по-разному. Эпилепсия сопровождается судорогами и потеряй сознания. Ранняя постановка диагноза у ребенка способствует частичному или полному выздоровлению. До подросткового возраста все симптомы могут исчезнуть, и дети будут вести активную полноценную жизнь.
Причинами эпилепсии у детей наиболее часто выступают:
- травмами шеи и головы в процессе рождения;
- гипоксией (кислородным голоданием) плода;
- инфекционными заболеваниями, перенесенными матерью во время беременности;
- злоупотреблением матерью алкоголем и наркотическими веществами в период вынашивания плода.
Заболевание может проявиться у ребенка сразу после рождения или через несколько лет. Незначительные судорожные движения у детей до трех месяцев могут быть следствием незрелой нервной системы. Тем не менее, при их наличии следует обратиться за консультацией к неврологу для исключения патологии. Если судороги продолжают появляться после трех месяцев жизни, усиливаются и возникают спонтанно, необходимо обязательно показать ребенка детскому неврологу.
Причиной эпилептических приступов в детском возрасте также может быть высокая температура, так называемые фебрильные судороги. Некоторые приступы сопровождаются неожиданным замиранием и кратковременными потерями сознания. Также существует абсансная эпилепсия, которая протекает без приступов. Симптомы эпилепсии достаточно многогранны. Если есть хоть малейшее подозрение на эпилепсию, то необходимо незамедлительно делать электроэнцефалограмму.
Родителям необходимо обратить внимание на следующие симптомы у ребенка:
- замирания;
- потеря концентрации;
- нет реакции на раздражители;
- высокая температуры;
- обморок;
- вялость;
- головные боли;
- тошнота;
- боли в животе;
- головокружения.
При наличии этих симптомов, немедленно вызывайте врача или отвезите вашего ребёнка в больницу.
Провоцирующие факторы у взрослых
Наследственные формы эпилепсии не всегда проявляются в раннем возрасте. Известны случаи, когда пациенты старших возрастных групп ощутили свой первый эпилептический приступ, а при обследовании выяснилось, что имелась генетическая предрасположенность. Эпилепсия передается по наследству, но в зависимости от формы не всегда сопровождается судорогами.
Возникновение эпилептических приступов во взрослом возрасте провоцируется другими факторами:
- перенесенным инсультом;
- опухолями головного мозга;
- рассеянным склерозом;
- метаболическими нарушениями;
- инфекционными заболеваниями с поражением головного мозга (менингитом, энцефалитом и пр.);
- алкогольной, наркотической и другими интоксикациями.
Черепно-мозговые травмы могут являться причиной возникновения эпилепсии у людей любого возраста. Повреждение костей черепа, кровоизлияние в головной мозг и нарушение целостности мягких тканей могут сопровождаться развитием патологических процессов с вторичной эпилепсией.
Симптомы эпилепсии у взрослых разнообразны. Иногда приступы не сопровождаются судорогами и потерей сознания. Со стороны больной выглядит нормальным, но слегка заторможенным. У него отсутствующий взгляд, он может потерять связь с реальностью и не реагировать на раздражители. Такие симптомы наблюдаются при легких формах заболеваниях.
Классические проявления эпилепсии намного страшнее. Человек может резко упасть и начать биться в конвульсиях. В таком состоянии его челюсти сильно сжимаются, поэтому больной может прикусить язык. На его губах выступает пена. Во время эпилептического припадка больной может навредить себе. Нередко приступ сопровождается вывихами и переломами. Приступы могут быть и вегетативными — без потери сознания и судорог. Для них характерны следующие виды симптомов:
- учащение сердечных сокращений;
- чрезмерное потоотделение;
- метеоризм и спастические боли в животе.
Бессудорожную эпилепсию могут вызвать такие факторы, как предрасположенность и экзогенные воздействия. Эпилепсия у взрослых поддается лечению. Гарантировать успех может только точная постановка диагноза на ранних сроках.
Мнение эксперта
Автор: Ольга Владимировна Бойко
Врач-невролог, доктор медицинских наукВ последнее время врачи отмечают прирост случаев впервые выявленной эпилепсии. Точных причин возникновения этого опасного неврологического заболевания не установлено. Согласно статистике, 4-10 человек на 1000 населения страдают эпилепсией. В России на долю заболеваемости приходится 2,5% случаев. Многочисленные клинические исследования позволили сделать следующий вывод: 80% больных эпилепсией проживают в странах с низким и средним уровнем развития, где высокий уровень травматизма, распространенность инфекционных заболеваний.
Для диагностики эпилепсии врачи Юсуповской больницы используют современное медицинское оборудование. Клиника оснащена европейскими установками МРТ, КТ, ЭЭГ. Анализы крови проводятся в условиях специально оборудованной лаборатории. Опытные неврологи и эпилептологи выясняют возможные причины развития заболевания. Это необходимо для разработки корректного лечения. Терапия подбирается на основании индивидуальных особенностей каждого пациента. Препараты, входящие в схему лечения, отвечают европейским требованиям безопасности и качества. Для минимизации риска рецидива заболевания больным предоставляются профилактические рекомендации.
Эпилепсия и эпилептические приступы
Эпилепсия — состояние, характеризующееся повторными (2 или более) эпилептическими приступами, не спровоцированными какими-либо немедленно определяемыми причинами. Эпилептический приступ — клиническое проявление аномального и избыточного разряда нейронов мозга. Клиническая картина представлена внезапными и транзиторными патологическими феноменами (изменения сознания, двигательные, чувствительные, вегетативные, психические симптомы, отмеченные больным или наблюдателем). Важно подчеркнуть, что несколько «провоцированных» или обусловленных какими-либо отчётливыми причина ми эпилептических приступов (например, в острый период ЧМТ или у больных с опухолью головного мозга) не позволяют поставить больному диагноз эпилепсии.
КЛИНИЧЕСКАЯ КАРТИНА
Эпилептические приступы
При клиническом обследовании больных особое внимание должно быть обращено на тщательный сбор анамнеза с описанием деталей приступа, проведённой терапии, её эффективности и побочных явлений, выявление неврологических и психических нарушений, а также повреждений, обусловленных приступами. Следует обратить внимание на повторяемость приступов, наличие различных их типов, хронобиологические особенности (приуроченность к определённому времени суток, фазе менструального цикла и т.д.) , наличие ауры, первые объективные признаки развития приступа, последовательность и вариабельность симптомов, изменение сознания во время приступа, состояние пациента после приступа. Сложные парциальные приступы часто начинаются с ауры. В зависимости от раздражения области мозга, с которой начинается эпилептический разряд, выделяют несколько основных видов ауры — вегетативную, моторную, психическую, речевую и сенсорную. В ряде случаев при парциальных приступах, простых или сложных, патологическая биоэлектрическая активность, изначально фокальная, распространяется по всему мозгу, при этом развивается вторично-генерализованный приступ. Вторично-генерализованный приступ может начинаться внезапно. В то же время у многих больных приступ начинается с появлением ауры, которая у одного и того же больного часто имеет стереотипный характер. По прошествии ауры, которая длится несколько секунд, больной теряет сознание и падает. Падение сопровождается своеобразным громким криком, обусловленным спазмом голосовой щели и судорожным сокращением мышц грудной клетки. Сразу же появляются судороги, вначале тонические — туловище и конечности вытягиваются в состоянии напряжения, голова запрокидывается и иногда поворачивается в сторону, контралатеральную очагу, дыхание задерживается, вены на шее набухают, лицо становится мертвенно-бледным с постепенно нарастающим цианозом, челюсти судорожно сжаты. Тоническая фаза приступа продолжается 15-20 с. Затем появляются клонические судороги в виде сокращений мышц конечностей, шеи, туловища. Во время клонической фазы приступа длительностью до 2-3 мин дыхание нередко бывает хриплым, шумным. Изо рта выделяется пена, часто окрашенная кровью вследствие прикусывания языка или щеки. Частота клонических судорог постепенно уменьшается, и по окончании их наступает общее мышечное расслабление. В этот период больной не реагирует даже на самые сильные раздражители, зрачки расширены, реакция их на свет отсутствует, сухожильные и защитные рефлексы не вызываются, нередко происходит непроизвольное мочеиспускание.
СИМПТОМЫ
Наиболее частые симптомы: тошнота и/или дискомфорт в области желудка, слабость и/или головокружение, головная боль, преходящие нарушения речи (афазия), чувство онемения губ, языка, рук, ощущение сдавления в области горла, боли в груди или нарушения дыхания по типу нехватки воздуха, неприятные ощущения во рту, состояние сонливости, необычное восприятие всего окружающего. Сложные парциальные приступы часто сопровождаются автоматизированными движениями, которые кажутся недостаточно целенаправленными и неадекватными, контакт с больным при этом невозможен или затруднён.
ЛЕЧЕНИЕ
Лечение должно производиться исключительно врачом-неврологом. Самолечение недопустимо. Лечение эпилепсии — процесс длительный (многолетний). До назначения противоэпилептических препаратов врач должен провести детальное клиническое обследование больного и ЭЭГ,которые дополняют анализом ЭКГ, функций почек и печени, крови, мочи, данными мрт. Больной и его семья должны получить разъяснения о приёме препарата и быть информированы как о реально достижимых результатах лечения, так и о возможных побочных эффектах.
Общая тактика лечения больных эпилепсией • Исключение факторов, способствующих возникновению приступов (недосыпание, физическое и умственное перенапряжение, гипертермия) . • Правильная диагностика типа эпилептических приступов и формы эпилепсии. • Назначение адекватной лекарственной терапии. • Внимание к образованию, трудоустройству, отдыху больных, социальным проблемам больного эпилепсией. • Выявление тех причин приступов, которые поддаются лечению (эпилептогенные зоны в мозге, например в области гиппокампа) Лечение начинают после установления диагноза эпилепсии (при наличии не менее 2 непровоцированных приступов). Только в отдельных случаях (при высокой вероятности повторного приступа и опасности его для больного вследствие, например, соматической патологии) противоэпилептическую терапию назначают после одного эпилептического приступа.
Первые признаки эпиприпадка
Зачастую больной и его близкие не подозревают о наличии у него эпилепсии до первого приступа. Определить причины его развития и конкретный раздражитель в первый раз бывает довольно сложно, однако о том, что припадок эпилепсии приближается, можно заподозрить при наличии у больного определенных признаков:
- головной боли за несколько дней до эпилептического припадка;
- нарушения сна;
- сильного стресса;
- нервозности и раздражительности;
- снижения аппетита;
- ухудшения аппетита.
Во время судорожного приступа отмечается напряжение мышц, отсутствие реакции на любые раздражители – больные не слышат звуков, не реагируют на прикосновения, боль, зрачки у них не сужаются и не расширяются. Состояние после эпилептического припадка у людей становится вялым и сонливым, для восстановления сил и нормализации состояния им необходим отдых и полноценный сон.
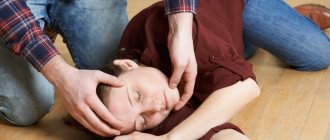
При длительной продолжительности судорог и усугублении симптомов больным необходима квалифицированная медицинская помощь, для чего нужно немедленно вызвать бригаду скорой помощи и до её приезда приложить усилия, чтобы предотвратить травмирование больного во время конвульсий. Без оказания медицинской помощи эпилептический статус может привести к летальному исходу.
Проявления эпилептических приступов
Для эпилепсии характерны неконтролируемые спонтанные приступы, появление и интенсивность которых невозможно предугадать наперед. Заподозрить заболевание можно после возникновения первого приступа. При повторении приступа нужно немедленно обратиться к врачу-неврологу, так как при отсутствии грамотного лечения частота эпилептических припадков со временем только увеличивается.
Одним из частых предшественников эпилептического приступа является, так называемая, аура. Она представляет собой субъективные ощущения галлюциногенного характера, возникающие у больного эпилепсией незадолго до наступления приступа.
Аура может проявляться следующими ощущениями:
- определенными звуками (звоном или шумом в ушах, мелодией, другими звуками);
- некоторыми запахами;
- зрительными видениями;
- ощущением де жавю;
- головными болями;
- повышенной тревожностью и пр.
Определенные виды эпиприпадков, например, абсансы, не сопровождаются возникновением ауры. При абсансах у пациентов отключается сознание. Больной застывает на месте, не реагирует на действия и слова. При этом обморока не случается, человек просто как будто замирает. В случаях сложных абсансов у больных появляются повторяющиеся двигательные акты: при приступе могут двигаться глазные яблоки, губы, язык.
При рефлекторной эпилепсии появление приступов провоцирует определенный раздражитель. Эпилептический припадок в таких случаях может начаться в результате воздействия яркого света, вспышки света, светомузыки в ночном клубе, быстрого видеоряда с часто меняющейся картинкой. У некоторых больных появлению приступа предшествует эмоциональное перенапряжение, прослушивание определенных звуков. Поэтому людям, страдающим рефлекторной эпилепсией, необходимо исключить ситуации с провоцирующими факторами.
Кроме того, эпилепсия может характеризоваться следующими признаками:
- судорогами: во время приступа появляются тонические или клонические судороги в мышцах верхних и нижних конечностей;
- расстройством сознания: некоторые простые эпилептические приступы сопровождаются сохранением сознания, другие – выключением его либо впадением больного в коматозное состояние. Помимо этого, во время эпиприпадка эпилептик может видеть галлюцинации, мысленно перемещаться в другое место;
- вегетативными нарушениями: у больных при приступе изменяется пульс, артериальное давление, тонус сосудов;
- нарушением памяти: по окончании эпилептического приступа больной чаще всего не может вспомнить произошедшее с ним. По мере развития заболевания и увеличения частоты приступов у эпилептиков нарушается речь, мышление, что приводит к деменции.
На ранних стадиях развития болезни, как правило, происходят простые эпилептические приступы, характеризующиеся небольшой длительностью и отсутствием потери сознания. По мере развития болезни наблюдается ухудшение состояния, учащение приступов с более ощутимыми их последствиями.
Записаться на приём
Глава 3. Обморок и эпилептические припадки
Обморок
Характеризуется общей слабостью, потерей постурального тонуса, неспособностью подняться и утратой сознания. Начинается с «плохого самочувствия», нарушения зрения, шума в ушах или потливости. Может наступить очень быстро, без предвестников. Появляется бледная или пепельная окраска кожи, слабеет пульс. Полную утрату сознания можно предотвратить, если уложить больного. В горизонтальном положении кровоснабжение головного мозга улучшается. Затем наполнение пульса улучшается, кожа приобретает прежнюю окраску, сознание нормализуется.
Слабость
Следует определить как упадок сил с чувством неминуемой утраты сознания (предобморок).
Эпилептический припадок
Резкое нарушение электрической активности головного мозга, клинически проявляется изменениями сознания и (или) двигательными, чувствительными и поведенческими симптомами (см. гл. 167, Эпилепсия).
Отличия обморока от эпилептического припадка
Эпилептические припадки могут возникать в любое время суток, независимо от положения тела больного в пространстве; обморок редко случается в горизонтальном положении (за исключением приступа Морганьи-Адамса-Стокса). При обмороке бледность обязательна, тогда как при эпилептическом припадке возможны цианоз или гиперемия кожи. Припадкам часто предшествует аура, характер которой позволяет определить локализацию эпилептического очага. Травматизация при падении в судорожном припадке более типична, чем при обмороке. Бессознательный период обычно длится дольше при припадке; сознание восстанавливается медленно после припадка и сразу — после обморока. Непроизвольное мочеиспускание характерно для припадка и редко при обмороке. Повторные приступы потери сознания (несколько раз в день или в месяц) у молодого больного скорее говорят о припадке, чем об обмороке. Перечисленные признаки в сочетании с изменениями ЭЭГ, характерными для эпилепсии, позволяют дифференцировать эпилептический припадок от обморока.
Этиология обморока
Чаще всего это процессы, ведущие к уменьшению мозгового кровотока (табл. 9-1).
Таблица 9-1 Причины повторных приступов слабости и расстройств сознания
Циркуляторные (уменьшение кровотока в головном мозге)
А. Неадекватные сосудосуживающие механизмы
1. Вазовагальный (вазодепрессорный) рефлекс. 2. Постуральная гипотензия. 3. Первичная вегетативная недостаточность. 4. Симпатэктомия фармакологическая (вызванная гипотензивными препаратами: метилдопа, гидралазин) или хирургическая. 5. Заболевания центральной и периферической нервной системы, включая вегетативную. 6. Обморок, вызванный гиперчувствительностью каротидного синуса (см. также ниже «Брадиаритмия»).
Б. Уменьшение объема циркулирующей крови (гиповолемия)
1. Кровопотеря — желудочно-кишечное кровотечение. 2. Болезнь Аддисона.
В. Механические причины, уменьшающие венозный возврат
1. Проба Вальсальвы (задержка дыхания с натуживанием). 2. Кашель. 3. Затрудненное мочеиспускание. 4. Миксома предсердия, тромбоз искусственного клапана сердца.
Г. Уменьшенный сердечный выброс
1. Препятствие выбросу из левого желудочка: стеноз аорты, гипертрофический субаортальный стеноз. 2. Препятствие легочному кровотоку: стеноз легочной артерии, первичная легочная гипертензия, тромбоэмболия легочной артерии. 3. Миокардиальный: распространенный ИМ с несостоятельностью насосной функции. 4. Перикардиальный: тампонада сердца.
Д. Аритмии
1. Брадиаритмия. а. AV-блокада (II и III ст.) с синдромом MAC. б. Асистолия желудочков в. Синусовая брадикардия, синоатриальная блокада, прекращение активности синусового узла, СССУ. г. Синокаротидный обморок (см. также выше «Неадекватные сосудосуживающие механизмы»), д. Невралгия языкоглоточного нерва (и другие болевые синдромы), связанные с головной болью или опухолями шеи.
2. Тахиаритмия.
а. Эпизоды желудочковой тахикардии с сопутствующей брадиаритмией или без нее. б. Суправентрикулярная тахикардия без AV-блокады.
Другие причины слабости и эпизодов расстройства сознания
А. Нарушение состава крови, поступающей в головной мозг
1. Гипоксия. 2. Анемия. 3. Гиповентиляция — снижено содержание СО2 (часто слабость, но обмороки редки). 4. Гипогликемия (характерны эпизоды слабости, предобморочное состояние — реже, обморок — редко).
Б. Мозговые причины
1. Транзиторные ишемические атаки. а. Внечерепная сосудистая недостаточность (вертебробазилярная, каротидная). б. Диффузный спазм мозговых артериол (гипертензивная энцефалопатия).
2. Эмоциональные расстройства, тревожность, истерические припадки.
Виды заболевания
У пациентов разных возрастных групп наблюдаются следующие виды эпилепсии.
- Юношеская миоклоническая эпилепсия. В основном встречается у подростков. Приступы наступают после пробуждения, временами не сопровождаются судорогами.
- Прогрессирующая миоклоническая эпилепсия. Трудно поддается лечению, в течение жизни может перетекать в более сложную и опасную форму заболевания.
- Симптоматическая эпилепсия. Страдают люди старшего возраста. Первые признаки болезни могут появляться до 30 лет. Причинами возникновения являются травмы головы и заболевания нервной системы. Из-за разнообразного проявления болезни, ее трудно диагностировать, поскольку симптомы могут вводить в заблуждение и больному могут поставить неверный диагноз даже после тщательного обследования.
- Височная эпилепсия. Поражает височные доли головного мозга. Распространенным симптомом является состояние “дежавю”. Данная форма эпилепсия также вызывает тревожные расстройства, неконтролируемые приливы гнева и других эмоциональных состояний.
- Лобная эпилепсия. Симптомы разнообразны и зависят от того, какие части головного мозга поражены. Отражается на двигательных функциях тела человека. Проявления данного заболевания часто не вызывают волнений. Больной может учащенно двигать глазами и языком, топтаться на месте. Со стороны может показаться, что человек просто испытывает нервное возбуждение. При этом человек не может упорядочить свои мысли, испытывает множество эмоций одновременно и не может успокоиться, сосредоточиться на чем-то одном.
- Теменная эпилепсия. Встречается довольно редко. Симптомом является зрительные нарушения или чувствительность глаз к вспышкам света. Глаза могут бесконтрольно двигаться или дергаться из стороны в сторону, веки могут дрожать. Во время или после приступа часто возникают сильные головные боли.
- Абсансная эпилепсия. Симптомы данного заболевания характеризуются кратковременными обмороками или отключением сознания. За редким исключением абсансная эпилепсия проявляется потерей концентрации, человек не может сфокусироваться, обрывает фразу на полуслове и не может построить логическую цепочку, чтобы донести свою мысль. Его движения нечеткие, руки могут бесконтрольно двигаться, возникают необъяснимые ощущения в пальцах, поэтому больному хочется размять руки.
- Миоклоническая эпилепсия. Проявляется резкими спонтанными движениями рук и ног. На симптомы данного заболевания часто не обращают внимание и путают с абсолютно нормальным гипногогическим миоклонусом, который каждый человек испытывает при засыпании.
Помимо классификации эпилепсии, также выделяют отдельные формы эпилептических приступов.
Читайте также
Печёночная энцефалопатия
Печёночная энцефалопатия – поражение головного мозга возникающее на фоне патологии печени и обусловленное печёночной недостаточностью. Выделяют острую печёночную энцефалопатию, которая возникает на…
Подробнее
Синдром запястного канала
Клиническое проявление синдрома запястного канала Данное нарушение происходит в срединном нерве. Причинами являются тендовагинит сухожилия сгибателя в кистях, острый суставной ревматизм, беременность…
Подробнее
Синдром позвоночной артерии
Основные сосудистые магистрали, несущие кровь к головному мозгу, проходят в шее – это две сонные и две позвоночные артерии. Снижение кровотока по позвоночным артериям будет приводить к развитию острой…
Подробнее
Энкопрез
Энкопрез это состояние, при котором человек не контролирует и не ощущает позывы к дефекации, также не может управлять и самим актом дефекации; недержание кала значительно ухудшает качество жизни пациента,…
Подробнее
Атрофия мышц
Слово атрофия в переводе с латинского обозначает потерю или уменьшение в объеме мышечной массы или отдельной мышцы. Чаще всего атрофия мышц возникает из-за ограничения активных движений, например, после…
Подробнее
Диагностика заболевания в Юсуповской больнице
Определить достоверный диагноз после одного единственного приступа не в силах ни один врач, так как эпилептический припадок может случиться однократно и у вполне здоровых людей.
Для того чтобы установить причину, провоцирующую развитие эпиприпадка, неврологи и эпилептологи клиники неврологии Юсуповской больницы собирают информацию о характере жалоб пациента, наличии эпизодов эпилепсии и других неврологических патологий в семье, присутствии факторов, негативно отражающихся на состоянии нервной системы (регулярный стресс, хроническая усталость и др.).
После выполнения осмотра невролог назначает лабораторные и инструментальные обследования с применением новейшей аппаратуры ведущих мировых производителей медицинской техники. Специалисты клиники максимально точно интерпретируют результаты лабораторных анализов и инструментальных исследований.
На основании полученных данных диагноз может быть подтвержден или исключен.
Для проведения диагностики в Юсуповской больнице используются следующие современные методы:
- компьютерной и магнитно-резонансной томографии;
- ангиографии;
- электроэнцефалографии;
- нейрорадиологической диагностики;
- осмотра окулистом глазного дна;
- биохимического анализа крови.
В некоторых случаях назначается выполнение люмбальной пункции — исследования, позволяющего выявить поразившую головной мозг инфекцию.
Записаться на приём
Лечение в Юсуповской больнице
Для облегчения состояния больных, страдающих эпилепсией, в арсенале специалистов клиники неврологии Юсуповской больнице имеется несколько способов. Грамотно подобранное лечение и строгое следование эпилептиком врачебных рекомендаций позволяют добиться стойкой ремиссии на длительное время.
Медикаментозное лечение способствует снижению электрической активности в доле головного мозга, где локализовано заболевание, предварительно выявленное посредством ЭЭГ (электроэнцефалографии). Лечение пациентов в Юсуповской больнице проводится с применением самых современных лекарственных препаратов, оказывающих выраженный терапевтический эффект и обладающих минимальных количеством побочных действий.
Специалисты клиники неврологии Юсуповской больницы разрабатывают для каждого пациента индивидуальную схему лечения с учетом формы эпилепсии, длительности и частоты эпилептических приступов, благодаря чему достигается значительное улучшение состояния больных после припадков.
В ходе медикаментозного лечения в Юсуповской больнице пациентов постоянно наблюдают врачи, контролирующие течение заболевания.
В каких случаях требуется госпитализация
Больного необходимо доставить в стационар:
- если эпилепсия была выявлена впервые – для проведения исследований, подбора эффективного лечения;
- при эпилептическом статусе;
- в случае планирования хирургического вмешательства (в частности, удаления опухоли головного мозга, сопровождающейся эпилептическими припадками);
- для того, чтобы в плановом порядке оценить динамику заболевания.
Для пациентов Юсуповской больницы, страдающих эпилепсией, применяются дополнительные сопровождающие методы: лечебная физкультура, психологическая коррекция личности, биоакустическая коррекция головного мозга и др.
Занятия лечебной физкультурой, контролируемые опытным врачом ЛФК, позволяют нормализовать процессы возбуждения и торможения в головном мозге, которые у эпилептиков чаще всего нарушены. Специальные ритмичные движения и дыхательные упражнения позитивно действуют на нейроны, гармонизируют психическое состояние больных, являются профилактикой стрессов и других заболеваний.