Эпилепсия – хроническое заболевание головного мозга, которое проявляется неконтролируемыми приступами судорог. Они возникают вследствие патологически усиленного импульса в коре головного мозга. Заболевание характеризуется волнообразным течением – после приступа наступает период ремиссии. Клинические проявления заболевания зависят от локализации очага, степени тяжести и разновидности припадков. В Юсуповской больнице неврологи проводят диагностику эпилепсии с помощью новейших методов. Для комплексной терапии используют современные лекарственные препараты, которые оказывают эффективное действие и обладают минимальным спектром побочных эффектов.
Причины возникновения
Одной из основных причин возникновения эпилепсии считается наследственная предрасположенность: если у родителей в анамнезе имеются судорожные симптомы, то большая вероятность их развития и у ребенка. Эпилепсия развивается также под воздействием следующих причин:
- Черепно-мозговой травмы;
- Нарушения мозгового кровообращения;
- Дисплазии церебральных сосудов;
- Объёмных образований в коре головного мозга;
- Нейрохирургического вмешательства;
- Инфекционных заболеваний центральной нервной системы;
- Перенесенного ишемического или геморрагического инсульта.
Возникновение приступов эпилепсии обусловлено наличием в коре головного мозга стабильного очага с эпилептической активностью. Судорожная активность из первичного очага может распространяться через комиссуральные волокна, корковые нейронные комплексы, центрэнцефалическую систему мозга. При наличии повышенной судорожной активности в течение длительного времени возникают вторичные очаги. Они могут под воздействием определенных факторов стать независимыми, самостоятельными. В результате этого приступ в первичном очаге затухает, а во вторичном – нет. Такая картина наблюдается у пациентов после двух лет болезни. В течение некоторого времени в коре головного мозга могут развиться и третичные очаги судорожной активности.
Эпилепсия может развиться под воздействием следующих провоцирующих факторов:
- Гормональных сбоев;
- Алкоголизма и наркотической зависимости;
- Хронического стресса;
- Чрезмерного эмоционального напряжения;
- Хронического переутомления.
Вторичные приступы эпилепсии возникают у пациентов, страдающих опухолями головного мозга, церебральной сосудистой патологией, после кровоизлияния в области головы, вследствие отравления токсическими веществами.
Очень важно выявить заболевание на ранних сроках, чтобы снизить вероятность развития осложнений. Какой врач лечит эпилепсию? Для качественной терапии необходимо наблюдаться у невролога, эпилептолога, психотерапевта. По мере прогрессирования клинической симптоматики может потребоваться помощь физиотерапевта, фармаколога.
Диагностика в нашем центре психического здоровья
Обращаться в нашу клинику следует уже после первого эпизода обострения. Мы проведем все необходимые аппаратные и лабораторные исследования. При подозрении на эпилепсию делается энцефалограмма, однако даже при частых припадках картина на ней может оставаться вполне нормальной, поэтому большое значение в диагностике имеет анамнез (включая описание течения беременности).
Обязательно проводят компьютерную томографию, при необходимости (в частности для подтверждения наличия опухоли) — ПЭТ (позитронно-эмиссионную томографию), оценивают кровоток в головном мозге. «Стандартный» набор общеклинических исследований (анализы крови, мочи) дополняют кариотипированием для исключения наследственных факторов и проведения дифференцации с другими разновидностями эпилептических синдромов.
Важно!
Для определения тактики дальнейшей терапии важно выявить причину, спровоцировавшей развитие патологического процесса. Этиологические факторы бывают резидуальными — завершившиеся заболевания, поэтому лечатся уже последствия, или процессуальными — при активном течении патологии (например, опухоли). В такой ситуации необходима параллельная терапия основной причины.
Частота эпилептических припадков
Частота приступов может варьироваться от одного в 2-3 месяца до ежедневных однократных или множественных. Спровоцировать припадок может нарушение режима сна, стресс, чрезмерное употребление алкоголя, долгое пребывание в душном помещении, резкие вспышки света и т.п. На данный момент еще не известен конкретный фактор, влияющий на увеличение частоты эпиприпадков.
Мнение эксперта
Автор: Дарья Олеговна Громова
Врач-невролог
Эпилепсия на протяжении многих лет считается одной из наиболее опасных и распространенных болезней. Согласно статистике ВОЗ, 4-10 человек на 1000 населения страдают судорожными припадками. Врачи отмечают ежегодный прирост случаев дебюта эпилепсии. Благодаря многочисленным клиническим исследованиям доказано, что заболевание регистрируется в 2-3 раза чаще в странах с низким и средним уровнем развития. Это связано с наличием большего количества провоцирующих факторов, таких как инфекции, высокий уровень травматизма. По статистике, 80% больных эпилепсией проживают в подобных условиях.
Точные причины возникновения судорожных припадков до сих пор неизвестны. Врачи выделяют несколько видов судорог, а также вызывающих их факторов. При подборе терапии неврологи и эпилептологи Юсуповской больницы учитывают все данные. При соблюдении правил профилактики и приеме противосудорожных препаратов около 70% больных могут длительное время прожить без припадков. Для каждого пациента Юсуповской больницы разрабатывается индивидуальный план лечения эпилепсии. Используемые препараты отвечают европейским стандартам качества и безопасности. Помимо этого, пациентам предоставляются персональные профилактические рекомендации, которые минимизируют риск рецидива эпилепсии.
Прогноз и меры профилактики эпилепсии
Современной медицине известно более 40 различных форм эпилепсии. Каждая из них имеет свои последствия. Зная точную причину возникновения заболевания, имея четкое представление о его течении, можно составить прогноз его дальнейшего развития. В 70-80% случаев эпилепсия хорошо поддается лечению. Некоторые виды недуга прекращаются самостоятельно без терапии. Как правило, это касается эпилепсий, проявляющихся в детском возрасте. Приступы прекращаются в подростковый период, а психическое и физическое развитие людей нормализуется.
Принципиальное значение имеет своевременное правильное установление конкретной формы эпилепсии. От этого зависит стратегия лечения и прогнозирование течения заболевания.
Опасность данного недуга заключается не столько в эпилептических припадках, сколько в их последствиях — перенесенных из-за них травм и приобретенных патологий. Верным решением при лечении эпилепсии будет применение профилактических мер для снижения частоты судорожных приступов.
Специфических методов профилактики данного заболевания не существует, но к общим рекомендациям относятся:
- здоровый образ жизни, который предполагает отказ от алкоголя, курения и наркотических средств;
- умеренные физические нагрузки;
- полноценное питание и отдых;
- исключение эмоциональных потрясений и стрессов;
- своевременное лечение инфекционных болезней;
- оперативное снижение высокой температуры;
- постоянный контроль за артериальным давлением;
- избегание перегрева или переохлаждения организма.
При правильном лечебном подходе, соблюдении дозы и режима приема противосудорожных препаратов последствия эпилепсия можно значительно минимизировать.
Предвестники эпилептических судорог
Первый предвестник эпилептических судорог – аура. Она индивидуальна у каждого пациента. Благодаря постоянности предвестников больные могут предупредить окружающих о начале приступа или самостоятельно переместиться в безопасное место.
Различают следующие виды ауры, предшествующей возникновению приступа эпилепсии:
- Галлюцинации;
- Резкое сокращение мышц верхних или нижних конечностей;
- Повторение одинаковых движений;
- Ощущение жжения, ползания мурашек или покалывания в различных частях тела;
- Резкое ухудшение настроения.
Продолжительность ауры – несколько секунд. В это время пациенты не теряют сознания.
Разновидности судорог при эпилепсии
В зависимости от причины возникновения различают следующие виды эпилептических припадков:
- Идиопатические – возникающие при наличии эпилепсии у ближайших родственников;
- Симптоматические – возникают после черепно-мозговой травмы, инфекционного или опухолевого поражения вещества головного мозга;
- Криптогенные – причины возникновения определить не удаётся.
Внешние проявления судорожного синдрома определяются его видом. Если патологический очаг локализован в одном полушарии головного мозга, возникают простые или сложные судороги.
Записаться на приём
Простые парциальные приступы
На фоне простых судорог пациент не всегда теряет сознание. Клиническая симптоматика зависит от места расположения патологического очага в коре головного мозга. Средняя продолжительность простых парциальных приступов – две минуты.
Неврологи выделяют следующие основные признаки заболевания:
- Эмоциональную лабильность;
- Галлюцинации различного вида;
- Подергивания в различных частях тела;
- Учащённое сердцебиение;
- Ощущение тошноты;
- Частое чувство де жавю;
- Трудность в понимании и воспроизведении слов.
Сложные парциальные припадки
Продолжительность сложных парциальных припадков – одна или две минуты. Перед началом приступа возникает аура. Имеет место неконтролируемый плач и крик, повторение слов, выполнение определённых движений. По завершении припадка пациенты не ориентируются в пространстве и во времени. Простой парциальный приступ эпилепсии может перейти в сложный припадок.
Генерализованные судороги
Генерализованные судороги возникают на фоне тотального поражения головного мозга. Они бывают следующими:
- Тоническими;
- Клоническими;
- Тонико-клоническими;
- Атоническими;
- Миоклоническими.
При тонических судорогах происходят бессознательные сокращения мышц. Пациентов беспокоит сильная боль в мышцах спины, верхних и нижних конечностей. Тонические судороги редко приводят к обморочному состоянию. Приступ продолжается не более двадцати секунд. Тонические судороги могут возникнуть во сне.
У пациентов, страдающих эпилепсией, реже возникают клонические судороги. Они проявляются неконтролируемым приступообразным мышечным сокращением. Во время судорог изо рта больного выделяется пена. Он теряет сознание. Может развиться паралич. Клонические судороги возникают вследствие сильного стресса, черепно-мозговой травмы, нарушения мозгового кровообращения, опухоли головного мозга. Во время приступа непродолжительное мышечное напряжение сменяется расслаблением. Приступы быстро сменяют друг друга.
Наиболее типичные и характерные для приступа эпилепсии тонико-клонические судороги. Их продолжительность варьируется от 1 до 3 минут. Если тонико-клонические судороги сохраняются на протяжении более длительного времени, рекомендуется вызов бригады скорой помощи. Неврологи в протекании приступа выделяют тоническую и конвульсивную фазы. В тонической фазе пациент теряет равновесие и сознание, в конвульсивной – возникают непроизвольные мышечные сокращения. После завершения приступа больные не помнят о случившемся.
Тонико-клонические судороги также могут сопровождаться следующими проявлениями:
- Повышенным слюноотделением;
- Потливостью;
- Непроизвольным прикусом языка;
- Ранением в результате бесконтрольных действий;
- Непроизвольным мочеиспусканием или дефекацией;
- Синюшностью кожи.
Атонические судороги возникают после черепно-мозговой травмы, инсульта, инфекционных воспалительных процессов, при наличии опухоли головного мозга. Во время приступа пациент на некоторое время теряет сознание и падает. В некоторых случаях судороги могут выражаться подёргиванием головы. Приступ продолжается около 15 секунд. По его окончания пациент не помнит о случившемся.
Миоклонические судороги характеризуются быстрым подёргиванием различных частей тела. Приступ напоминает прыжки внутри туловища. Чаще всего мышечные сокращения возникают в верхней половине туловища, области верхних и нижних конечностей. Миоклонические судороги могут возникать при засыпании или пробуждении. Проявлением приступа может быть икота. Продолжительность приступа – несколько секунд. Во время миоклонических припадков пациенты не теряют сознание.
Последствия и осложнения эпилепсии
При отсутствии лечения эпилепсия постоянно прогрессирует. В первую очередь это выражается в учащенности припадков. И если на начальных этапах они возникали раз в несколько месяцев, то при отсутствии лечения человек может переживать их и несколько раз в неделю. Последствием каждого случая судорожного припадка является разрушение нервных волокон, что в конечном итоге может привести к отеку головного мозга.
Для того чтобы более точно ответить на вопрос, чем опасны приступы эпилепсии, необходимо исходить из:
- типа заболевания;
- возраста пациента;
- степени поражения головного мозга;
- наличия симптоматики, характерной для эпилепсии;
- продолжительности эпилептического приступа;
- своевременности лечения;
- качества назначенной терапии.
Эпилепсия у детей препятствует их нормальному физическому и умственному развитию. Последствия эпилепсии у взрослых достаточно обширны.
Травмы после приступов эпилепсии
Во время судорожного припадка пациент утрачивает контроль над своим телом. В таком состоянии риск получить серьезную травму значительно увеличен. Если человек теряет сознание, то при падении может произойти:
- черепно-мозговая травма;
- перелом конечностей;
- ушибы различной степени тяжести.
Эпилептический приступ случается вне зависимости от того, где человек находится и что делает. Он может застигнуть врасплох на работе, на отдыхе, в транспорте и т.д.
Несчастные случаи
Внезапные припадки могут стать причиной дорожно-транспортных аварий. Больному эпилепсией следует воздержаться от плавания в воде, так как во время судорожных приступов он может утонуть. Существует повышенный риск получения производственной травмы, поэтому людям с эпилепсией необходимо создать безопасные условия труда. Последствием сильного припадка также может стать падение с большой высоты.
Интеллектуальные нарушения
У 30% больных эпилепсией наблюдается ухудшение интеллектуальных способностей. Также на фоне заболевания снижается память. Пациенту с эпилепсией в принципе следует избегать деятельности, которая предполагает повышенное внимание и фокусировку, поскольку это может спровоцировать приступ. Интеллектуальные нарушения при эпилепсии чаще встречаются у детей. У взрослых снижение умственных способностей является последствием височной эпилепсии.
Поведенческие искажения
Эпилепсия влияет на поведение людей. Личность пациента может измениться до неузнаваемости. Его настроение становится переменчивым. Постоянное чувство тревоги со временем превращается в озлобленность. Человек чувствует потребность защищаться, поэтому становится агрессивным. Другие больные эпилепсией, напротив, начинают себя вести подчеркнуто вежливо, проявляют повышенную заботу как к себе, так и к окружающим. Поведенческие искажения при таком заболевании — сугубо индивидуальны и не обязательно присутствуют у каждого больного.
Изменения психики
Эпилептические припадки разрушительно влияют на работу головного мозга, поэтому у пациентов часто наблюдаются изменения психики. Если эпилепсию не лечить, то они будут постоянно нарастать. Труднее всего приходится пациентам с ярко выраженными, тяжелыми приступами, которые не проходят для них незамеченными. Такие больные пребывают в подавленном и депрессивном состоянии. Изменения психики спровоцированы гибелью нейронов, поэтому бороться с чувством опустошенности и отчаянья очень сложно.
Психологические проблемы
Люди с диагнозом «эпилепсия» испытывают трудности с социальной адаптацией. Они сталкиваются с непониманием со стороны окружающих, что связано с неправильным представлением об этом хроническом недуге. Многие пациенты склонны к самоизоляции, так как чувствуют себя обузой для близких людей. Чтобы улучшить состояние больного эпилепсией и облегчить последствия для его психики, необходимо сочетать медикаментозное лечение с психотерапией.
Эпилептический статус
Состояние, при котором судорожные припадки следуют один за другим и в их промежутках больной не приходит в сознание, называется эпилептическим статусом. Является осложнением эпилепсии, которую вовремя не подвергли лечению. Кроме отключения сознания, для эпилептического статуса также характерны не полностью генерализированные судорожные припадки. Состояние опасно для жизни, так как во время приступов нередко случается остановка дыхания, и нередко является основной причиной смертности больных эпилепсией.
Эпилептический статус имеет три фазы:
- Тоническая. Длится в течение 30 секунд. Во время этой фазы больной теряет сознание, его лицо бледнеет, дыхание замедляется и останавливается. Конечности пациента напряжены и вытянуты, грудная клетка замирает на вдохе.
- Судорожная. В течение 10-12 минут у больного подрагивают руки, ноги и язык. Он может прикусить язык и щеку. Нередко выделяется пена изо рта. В таком состоянии также возможно непроизвольное мочеиспускание иди дефекация.
- Коматозная фаза. Пациент не приходит в сознание, его зрачки расширены, а мышцы расслаблены. Состояние имеет черты, схожие с глубоким сном. Может длиться часами и даже сутками.
Кома после приступа эпилепсии
Люди с эпилептическим статусом часто впадают в кому, из которой могут не выходить в течение длительного времени. Связанно это с неправильно оказанной первой помощью. Когда больной пребывает в коматозной фазе, его нельзя будить. Все меры должны быть направлены на ликвидацию отека мозга, которое развивается вследствие разрушения нейронов.
Ночная эпилепсия
У одной трети пациентов приступы эпилепсии возникают в ночное время. Патологические признаки могут проявляться при засыпании, во время сна или в период пробуждения. Ночная эпилепсия возникает под воздействием следующих факторов:
- Наследственной предрасположенности;
- Перенесенной черепно-мозговой травмы;
- Чрезмерного употребления алкогольных напитков;
- Нарушения сна;
- Длительного психоэмоционального напряжения.
Продолжительность ночного приступа эпилепсии варьируется от нескольких секунд до пяти минут. Большинство пациентов не помнят о произошедших судорогах. Некоторые люди чётко описывают испытываемые ощущения. Приступ эпилепсии, возникший во сне, сопровождается следующими проявлениями:
- Резким беспричинным пробуждением;
- Чувством тошноты, которая может закончиться рвотой;
- Выраженной головной болью;
- Тремором;
- Произношением непривычных звуков;
- Нарушением речи.
Во время ночного приступа эпилепсии пациенты могут совершать необдуманные действия. Они встают на четвереньки или симулируют езду на велосипеде. Заподозрить наличие ночного приступа можно по следующим косвенным приступам:
- Прикусам языка:
- Следам крови на подушке после пробуждения;
- Синякам и ссадинам на теле;
- Болевому мышечному синдрому;
- Мокрой постели в связи с утратой контроля над мочеиспусканием;
- Неконтролируемым мочеиспусканием;
- Пробуждением в необычном месте (на ковре, на полу).
Эти симптомы индивидуальны для каждого пациента. Они проявляются с той или иной выраженностью. Поэтому неврологи считают, что ночные приступы эпилепсии диагностировать очень сложно.
Роландическая эпилепсия
Эпилепсия этого типа является фокальной и генетически детерминированной. Проявляется редкими приступами в ночное время суток, они затрагивают одну из половин лица с языком и глоткой. Для роландического типа характерны парциальные эпиприступы без потери сознания.
Первым признаком начала является пощипывание или онемение одной из сторон лица, губ, десен, языка. После развиваются моторные пароксизмы.
Записаться на приём
Вопросы к врачу
Убедитесь, что врач знает обо всех приступах в вашей жизни, чтобы он мог предложить соответствующее лечение.
Больной эпилепсией должен предоставить врачу информацию о времени, продолжительности и частоте приступов, а также о том, после каких событий возникают приступы.
Некоторые ведут журнал приступов, чтобы записывать информацию о том, что происходило в этот момент, включая время суток, потребление алкоголя или кофеина, настроение, состояние сна и другие факторы.
Вы должны спросить своего врача:
- Видит ли он какие-либо закономерности в истории судорог?
- Может ли он порекомендовать общие советы по безопасности?
- Какие факторы окружающей среды следует учитывать?
- Нуждаетесь ли вы в лечении и может ли оно помочь?
- Какие варианты лечения? Каковы побочные эффекты?
- Должны ли вы жить с кем-то?
- Стоит ли покупать устройство для оповещения о приступах?
- Следует ли обратиться к эпилептологу? Это невролог, специализирующийся исключительно на лечении эпилепсии.
Алкогольная эпилепсия
Данный вид эпилепсии развивается у пациентов, которые злоупотребляют спиртными напитками. Судороги возникают в связи с необратимыми патологическими процессами в коре головного мозга. Приступы эпилепсии на фоне алкогольного опьянения чаще возникают у пациентов, страдающих следующими сопутствующими заболеваниями:
- Атеросклерозом;
- Последствиями черепно-мозговой травмы;
- Опухолями головного мозга;
- Остаточными явлениями ранее перенесенных инфекционно-воспалительных заболеваний головного мозга.
Причиной болезни может быть отягощённая наследственность. Симптоматика алкогольной эпилепсии имеет некоторые особенности. Болезнь необязательно начинается с судорожного синдрома. Вначале появляются следующие патологические признаки:
- Повышенное слюноотделение;
- Выраженная слабость во всем теле;
- Бледность кожных покровов;
- Синюшность губ;
- Головокружение;
- Сильная головная боль;
- Потеря сознания;
- Тошнота, рвота;
- Неконтролируемое мочеиспускание;
- Спазм голосовых связок, из-за чего человек испускает пронзительный крик.
Приступ алкогольной эпилепсии может закончиться остановкой дыхания и летальным исходом.
Лечение симптоматической эпилепсии
При подборе программы лечения специалисты преследуют одну цель — прекращение приступов без выраженных побочных эффектов и возврат человека к полноценному образу жизни. При подобной форме важны сроки начала терапии. Чем раньше поставлен диагноз и начато лечение, тем выше вероятность благоприятного прогноза. С учетом этиологии вполне возможна не только остановка патологического процесса и ремиссия, но и излечение.
Обычно в нашем медцентре терапия проводится амбулаторно. Возможны консультации врача с выездом на дом. Некоторым будет удобно краткосрочное пребывание в стационаре, где доступны комфортные многоместные или индивидуальные палаты, Здесь можно пройти все диагностические и терапевтические процедуры.
Болезнь лечится с применением различных фармакологических групп препаратов (бензодиазепины, барбитураты, вальпроаты, комбинированные средства). Нужное лекарство подбирается индивидуально с учетом особенностей эпилептика, его возраста (особого подхода требуют дети и пожилые больные). Предпочтение всегда отдается монотерапии (так существенно снижается риск побочных явлений) и современным безопасным препаратам, обладающих высокой эффективностью.
Иногда при решении вопроса, как вылечить симптоматическую эпилепсию у конкретного пациента, рекомендуют хирургическое вмешательство. Но нейрохирургические операции проводятся исключительно при отсутствии эффекта или неблагоприятных прогнозов продолжения приема медикаментов.
Важно помнить, что своевременное обращение в клинику «Лето» поможет остановить прогрессирование болезни, избежать инвалидности. У нас есть все ресурсы, чтобы поставить точный диагноз и назначить правильное лечение!
Эпилепсия новорожденных
До одного года у малыша могут проявляться следующие виды припадков эпилепсии: малый, большой и ночной. При малом приступе ребёнок запрокидывает голову и застывает в одной позе. Его взгляд направлен в одну точку. Младенец не реагирует на поглаживание и звук, закатывает глаза. У него может повышаться температура тела.
Большой припадок эпилепсии проявляется тем, что ребёнок весь вытягивается, сгибает ножки и принимает позу эмбриона. Происходят судороги, потеря сознания и остановка дыхания.
Во время ночного приступа малыш неожиданно пробуждается, вскрикивает. Его лицо изменяется. После приступа ребёнок долго не может заснуть. Дети, страдающие эпилепсией, могут отставать от сверстников в развитии, у них нарушается память, возникают нарушения психического здоровья.
Лечение приобретенной эпилепсии
Основная терапия направлена на устранение причины возникновения болезни, в некоторых случаях удается добиться полного прекращения отрицательной пароксизмальной активности. Основной метод лечения — медикаментозный, он включает в себя прием:
- противосудорожных средств, которые способствуют купированию или предупреждению пароксизмов, с их помощью снимается мышечный спазм и снижаются или полностью устраняются болевые ощущения во время припадка;
- ноотропов — стимулируют умственную деятельность, активизируют когнитивные функции, улучшают память и увеличивают способность к обучению, а также усиливают устойчивость мозга к различным вредным воздействиям: гипоксии и чрезмерным нервным нагрузкам;
- психотропные препараты — оказывают благоприятное влияние на психические процессы, они подавляют возбуждение, устраняют подавленность настроения, улучшают мышление;
- витаминные комплексы — являются хорошим подспорьем для улучшения сопротивляемости организма и повышения иммунитета;
- транквилизаторы — устраняют чувство тревоги и стабилизируют психоэмоциональный фон, они обладают небольшим успокоительным эффектом, противосудорожным действием, способствуют стабилизации вегетативной нервной системы.
Кроме этого, назначают внутримышечное и внутривенное введение препаратов для стабилизации деятельности головного мозга.
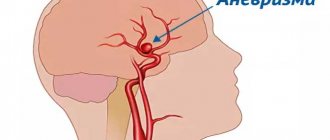
При серьезных травмах головы может потребоваться хирургическое вмешательство. Показаниями для такой процедуры являются: абсцесс, аневризма, опухоль. Современные способы решения этой проблемы состоят из электростимуляции блуждающего нерва, шунтирования.
Приобретенная эпилепсия — достаточно серьезное заболевание, которое без терапевтических процедур приводит к большому количеству необратимых последствий (ухудшению памяти, снижению мышления, слабоумию, может вызвать органическое расстройство личности или спровоцировать психические отклонения).
Врач в индивидуальном порядке расписывает курс лечения, подбирает препараты и назначает соответствующую дозировку, которая будет зависеть от продолжительности течения недуга, от проявления приступов и возраста пациента. В случае с появлением серьезных побочных эффектов препаратам подбираются аналоги.
Терапия заболевания занимает продолжительное время, а в редких случаях является пожизненной.
Первая помощь
При оказании первой помощи больному с таким психоневрологическим расстройством важно придерживаться определенного алгоритма действий:
- придать больному горизонтальное положение и обезопасить его от окружающих предметов;
- освободить шею от сковывающих вещей и открыть доступ к воздуху;
- если человек в сознании, узнать у него диагноз;
- голову стоит повернуть набок и подложить под нее мягкий валик;
- при сильных мышечных судорогах постараться обездвижить человека, чтобы снизить риск возникновения травмы;
- ели изо рта идет пена, следует очистить дыхательные пути;
- в рот может вставляться валик из мягкой ткани, чтобы человек не прикусил себе язык;
- стоит засечь время приступа и вызвать врача.
Оказание первой помощи должно быть максимально оперативным и аккуратным, не стоит нервничать и пугаться. Правильные действия способны сохранить жизнь и здоровье человека.
Детская эпилепсия
Эпилепсия у детей проявляется следующими симптомами:
- Тонико-клоническими судорогами;
- Абсансами (малыми припадками);
- Миоклоническими судорогами с нарушением и без нарушения сознания.
Такое состояние возникает из-за незрелости детского мозга, когда преобладают процессы возбуждения, отягощённой наследственности или органических поражений мозга. Вначале возникают предвестники припадка: головная боль, раздражительность, чувство страха. При генерализованной форме заболевания ребёнок стонет, кричит и теряет сознание. У него напрягаются все мышцы, сжимаются челюсти, происходит остановка дыхания, расширяются зрачки, лицо становится синюшным.
У ребёнка вытягиваются ноги, сгибаются руки в локтях. После завершения тонической фазы припадка возникают клонические судороги. Дыхание ребёнка становится шумным, изо рта выделяется пена. Он прикусывает язык. Происходит непроизвольное мочеиспускание и дефекация. Малые припадки продолжаются недолго.
Абсансная эпилепсия
Это идиопатическая генерализованная эпилепсия, которая встречается у дошкольников. Характерная симптоматика: кратковременное выключение сознания в дневное время суток, реже – ночью. Это никак не влияет на неврологический статус и интеллект.
Приступ начинается внезапно, ребенок будто застывает и не реагирует ни на какие раздражители, его взгляд устремлен в сторону. Такое состояние длится не дольше 15 секунд и в изолированном виде встречается редко. Чаще оно дополняется запрокидыванием головы назад, закатыванием глаз, возможным повторением каких-то действий: поглаживание рук, облизывание губ, повторение слов или звуков. Ребенок не помнит, что он делал.
Если к симптоматике добавляется сильная усталость, сонливость, приступ длится продолжительное время, то это говорит о неблагоприятном течении недуга.
Симптомы эпилепсии у детей
Эпилепсия в детском возрасте имеет собственную симптоматику, в сравнении с эпилепсией взрослого человека. У новорожденного малыша она часто проявляется как простая двигательная активность, что затрудняет диагностику болезни в таком возрасте. Особенно если учитывать, что не все пациенты страдают судорожными припадками, тем более дети, что мешает заподозрить патологический процесс долгое время.
Чтобы понять, какие именно симптомы могут указывать на детскую эпилепсию, важно внимательно следить за состоянием и поведением ребенка. Так, детские ночные кошмары, сопровождаемые частыми истериками, криками, могут указывать на данное заболевание. Дети с эпилепсией могут ходить во сне и не реагировать на разговор с ними. У детей при данном заболевании могут возникать частые и резкие головные боли с тошнотой, рвотой. Также у ребенка могут наблюдаться краткосрочные речевые расстройства, которые выражаются в том, что, не теряя сознания и двигательной активности, ребенок просто не может в какой-то момент сказать ни слова.
Всю вышеназванную симптоматику очень трудно обнаружить. Еще сложнее выявить взаимосвязь ее с эпилепсией, поскольку все это может возникать и у детей без существенных патологий. Однако при слишком частых проявлениях таких симптомов необходимо показать ребенка неврологу. Он поставит диагноз на основе электроэнцефалографии мозга и компьютерной либо магнитно-резонансной томографии.
Другие виды эпилепсии
Височная эпилепсия
Характеризуется локализацией очага эпилептической активности в височной доле головного мозга. Она проявляется простыми и сложными парциальными эпиприступами. При прогрессировании болезни возникает вторичная генерализация. У пациента возникают расстройства психического здоровья.
Структурная фокальная эпилепсия
Дебют заболевания происходит у лиц различных возрастных групп. Очаг поражения находится в височной зоне головного мозга. Пациент чувствует ускоренность или замедленность времени. Привычная обстановка воспринимается им как новая, а новое происшествие – как давно пережитое.
Эпилептический приступ проявляется следующими симптомами:
- Сохранённым сознанием;
- Поворотом глаз и головы в сторону локализации очага повышенной активности;
- Появлением вкусовых и обонятельных пароксизмов;
- Присутствием слуховых и зрительных галлюцинаций;
- Системным головокружением.
У пациента появляются жалобы на наличие болей в сердце, животе, тошноты, изжоги, удушья. Отмечается нарушение ритма сердечной деятельности, повышенное чувство страха, озноб, бледность кожных покровов. При прогрессировании височной эпилепсии развивается вторичная генерализованная форма заболевания. Приступ проявляется тоническими судорогами во всех группах мышц, потерей сознания.
Посттравматическая эпилепсия
Развивается в результате менингита, энцефалита черепно-мозговой травмы, асфиксии. Заболевание чаще диагностируют у детей. Приступ не сопровождается потерей сознания или протекает с нарушением сознания. Если пациент теряет сознание, у него может начаться вторичный генерализованный припадок. В судорожный процесс вовлекаются мышцы стопы, верхних конечностей.
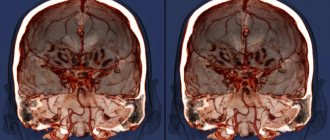
Диагностика МРТ
При диагностике данного заболевания большое значение имеют нейровизуализационные методы, представленные в виде МРТ, показанного всем без исключения, особенно тем пациентам, у кого обнаружено локальное начало эпилептического припадка. Именно МРТ помогает подтвердить соответствующий диагноз, а также выявить причины, которые спровоцировали заболевание.
Результаты МРТ указывают на присутствующие этиологические факторы эпилепсии. Больным, которым был поставлен диагноз фармакорезистетной эпилепсии, показано пройти хирургическое лечение. Им также проводят МРТ, что позволяет определить точное месторасположение пораженных участков центральной нервной системы. Часто пациентам пожилого возраста назначают дополнительные методы диагностики, которыми могут быть анализы крови, ЭКГ или обследование глазного дна.
Чем опасен эпилептический припадок
Во время тонико-клонического приступа останавливается дыхание, а во всех остальных приступах с судорогами возможна дополнительная травматизация из-за ударов головой о твердую поверхность. Опасность представляют также падения с высоты собственного роста при потере сознания. Каждый возникший припадок повреждает нейроны головного мозга, что впоследствии приводит к снижению когнитивных и умственных способностей, изменению психики.
Это не мешает больным с эпилепсией вести активную жизнь. Однако ограничиваются некоторые аспекты — запрещено водить автомобиль и работать на производствах в цехах, с открытым огнем или на высоте, а также на работах, требующих частого переключения внимания. Грамотно подобранная терапия позволяет увеличить межприступный период на месяцы или даже годы.
Записаться на приём
Классификация приступов эпилепсии
По международной классификации эпилепсии выделяют две большие категории эпилептических приступов: парциальные (которые в свою очередь делятся на фокальные и локальные); генерализированные.
Парциальные приступы делят на два вида:
- Простые: протекают без каких-либо серьезных нарушений сознания, однако с явными моторными, психическими и вегетативными симптомами эпилепсии;
- Сложные: протекают с явным отклонением в сознании пациента.
Что касается первично-генерализованных приступов, то они охватывают сразу два полушария мозга. Среди наиболее распространенных видов приступов выделяют:
- клонические;
- абсансы (атипичные и типичные);
- миоклонические;
- тонические;
- атонические;
- тонико-клонические приступы.
Следует также сказать об эпилептических приступах, признаки которых не поддаются классификации, поскольку не попадают ни под один из описанных выше типов. К таким нетипичным приступам относят и неотональные приступы в виде непроизвольного ритмичного движения глаз или жевательные движения.
В отдельную категорию выделяют такие повторные эпилептические приступы, как случайные, циклические или провоцируемые. К длительным приступам относят эпилептический статус.
Диагностика
Диагностирование заболевания происходит при помощи сбора анамнеза. Специалист выслушивает жалобы, на основе которых можно поставить предварительный диагноз.
После этого пациента отправляют на лабораторные и аппаратные обследования, что дает возможность дифференцировать эпилептические приступы от других патологий, позволяет выяснить причину, характер изменений, определить форму и назначить лечение.
Постановкой диагноза занимаются неврологи и эпилептологи, которые выясняют причины эпилепсии у взрослых с помощью показаний, полученных от комплексного развернутого обследования.
Инструментальные методы диагностики
Самая безопасная аппаратная диагностика – проведение ЭЭГ. Она не имеет противопоказаний, с ее помощью можно зафиксировать зоны пароксизмальной активности. Это могут быть острые волны, спайки, медленные волны. Современная ЭЭГ дает возможность выявить точную локализацию патологического очага.
Наиболее информативным нейровизуализационным методом является МРТ головного мозга. Исследование позволяет выявить первоначальную причину отклонения, определить локализацию поражения в ЦНС.
Лабораторные методы диагностики
Эпилепсия возникает под воздействием различных причин, чтобы выявить наличие инфекции, воспалительного процесса, гормональных сбоев, генетических дефектов, пациенту требуется сдать анализ крови общий, биохимический, молекулярно-генетический, проверить онкомаркер.
Диагностика эпилепсии
В первую очередь диагноз предполагается на основании клинической картины при осмотре врачом-неврологом. Главный диагностический инструмент – это электроэнцефалография (ЭЭГ). ЭЭГ фиксирует электрическую активность мозга. Это обследование позволяет не только установить наличие эпилепсии, но и диагностировать конкретную форму.
Помимо ЭЭГ часто назначают МРТ, которая позволяет найти органические повреждения головного мозга. Также в случае эпилепсии диагностическую ценность имеет компьютерная томография ().
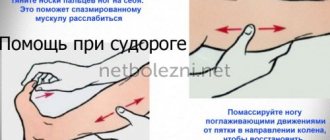
Первая помощь при приступах
Правильно оказанная помощь при эпилептическом припадке снижает риск развития осложнений и травм. Человеку, который оказался рядом с больным, следует его подхватить и не допустить падения. Также необходимо выполнить следующие действия:
- Положить под голову одеяло, подушку или валик из одежды;
- Освободить шею и грудную клетку от сдавливающих предметов и одежды (галстука, рубашки, шарфа);
- Аккуратно перевернуть голову пациента на бок, чтобы свести к минимуму риск вдыхания или пассивного заброса рвотных масс, собственной слюны;
- Открыть рот и вложить в него ткань или платок, чтобы предотвратить прикус больным своего языка;
- Не размыкать насильно рта;
- При остановке дыхания на продолжительное время провести искусственную вентиляцию лёгких изо рта в нос или рот.
Во время приступа у пациента может произойти непроизвольное мочеиспускание или дефекация. Это проявление эпилепсии не должно вызывать страх у окружающих. После приступа больные обычно испытывают сонливость, выраженную слабость.
Почему так опасны припадки
Опасность эпилептических припадков в их неожиданности. У одних больных припадки могут случаться несколько раз в день, а другие переживают их не чаще раза в год. После смерти дочери в результате эпилептического припадка Павел Лосев начал разрабатывать и распространять информацию о правилах техники безопасности для эпилептиков. Он надеется, что таким образом сможет спасти не одну жизнь. Эти правила смогут помочь людям, которые страдают не только приступами астмы, но и приступами диабета, астмы и других хронических испытаний.
Нужно вызывать скорую помощь, если:
- не удаётся восстановить дыхание после приступа;
- есть раны и повреждения;
- приступ случился в воде;
- приступ оказался продолжительным и длится больше 5 минут;
- после одного приступа сразу же случился новый;
- приступ произошёл у беременной женщины;
- человек страдает от ещё какой-либо серьёзной болезни.
Лечение
Неврологи Юсуповской больницы проводят комплексную терапию эпилепсии. Она направлена на снижение частоты появления эпилептических приступов и прекращение приёма лекарств во время ремиссии. Согласно статистике, в 70% случаев адекватно подобранное лечение помогает практически полностью снять пароксизмальную активность у пациентов.
Для достижения оптимального результата в лечении пациентам прописывают препараты от эпилепсии следующего свойства:
- противосудорожные – способствуют расслаблению мускулатуры, их назначают и взрослым и детям;
- транквилизаторы – позволяют снять или снизить возбудимость нервных волокон, средства показали высокую степень эффективности в борьбе с малыми приступами;
- седативные – помогают снять нервное напряжение и предотвратить развитие тяжелых депрессивных отклонений;
- инъекции – используются при сумеречных состояниях и аффективных нарушениях.
Идиопатическая фокальная эпилепсия протекает доброкачественно. Она требует симптоматического лечения. При фокальных формах с припадками, которые появляются сериями 2-3 раза в месяц и сопровождаются нарастанием психических расстройств, нейрохирурги выполняют операцию.
Излечима ли эпилепсия?
Прежде чем начинать лечение, следует определить диагноз, потому что и потеря сознания, и различные судороги могут происходить из-за резкого падения сахара крови, анемии, отравления, высокой температуры, нарушения мозгового кровообращения, дефицита кальция и других состояний. Назначать таким больным сразу противоэпилептические препараты нельзя. Диагноз эпилепсия ставится только тогда, когда эпилептические припадки повторяются.
При адекватном лечении, согласно обобщенным статистическим данным, у 80-85 процентов больных достигается хороший терапевтический эффект, а у 60-70 процентов больных припадки удается устранить полностью. А это является очень веским основанием отменить противоэпилептические препараты.
Процент больных эпилептическими приступами мог быть значительно ниже, если бы больные принимали лекарства регулярно и не прекращали самостоятельно лечение. Решение об отмене лекарственных препаратов может принимать только врач, и не ранее, чем через 5 лет лечения, если за это время у больного не было эпилептических приступов. В Юсуповской больнице врач-эпилептолог всегда контролирует, как развивается болезнь пациента.
Последствия эпилепсии при беременности
Эпилепсия представляет собой серьезную преграду для женщин, желающих забеременеть и родить ребенка. Вынашивание плода само по себе является сложным испытанием для организма. При беременности наблюдаются изменения работы всех органов организма, также происходят изменения на гормональном и биохимическом уровне. Если женщина больна эпилепсией, это существенно отражается на течении заболевания. В первую очередь меняется частота, длительность и характер приступов судорог. У некоторых пациенток они могут учащаться, а других — появляются реже.
Изменение случаев эпилептических припадков также является последствием смены лекарственных препаратов или полного отказа от медикаментозного лечения. Опасаясь за здоровье будущего малыша, беременные женщины меняют противосудорожные лекарства, а также дозу и режим их приема, что пагубно отражается на их собственном состоянии.
Неконтролируемые эпилептические приступы в период беременности повышают риск получения травмы при падении. Повышенная нагрузка на сердечно-сосудистую систему может стать причиной внезапной смерти.
Опасным последствием приступов для ребенка является кислородное голодание, которое может нарушать нормальное развитие.
Эпилепсии свойственна наследственная природа. То есть вероятность того, что в будущем ребенок тоже может страдать этим заболеванием, довольно высока. Поэтому планировать беременность необходимо под строгим контролем лечащего врача. Правильное ведение и подготовка будущих матерей с эпилепсией повышает шансы на рождение абсолютно здоровых детей.
Прогноз
Прогноз при эпилепсии в случае соблюдения врачебных рекомендаций, своевременном приёме препаратов, благоприятный. Для этого человеку важно сохранять бережное отношение к своему здоровью: поддерживать режим дня, иметь полноценный сон, не допускать перенапряжений, полностью отказаться от вредных привычек, таких как сигареты и алкоголь.
Потеря трудоспособности зависит от частоты приступов: если они эпизодические и происходят в ночное время, то никаких противопоказаний к выполнению рабочих функций не имеется. Дневные приступы с потерей сознания являются причиной ограниченности в выборе работы.
В большинстве клиник больных эпилепсией наблюдают неврологи или психотерапевты, которым подчас сложно разобраться в деталях диагностики и тонкостях лечения этого заболевания. Только для одного ЭЭГ нужен огромный опыт и умения профессионала. Поэтому в Юсуповской больнице работают узкоспециализированные врачи-эпилептологи, которые могут ответить на все волнующие вас вопросы. Записаться к ним на консультацию можно по телефону Юсуповской больницы.
Записаться на приём
Принципы диагностики и лечения
Диагноз эпилепсии подтверждают на основании результатов проведенной электроэнцефалограммы. Дополнительно, для выявления причины недуга делают ультразвуковое, допплерографическое исследование головного мозга, томографию.
При подборе медикаментозного лечения придерживаются таких принципов:
- Терапия должна проводиться длительно, не менее 2–3 лет после наступления ремиссии.
- Лечение всегда начинают с назначения одного препарата (предпочтение отдают противосудорожным лекарствам последнего поколения, отличающихся высокой эффективностью и низким риском возникновения побочных реакций). И только при отсутствии результата переходят к комбинированной противосудорожной терапии.
- Выбор конкретного медикамента зависит от клинической картины и вида пароксизмов.
Чтобы снизить частоту приступов, доктора рекомендуют придерживаться диеты с ограничением потребляемой в течение дня жидкости белков. Из рациона следует исключить кофе, крепкий чай и другие тонизирующие напитки. Категорически противопоказан алкоголь, курение. С учетом состояния рекомендованы дозированные физические нагрузки (под контролем реабилитолога). Некоторым пациентам показана когнитивно-поведенческая психотерапия.
Получить более подробную консультацию по лечению легких форм эпилепсии и записаться на прием к специалисту можно по телефону 8(969)060-93-93.