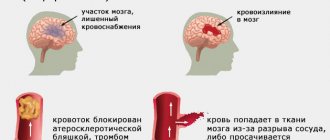
Что мы делаем не так
«В нашей стране получить честный ответ очень трудно, – считает детский невролог Анна ОСТРОВЕРХОВА. – Родители смутно представляют, каких результатов им ждать от реабилитации, хватаются за каждую возможность показать ребенка “модному” доктору, получить второе (читай: “сто пятое”) мнение, ищут тех, кто обещает поставить ребенка на ноги, порой отдавая последние деньги на чудо-процедуры, волшебные лекарства. Большинство родителей считают, что все зависит от упорства и интенсивности занятий: если активно заниматься, то ребенка можно “вытянуть”, и он будет ходить.
За идеей восстановления ребенка теряется сам ребенок.
Все его детство проходит под знаменем реабилитации, зачастую времени на само детство не остается: бесконечные болезненные и абсолютно неэффективные инъекции ноотропов и витаминов, курсы бесполезного массажа, ЛФК через боль и слезы. Очень часто усилия прикладываются совершенно не в том направлении: проводятся сложные и неэффективные мероприятия, а на простые, но жизненно необходимые вещи не хватает ни сил, ни времени, ни понимания, что эти действия – единственное, что действительно нужно ребенку.
Я вижу детей с тяжелым ДЦП (V уровня по GMFCS), которые всю жизнь «лечатся», получают курсы ноотропов и препаратов, улучшающих мозговое кровообращение, которым ежемесячно делают массаж. Спустя 10-14 лет у родителей ребенка с тетрапарезом, с сильнейшими контрактурами, со спастическими вывихами /подвывихами бедер, выраженным болевым синдромом, выраженным дефицитом массы тела уже только одна просьба: убрать тонус и контрактуры, чтоб ребенок не мучился от болевого синдрома, чтоб было чуть легче за ним ухаживать. Уже не ждут, что заговорит или хотя бы научится держать голову.
Почему нет таких «запущенных» детей (которых наши родители отчаянно «лечили» всю жизнь) в развитых странах? Что они делают не так, как мы?
Во-первых, родители получают развернутый диагноз с определением уровня моторных и коммуникативных функций ребенка. Во-вторых, зная степень нарушения двигательных функций по шкале GMFCS, врачи определяют реабилитационный прогноз и потенциал ребенка и честно сообщают его родителям, не кормя несбыточные мечты и надежды родителей на полное восстановление ребенка. В-третьих, выбирают адекватные цели реабилитации.
В описанном выше примере ребенку, вероятнее всего, установят баклофеновую помпу для уменьшения тонуса, возможно оперативное лечение для уменьшения боли, родители будут использовать специальные приемы позиционирования для профилактики контрактур, ребенку подберут адекватное питание, он будет проходить профосмотры, включающие рентгенографию тазобедренных суставов. Семье будет оказана психологическая поддержка, родителей обучат альтернативным способам коммуникации с ребенком.
Но это – очередная иллюстрация того, что лучше горькая правда, чем сладкая ложь. Да, у ребенка точно так же не будет возможности самостоятельно передвигаться и совершать целенаправленные действия, но он будет адекватного веса, без контрактур, вывихов и болевого синдрома, скорее всего, у него будут силы для невербальной коммуникации, а родителям будет значительно легче ухаживать за ним в подростковом возрасте».
Лечение ДЦП
Общие задачи хирургического лечения спастического церебрального пареза у детей сводятся к следующему:
- 1) упрощению координированной активности мышц (при сохранении их участия в двигательной реакции) путем вмешательства на периферическом двигательном звене. Такое упрощение более всего достигается перемещением сухожилия контрагированной двусуставной мышцы с превращением ее в односуставную с единой функцией
- 2) уменьшению потока проприоцептивной импульсации от контрагированной и натянутой спастико-паретической мышцы к сегментарным мотонейронам, что достигается путем подшивания сухожилий перемещенной мышцы без прежнего натяжения.
Указанные общие задачи позволяют определить показания и противопоказания к хирургическому лечению церебральных парезов у детей.
- Хирургическому лечению подлежат только спастические (пирамидные) или смешанные спастико-гиперкинетические парезы. Исключением является гиперкинетический парез верхней конечности с резким постоянным сжатием кисти в кулак и повреждением ногтями кожных покровов ладонной поверхности кисти или с резкойболезненностью в напряженных мышцах. У таких больных перемещение сгибателей пальцев и запястья вместе с круглым пронатором на предплечье не улучшает функции кисти, но ослабляет силу ее сжатия в кулак и устраняет болезненность в мышцах.
- Хирургическое лечение показано детям с 6-8 лет, когда консервативные меры не дают эффекта или контрактуры после устранения быстро рецидивируют; детям старше 10 лет, у которых нарастающие контрактуры ухудшают возможности к передвижению и самообслуживанию.
- Операция показана только на первично контрагированной спастико-паретической мышце, которая остается натянутой и под наркозом с миорелаксацией.
- Хирургическое вмешательство на сухожильно-мышечном аппарате предусматривает сохранение равновесия в антагонистических группах мышц и сохранение стабильности в суставах.
Ошибочно определенные показания к хирургическому лечению детских церебральных парезов могут привести к ухудшению и нередко к утрате ранее имевшихся функций и возможностей. Поэтому при выборе метода лечения необходимо также строго учитывать обоснованные противопоказания.
- Ортопедохирургическое лечение противопоказано при чистых гиперкинетических и атактических формах пареза.
- Вмешательство противопоказано на неконтрагированной спастико-паретической и вторично контрагированной мышцах.
- Детям с тяжелыми и распространенными плегиями с поражением мышц спины и шеи (в результате чего дети активно неспособны удерживать голову и корпус) хирургическое лечение противопоказано. Лишь при тяжелой аддукторной и сгибательной контрактуре в коленных и тазобедренных суставах хирургическое лечение может быть предпринято с целью облегчения ухода за такими больными.
- Корригирующие остеотомии (и особенно артродезы суставов) у больных с церебральными параличами противопоказаны, так как приводят к формированию дискордантных деформаций, исключающих формирование статических сгибательных установок, обеспечивающих устойчивое положение в ходьбе.
Все хирургические вмешательства у детей с церебральным спастическим парезом следует проводить только под наркозом с управляемым дыханием. Это диктуется необходимостью надежного обеспечения оксигенации мозга.
Миорелаксация при этом виде наркоза вызывает расслабление, но сохраняет натяжение контрагированных мышц.
Устранение контрактуры тазобедренного сустава.
В тазобедренном суставе у детей с церебральным спастическим нижним парапарезом формируются сгибательно-приводящая и внутреннеротационная контрактуры, для устранения которых применяют отдельные вмешательства. Сгибательная контрактура наиболее часто формируется за счет контрактуры прямой мышцы бедра. Поэтому при выявлении такой контрактуры показано отсечение проксимального сухожилия мышцы от нижней передней подвздошной ости.
Техника операции следующая: в положении больного на спине производят дугообразный разрез 8-10 см на 1,5 см ниже верхней передней подвздошной ости. Рассекают фасцию и входят в межмышечный промежуток между портняжной мышцей и напрягателем широкой фасции, выполненный жировой клетчаткой. Мышцы тупо раздвигают и обнажают сухожилие прямой мышцы бедра, которое отсекают и подшивают к межмышечной фасции на бедре при максимальном сгибании в коленном суставе. Больного укладывают на живот, а бедра подвешивают на манжетах в положении максимального разгибания на балканской раме.
У детей, но чаще у подростков, с вывихом и подвывихом бедра и наличием болей в суставе возникают показания к внутритазовой резекции запирательного нерва, а при выраженной сгибательно-приводящей контрактуре — к отсечению сухожилия прямой мышцы бедра, закрытой миотенотомии приводящих мышц бедра. Для устранения приводящей контрактуры бедра более показано вмешательство на сухожилиях приводящих мышц. Закрытая миотенотомия проксимальных сухожилий этих мышц осуществляется недозированно и потому приводит к формированию небольшой отводящей контрактуры, которая больных вполне устраивает.
С. Polock (I958, 1963) предложил при наличии приводящей контрактуры в тазобедренном и сгибательной в коленном суставах, обусловленных контрактурой полу сухожильной, пол у перепончатой и тонкой мышц, их дистальные сухожилия пересаживать с голени на бедро.
Техника операции следующая: в положении больного лежа на животе над указанными выше напряженными сухожилиями в подколенной ямке с внутренней стороны производят кожный разрез 12-15 см, чуть изогнутый кпереди. Выделяют, а затем отсекают почти у места прикрепления на голени дистальные сухожилия полуперепончатой, полусухожильной и тонкой мышц. В промежутке между сгибателями и разгибателями голени обнажают заднюю поверхность бедренной кости над медиальным мыщелком, где на протяжении 2-3 см продольно рассекают надкостницу. Края ее мобилизуют и прошивают четырьмя-пятью нитями шелка. Этими нитями с двух сторон прошивают отсеченные сухожилия, которые погружают под надкостницу, и нити завязывают. При наличии контрактуры большой приводящей мышцы сухожилие ее удлиняют. Рану дренируют и ушивают наглухо. Конечность фиксируют высоким гипсовым сапожком при полном разгибании в коленном суставе в отведении и наружной ротации бедра.
У детей с выраженной внутренней ротационной и приводящей контрактурами в тазобедренном и сгибательной — в коленном возникают показания к пересадке дистальных сухожилий полуперепончатой, полусухожильной и тонкой мышц на задненаружную поверхность латерального мыщелка бедра.
Техника операции следующая: в положении больного лежа на животе производят разрез 15-18 см через середину подколенной ямки, причем разрез на бедре должен быть длиннее, чем на голени. Внутренний кожный лоскут мобилизуют и отводят кнутри. Обнажают и отсекают сухожилия полу перепончатой, полусухожильной и тонкой мышц по возможности у места их прикрепления к кости. По сухожилию кверху мобилизуют эти мышцы, рассекая перитеноний, чтобы при последующем перемещении не создавалось перекрута и ущемления. Затем мобилизуют наружный кожный лоскут и входят тупо между латеральной широкой и двуглавой мышцы бедра. Надкостницу бедренной кости в надмыщелковой области надсекают продольно на протяжении 3 см и отсепаровывают. С каждой стороны надкостницу прошивают четырьмя—пятью шелковыми прочными нитями. Сухожилия отсеченных мышц по диагонали переводят кнаружи, где подшивают с некоторым напряжением к надкостнице, предупреждая их перегиб и перекручивание. Рану дренируют и ушивают наглухо. Конечность фиксируют высоким гипсовым сапожком с разогнутым коленным суставом. Обеспечивают наружную ротацию.
Устранение сгибательной контрактуры коленного сустава.
При вышеописанных двух вариантах операции устраняются и сгибательная контрактура в коленном суставе. Однако при более тяжелых и распространенных парезах сгибательная контрактура в коленном суставе может быть обусловлена контрагированием всех сгибателей голени. В этих случаях, особенно если имеется слабость икроножной мышцы (после ранее проведенного удлинения пяточного сухожилия), показана пересадка проксимальных сухожилий двуглавой мышцы бедра, полуперепончатой и полусухожильной мышц с седалищного бугра на бедро. Однако эта операция может быть произведена лишь при удовлетворительной функции ягодичных мышц.
Техника операции следующая: в положении больного лежа на животе производят дугообразный разрез 10 см по ягодично-бедренной складке над седалищным бугром. Продольный разрез у больных с преимущественно сидячим образом жизни нерационален из-за постоянной травматизации и мацерации послеоперационного рубца. Большую ягодичную мышцу отводят кверху и обнажают седалищный бугор с прикрепляющимися к нему сухожилиями сгибателей голени. Вдоль рассекают их общее сухожильное влагалище, внутри которого выделяют и отсекают сухожилия полу перепончатой, полусухожильной мышц и двуглавой мышцы бедра. Отсечение сухожилия внутри их влагалища предупреждает повреждение седалищного нерва, расположенного с наружной стороны, и рассечение приводящих мышц с внутренней стороны. При разгибании в коленном суставе отсеченные сухожилия смещают.
Устранение сгибательной контрактуры голеностопного сустава и деформации стопы.
Если конская стопа формируется за счет контрактуры икроножной мышцы, то при сгибании в коленном суставе эквинус уменьшается. В этом случае показана пересадка головок икроножной мышцы с бедра на голень.
Техника операции следующая: в положении больного лежа на животе производят срединный разрез в подколенной ямке размером 15-18 см, мобилизуя края раны с внутренней и наружной стороны, обнажают обе головки икроножной мышцы. При отсечении медиальной головки под нее подводят элеватор изнутри кнаружи. Над элеватором отсекают ее косо идущее сухожилие, при этом возможно повреждение капсулы коленного сустава, которое необходимо ушить. Выделение латеральной головки и подведение под нее элеватора производят снаружи внутрь. Общий малоберцовый нерв осторожно отводят и сохраняют под визуальным контролем на время отсечения сухожилия латеральной головки. После отсечения обеих головок и редрессации эквинуса стопы головки икроножной мышцы смещают на голень, где их подшивают к межмышечным фасциям. Рану дренируют и ушивают наглухо. Конечность фиксируют высоким гипсовым сапожком. Гипс на тыле стопы и голеностопного сустава вырезают.
Со следующего дня под подошвенную поверхность стопы подкладывают деревянные клинья для устранения остаточного эквинуса. Одновременно тренируют активное разгибание стопы и пальцев. Небольшой эквинус стопы может быть устранен дозированным удлинением пяточного сухожилия.
У детей после 12 лет и подростков формируется костная эквинополоварусная деформация стопы, которая может быть устранена лишь тройным артродезом, иногда с дополнительным небольшим удлинением пяточного сухожилия. При попытке использовать дистракционный аппарат для устранения деформации стопы или для устранения остаточной деформации после операции Сильвершельда и тройного артродеза стопы нами выявлено увеличение тонического напряжения мышц с выраженной болевой реакцией. В то же время X. А. Умханов (1985) широко использовал дистракционный аппарат для устранения деформаций стоп у детей с церебральными парезами с положительными результатами. Таким образом, опыт показывает, что сравнительно небольшие контрактуры суставов (коленного, голеностопного) могут быть устранены удлинением сухожилий контрагированных мышц. При выраженных контрактурах суставов и мышц показано перемещение точек прикрепления проксимальных сухожилий контрагированных мышц с превращением их в односуставные. В этих условиях функция мышцы не ослабляется, а, напротив, постепенно возрастает сила их произвольных сокращений. Самым важным преимуществом этого вмешательства является обеспечение условий для тренировки изолированных сокращений мышц и произвольных движений в суставах.
Устранение контрактур суставов верхней конечности.
На верхних конечностях при геми- и тетрапарезе, реже монопарезе, наблюдается подкорковый или смешанный корково-подкорковый тип пареза. Поэтому к хирургическому лечению контрактур и деформаций на верхних конечностях прибегают значительно реже, чем на нижних. Показанием к ним являются контрактура суставов и мышц, а также выраженное болезненное тоническое напряжение мышц. При наличии пронаторно-сгибательной контрактуры в локтевом, лучезапястном суставах и в суставах пальцев кисти показана пересадка проксимальных сухожилий сгибателей запястья и пальцев вместе с сухожилием круглого пронатора с медиального надмыщелка плечевой кости на предплечье.
Техника операции следующая: производят дугообразный разрез (10-15 см) по ладонной поверхности локтевого сустава, огибающий медиальный надмыщелок плечевой кости. Обнажают мыщелок с прикрепляющимися к нему мышцами, при этом с их внутренней стороны выделяют и отводят локтевой нерв. Сосуды располагаются глубже. Элеватор подводят под выделенные мышцы изнутри кнаружи при согнутом локтевом суставе. Сухожилия мышц отсекают от надмыщелка, сохраняя визуальный контроль за локтевым нервом. Производят разгибание в локтевом и лучезапястном суставах, а также в пальцах кисти и супинацию предплечья и кисти. Отсеченные сухожилия перемещают на предплечье, где их подшивают к межмышечным фасциям. Рану дренируют и ушивают наглухо. Конечность фиксируют гипсовой лонгетой в положении супинации и разгибания в локтевом и лучезапястном суставах, а пальцы кисти фиксируют на ватно-марлевом валике в максимально разогнутом положении. Такую фиксацию сохраняют до 3-4 нед. Пассивные движения в пальцах начинают с первых дней после операции, а затем подключают и активные.
Принципы реабилитации с позиции доказательной медицины
Фото: Анна Гальперина
Представления о реабилитации детей с ДЦП на постсоветском пространстве и в развитых странах отличаются.
«У нас принято считать, – делится Анна Островерхова, – что лечение ДЦП заключается в том, чтобы устранить поломку, которая привела к заболеванию. Если причина ДЦП кроется в поражении тканей мозга, то нужно в обязательном порядке «помогать» мозгу, пытаясь «залатать» место поражения, назначая препараты, содержащие вытяжки мозга свиней и коров, обязательно «улучшать» кровообращение и сдабривать клетки мозга витаминами. Ну а физические методы реабилитации заключаются только в том, чтобы улучшить/ развить нарушенную двигательную функцию, и включают в себя назначение массажа для снятия мышечного тонуса, пассивной гимнастики, дети постарше занимаются ЛФК с инструктором.
Реабилитация детей до года выглядит примерно так: сначала массажист активно массирует напряженные мышцы (как правило, это приносит боль и дискомфорт ребенку, от которого он кричит и напрягается еще больше), а затем занимается гимнастикой с ребенком, пассивно сгибая/ разгибая его конечности, делает упражнения, в которых у ребенка «ведомая» роль, т.е., те движения, которые совершает ребенок навязываются взрослым, а не исходят от ребенка.
Выходит, что ребенок становится объектом, над которым совершаются разные действия.
При этом на эти действия тратится безумное количество родительских стараний, сил, эмоциональных и материальных затрат. Но если сравнивать состояние после реабилитации наших детей с ДЦП и детей с такими же исходными данными в Европе, Америке или Австралии, то, честно говоря, закрадывается подозрение, что что-то мы делаем не так. Наша модель оказывается менее эффективной.
Современная модель реабилитации строится на других принципах.
Во-первых, мы принимаем тот факт, что участок мозга, отвечающий за определенные движения, поражен и, скорее всего, на его месте уже ничего нет (киста с ликвором, например), мы не пытаемся «воскресить» эти клетки, вводя клетки мозга животных в анатомическую зону, находящуюся на совершенно противоположном конце туловища, улучшить кровообращение в тех участках, которых физически не существует. Также, мы принимаем тот факт, что клетки, оставшиеся в живых, абсолютно работоспособные и в них тоже не надо ничего улучшать, потому что они не пострадали и остались нормальными. И это не просто философские рассуждения и умозаключения. Это результаты исследований, которые не доказали эффективность (и к тому же безопасность) ноотропов и иже с ними.
Никто в развитых странах не использует ноотропы в лечении чего-либо.
Во-вторых, мы признаем тот факт, что человек существо достаточно ленивое и не будет пытаться делать то, в чем оно не замотивировано. Можно сколь угодно долго пассивно совершать какие-то манипуляции с ребенком, но, если он не замотивирован в выполнении движения, или оно выполняется с большим протестом со стороны ребенка, после окончания курса реабилитации этот навык вряд ли закрепится. Поэтому мы обязательно мотивируем ребенка к выполнению движения (например, массажист не просто умело переворачивает ребенка со спины на живот, управляя ногами ребенка, а рядом с ребенком кладется яркая игрушка, к которой он пытается дотянуться, т.е., создается мотивация, а уже в процессе взрослый может показать ребенку, как правильно совершить движение).
Другими словами, ребенок должен понимать, что и для чего он делает. И в целях курса реабилитации будет прописываться не «снижение тонуса в верхних конечностях и улучшение мелкой моторик», а конкретное действие, которые должен научиться выполнять ребенок. Например, «научиться подносить ложку ко рту, самостоятельно съесть 10 ложек каши». Для этого, несомненно, и с тонусом надо будет поработать, и с моторикой. Но это все будут вспомогательные вещи для понятной цели и с хорошей мотивацией.
В-третьих, программа реабилитации пишется индивидуально для конкретного ребенка и не может быть одинаковой для детей даже одного уровня по GMFCS.
Мы признаем тот факт, что нет двух одинаковых детей с ДЦП.
Даже если поражение абсолютно одинаковое и возможности движения тоже абсолютные одинаковые, скорее всего, это будут дети разные по темпераменту с разными условиями жизни. Один будет жить в многоквартирном доме с пандусом, и для него приоритетным будет держать равновесие, дотягиваясь до кнопки лифта, или снять трубку домофона и открыть дверь, а другой в частном доме, где актуальным будет научиться держать равновесие, проходя через мамин огород, и забираться по лестнице на второй этаж дома, например.
В-четвертых, заниматься с ребенком необходимо каждый день. Занятия со специалистами очень важны, но будут малоэффективны, если не закрепляются каждый день. Реабилитация – это в первую очередь труд родителей, задача специалистов – помочь родителям создать программу и обучить родителей выполнять те задачи, которые они могут выполнять в повседневной жизни, не будучи специалистами».
Стадии заболевания
В зависимости от возраста ребенка и возникающих у него симптомов ДЦП, принято выделять следующие стадии развития этой патологии¹:
- Ранняя. Включает в себя период с рождения до 4-5 месяцев. Проявляется скованностью или вялостью, периодическими вздрагиваниями, судорожными припадками, угнетением врожденных рефлексов. Эти явления часто сочетаются с выраженными нарушениями дыхания, сердцебиения, повышенным внутричерепным давлением.
- Начальная резидуальная. Охватывает возраст с 6 месяцев до 3 лет. В этой стадии начинают проявляться задержки в умственном и моторном развитии, из-за чего поздно формируются навыки сидения, ползания, ходьбы и речи.
- Поздняя резидуальная. Наступает после 3 лет. При ней окончательно формируются признаки ранее упомянутых форм ДЦП, а также стойкие изменения – мышечные контрактуры и деформации. Становятся явными нарушения речи и интеллекта.
Симптомы детского церебрального паралича
Признаки и симптомы ДЦП сильно отличаются в зависимости от формы заболевания и особенностей поражения ЦНС. Наиболее типичные проявления³:
- Изменение мышечного тонуса – его повышенность (гипертонус) или слабость скелетных мышц (гипотонус).
- Скованность движений – спастичность.
- Отсутствие баланса и мышечной координации.
- Тремор или непроизвольные движения.
- Задержка в развитии моторных навыков: сидения, ползания, ходьбы.
- Боли при движении.
- Деформации конечностей, их различная длина или размер в целом.
- Деформации грудной клетки и позвоночного столба.
- Аномалии ходьбы, в том числе: ходьба на пальцах (видео 2), приседающая походка, чрезмерно широкие шаги, асимметричность шагов.
- Чрезмерное слюноотделение, проблемы с глотанием, слабость сосательных рефлексов.
- Задержки в развитии речи, неправильное произношение слов.
- Трудности в обучении.
- Невозможность выполнять точные движения, например застегнуть пуговицу.
- Эндокринные заболевания: ожирение, задержка роста, гипотиреоз.
При детском церебральном параличе патологический процесс может затрагивать все тело, а может ограничиваться одной конечностью или стороной туловища. При этом поражения ЦНС не изменяются со временем, поэтому симптомы обычно не ухудшаются с возрастом.
Видео 2. Прыгающая походка, хождение на пальцах при ДЦП.
Самые ранние признаки ДЦП
Первые признаки заболевания в раннем периоде (от 3 до 6 месяцев) включают в себя:
- Отставание головы от туловища при поднятии малыша с кроватки.
- Движения ручек и ножек происходят рывками, с усилием или практически полностью отсутствуют.
- При пребывании на руках младенец выгибает спину и шею так, будто пытается оттолкнуть от себя.
- При поднятии с кроватки ножки становятся излишне напряженными, часто пересекаются между собой «ножницами».
- У ребенка к 3-4 месяцам жизни не исчезают рефлексы, мешающие ему развиваться и ходить.
В возрасте 6-10 месяцев признаками ДЦП могут быть:
- Отсутствие поворотов на бок при лежании ребенка на спине.
- Невозможность соединить руки, видимые сложности при поднесении пальцев ко рту.
- Протягивание за игрушкой только одной руки, в то время как другая сжата в кулак.
- При ползании – отталкивание ребенка только одной рукой и ногой, подволакивание конечностей.
Некоторые симптомы родителям непросто заметить, но явные маркеры должны вызывать настороженность и стать поводом для обращения к неврологу. Проконсультироваться с врачом следует, если ребенок не может поднять и и не держит голову к 3-м месяцам жизни, к 6-ти месяцам не может перевернуться, не ползает и не сидит в 10 месяцев
Рефлексы новорожденных, которые должны исчезнуть, если ребенок здоров. Фото: Samuel Finlayson / Wikipedia (CC BY-SA 4.0)
А – Асимметричный шейный тонический рефлекс.
B – Хватательный рефлекс. Фото: Wikipedia (Public Domain)
C – Рефлекс опоры. Фото: daihocyduoc / YouTube
D – Рефлекс Галанта. Фото: betapicts / YouTube
Аномалии мозга, связанные с церебральным параличом, могут также способствовать другим неврологическим проблемам, в том числе:
- Косоглазию, нарушениям зрения и слуха из-за патологии черепных нервов.
- Ограниченным интеллектуальным возможностям.
- Судорожным припадкам, эпилепсии.
- Нарушениям тактильного восприятия и чувства боли.
- Недержанию мочи.
Далеко не все дети с ДЦП имеют нарушения интеллекта. Зачастую сложно оценить умственные способности ребенка, которому сложно говорить и выполнять даже простые действия. Но это не означает наличие интеллектуального дефицита.
О расчетах продолжительности жизни
Расчет ожидаемой продолжительности жизни высчитывается из средней продолжительности жизни в данной популяции людей с аналогичными условиями. Это оценка основана на исторических и научных данных. Это не точное время продолжительности жизни. Любой человек может прожить гораздо больше, или меньше, ожидаемой продолжительности жизни. Необходимо это понимать.
Есть две основных цели вычисления продолжительности жизни человека с ДЦП. Во-первых, ответить на вопрос родителей «Является ли мой ребенок жизнеспособным? И как долго он проживет?». Родитель хочет знать перспективы жизни и развития ребенка с учетом состояния его здоровья. Сколько он будет жить – дни, недели или года? Ему отведен короткий срок или долгая наполненная жизнь? Квалифицированные врачи, как правило, могут ответить родителям на эти вопросы.
Другие цели для расчета продолжительности жизни связаны с оценкой будущих расходов на лечение и реабилитацию.Это может быть связано с получением компенсаций, или пожизненных пособий вследствие халатности медицинского персонала, или планировании ожидаемых расходов. Специалист по оценке финансового состояния, анализирует множество факторов, для получения оценки ожидаемой продолжительности жизни, которую затем используют для расчета будущих финансовых расходов, связанных с лечением и реабилитациейребенка. В конце концов, эта оценка на основана на имеющихся научных данных и медицинских исследованиях.
Ожидаемая продолжительность жизни -это показатель риска смертности. Это среднее число лет, которое может прожить человек, если факторы смертности не меняются. Смертность снижается из-за развития науки и техники. Продолжительность жизни высчитывается на основе нескольких факторов, но эти факторы могут меняться с течением времени, из-за этого может измениться и первоначальный расчет.
Ни одному человеку не гарантируется стандартный жизненный путь. Каждый человек проходит основные вехи своей жизни, но никто не может сказать, когда, что и как произойдет. Ожидаемая продолжительность жизни не может быть предсказана точно, только оцениваться примерно. Эти оценки в основном используются для планирования реабилитации и финансовых расходов.
Почему рождаются дети с ДЦП?
Под диагнозом «ДЦП» специалисты подразумевают особое аномальное состояние, при котором возникает дефект моторной функции мозга. ДЦП у детей может возникать либо внутриутробно, либо во время родов (интранатально) или в течение месяца после рождения. К сожалению, диагноз ДЦП сегодня является пожизненным, а основной задачей пациента становится контроль за своими движениями и речью.
Современным исследователям пока не удалось установить точные причины возникновения ДЦП, однако определенные факторы риска врачи все же определили и, значит, — научились их предотвращать. По данным исследований, около 80% проблем, приводящих к ДЦП, формируется в результате влияния на плод различных инфекций (неонатальный сепсис, энцефалит, менингоэнцефалит) и родовых травм (внутричерепная родовая травма, послеродовые травмы центральной нервной системы, гипербилирубинемия новорожденных), которые и вызывают аномалии в развитии мозга. По мнению российского врача акушера-гинеколога, профессора Виктора Радзинского, главными причинами ДЦП у детей являются родовая травма и кислородная недостаточность в родах, которые вызывают повреждения головного мозга.