Что такое неврит бедренного нерва? Как устроен бедренный нерв, какие функции в организме он выполняет? Почему возникает заболевание? Современные методы лечения.
Наш эксперт в этой сфере:
Лащ Наталия Юрьевна
Врач-невролог высшей категории, к.м.н., доцент. Лауреат Премии города Москвы в области медицины.
Позвонить врачу Отзывы о докторе
Бедренный нерв – достаточно крупный нерв ноги. По функции он является смешанным, то есть в его состав входят как двигательные, так и чувствительные нервные волокна. При развитии воспалительного процесса – неврита – их функции нарушаются.
Основные причины бедренного неврита:
- Отравление некоторыми веществами.
- Сахарный диабет – заболевание приводит к нарушению кровотока в мелких сосудах, в результате чего нарушается питание нерва, в нем развивается воспалительный процесс.
- Васкулит – воспалительный процесс в сосудах.
- Нарушение соотношения различных белков в сыворотке крови (диспротеинемия).
- Нарушение притока крови к нерву в результате сдавления.
- Туннельный синдром – состояние, при котором происходит сдавление нерва в канале, образованном костью и связками. Существуют характерные места, в которых может произойти сдавление бедренного нерва с последующим развитием неврита, например, под паховой связкой.
Нейропатия полового (срамного) нерва
Определение:
Нейропатия полового (срамного) нерва, также известная, как «Пудендальная невралгия», «Синдром канала полового нерва», «Синдром канала Алкока», «Синдром компрессии полового нерва», «Тоннельная пудендопатия» — достаточно частое, но редко диагностируемое заболевание.
Симптомы: боль в области промежности, половых органов, заднего прохода. Как и все виды нейропатической боли, эта боль характеризуется чувством жжения, покалывания, «мурашек». Достаточно часто встречается ощущение инородного тела в прямой кишке, влагалище и/или мочеиспускательном канале. В дополнение к этим симптомам, могут быть: недержание мочи или кала, сексуальные дисфункции. Боль усиливается в положении сидя. У женщин симптомы невралгии полового нерва включает в себя боли (жжение, зуд, покалывание) в области клитора, лобка, вульвы, нижней 1/3 влагалища и половых губ. Кожа в этих областях может быть гиперчувствительна к прикосновению и нажатию (гиперэстезия и аллодиния).
Возможные симптомы также включают жжение, онемение, повышенную чувствительность, ощущение электрического тока или ножа, ноющие боли, ощущение комка или инородного тела во влагалище или прямой кишке, чувство перекручивания или сжатия, аномальные температурные ощущения, чувство «горячей кочерги», запор, боль и затрудненная дефекация, затруднение или жжение при мочеиспускании, боль при половом акте, и сексуальная дисфункция — потеря чувствительности клитора и/или передней трети влагалища.
Диагностические критерии нейропатии полового нерва:
Основные критерии —
- Боль (жжение, зуд) в области трех ветвей полового нерва (клитор, область заднего прохода, преддверия влагалища)
- Нейропатический характер боли (жжение, зуд, покалывание, «мурашки», гиперчувствительность или потеря чувствительности)
- Эффект от блокады полового нерва (снижение боли на 12 — 36 часов)
- Снижение скорости кровотока в половой артерии, которое определяется во время ультразвукового допплеровского сканирования. Поскольку половая артерия проходит вместе с половым (срамным) нервом в канале Алкока, процессы, приводящие к компрессии полового нерва также приводят к сдавлению половой артерии.
Анатомия полового (срамного) нерва (nervus pudendus, pudendal nerve):
Половой (срамной) нерв выходит из спинного мозга на уровне 2,3,4-го крестцовых позвонков (S2-S4), покидает полость малого таза через большое седалищное отверстие, а затем возвращается в малый таз через грушевидное отверстие, под грушевидной мышцей. Грушевидная мышца может вызывать компрессию (сдавление) полового (срамного) нерва при миофасциальном синдроме (piriformis syndrome).
В полости малого таза половой нерв проходит через канал Алкока, где так же может сдавливаться сакроспинальной связкой.
Далее, он делится на три ветви:
- Ректальный нерв
- Промежностный нерв
- Клиторальный нерв
Именно поэтому, симптомы нейропатии полового нерва проявляются в области заднего прохода, промежности и наружных половых органов.
Интерактивный атлас анатомии малого таза (ссылка)
Причины нейропатии полового нерва:
- Акушерская нейропатия – повреждение полового нерва во время родов, иногда вместе с ним страдает обтураторный нерв
- Миофасциальные синдромы — гипертонус грушевидной мышцы может вызвать компрессию полового нерва в foramen infrapiriformis. Кроме того, сдавление полового нерва может быть вызвано спазмом внутренней запирательной мышцы или мышцы, поднимающей задний проход.
- Травматическая нейропатия – вызвана хронической травмой (езда на велосипеде или лошади) или переломом костей таза.
- Компрессия полового нерва в канале Алкока
Диагностика нейропатии полового нерва:
Диагноз ставится на основании так называемых диагностических критерий (Aix-en-Provence diagnostic criteria):
- Локализации боли (одна или более ветвей полового нерва – чаще с одной стороны)
- Характера боли (жжение, «мурашки», покалывание, ощущение «удара током»)
- Усиления боли в положении «сидя»
- Уменьшение боли в положении «лежа»
- Односторонний характер боли
- Положительное воздействие холода
- Инъекция анестетика в область полового нерва уменьшает боль на 12 или более часов
- Ультразвуковое исследование канала Алкока с определением скорости кровотока в половой артерии позволяет заподозрить компрессию полового нерва при снижении скорости кровотока в артерии – поскольку они проходят в этом канале вместе.
Лечение:
Лечение обязательно должно быть комплексным:
- Препараты, влияющие на нейропатическую и хроническую боль (Лирика, Тебантин)
- Физиотерапия
- Блокады полового нерва с анестетиками и глюкокортикоидами
- Хирургия – декомпрессия полового нерва
- Нейромодуляция
Помните о том, что продолжительность лечения составляет не менее 6 месяцев.
В области диагностики и лечения нейропатии полового нерва (pudendal neuralgia) мы тесно сотрудничаем с проф. Эриком Ботраном, одним из ведущих мировых специалистов по лечению хронической тазовой боли, который регулярно проводит консультации в нашей клинике. Следующий визит профессора Ботрана состоится в декабре 2014 года.
В нашей клинике мы используем все современные методы лечения.
- Блокада полового нерва
- Криоанальгезия полового нерва современным криохирургическим аппаратом CRYO S Electric
- Остеопатическая корррекция
- Декомпрессионные операции
Мы являемся единственной клиникой в России, где проводятся операции по декомпрессии полового(срамного) нерва.
Обращайтесь к нам и мы сделаем все возможное, чтобы Вам помочь!!!
Пациенты из других городов полагают, что лечение в нашей клинике длительное и поэтому им сложно к нам приехать! Иногда это действительно так, но в большинстве случаев для диагностики достаточно одного дня. На следующий день выполняется инъекция ботулинического токсина, крионевролиз полового нерва, декомпрессия полового нерва, TVT-операция – в общем, наиболее эффективные манипуляции по лечению синдрома хронической тазовой боли и нарушений мочеиспускания. Продолжить лечение пациенты могут у себя дома – под нашим внимательным наблюдением через Skype, электронную почту и т.д. Мы выдаем все необходимые препараты и (при необходимости) приборы для домашней физиотерапии.
Что такое неврит тазобедренного сустава?
«Неврит» — термин, который относится исключительно к воспалению в нервах, и к суставам он никакого отношения не имеет. Воспалительный процесс в тазобедренном суставе называется кокситом.
Обычно невритом тазобедренного сустава по ошибке называют тот же самый бедренный неврит, или поражение другого нерва – запирательного, который отвечает за приведение бедра внутрь. Характерный признак запирательного неврита – невозможность положить ногу на ногу.
Нередко человек приходит к выводу, что у него «неврит тазобедренного сустава», потому что слышал от кого-то раньше этот термин, и его стала беспокоить боль в области тазобедренного сустава. Причины могут быть разными: поражение сустава, нерва, мышц, костей. Нужно посетить врача и пройти обследование.
Если вы заметили у себя проявления неврита – боли, онемение в ноге, слабость мышц, нарушение движений – немедленно обратитесь к врачу. Раннее начало лечения может обеспечить наилучший прогноз.
Терпеть боль опасно!
Сообщение отправлено!
ожидайте звонка, мы свяжемся с вами в ближайшее время
Причины защемления седалищного нерва у беременных
Среди самых распространенных причин защемления седалищного нерва при беременности можно выделить:
- Давление на седалищный нерв увеличившейся матки. Соответственно, по мере роста плода в матке это давление увеличивается.
- Смещение межпозвоночных дисков в области поясницы. Это в свою очередь может произойти вследствие излишнего набора веса, многоплодной беременности, многоводия.
- Травматические повреждения позвоночника в области поясницы.
В случаях, когда ранее в анамнезе женщины уже встречался ишиас, но после соответствующего лечения его симптомы ушли, во время беременности может случиться рецидив. Кроме этого, защемление, воспаление седалищного нерва во время беременности может стать следствием межпозвонковой грыжи, сахарного диабета, злокачественной или доброкачественной опухоли, остеохондроза и других заболеваний. Именно поэтому, чтобы иметь возможность предупредить возникновение ишиаса или быть готовой к его проявлению, женщине необходимо рассказать своему врачу все о своем здоровье. При риске возникновения защемления седалищного нерва вместе с врачом-гинекологом
женщину будет наблюдать
невролог
.
Лечение неврита бедренного нерва
При бедренном неврите проводят следующие виды лечения:
- Витамины группы B — для улучшения работы нервной ткани.
- Препараты, улучшающие кровоток – для улучшения питания нерва.
- Препараты, улучшающие обменные процессы в нервной системе, проведение нервного импульса.
- Препараты из группы нестероидных противовоспалительных средств – они помогают справиться с болью и воспалением.
- Врач также может прописать мочегонные средства для устранения отека в области воспаленного нерва.
- Помогают физиопроцедуры: электрофорез с новокаином, ультрафонофорез с гидрокортизоном, УВЧ-терапия.
- Проводят массаж и лечебную физкультуру.
Если неврит бедренного нерва вызван инфекцией, невролог назначит антибиотики или противовирусные препараты.
Если, несмотря на лечение, в течение 1-2-х месяцев не наступает улучшения, встает вопрос о хирургическом вмешательстве. Обычно во время операции врач освобождает нерв от сдавливающих его тканей или восстанавливает целостность, сшивает разорванные волокна.
Не занимайтесь самолечением. В международной клинике неврологии Медика24 эффективная медицинская помощь доступна в любое время. Администраторы готовы принять ваш звонок ежедневно, в том числе в праздничные и выходные дни. Свяжитесь с нами по телефону+7 (495) 230-00-01.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Сообщение отправлено!
ожидайте звонка, мы свяжемся с вами в ближайшее время
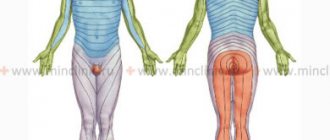
Какие функции выполняет бедренный нерв? Каковы основные симптомы бедренного неврита? Проявления воспалительного процесса в другом нерве ноги – запирательном.
Бедренный нерв можно сравнить с электрическим кабелем, внутри которого проходит множество отдельных «проводков». Они выполняют разные функции: одни отвечают за движения, другие за чувствительность. Такие нервы, несущие разные типы нервных волокон, называют смешанными. Таким является и бедренный нерв. Вот основные функции, которые он выполняет:
- Чувствительность кожи: на передней поверхности бедра, на внутренней поверхности голени.
- Движения: сгибание бедра (бедренный нерв помогает поджимать ноги к животу), разгибание голени.
Соответственно, нарушения этих функций и будут выступать в качестве основных симптомов бедренного неврита.
Лечение нейропатий полового нерва
Лечебно-диагностические блокады
Консервативное лечение направлено в первую очередь на удаление натяжения (декомпрессию) нерва в «критических зонах» и восстановления нормальной трофики.
Первым этапом рекомендуют проводить лечебно-диагностические блокады этих самых проблемных зон, о которых мы говорили в самом начале (зоны связок и мышц).
Наибольшее распространение получили блокады с местным анестетиком (лидокаин, бупивакаин) и глюкокортикоидом (бетаметазон).
Трансвертебральная магнитная нейромодуляция
В стенах нашего центра был разработан и адаптирован уникальный метод лечения нейропатической боли. Он является высокоэффективным при истинной неропатии полового нерва и используется параллельно с блокадами. Глубокое воздействие направленого магнитного импульса с определенной частотой на зону выхода полового нерва из позвоночника (уровень S2-S3) позволяет «перезагрузить» иннервацию и разорвать порочный круг боли. Курс лечения магнитной нейромодуляцией составляет от 10 до 15 сеансов в зависимости от тяжести заболевания.
Ботулинотерапия.
Показана при наличии мышечно-тонического синдрома, когда мышцу необходимо расслабить. Ботулинический токсин типа А с успехом применяется именно для воздействия на этот патологический компонент.
При верном применении (по показаниям и с хорошей навигацией посредством УЗИ) риски осложнений минимальны.
Транскраниальная магнитная нейромодуляция
Новейший метод воздействия на структуры головного мозга. В России мы являемся лидерами по использованию нейромодуляции центральной и периферической нервной системы для лечения дисфункций тазового дна и синдрома хронической тазовой боли.
Данная методика направлена на устранение центральной сенситизации – состояния, формирующегося при длительном течении заболевания, когда пациент вовремя не получил адекватного лечения.
Помните, даже при затянутом течении болезни выход есть!
Мануальная терапия.
Основная цель лечения у невролога-остеопата– устранение нарушений биомеханики и патологических изменений в мягкотканых структурах.
Когда у человека болит мышца, он старается ее рефлекторно «беречь», меняя положение, сидя или при ходьбе. Это приводит к тому, что эти структуры, на которых ложится дополнительный «объем работы» начинают испытывать дополнительную нагрузку и болеть. А это только усиливает порочный круг развития заболевания. При помощи мануальных методик можно вернуть на место то, что подверглось смещению и оказалось вовлечено в патологический процесс.
Нейропатия полового нерва: история излечения пациентки
Характерные симптомы неврита бедренного нерва
Если неврит возник в верхней части бедренного нерва, до его выхода из таза, клиническая картина заболевания будет наиболее яркой. Возникают все возможные симптомы бедренного неврита:
- Нарушение сгибания бедра. Из-за этого становится сложно поднимать тело из положения сидя и лежа.
- Нарушение разгибания голени. Становится сложно ходить, бегать, подниматься по лестнице. Человек старается лишний раз не сгибать ногу в колене, потому что после этого её сложно разогнуть. Нога постоянно сильно разогнута, из-за этого изменяется походка – больной выбрасывает вперед прямую ногу и ставит на пол сразу всю подошву.
- Атрофия мышц бедра. Пораженная нога становится тоньше здоровой, это может быть заметно внешне.
- Нарушение чувствительности. Человек не чувствует прикосновений, боли на передней поверхности бедра, внутренней поверхности голени.
- Боли. Возникают в тех же местах, где происходят нарушения чувствительности.
Опытный врач-невролог сможет разобраться в беспокоящих вас симптомах, назначит правильное лечение.
Способы лечения защемления и повреждения бедренного нерва
Начинать лечение защемления бедренного нерва всегда необходимо с устранения причины развития подобного состояния. Если не устранить фактор, который сдавливает нервное волокно, то никакого смысла в проведении терапии нет.
Поэтому при первичной диагностике врач должен определить – что сдавливает нерв и постараться с помощью мануальной терапии убрать данное влияние. Если это опухолевые процессы или грыжи паховой зоны, то показана экстренная консультация хирурга. Возможно, потребуется оперативная помощь по удалению данных новообразований. К сожалению, без этого не удастся восстановить работоспособность бедренного нерва.
В дальнейшем при повреждении бедренного нерва проводится восстановительная терапия. Она включает в себя:
- массаж и остеопатию, позволяющие улучшить микроциркуляцию крови и лимфатической жидкости, что положительным образом влияет на трофику тканей;
- тракционное вытяжение позвоночного столба применяется в том случае, если причиной данного заболевания явилось сдавливание определённого участка пояснично-крестцового отдела позвоночника;
- рефлексотерапия или воздействия на биологически активные точки на теле человека, позволяет запустить механизм самопроизвольного восстановления поврежденного участка неровного волокна;
- лазерное воздействие помогает снять отечность и воспаление;
- лечебная гимнастика и кинезиотерапия ускоряют процесс выздоровления, повышают общий тонус организма, укрепляют мышцы.
Курс лечения всегда разрабатывается индивидуально. Врач учитывает возраст пациента, наличие у него сопутствующих проблем со здравьем. Поэтому, если вам необходима медицинская помощь, то рекомендуем посетить бесплатную консультацию. врача невролога в нашей клинике мануальной терапии.
Как проявляется неврит запирательного нерва?
Недалеко от бедренного находится еще один нерв – запирательный. Если в нем развивается неврит, возникают следующие симптомы:
- Не получается положить ногу на ногу.
- Возникают сложности при попытке повернуть ногу наружу.
- Снижается чувствительность кожи на внутренней поверхности бедра.
Для того чтобы правильно разобраться в симптомах заболевания, нужен осмотр невролога. Обратитесь к врачу в медицинском центре Международная клиника Медика24 сразу после того, как вы заметили у себя неврологические расстройства, описанные на этой странице. Звоните в любое время суток.
Материал подготовлен врачом-неврологом международной клиники Медика24, кандидатом медицинских наук Лащ Натальей Юрьевной.
Паховая область, regio inguinalis
Паховая область имеет форму прямого треугольника (рис.1.9), границами которого служат:
сверху – линия, соединяющая передние верхние ости подвздошных костей,
снизу и латерально – проекция паховой связки,
медиально — проекция латерального края прямой мышцы живота
Паховый треугольник
ограничен:
снизу – паховой связкой,
медиально – наружным краем прямой мышцы живота,
сверху – горизонтальной линией, проведенной от границы между наружной и средней третями паховой связки до пересечения с наружным краем прямой мышцы живота. В зоне пахового треугольника располагаются паховый промежуток и паховый канал.
Паховый промежуток
, являясь самым слабым и податливым местом, представляет собой дефект в мышцах передней стенки живота, образованный вследствие отщепления мышечных и сухожильных волокон внутренней косой и поперечной мышц, идущих на образование мышцы, поднимающей яичко и его фасции. Этот участок пахового треугольника лишен полноценного мышечного прикрытия и потому является «слабым местом» передней брюшной стенки.
Границы пахового промежутка:
вверху – нижние края внутренней косой и поперечной мышц живота,
внизу – паховая связка,
медиально – наружный край прямой мышцы живота.
| Рис. 1.9.Треугольники паховой области. 1 — прямая мышца живота; 2 — передняя верхняя подвздошная ость; 3 — лобковый бугорок. ABE — паховая область; CDE — паховый треугольник; EF — паховый промежуток; BE — проекция паховой связки; АЕ — проекция латерального края прямой мышцы живота |
Встречается четыре формы пахового промежутка: щелевидная, округлая, овальная и треугольная. Самые большие размеры пахового промежутка наблюдаются при треугольной форме, особенно у мужчин. При такой форме наиболее часто образуются паховые грыжи, преимущественно прямые.
Кожа
тонка, подвижна, легко растяжима, имеет волосяной покров, богата потовыми и сальными железами. Подкожная клетчатка развита обильно. Поверхностная фасция состоит из двух листков.
В области пахового треугольника в подкожной жировой клетчатке или же под поверхностной фасцией проходят ветви бедренной артерии: поверхностная надчревная артерия, медиально от нее лежит наружная половая артерия, кнаружи – поверхностная артерия, огибающая подвздошную кость. Вместе с артериями проходят одноименные вены. Лимфатические сосуды впадают в поверхностные паховые лимфатические узлы.
Кожные нервы паховой области представляют собой ветви: подреберные нервы (nn. subcostales), подвздошно-подчревный и подвздошно-паховый нервы (nn. iliohypogastricus et ilioinguinalis). Подвздошно-подчревный и подвздошно-паховый нервы (ветви поясничного сплетения), прободая мышечные слои переднебоковой стенки живота изнутри наружу, вблизи передней верхней подвздошной ости, располагаются между внутренней косой и поперечной мышцами живота. Затем подвздошно-подчревный нерв прободает апоневроз наружной косой мышцы живота на 2,5 см кверху от поверхностного пахового кольца, проникая в подкожную клетчатку. Подвздошно-паховый нерв, проходя внутри пахового канала вместе с семенным канатиком или круглой связкой, выходит через поверхностное паховое кольцо пахового канала и кончается в коже лобка.
Хирургическая анатомия пахового канала.
Анатомически паховый канал (canalis inguinalis) представляет собой дефект в нижней части передней стенки живота. Он получается в результате опускания яичка, которое мигрирует из забрюшинного пространства в мошонку.
Паховый канал занимает косое положение параллельно паховой связке, направляясь сверху вниз, сзади наперед, снаружи кнутри. Длина канала у мужчин 4-5 см.
Стенками его являются: спереди – апоневроз наружной косой мышцы живота, сверху – нависающие края внутренней косой и поперечной мышц живота, сзади – поперечная фасция, снизу – желоб паховой связки.
В верхнем отделе живота поперечная фасция тонкая, внизу, особенно ближе к паховой связке, утолщается, превращаясь в фиброзную пластинку. Это утолщение называется подвздошно-лобковым трактом, tractus iliopubicus (рис. 1.10). Он прикрепляется, так же, как и паховая связка, lig. inguinale, к лобковому бугорку и перед-неверхней подвздошной ости и идет параллельно паховой связке кзади от нее. Их разделяет только очень узкая щель, поэтому в хирургии комплекс этих двух связочных образований чаще называют одним термином: паховой связкой.
| Рис. 1.10. Паховая связка и подвздошно-лобковый тракт. 1 — апоневроз m. obliquus externus abdominis; 2 — m. obliquus internus abdominis; 3 — funiculus spermaticus, fascia spermatica interna; 4 — lig. inguinale; 5 — tractus iliopubicus; 6 — anulus inguinalis profundus; 7 — ductus deferens; 8 — a. et v.testiculares; 9 — fascia transversalis; 10 — m. transversus abdominis. |
В паховом канале различают два кольца: поверхностное и глубокое.
Поверхностное паховое кольцо (anulus inguinalis superficialis) образовано вследствие расщепления волокон апоневроза наружной косой мышцы живота (рис1.11, 1.11, 1.13). При этом образуются две ножки: медиальная (crus mediale), прикрепляющаяся к лонному сочленению и латеральная (crus laterale), прикрепляющаяся к лонному бугорку. Снаружи, то есть у места расщепления апоневроза, поверхностное паховое кольцо ограничивается межножковыми волокнами (fibrae intercrurales).
Изнутри кольцо ограничено загнутой связкой (lig. reflexum)[расположенной позади семенного канатика. Через поверхностное кольцо пахового канала у мужчин выходят семенной канатик и конечные ветви подвздошно-пахового нерва, у женщин – круглая связка матки. В норме при обследовании поверхностное кольцо пропускает кончик указательного пальца.
Глубокое паховое кольцо, anulus inguinalis profundus, представляет собой воронкообразное углубление в поперечной фасции (рис 1.10, 1.12, 1.13), то есть это не отверстие с ровными краями наподобие петли для пуговицы, а выпячивание фасции в паховый канал в виде пальца от резиновой перчатки. Это легче себе представить, если вспомнить, что яичко, опускаясь в мошонку, выпячивает впереди себя все слои передней брюшной стенки, в том числе и поперечную фасцию.
Рис. 1.11.Паховый канал (по Неттеру, с изменениями).
1 — m. obliquus externus bdominis; 2 — апоневроз т. obliquus externus abdominis; 3 — spina iliaca anterior superior; 4 — m. obliquus internus abdominis; 5 — m. transversus abdominis; 6 — anulus inguinalis profundus; 7 — a. et v. epigastrica inferior под поперечной фасцией; 8 — funiculus spermaticus, покрытый fascia spermatica interna и m. cremaster; 9 — lig. inguinale; 10 — crus laterale anulus inguinalis superficialis; 11 — lig. fundiforme penis; 12 — funiculus spermaticus, покрытый fascia spermatica externa; 13 — anulus inguinalis superficialis; 14 — fibrae intercrarales; 15 — crus mediale anulus inguinalis superficialis 16 — lig. reflexum; 17 — falx inguinalis (tendo conjunctive); 18 — fascia transversalis (место выхода прямых грыж); 19 — linea alba.
В связи с этим выпячивание, окружая семявыносящий проток и другие элементы семенного канатика, является его оболочкой, fascia spermatica interna. По ходу канатика эта фасция доходит до мошонки у мужчин и по ходу круглой связки матки до больших половых губ у женщин.
Глубокому паховому кольцу со стороны брюшной полости соответствует латеральная паховая ямка.
Рис. 1.12..Глубокое паховое кольцо, треугольник Гессельбаха (по Неттеру, с изменениями).
1 — linea arcuata; 2 — m. rectus abdominis; 3 — linea alba; 4 — trigonum Hesselbachii;
5 — falx inguinalis; 6 — symphysis pubica; 7 — lig. lacunare; 8 — anulus femoralis (пунктир); 9 — lig. pectineale; 10 — анастомоз между a. obturatoria и a. epigastrica inferior; 11 — a. obturatoria; 12 — ductus deferens; 13 — m. iliopsoas; 14 — a. epigastrica inferior; 15 — a., v. iliaca externa; 16 — a., v. testicularis; 17 — anulus inguinalis profundus;
18 — fascia transversalis (отрезана); 19 — lig. inguinale; 20 — spina iliaca anterior superior.
На внутренней поверхности передней стенки живота в ее нижних отделах париетальная брюшина образует пять складок (рис.1.14). По срединной линии, между пупком и мочевым пузырем, расположена непарная срединная пупочная складка (plica umbilicalis mediana), образована она над облитерированным мочевым протоком (urachus). От боковых поверхностей мочевого пузыря к пупку идут две медиальные пупочные складки (plicae umbilicales mediales), над облитерированными пупочными артериями. Кнаружи от медиальных пупочных складок, соответственно над нижними надчревными сосудами, видны складки брюшины, носящие название латеральных пупочных складок (plicae umbilicales laterales).
Рис.1.13.Паховый канал и семенной канатик (по Неттеру, с изменениями).
1 — ductus deferens (прикрыт брюшиной); 2 — a., v. epigastrica inferior; 3 — plica umbilicalis medialis; 4 — plica umbilicalis mediana; 5 — m. rectus abdominis; 6 — m. pyramidalis;
7 — falx inguinalis; 8 — anulus inguinalis superficialis; 9 — fascia spermatica externa; 10 — tuberculum pubicum; 11 — lig. inguinale; 12 — a., v. femoralis; 13 — m. cremaster et fascia cremasterica; 14 — funiculus spcrmaticus; 15 — n. ilioinguinalis; 16 — fascia spermatica interna (выпячивание поперечной фасции); 17 — m. obliquus externus abdominis; 18 — m. obliquus internus abdominis; 19 — m. transversus abdominis; 20 — fascia transversalis; 21 — tela subserosa; 22 — peritoneum parietale; 23 — a., v. testicularis (прикрыты брюшиной);
24 — a., v. iliaca externa (прикрыты брюшиной).
Между этими складками с каждой стороны от срединной линии имеется по три ямки. Между срединной и медиальной пупочными складками образуется надпузырная ямка (fossa supravesicalis); между медиальными и латеральными пупочными складками – медиальная паховая ямка (fossa inguinalis medialis) и кнаружи от латеральных пупочных складок – латеральная паховая ямкa (fossa inguinalis lateralis). Последняя, как указывалось, является местом расположения глубокого пахового кольца. образовалось в результате опускания яичка.
Рис.1.14. Передняя стенка живота со стороны брюшной полости
(по Синельникову, с изменениями).
1 — m. iliopsoas; 2 — fossa inguinalis lateralis; 3 — fossa inguinalis medialis;
4 — fossa supravesicalis; 5 — peritoneum parietale; 6 — m. obturatorius externus;
7 — m. obturatorius internus; 8 — m. levator ani; 9 — prostata; 10 — glandula seminalis; 11 — vesica urinaria; 12 — ureter; 13 — ductus deferens; 14 — lig. interfoveolare; 15 — v. iliaca externa; 16 — a. iliaca externa;17 — vasa testicularia; 18 — fascia iliaca; 19 — anulus inguinalis profundus; 20 — a. et v. epigastricae inferiores; 21 — lig. umbilicale laterale; 22 — vagina m. recti abdominis (lamina posterior); 23 — m. rectus abdominis; 24 — plica umbilicalis mediana; 25 — lig. umbilicale medium; 26 — peritoneum parietale; 27 — plica umbilicalis medialis; 28 — plica umbilicalis lateral.
Процесс опускания яичка происходит следующим образом. В течение первых 3 месяцев внутриутробной жизни яичко располагается в поясничной области. Брюшина покрывает его с трех сторон и срастается с белочной оболочкой яичка. От нижнего полюса яичка позади брюшины идет особый соединительнотканный тяж, так называемый проводник яичка – gubernaculums testis (Hunteri). Он проникает на уровне будущего внутреннего отверстия пахового канала в мошонку. Туда же выпячиваются поперечная фасция и париетальный листок брюшины, причем последняя еще до спускания яичка образует так называемый влагалищный отросток (processus vaginalis peritonei)(рис.1.15).
Рис. 1.15. Опускание яичка (схема).
I — 4-й месяц внутриутробного развития; II — 7-й месяц; III — 8-й месяц; IV — конец 9-го месяца.
1 — testis; 2 — peritoneum; 3 — fascia endoabdominalis; 4 — покровы; 5— processus vaginalis;
6— gubernaculum testis; 7— os pubis; 8 — ductus deferens; 9 — облитерированный processus
vaginalis; 10 — tunica vaginalistestis; 11 — fascia spermatica interna.
Яичко спускается позади брюшины начиная с 4-го месяца внутриутробной жизни. К 7-му месяцу яичко достигает уровня внутреннего отверстия пахового канала и начинает выпячивать впереди себя брюшину. Затем яичко проходит через мышечно-апоневротические слои передней брюшной стенки, образуя в них паховой канал, и на 9-м месяце вступает в мошонку. Проводник яичка к этому времени атрофируется.
В мошонке яичко оказывается покрытым двумя листками брюшины, образующими tunica vaginalis (propria) testis. Один из этих листков – висцеральный – сращен с белочной оболочкой яичка, другой – париетальный – является частью влагалищного отростка брюшины. Между двумя листками брюшины, покрывающими яичко, остается небольшая щель, а выше яичка, на протяжении семенного канатика, выпятившаяся часть брюшинного мешка (processus vaginalis peritonei) к моменту рождения обычно зарастает. Иногда этого заращения не происходит, и тогда полость брюшины непосредственно сообщается с полостью мошонки.
Содержимымпахового канала у мужчин является семенной канатик, funiculus spermaticus, подвздошно-паховый нерв, п. ilioinguinalis, проходящий по передней поверхности канатика, и половая ветвь бедренно-полового нерва, ramus genitalis n. genito-femoralis. У женщин через паховый канал проходят те же два нерва и круглая связка матки, lig. teres uteri.
Проходящая у женщин через паховый канал круглая маточная связка окружена фасциальной оболочкой за счет поперечной фасции, аналогичной внутренней семенной фасции у мужчин. По выходе из пахового канала связка отдельными волокнами заканчивается в клетчатке больших половых губ, а другими прикрепляется к лобковым костям. Рядом с круглой связкой проходит, так же, как и у мужчин, заращенный влагалищный отросток брюшины, периферический конец которого достигает верхней части большой половой губы. При незаращении отростка на его месте образуется канал (так называемый canalis Nuckii), за счет которого могут возникать кисты больших половых губ или врожденные паховые грыжи.
Семенной канатик, funiculus spermaticus состоит из оболочек и элементов семенного канатика. К оболочкам относится: наружная семенная фасция (fascia spermatica externa), фасция мышцы, поднимающей яичко (fascia cremasterica), мышца, поднимающая яичко (m. cremaster), и внутренняя семенная фасция (fascia spermatica interna) – производная поперечной фасции. В состав элементов семенного канатика входят семявыносящий проток (ductus deferens), сосуды и нервы, питающие проток, яичко, а также следы влагалищного отростка брюшины (vestigium processus vaginalis). К сосудам относятся: яичковая артерия (a. testicularis), отходящая от брюшной аорты, правая яичковая артерия – иногда отходит от правой почечной артерии; артерия семявыносящего протока (a. ductus deferens), отходящая от нижней пузырной артерии, и артерия мышцы, поднимающей яичко (a. cremasterica), питающая оболочки семенного канатика, отходит от нижней надчревной артерии.
Вены, выходящие из яичка, образуют лозовидные сплетения (plexus pampiniformis), переходящие затем в яичковую вену (v. testicularis). Левая яичковая вена впадает в почечную вену, а правая яичковая вена – непосредственно в нижнюю полую вену.
Иннервация семенного канатика осуществляется за счет нервных сплетений, окружающих артерии и семявыносящий проток, яичковое сплетение и сплетение семявыносящего протока (plexus testicularis et plexus differentialis).