Клещевой энцефалит в клинической практике врача
Природно-очаговые трансмиссивные клещевые инфекции характеризуются масштабностью распространения, этиологическим полиморфизмом, многообразием нозологических форм и клинических проявлений. Сегодня доказано, что клещи, обитающие в лесах, садоводствах, парках, могут быть заражены разными возбудителями, такими как вирус клещевого энцефалита (КЭ), боррелии, риккетсии, эрлихии, бабезии [1]. Из обширной группы природно-очаговых клещевых инфекций наибольшую актуальность представляет КЭ.
КЭ — острая вирусная природно-очаговая трансмиссивная инфекционная болезнь, возбудитель которой передается главным образом иксодовыми клещами, характеризующаяся преимущественным поражением центральной нервной системы (ЦНС) и полиморфизмом клинических форм болезни.
Первое описание клинической картины КЭ принадлежит отечественному врачу-неврологу А. Г. Панову [2], возбудитель КЭ был открыт Л. А. Зильбером в 1937 г. Большой вклад в изучение КЭ внесли М. П. Чумаков, Е. Н. Левкович, А. Н. Шаповал, А. К. Шубладзе и другие выдающиеся отечественные ученые [3, 4].
Ареал КЭ охватывает частично или полностью территории 18 европейских и 4 азиатских стран. Природные очаги КЭ имеются в Венгрии, Польше, Германии, Чехии, Словакии, Швейцарии, Украине, Белоруссии, Казахстане, Литве, Латвии, Молдавии. Но большая часть ареала находится в РФ, который простирается от дальневосточных до северо-западных регионов европейской части России [4–6]. В последние три десятилетия эпидемиологическая обстановка в РФ характеризуется рядом изменений: расширением ареала вируса; увеличением численности клещей в природе; ростом заболеваемости не в таежных и лесостепных районах, а в городах и пригородах среди, в основном, не привитого населения. Так, 70–80% заболевших лиц — не вакцинированные городские жители, посещающие леса, 10–20% больных заражаются КЭ в городских парках и скверах. Отмечается стремительный рост заболеваемости в некоторых регионах, прежде всего в Западной и Восточной Сибири, на долю которой приходится до 56–60% от общей суммы заболеваний КЭ в России [3–5].
Этиология клещевого энцефалита
Вирус КЭ относится к экологической группе арбовирусов, семейству Flaviviridae, роду Flavivirus. Вирус имеет сферическую форму, основу вириона составляет нуклеокапсид, состоящий из РНК и структурного белка С. Нуклеокапсид окружает суперкапсидная липопротеиновая оболочка, в состав которой входят М-мембранный протеин и гликопротеин Е, индуцирующий синтез вируснейтрализующих антител и антигемагглютининов. Существует более 100 штаммов вируса КЭ, которые разделены на 6 генотипов: генотип 1 — дальневосточный; генотип 2 — западный; генотип 3, к которому отнесены 2 штамма (Вергина (Греция) и штамм, выделенный в Турции); генотип 4 — восточно-сибирский; генотип 5 — урало-сибирский; генотип 6 — впервые выделен в составе восточно-сибирского штамма 886–84 [3]. На территории России доказана циркуляция не менее 3 антигенных вариантов вируса: дальневосточный, восточно-сибирский, урало-сибирский [3–5]. Вирус КЭ довольно стоек к низким температурам: при минус 150 °С сохраняет жизнеспособность до года, в высушенном состоянии — много лет. В молоке при температуре холодильника сохраняется в течение 2 нед, в сметане и масле вирус обнаруживается до 2 мес, при плюс 60 °С он погибает лишь спустя 20 мин.
Эпидемиология
Основным резервуаром вируса КЭ являются иксодовые клещи Ixodes persulcatus и Ixodes ricinus, а также клещи других видов (Ixodes ovatus, Ixodes hexagonus, Ixodes arboricola, Haemaphysalis punctata, Haemaphysalis concinna, Dermacentor marginatus и др.), но их эпидемическая роль невелика. Дополнительным резервуаром вируса являются около 300 видов позвоночных животных: грызуны (полевая мышь, бурундук, заяц, еж, бурундук), дикие (волк) и домашние (козы, коровы) животные, птицы (дрозд, щегол, зяблик, чечетка). Для клещей характерен сложный цикл развития (имаго — личинка — нимфа — имаго). Каждая фаза развития способна нападать и насыщаться на животных многих видов. Вирус КЭ пожизненно сохраняется во всех фазах, по ходу метаморфоза переносчиков он может передаваться трансовариально, а также от одной фазы развития к другой. Для КЭ характерна строгая весенне-летняя сезонность заболевания. Основным механизмом заражения при КЭ является трансмиссивный, при котором в процессе кровососания клеща вирус проникает в организм человека. Заболевания наблюдаются и у лиц, которые снимали лишь ползающих клещей. Заражение может произойти алиментарным путем, при употреблении сырого козьего или коровьего молока, а также продуктов, приготовленных из молока (сметана, творог, масло). В настоящее время доказано, что возможна передача КЭ через переливание крови, пересадку органов и стволовых клеток, при кормлении грудью, при работе с биологическим материалом в лабораторных условиях, возможно трансплацентарное заражение плода [7].
Патогенез
При трансмиссивном пути заражения первоначальным субстратом, в котором происходит репродукция вируса, является кожа и подкожная клетчатка, а при алиментарном заражении — ткани желудочно-кишечного тракта, а также региональные и отдаленные лимфатические узлы и экстраневральные клеточные элементы различных внутренних органов, где создается депо вируса. Вирусемия при КЭ имеет двухволновой характер. Первая волна вирусемии — кратковременная резорбтивная вирусемия, вторая — в конце инкубационного периода, которая совпадает с периодом размножения вируса во внутренних органах и появлением его в ЦНС. В случае алиментарного пути заражения имеются некоторые особенности: незначительная, частичная инактивация вируса в желудке и кишечнике, первичное размножение в тканях пищеварительного тракта, более позднее развитие виремии и ее меньшая интенсивность. Вирус обладает пантропными свойствами и с током крови попадает во внутренние органы, где реплицируется (железы внешней и внутренней секреции: слезные, околоушные, поджелудочная, в том числе островки Лангерганса, железы слизистой желудка и толстой кишки, гипофиз, эпифиз, надпочечники, мышечная ткань, ткани ретикулоэндотелиальной системы). Тропизм вируса к лимфатической ткани, репликация в лимфоидных органах приводит к альтерации, разрушению лимфоидной ткани и формированию иммунодефицитного состояния и подавлению защитных сил организма. В дальнейшем прогрессирующая воспалительная реакция в мозге развивается на фоне иммунодефицита, когда происходят воспалительные и некротические процессы во всех отделах нервной системы, воспалительная реакция соединительной ткани, пролиферативная реакция глии в результате прямого повреждающего действия вируса и опосредованного действия (киллерный эффект иммунных Т-клеток, распознающих и лизирующих вирусинфицированные клетки) [4, 8]. При КЭ бурно развиваются воспалительные процессы во всех отделах нервной системы. Но наиболее грубые изменения отмечаются в шейном и грудном отделах спинного мозга и в продолговатом мозге (поражаются нейроны, главным образом двигательные). По преимущественной локализации патоморфологических изменений КЭ можно характеризовать как полиоэнцефаломиелит или панэнцефалит.
Хроническое (прогредиентное) течение возникает у 1–2% людей, перенесших острые формы КЭ, а иногда и без них. В его основе лежит длительная, многолетняя персистенция в организме человека вируса. Персистенция вируса КЭ основана на различных механизмах, которые еще до конца не вскрыты: развитие прогредиентного течения КЭ обусловлено штаммовыми особенностями вируса, антигенным дрейфом, индивидуальными особенностями иммунологической реактивности человека и др. Персистенция вируса КЭ в организме может сопровождаться и не сопровождаться клинической манифестацией. Течение хронического КЭ может быть прогрессирующим или сопровождаться периодами ремиссий и обострений.
КЭ может протекать в различных клинических формах — от бессимптомных до тяжелых очаговых форм с параличами и пожизненными остаточными явлениями. Вероятность развития и характер течения КЭ зависят как от свойств инфицирующего вируса, функционального состояния клеток ЦНС, характера фоновой патологии, так и от генетически детерминированной реактивности хозяина: подверженность заболеванию КЭ и, наоборот, резистентности к нему в зависимости от пола, возраста, групп крови и антигенов главного комплекса гистосовместимости. Так, чаще болеют лица мужского пола, молодого возраста и 0 (I) группы крови; более устойчивы к заболеванию женщины старше 50 лет с АВ (IV) группой крови. Чаще у больных КЭ встречаются антигены HLA А2, А3, А28, В16, В18. Причем не столько отдельные антигены, сколь их определенные сочетания определяют предрасположенность к развитию той или иной формы КЭ [9].
Иммунитет после перенесенного КЭ является стойким и длительным. Однако повторные случаи заболеваний КЭ встречаются. Возможны заболевания КЭ людей, имеющих постинфекционный иммунитет, возможно заболевание людей, имеющих иммунитет вследствие естественной иммунизации (среди людей, проживающих в природном очаге) и вакцинированных против КЭ [3, 4, 6].
Клиническая картина
Инкубационный период колеблется от 2 до 35 и более дней, средний — 7–14 дней. В зависимости от выраженности и преобладания общеинфекционных, менингеальных или очаговых симптомов поражения ЦНС различают лихорадочную, менингеальную, менингоэнцафалитическую (очаговую или диффузную), полиоэнцефалитическую, полиоэнцефаломиелитическую, полиомиелитическую формы и двухволновое течение (с указанием формы второй волны) [4]. В классификациях, предложенных в разные годы различными авторами, фигурировала полирадикулоневритическая форма. Однако эта форма не ассоциируется с КЭ, так как вирус КЭ не может вызывать первичного поражения периферических нервов (аксонов). Полирадикулоневритические синдромы, наблюдаемые у больных после укусов клещей, относятся, вероятно, к клиническим проявлениям иксодового клещевого боррелиоза, очаги которого часто сопряжены с очагами КЭ, и нередки микст-инфекции — КЭ и иксодовый клещевой боррелиоз [4].
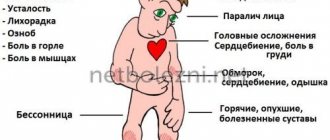
Лихорадочная форма в большинстве случаев характеризуется благоприятным течением. Заболевание начинается остро с появлением лихорадки до 37–39 °C и выше, сохраняющейся в среднем 1 до 5 дней. Основным клиническим ее проявлением является общеинфекционный синдром, который проявляется головной болью различной интенсивности, головокружением, слабостью, недомоганием, нарушением сна (сонливость или бессонница), миалгиями, особенно в шейно-плечевой и поясничной области, ногах, артралгиями, нередко отмечается тошнота, одно-, двухкратная рвота.
Характерен внешний вид больного: гиперемия кожи лица, шеи и груди, слизистой зева, инъекция склер и конъюнктив. Неврологические симптомы обычно слабо выражены или остаются без отклонений от нормы. Иногда отмечается менингизм: умеренно или легко выраженные менингеальные симптомы (ригидность шеи, слабо выраженный симптом Кернига), не сопровождающиеся воспалительными изменениями ликвора. Таким образом, лихорадочная форма КЭ не имеет патогномоничных черт и проявляется симптомами, присущими многим инфекционным заболеваниям.
Клиническая картина менингеальной формы складывается из общеинфекционного и менингеального синдромов. Общеинфекционные симптомы выражены более ярко, чем при лихорадочной форме. Температура нередко поднимается до 38–40 °С и выше. В первые дни болезни больные часто жалуются на слабость, озноб, боли в мышцах и суставах. Характерны интенсивные головные боли, головокружение, тошнота, однократная или многократная рвота, светобоязнь, общая гиперестезия. Больные вялые, заторможены. Менингеальные симптомы сохраняются на протяжении всего лихорадочного периода, и иногда они определяются и при нормальной температуре. Изменения в спинномозговой жидкости носят воспалительный характер: умеренный лимфоцитарный плеоцитоз с количеством клеток от 100 до 300 в 1 мм3. Ликвор бесцветный, прозрачный или слегка опалесцирующий. Общее количество белка в ликворе или нормально, или умеренно увеличено. Внутричерепное давление повышено до 200–300 мм водного столба. Изменения в ликворе, возникшие в остром периоде болезни, могут сохраняться длительное время и в периоде реконвалесценции.
При менингоэнцефалитической форме лихорадка достигает высоких цифр — 39–40 °С, длительность лихорадочного периода от 6 до 18 дней, отмечается озноб, слабость, разбитость, боли в мышцах и суставах. С первых дней болезни выражена сильная головная боль, головокружение, тошнота, рвота, больные становятся вялыми, заторможенными, сонливыми. Нередко наблюдается бред, галлюцинации, психомоторное возбуждение, утрата ориентации в месте и времени, обморочные состояния. У некоторых больных может развиться судорожный синдром. Менингеальные симптомы с первых дней у большинства больных положительные (ригидность мышц затылка и симптомы Кернига, Брудзинского). При исследовании ликвора в остром периоде отмечается лимфоцитарный плеоцитоз и повышенное содержание белка. Симптомы очагового поражения головного мозга появляются обычно на 3–5 день болезни. Они разнообразны как по характеру, так и по степени выраженности. У одних больных может развиться лишь какой-либо один синдром, у других их может быть несколько, поэтому данную форму КЭ подразделяют на очаговую и диффузную с обозначением ведущих синдромов [4]. Преобладающими являются синдром поражения двигательных структур с центральными парезами и параличами, подкорковые гиперкинезы, судороги, нарушение функций глазодвигателей, бульбарные симптомы и др.
Полиоэнцефалитическая, полиоэнцефаломиелитическая и полиомиелитическая формы встречаются реже указанных выше форм КЭ. Это очень тяжелые формы, часто приводящие к смерти или тяжелой инвалидизации больных. Общеинфекционный синдром при этих формах может быть выражен менее ярко, чем при менингоэнцефалитической и менингеальной формах.
Для полиоэнцефалитической формы типичен бульбо-понтинный синдром (сочетание поражения черепно-мозговых нервов и бульбарных расстройств). Обычно в процесс вовлекаются языкоглоточный, блуждающий, подъязычный нервы, реже вовлекается в процесс моторное ядро тройничного нерва и ядро лицевого нерва. Еще реже поражаются ядра глазодвигательного нерва. Витальную опасность представляет поражение дорзальных ядер блуждающих нервов («дыхательный центр»), что приводит к нарушению дыхания по центральному типу. Нередки мозжечковые расстройства (шаткость походки, интенционное дрожание, нистагм), анизокария, птоз, парезы мимической мускулатуры.
Полиомиелитическая форма КЭ проявляется развитием вялых поражений мышц (чаще ассиметричных) шеи и преимущественно проксимальных отделов плечевого пояса — мышц надплечий, лопаток, верхней половины передней поверхности грудной клетки, плеч, что ведет к атрофии мышц. С поражением мышц шеи связан симптом «свисающей головы» — невозможность удержания головы в вертикальном положении. Нередко оказывается парализованной и мускулатура диафрагмы, иннервируемая диафрагмальным нервом, что приводит к нарушению дыхания по периферическому типу. Одновременно с парезами и параличами возникают проводниковые расстройства.
Полиоэнцефаломиелитическая форма КЭ характеризуется симптомами энцефалита, поражениями двигательных нейронов ствола мозга (чаще бульбарных нервов) и спинного мозга (чаще шейного, редко — поясничного утолщения). Отмечается быстрое нарушение сознания, парез мышц языка и глотки, вялый шейно-плечевого паралич. В тяжелых случаях присоединяются нарушения частоты и ритма дыхания, сердечно-сосудистой деятельности. Реже может развиться панэнцефаломиелит с поражением всех ядер черепных нервов, тетрапарезом, судорожным синдромом, атаксией. При этой форме характерен медленный и неполный регресс вялых параличей, летальность достигает 30%.
Развитие двухволновой формы КЭ зависит от многих причин: особенностей вируса, особенностей макроорганизма и др. Первая лихорадочная волна начинается остро и соответствует клинической картине лихорадочной формы, ее продолжительность колеблется от 3 до 15 дней. После снижения температуры в безлихорадочном периоде состояние больных улучшается, но часто их беспокоит слабость, утомляемость, раздражительность. Период апирексии длится от 3 до 22 дней, затем наступает вторая лихорадочная волна, во время которой общеинфекционный синдром выражен более грубо и состояние больных тяжелее, чем в первую волну. Появляются симптомы, свидетельствующие о вовлечении в процесс оболочек и вещества мозга. Таким образом, вторая волна протекает по типу любой из клинических форм одноволнового течения, чаще по типу менингеальной или менингоэнцефалитической, ее длительность колеблется от 3 до 20 дней. В первую лихорадочную волну цитоз остается нормальным. Вторая лихорадочная волна всегда сопровождается лимфоцитарным плеоцитозом, умеренным повышением количества белка, повышением спинномозгового давления.
Хроническое течение КЭ чаще встречается в детском и молодом возрасте. Факторами риска развития хронического течения КЭ являются тяжело протекающие формы острого периода с грубой очаговой неврологической симптоматикой, а также интеркуррентные инфекции, алкоголизм, черепно-мозговые травмы и другие фоновые заболевания. Чаще прогредиентное течение развивается в первый год после острого периода, но может возникнуть и позже — даже через 5, 15 и более лет [3, 4]. Прогредиентное течение КЭ обычно начинается постепенно, в большинстве случаев общее состояние больного страдает незначительно. Основными проявлениями являются нарастающие симптомы очагового поражения нервной системы: полиомиелитический, энцефалополиомиелитический, гиперкинетический синдромы, боковой амиотрофическй склероз, кожевниковская эпилепсия, симптоматическая эпилепсия.
Диагностика клещевого энцефалита
Диагностика КЭ базируется на данных анамнеза (укус клеща, пребывание в лесной зоне, употребление сырого козьего или коровьего молока) и лабораторной диагностики, основанной на исследовании крови и спинномозговой жидкости методом ИФА с определением антител против вируса КЭ классов IgM и IgG и антигенов вируса и выявлении вирусной РНК методом ПЦР.
Лечение
Учитывая избирательный тропизм вируса КЭ к моторным структурам ЦНС, необходимо в остром периоде болезни макимально ограничить двигательную активность больного — строгий постельный режим до исчезновения симптомов интоксикации. В РФ для лечения КЭ рекомендуется применение противоклещевого иммуноглобулина, содержащего специфические антитела к вирусу КЭ в титре 1:80–1:160. Однако этот метод лечения КЭ в настоящее время является дискуссионным. Отсутствует доказательная база по эффективности иммуноглобулина в терапии больных КЭ. Иммуноглобулин не проникает через гематоэнцефалический, тканевые и клеточные барьеры, следовательно, нецелесообразно его применение при наличии очаговой симптоматики и менингите. При введении его больным с развившимися признаками вовлечения в процесс ядер ствола мозга высока опасность развития иммунопатологических реакций. Иммуноглобулин с титром антител 1:80-1:160 к вирусу КЭ целесообразно вводить лишь в ранние сроки болезни, при выраженном общеинфекционном синдроме (1–3 день) взрослым в количестве 6 мл внутримышечно в течение 3–4 дней. Для противовирусного лечения КЭ используется также рибонуклеаза (РНКаза) — ферментный препарат, приготовленный из тканей поджелудочной железы крупного рогатого скота. РНКаза проникает через тканевые и клеточные барьеры, внутриклеточно вступает в контакт с РНК вируса КЭ, не защищенной в процессе репликации белковой оболочкой, нарушает ее структуру и прекращает репликацию вируса. РНКазу рекомендуется вводить внутримышечно в разовой дозе 30 мг через 4 часа (суточная доза 180 мл, курс лечения — до нормализации температуры тела и еще 2 суток). Этиотропная противовирусная терапия включает применение рекомбинантного интерферона: Реаферон по 1 млн МЕ 2 раза в сутки внутримышечно в течение 7 дней, затем по 1 млн МЕ 1 раз на 10-й, 13-й, 16-й и 19-й дни; Реаферон-ЕС-Липинт (липосомальная форма интерферона) перорально по 500 тыс. МЕ 2 раза в день в течение 5 дней. Препараты интерферона рекомендуется сочетать с пероральным курсом рибавирина (300-400 мг 2 раза в сутки), оказывающего прямое противовирусное действие на РНК и ДНК вирусов. Сроки его приема определяются клинической формой болезни, чаще 5–7 дней.
Выбор средств патогенетической терапии зависит от формы КЭ. Так, лихорадочная форма в большинстве случаев не требует дополнительного лечения, при необходимости применяют анальгетики; назначают также аскорбиновую кислоту до 1,0 г в сутки. При менингеальной форме рекомендуется ограничение жидкости до 1200–1500 мл/сут, дегидратационная (Диакарб), по показаниям инфузионная терапия. При развитии очаговых форм — заместительная терапия, протезирующая витальные функции (искусственная вентиляция легких); купирование отека мозга: глюкокортикостериоды, осмодиуретики при развитии симптомов дислокации мозга; ранняя нутритивная поддержка в виде энтерального, а по необходимости и парентерального питания. В периоде ранней реконвалесценции показаны ноотропы, поливитамины, особенно группы В, адаптогены, нейрометаболиты.
Профилактика
Наиболее надежным способом специфической профилактики КЭ является проведение иммунизации с помощью вакцин, зарегистрированных в России (табл.), а также экстренная серопрофилактика с помощью специфического иммуноглобулина [6, 7, 10]. Вакцинацию проводят лицам, проживающим в очагах с высокой интенсивностью заражения. Все вакцины обладают высокой иммуногенной активностью и создают иммунитет у 80–96% привитых через 2 нед после введения последней дозы. Вакцинацию проводят по плановой или экстренной схеме (табл.). Экстренную специфическую профилактику противоклещевым иммуноглобулином выполняют лицам, укушенным инфицированным клещом, — внутримышечно или подкожно в дозе 0,1 мл/кг массы тела в течение 72 часов после укуса. Иммуноглобулин циркулирует до 4 недель. Введение его через 48 час после укуса снижает защитный эффект вдвое, введение через 4 суток не целесообразно.
Литература
- Усков А. Н., Лобзин Ю. В., Бургасова О. А. Клещевой энцефалит, эрлихиоз, бабезиоз и другие актуальные клещевые инфекции в России // Инфекционные болезни. 2010. Т. 8. № 2. С. 83–88.
- Панов А. Г. Клиника весеннее-летних энцефалитов // Невропат и псих. 1938. № 7, 6. С. 18–32.
- Борисов В. А., Малов И. В., Ющук Н. Д. Клещевой энцефалит. Новосибирск: Наука. Сиб. отделение, 2002. 184 с.
- Иерусалимский А. П. Клещевой энцефалит. Новосибирск: Наука. Сиб. отделение, 2001. С. 359.
- Злобин В. И. Клещевой энцефалит в Российской Федерации: современное состояние проблемы и стратегия профилактики // Вопр. вирусологии. 2005. № 3. С. 32–36.
- Скрипченко Н. В., Иванова Г. П. Клещевые инфекции у детей: Рук. для врачей. М.: Медицина, 2008. С. 424.
- Скрипченко Н. В. Клещевой энцефалит у детей: диагностика, лечение и профилактика // Terra Medica. 2010. № 1. С. 5–11.
- Ратникова Л. И., Тер-Багдасарян Л. В., Миронов И. Л. Современные представления о патогенезе клещевого энцефалита // Эпидемиология и инфекц. болезни. 2002. № 5. С. 41–45.
- Черницына Л. О., Коненков В. И., Иерусалимский А. П. и др. Прогнозирование предрасположенности и резистентности к заболеванию клещевым энцефалитом: метод. рекомендации. Новосибирск, 1993. 43 с.
- Попов И. В., Хаит С. М. Клещевой энцефалит: этиология, вакцинация, профилактика // Terra Medica. 2011. № 1. С. 15–19.
В. Г. Кузнецова1, доктор медицинских наук, профессор Е. И. Краснова, доктор медицинских наук, профессор Н. Г. Патурина, кандидат медицинских наук, профессор
ГБОУ ВПО НГМУ МЗ РФ, Новосибирск
1 Контактная информация
Кто и где живет
На сегодняшний день официально выделяют три субтипа вируса: европейский, сибирский и дальневосточный. Эти названия условны и связаны с регионом, где были первоначально выделены штаммы-прототипы, и в одном и том же регионе могут обнаруживаться штаммы, относящиеся к разным субтипам.
Генетические данные, полученные за последнее десятилетие, позволили реконструировать историю распространения вируса на территории Евразии. Предполагается, что он отделился от других флавивирусов около 30 тыс. лет назад в Центральной Африке. Оттуда эта предковая форма с помощью переносчиков-клещей мигрировала на восток и проникла в Центральную Сибирь около 7,5 тыс. лет назад, где впоследствии разделилась на западную и восточную ветви. В рамках восточной ветви примерно за 3 тыс. лет сформировались сибирский и дальневосточный подтипы, а также, вероятно, два новых: байкальский и 178-79. Представители западной ветви распространились в Центральной Европе и далее на Британских островах. «Попутно» от них отделились близкородственные вирусы испанского энцефалита овец (на Пиренейском полуострове) и шотландского энцефаломиелита овец (Heinze et al., 2012; Tkachev et al., 2020)
Европейский субтип вируса клещевого энцефалита встречается преимущественно на территории Западной и Восточной Европы, а также европейской части России. Однако его ареал шире и простирается от Франции и Нидерландов на западе до Южной Кореи на востоке. При этом, хотя в Прибалтике к этому субтипу относится более 80 % выявленных штаммов, остальные являются «сибиряками» (Dobler, Tkachev, 2019).
В Западной и Восточной Сибири описаны единичные штаммы и изоляты европейского субтипа вируса, немного отличающиеся от исходного варианта, как и упоминавшиеся выше южнокорейские «европейцы» (Demina et al
., 2017; Rar
et al
., 2017; Kim
et al
., 2008). Все эти штаммы тем не менее демонстрируют высокое сходство с протипом из Европы, что кажется удивительным, так как их разделяет расстояние свыше 4 тыс. км, а в промежуточных регионах (в частности, на Урале) европейский субтип вируса не был обнаружен. Одна из возможных причин возникновения этих вирусных очагов в Сибири и на Дальнем Востоке – сезонная миграция птиц, переносящих на себе зараженных клещей, а также преднамеренная интродукция тех или иных животных, которые могли быть переносчиками.
В наши дни вирус клещевого энцефалита встречается в лесных регионах по всей территории Евразии, от Атлантического океана до Тихого, причем в целом область его распространения совпадает с ареалами европейского лесного и таежного клещей. В последние десятилетия его ареал неуклонно расширяется, что связано с усилением хозяйственной деятельности человека. К примеру, заброшенные лесные вырубки зарастают мелкими кустарниками и заболачиваются, что создает идеальные условия для мелких млекопитающих и, соответственно, связанных с ними клещей
Родословные связи европейского субтипа вируса, оцененные на основе результатов разных исследований, неясны и запутанны. Есть предположение, что, хотя он отделился от предковой формы и мигрировал на запад довольно давно, все известные в настоящее время центральноевропейские штаммы сформировались всего около 300–400 лет назад (!). Похоже, что на территории Европы прошло несколько миграционных волн распространения этого возбудителя, и анализ генетических последовательностей разных штаммов демонстрирует своего рода географическую кластеризацию разных вариантов, хотя это правило работает не всегда. Возможно, причиной этого были изменения в составе отдельных популяций и экосистем в целом.
Но главное, обычному человеку (не генетику) надо знать, что европейский субтип вируса клещевого энцефалита, как упоминалось выше, не вызывает хронических форм заболевания. Течение болезни в этом случае имеет типичный двухфазный характер, а уровень смертности не превышает 1–2 %. При этом риск летального исхода наиболее высок у пожилых пациентов, а причиной смерти нередко становится присоединившаяся бактериальная суперинфекция или неврологические поражения, такие как паралич дыхательных мышц.
Формы заболевания
Симптомы после атаки клеща энцефалитного очень разнообразны, но у каждого пациента период заболевания традиционно протекает с несколькими ярко выраженными признаками.
В соответствии с этим различают несколько основных форм клещевого энцефалита:
- Лихорадочная. Вирус клещевого энцефалита не поражает ЦНС, проявляются только симптомы лихорадки, а именно высокая температура, слабость и ломота в теле, потеря аппетита, головная боль и тошнота. Лихорадка может длиться до 10 дней. Спинномозговая жидкость не меняется, симптомы поражения нервной системы отсутствуют. Прогноз наиболее благоприятный.
- Менингоэнцефалитическая. Характеризуется поражением клеток мозга, для которых характерны нарушение сознания, психические расстройства, судороги, слабость в конечностях, паралич.
- Менингеальная. Вирус проникает в мозговые оболочки, поражая нейроны. При этом развивается очаговая форма заболевания. Кроме лихорадки, симптомы энцефалита включают сильную головную боль, рвоту, светобоязнь. Развиваются признаки вовлечения в воспалительный процесс мозговых оболочек — ригидность затылочных мышц. При проведении люмбальной пункции в спинномозговой жидкости можно увидеть признаки воспаления: появляются плазматические клетки, снижается уровень хлоридов и др.
- Полиомиелитическая. Характеризуется поражением нейронов шейного отдела спинного мозга и внешне напоминает полиомиелит. У пациента наблюдается стойкий паралич мышц шеи и рук, который приводит к инвалидности.
Особая форма клещевой инфекции – с двухволновым течением. Первый период заболевания характеризуется лихорадочными симптомами и длится 3–7 дней. Затем вирус проникает в мозговые оболочки, появляются неврологические признаки. Второй период насчитывает около двух недель и протекает намного тяжелее, чем лихорадочная фаза.