Младенцы, как правило часто падают на первом году жизни, когда учатся ходить или из-за недосмотра взрослых, очень часты падения с кровати. Если это происходит, важно спокойно оценивать ситуацию и внимательно следить за признаками травмы.
Хотя это может выглядеть пугающе, падение с кровати обычно не наносит серьезного вреда. Тем не менее, возможны травмы, поэтому родителям следует знать признаки, указывающие на то, что ребенку нужна медицинская проверка после падения.
Что делать вначале
Если ребенок падает с кровати, важно сохранять спокойствие. Пока у ребёнка не закрылись роднички (большой на середине темени и малый на затылке), они, в случае удара защитят малыша от перелома черепных костей.
Когда ребенок или малыш падает с кровати, важно оставаться спокойным и быстро оценить ситуацию.
Немедленно позвоните в скорую помощь, не трогая ребенка, если:
- Он потерял сознание
- Ребёнок неподвижен (до падения он был активен, возможно, ползал и переворачивался, после падения лежит без движения).
- Появились судороги (ручки и ножки ребёнка непроизвольно подергиваются, дрожат веки).
- Нарушилась координация. Этот симптом можно проследить у ребёнка, который уже умеет сидеть и производить действия с игрушками. Например, он до падения умело складывал предметы в какую-либо емкость, но после падения не может стоять или спотыкается через каждые 2-3 шага.
- Рвота
- Внезапная выраженная вялость и сонливость ребёнка.
- Сильный плач
- Кровь из носа (это может быть довольно опасное состояние, которое говорит о серьезной травме черепных костей. Кровянистые или, наоборот прозрачные выделения могут появиться из ушей).
Перемещение ребенка с травмой головы или позвоночника может вызвать серьезные осложнения. Однако, если ребенок находится в месте, где существует опасность получения дальнейших травм, его можно осторожно переместить в более безопасное место.
Если ребенка рвет или у него приступ, осторожно поверните его на бок. Удостоверьтесь, чтобы шея ребенка была прямая, пока вы переворачиваете.
Осторожно проверьте его, обращая пристальное внимание на его голову, на удары, ушибы или другие травмы. Проверьте остальную часть тела ребенка, включая руки, ноги, грудь и спину. Если вы видите повреждения, самим вправлять суставы, трогать или нажимать на кости нельзя ни в коем случае. К месту ушиба можно приложить холод – для этого подойдут любые продукты из морозильной камеры. Их нужно обернуть в мягкое полотенце и подержать там, где образовалось покраснение. Если есть рана, ее нужно обработать перекисью водорода, чтобы остановить кровь, наложить стерильную повязку и ждать приезда врача.
Если ребенок не показывает никаких видимых признаков травмы, наблюдайте за ним в течение короткого времени, чтобы убедиться, что ничего не меняется.
Цианоз (синюшность кожного покрова)
Дефицит железа
22165 26 Января
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Цианоз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Во многих случаях состояние и цвет кожи являются для врача важным диагностическим критерием. Синюшность кожного покрова (медицинский термин — цианоз) говорит о недостаточности кислорода в крови. К сожалению, при постепенном развитии цианоза человек и окружающие его люди зачастую не замечают прогрессирующего изменения оттенка кожи, в то время как врач имеет особую настороженность в отношении цианотичности кожного покрова, которая может свидетельствовать о заболеваниях жизненно важных органов человека.
Разновидности цианоза
Цианоз классифицируется по нескольким параметрам, каждый из которых важен для диагностического поиска.
В зависимости от распространенности цианотичной окраски кожного покрова выделяют тотальный
цианоз, характеризующийся изменением цвета всей поверхности кожи, и
местный
, локализованный на определенных участках кожи.
Местный цианоз по своей локализации может быть центральным
и
периферическим
. К центральному цианозу относится цианоз слизистой ротовой полости (периоральный цианоз), носогубного треугольника, области вокруг глаз (периорбитальный цианоз). Кроме того, выделяют цианоз периферический, или акроцианоз, для которого характерна синюшная окраска участков тела, наиболее отдаленных от сердца, находящихся на периферии, — цианоз пальцев кистей и стоп, цианоз мочек уха и т.д.
В зависимости от скорости развития выделяют остро возникший
цианоз (быстро прогрессирующий) и
хронический
цианоз, развивающийся постепенно и имеющийся у человека на протяжении продолжительного времени.
Возможные причины развития цианоза
Окраска кожного покрова формируется двумя основными факторами: наличием красящих пигментов (например, меланина) и состоянием поверхностных кровеносных сосудов (степенью раскрытия их просвета и цветом крови в них).
Синюшный оттенок кожи определяется в первую очередь цветом крови.
Известно, что одна из важнейших функций крови – перенос кислорода путем присоединения его к белку гемоглобину, входящему в состав эритроцитов.
Кровь, обогащенная кислородом в легких, называется артериальной и имеет алый оттенок.
По мере насыщения кислородом клеток органов и тканей в крови кислорода становится меньше и она приобретает вишневый оттенок. Кровь, бедная кислородом, называется венозной. Именно скопление в тканях венозной крови и определяет характерный синюшный оттенок кожи.
Есть две основные причины накопления венозной крови в тканях. Первая причина – нарушение кровообращения, при котором нарушается отток венозной крови от клеток. Этот механизм лежит в основе развития синюшности кожного покрова при заболеваниях сердца и сосудов. Вторая причина – нарушение обогащения крови кислородом в легких, что имеет место при заболеваниях органов дыхания, при поражении дыхательного центра (функциональной структуры головного и спинного мозга, регулирующей работу дыхательных мышц) или при снижении концентрации кислорода в воздухе, например в высокогорье.
При каких заболеваниях развивается цианоз?
Цианоз в большинстве случаев является проявлением патологии сердечно-сосудистой или дыхательной систем.
Из заболеваний сердца стоит отметить группу врожденных пороков сердца, которые формируются в процессе внутриутробного развития плода и проявляются цианозом уже с младенческого возраста, и группу приобретенных заболеваний сердца, включающую широкий спектр болезней, приводящих к развитию сердечной недостаточности. Перечислим основные из них:
- Ишемическая болезнь сердца, к которой среди прочих относятся стенокардия и последствия перенесенного инфаркта миокарда. В основе данного заболевания лежит недостаточное снабжение кислородом сердечной мышцы.
- Кардиомиопатии – первичное поражение клеток сердечной мышцы.
- Аритмии, например фибрилляция предсердий.
- Инфекционные миокардиты – воспалительное поражение сердечной мышцы инфекционного происхождения.
- Пороки клапанов сердца, например аортальный стеноз, митральная недостаточность и др.
Среди других заболеваний сердечно-сосудистой системы стоит отметить нарушение проходимости периферических вен, в результате которого происходит задержка венозной крови в том или ином сегменте тела с развитием локального цианоза.
Примером служит хроническая венозная недостаточность нижних конечностей, при которой наблюдается варикозное расширение вен и синюшный оттенок кожи стоп и голеней.
К заболеваниям дыхательной системы, часто приводящим к развитию дыхательной недостаточности с появлением цианоза, относят:
- Пневмонию (воспаление легких).
- Бронхиолит (воспаление мельчайших бронхиол – дыхательных путей).
- Хроническую обструктивную болезнь легких (ХОБЛ).
- Бронхиальную астму, не контролируемую приемом специальных лекарственных препаратов, и другие более редкие заболевания.
Необходимо учитывать, что первичная причина нарушения кровообращения и дыхания может объясняться патологиями других органов и систем, например, эндокринных желез, центральной нервной системы.
К каким врачам обращаться в случае развития цианоза
Зачастую заболевания органов кровообращения и дыхания лечатся совместно несколькими специалистами. Среди них практически всегда фигурирует терапевт. Именно к нему необходимо обратиться в случае появления синюшного оттенка кожи. После проведенного обследования решается вопрос о направлении к врачам узкой специализации, например, кардиологу, пульмонологу (врач, специализирующийся на заболеваниях легких), аллергологу, эндокринологу, хирургу.
Диагностика и обследования при цианозе
Успех диагностики заболевания, приведшего к развитию цианоза, во многом зависит от беседы врача с пациентом и от клинического исследования. Пациенту необходимо рассказать, когда появился цианоз, насколько интенсивно он развивался, на каких частях тела манифестировал вначале.
Необходимо описать сопутствующие жалобы, например, кашель, одышку, перебои в работе сердца, отеки и т.д.
Как правило, остро возникший цианоз сопровождается другими значимыми проявлениями, и именно они служат поводом обращения к врачу.
После беседы врач обследует состояние сердечно-сосудистой системы, дыхательной системы и исключит поражение других органов. Как правило, уже на этом этапе врач предполагает то или иное заболевание, наличие которого можно подтвердить при помощи лабораторно-инструментальных методов исследования:
- Электрокардиограмма с физической нагрузкой поможет диагностировать заболевания сердца и предположить заболевания легких.
Возможные травмы
Несколько возможных травм могут возникнуть в результате падения, в том числе:
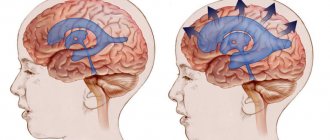
Сотрясение
Врач должен оценить травмы головы при сотрясении мозга.
Сотрясение представляет собой тип травмы головы, что обычно происходит, когда удар по голове заставляет мозг получать толчок внутри черепа. Трудно обнаружить сотрясение мозга у малыша, потому что они не могут описать свои симптомы.
Признаки сотрясения мозга у младенца включают:
- потеря сознания
- безутешный плач
- рвота
- избыточная сонливость
- длительные периоды тишины
- отказ от еды
- временная потеря недавно приобретенных навыков
- раздражительность
Повреждения мягких тканей.
Скальп — это кожа, покрывающая голову, и она содержит много мелких кровеносных сосудов. Даже незначительный разрез или травма могут обильно кровоточить, поэтому повреждение может выглядеть более серьезным, чем есть.
Иногда, внутренняя гематома под скальпом может привести к отеку на голове ребенка, что может длиться несколько дней.
Перелом черепа
Череп — это кость, которая окружает мозг. Возможен перелом черепа, при падении с высокого места.
Младенцы с переломом черепа могут иметь:
- вдавленная область на голове
- прозрачная жидкость, вытекающая из глаз или ушей
- синяки вокруг глаз или ушей
Немедленно отведите ребенка в отделение скорой помощи, если у него есть какие-либо из этих признаков.
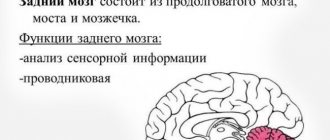
Мозг — это тонкая структура, которая содержит много кровеносных сосудов, нервов и других внутренних тканей. Падение может повредить эти структуры, иногда сильно.
У родителей мощная интуиция. Если что-то кажется неправильным с ребенком, важно понять это, чтобы обратиться к врачу. Всегда лучше быть в безопасности и следить за тем, чтобы не было серьезных травм.
Первая помощь
Первое, что нужно сделать — вызвать скорую помощь. До приезда врачей необходимо:
Обеспечить пострадавшему покой (можно укрыть его одеялом).- Если ребенок потерял сознание, необходимо уложить его на правый бок, согнуть левую руку и ногу.
- В случае обнаружения повреждений на коже, их обрабатывают перекисью водорода. Также можно приложить к травмированному участку головы холод.
- Если возникает кровотечение, с ним помогут справиться ватно-марлевые тампоны.
Важно! До приезда врачей категорически не рекомендуется давать пострадавшему какие-либо лекарства.
В любом случае, если повышение температуры незначительное, то сбивать ее не нужно. А температуру выше 38°С следует снижать постепенно, используя рекомендации доктора.
Сотрясение головного мозга — серьезная и опасная травма. Самолечение может привести к осложнениям. После оказания первой помощи дальнейшие действия следует выполнять только по предписаниям врачей.
Обычно пострадавшему назначают прием витаминных комплексов. Незначительно повышенная температура (около 37°С) может сохраняться до двух недель. Сбивать ее не нужно.
Важно! При домашнем лечении, если температура превышает 38°С, ухудшается общее состояние или усиливаются какие-либо отдельные симптомы — немедленно нужно обратиться к врачу.
Чаще всего состояние пострадавшего полностью нормализуется уже через 3 недели. При выполнении всех врачебных предписаний сотрясение мозга проходит без осложнений. Ребенок снова может возвращаться к прежнему образу жизни.
Уход на дому
Врач может порекомендовать отдых для ребенка после падения.
Ребенок может немного поспать после падения, особенно если это произошло во время или после сна. Может быть полезно дать ребенку отдохнуть. Тем не менее, врач может рекомендовать будить ребенка через регулярные промежутки времени, чтобы проверить его.
Пробуждение ребенка может облегчить обнаружение любых признаков более тяжелой травмы головы. Ребенок должен:
- нормально дышать
- признать своих родителей или опекунов
- легко проснуться
Если это не так, обратитесь к врачу или обратитесь за неотложной медицинской помощью.
Падение с кровати может вызвать головную боль, боль в шее или теле у ребенка. Безрецептурные болеутоляющие средства, такие как ибупрофен, могут помочь ребенку успокоиться. Лучше всего проверить тип лекарства и дозировку с врачом.
Отдых — лучшее лечение после травмы головы. Родители должны поддерживать спокойную деятельность в течение нескольких дней и следить за тем, чтобы ребенок избегал активной игры.
Профилактика
Предотвращение падения — лучший способ удержать ребенка от травмы головы. Однако происходят несчастные случаи. После падения важно переоценить безопасность и защиту детей в домашних условиях.
Никогда не оставляйте ребенка на взрослой кровати без присмотра, даже если подушки на месте, чтобы они не приблизились к краю. В дополнение к падениям, кровати для взрослых представляют риск других видов несчастных случаев, в том числе защемления или удушья.
Кроме того, не размещайте автокресло или надувное сиденье поверх приподнятой поверхности даже после того, как пристегнули ребенка.
Всегда кладите ребенка в кроватку, когда оставляете его одного в комнате. В кроватке не должно быть мягких постельных принадлежностей, которые могли бы прижать или задушить ребенка.