Как развивается абсцесс головного мозга?
Существует несколько вариантов развития абсцесса головного мозга:
- гематогенный (воспалительные процессы в легких, инфекции ЖКТ и сепсис);
- через проникновение инфекции в результате черепно-мозговой травмы;
- гнойно-воспалительный (вызванный воспалением в носу и ушах);
- инфицированный (осложнения после нейрохирургических вмешательств).
После проникновения инфекции абсцесс формируется в течение трех недель, и имеет следующие стадии:
- Первые три дня: развитие энцефалита (локальное воспаление ткани), который можно устранить при помощи антибактериальной терапии.
- 4-9 день: воспаление прогрессирует, полость, заполненная гноем увеличивается.
- 10-13 день: образование защитной капсулы вокруг гнойного очага, это не дает процессу распространиться.
- Третья неделя: уплотнение капсулы с гноем. В зависимости от предпринятого лечения на данной стадии абсцесс мозга может начать развиваться в обратную строну или же увеличиться в размерах, также могут начать появляться новые очаги воспаления.
Симптомы абсцесса головного мозга
Сложность самостоятельного обнаружения абсцесса головного мозга в том, что он не имеет уникальных симптомов, а лишь те, которые можно отнести к любым другим заболеваниям воспалительного характера, или заболеваниям головного мозга:
- общее недомогание;
- слабость;
- озноб;
- рвота;
- апатия;
- головная боль;
- раздражение глаз светом;
- повышение внутричерепного давления;
- расстройства психики, нервозность.
Поэтому, при появлении вышеуказанных симптомов следует как можно скорее обратиться к врачу. При диагностировании абсцесса специалистом главным поводом для более точного обследования станет наличие воспалительного процесса, который сопровождается появлением психоневрологических расстройств. Для диагностирования абсцесса головного мозга применяются:
- компьютерная томография;
- МРТ головного мозга;
- МЗ-спектроскопия;
- Офтальмоскопия (обнаружение признаков внутричерепного давления);
- Анализ крови (обнаружение признаков воспаления).
В результате диагностирования будет установлена стадия абсцесса головного мозга и подобрано лечение.
Магнитно-резонансная томография (МРТ) в Санкт-Петербурге
МРТ головного мозга. Т2-взвешенная аксиальная МРТ. Рассеянный склероз. Цветовая обработка изображения.
Лучевая диагностика не позволяет в высокой степенью достоверности говорить о возбудителе, для этого применяются бактериологические методы и выявление антител. Вместе с тем, методы лучевой диагностики позволяют говорить об объеме поражения, осложнениях и прослеживать эффективность лечения. С точки зрения морфологических изменений инфекционное начало вызывает изменения, главным образом, типа менингита, энцефалита, абсцесса мозга. МРТ СПб позволяет выбирать место томографии, причем мы имеем очень большой опыт МРТ исследования мозга при инфекциях. и МРТ головного мозга являются важнейшими методами для морфологической оценки состояния головного мозга. Ультразвуковой дуплексное сканирование – дополнительный метод, применяемый при необходимости оценки кровотока. Последний страдает, главным образом, при отеке мозга. Кроме того, инфекционное поражение может осложняться артериальным или венозным тромбозом.
Бактериальные инфекции
Менингит
Менингит – это воспаление оболочек мозга. Обычно сопровождается воспалением выстилки желудочков – вентрикулитом. Воспаление паутиной оболочки приводит к нарушению гемато-энцефалического барьера, изоляции от иммунной системы организма, повышению проницаемости сосудов. В результате развивается отёк и нарушение кровоснабжения. Возбудители: у новорожденных – стрептококки (свыше 60%) и E.coli, у детей – гемофилус и ниссерия (менингококк), у взрослых – стрептококкус пневмониа и ниссерия. Кроме бактериальных бывают вирусные, туберкулёзные и грибковые менингиты. Пути проникновения возбудителя: гематогенный (обычно носоглотка), экстрацеребральный – через внутреннее ухо (отит, мастоидит, синусит) и прямой – занос инфекции во время операция. Частота составляет у новорожденных – 0,25-1 на 1000, у детей – 4-6,5 на 100 тыс., у взрослых – около 4 на 100 тыс. 70% до 5 лет. Смертность сильно колеблется в зависимости от возбудителя, массивности заражения, возраста заболевшего: и состояния иммунитета. При недоаточной эффективности антибактериальной терапии достигает 15-30%.
Клинические проявления состоят из головных болей, лихорадки, могут быть тошнота, рвота (35%), судороги (30%), нарушение сознания. Очень острое начало. В неврологическом статусе определяются менингеальные знаки (50%). Основной метод диагностики люмбальная пункция и исследование СМЖ. КТ и МРТ играют роль для выявления осложнений. Осложнения наблюдаются у 50% пациентов – это тромбоз венозного синуса, артериальный или венозный инфаркты (30%), церебрит и абсцесс мозга, субдуральное скопление экссудата (20-50%) и эмпиема (2%), вентрикулит (новорожденные – 92%, взрослые – 30%), гидроцефалия, отёк мозга. Неконтрастные КТ и МРТ при неосложнённом менингите в 50% нечувствительны, в остальных случаях выявляют гидроцефалию, отёк извилин, расширение межполушарной щели, облитерацию цистерн. После контрастирования отмечается усиление оболочек (пахименингит) и, иногда, борозд (лептоменингит). При дуплексном сканировании повышение индексов сопротивления свидетельствует о повышенном внутричерепном давлении.
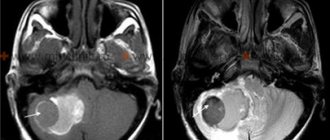
Абсцесс мозга
МКБ-10 рассматривает абсцесс мозга как самостоятельное заболевание. Однако первым этапом повреждения мозга гнойной инфекцией является церебрит. Ранняя его стадия длится 3-5 дней и не сопровождается макроскопическими изменениями. В позднюю стадию церебрита (5-14 дни) формируется участок некроза. После 14 дня постепенно формируется капсула абсцесса. Смертность от абсцесса мозга составляет 5-50% в зависимости от эффективности антибиотикотерапии.
При КТ и МРТ в ранюю стадию церебрита выявляется отёк, может быть паренхимальное контрастирование, в позднюю – центральный некроз и периферический отёк, отмечается контрастирование по периферическому типу. Сформировавшийся абсцесс имеет контрастирующуюся капсулу, стенки ее ровные, их толщина до 5 мм. На МРТ типа ДВИ содержимое абсцесса яркое, что отличает их от внутриопухолевого некроза.
| МРТ головного мозга. Абсцесс мозга. Аксиальная МРТ типа FLAIR. | МРТ головного мозга. Аксиальная Т1-взвешенная МРТ с контрастом. Абсцесс мозга. | МРТ головного мозга. Абсцесс мозга. Аксиальная диффузионно-взвешенная МРТ. |
Тромбоз венозного синуса
Тромбоз венозного синуса является следствием окклюзии синуса и (или) корковой вены. Патогенез связан с внешней компрессией (отёк при инфекции, опухолевая инвазия) и частичным тромбозом (гиперкоагуляция). Следствием венозного тромбоза является инфаркт с геморрагическим компонентом. Типичная локализация инфарктов при тромбозе поверхностной вены – на стыке белого и серого веществ, а при тромбозе глубоких вен (Розенталя) – симметрично в зрительных буграх. Смертность очень высокая.
На неконтрастных КТ иногда виден тромб в виде “дельта-знака” – плотного треугольного участка (обычно в верхнем сагиттальном синусе). На контрастированных КТ виден “обратный дельта-знак”, то есть неконтрастировавшийся треугольник. Только оба признака вместе имеют диагностическое значение. Дополнительно могут быть выявлены венозные инфаркты.
КТ. Гиподенсный участок инфаркта в левой височной доле. Гиперденсный треугольный участок в левом поперечном синусе.
На неконтрастных МРТ головного мозга виден тромб в виде участка кровоизлияния, сигнал от которого зависит от срока. МР-венография демонстрирует отсутствие кровотока. При МРВ нередки ложно-положительные результаты в связи с врождённой гипоплазией синуса, эффектом втекания (потеря сигнала) и развитыми арахноидальными грануляциями.
| МРТ головного мозга. Гиперинтенсивный с кровоизлиянием (тёмный дезоксигемоглобин) участок инфаркта в левой височной доле на Т2-зависимых МРТ изображениях. | Отсутствие кровотока в левом поперечном синусе при МРВ. |
Арахноидит
Арахноидит – общий термин, отражающий воспаление оболочек. Арахноидит головного мозга – редкий диагноз. Виден только на МРТ головного мозга с контрастированием как усиление базальных цистерн.
МРТ головного мозга. Т1-взвешенная аксиальная МРТ с контрастированием. Арахноидит.
Вирусные энцефалиты
Энцефалит – диффузное паренхимальное воспаление мозга. Этиология – заболевание может быть вызвано герпетической инфекцией, арбовирусами, энтеровирусами, экховирусами. Герпес – самая частая причина энцефалита. У взрослых 95% случаев герпетической инфекции вызывается вирусом герпес симплекс тип 1, у детей вирусом герпес симплекс тип 2. У детей герпес – это первичная инфекция, у взрослых – это реактивация латентных вирусов, попадающих в мозг гематогенным путём или по ходу тройничного и обонятельного нервов. Частота составляет у взрослых около 3 на 100 тыс. или 10-20% от всех вирусных энцефалитов. У новорожденных наблюдаются единичные спорадические случаи. Клиника: головная боль, лихорадка, дополнительно – нарушения психики, афазия, судороги, парестезии, менингеальные знаки. Смертность при нелеченном герпетическом энцефалите типа 1 достигает 70%, при эффективном лечении – 30%; при нелеченном типе 2 – 15% (локальный)- 60% (диссеминированный).
Посев культуры СМЖ положителен меньше, чем в 5%. Антитела в крови появляются только через 1-3 недели. Поэтому стандартом служит исследование ДНК (уже через 24 часа) и пробное лечение ацикловиром.
КТ и МРТ головного мозга выявляют энцефалит не раньше 3-5 дней. Ранние признаки состоят из полей низкой плотности одной или обеих височных долей на КТ и гиперинтенсивности в тех же зонах на Т2-зависимых МРТ. При МРТ головного мозга может быть видно, вовлечены нижние отделы лобной доли и островок. Позже появляются очаги кровоизлияний, определяемые на Т1-взвешенных МРТ головного мозга и пятнистый тип усиления при МРТ головного мозга с контрастированием.
| МРТ головного мозга. Т2-взвешенная аксиальная МРТ. Герпетический энцефалит. | МРТ головного мозга. Т1-взвешенная аксиальная МРТ после контрастирования. Герпетический энцефалит. |
Демиелинизирующие заболевания
К демиелинизирующим относится группа заболеваний, основным признаком которых является разрушение миелиновых оболочек нервов. В разделе популярно об МРТ представлена специальная статья, посвященная МРТ рассеянного склероза. Многие демиелинизирующие заболевания поражают не только головной, но и спинной мозг, МРТ спинного мозга при инфекционных заболеваниях описано в специальном разделе.
Острый диссеминирующий энцефаломиелит
Острый диссеминирующий энцефаломиелит (постинфекционный энцефалит) – это аутоиммунное заболевание, возникающее после вирусной инфекции или вакцинации (3-6% случаев). Патофизиология ОДЭМ очень напоминает ранние стадии рассеянного склероза. В настоящее время ОДЭМ рассматривают как острый демиелинизирующий процесс. Вариантом является сверхострый геморрагический ОДЭМ. Частота составляет около 1 на 100 тыс. Возраст пациентов в 80% случаев до 10 лет. Латентный период от 2 до 20 дней. Клиника: острое начало в виде лихорадки, нарушения сознания, летаргии, судорог (25%), может быть неврит зрительного нерва, гемипарез и атаксия. Лабораторные исследования неспецифичны. Смертность достигает 10-30%. В остальных случаях полное выздоровление.
На КТ в 50% случаев выявляются субкортикальные участки низкой плотности, могут быть с кольцевым типом контрастирования. Чувствительность МРТ головного мозга составляет 80-90%, причём у части больных изменения выявляются только через месяц от начала симптомов. МРТ признаки состоят из множественных гиперинтенсивных очагов на Т2-зависимых МРТ изображениях, они несимметричные, часто сливные. Бывают кровоизлияния в очаги. Локализация очагов бывает любая. Характерным признаком ОДЭМ является исчезновение очагов на МРТ головного мозга по мере выздоровления.
МРТ, отражающее протонную плотность. ОДЭМ. Очаги указаны стрелками.
Рассеянный склероз
Рассеянный склероз – аутоиммунное демиелинизирующее заболевание ЦНС. Процесс состоит из локального разрушения миелина, повреждения аксонов, глиоза и образования бляшек. Частота составляет около 2 на 1000 населения. Соотношение М:Ж как 1:2. Возраст может быть любой (2-74 года по данным литературы), пик приходится на молодой (средний 35 лет). Известно несколько вариантов течения РС. Обычно оно волнообразное, с прогрессирующим неврологическим дефицитом от рецидива к рецидиву. Клинические признаки состоят из чувствительных и двигательных нарушений, зрительных нарушений и тазовых расстройств (80%). Разными авторами предлагались разные критерии рассеянного склероза, во все входит наличие нескольких (от 2 до 9) типично расположенных на МРТ очагов. Критерии McDonald 2010 приняты Международным комитетом по диагностике РС – включают пространственное распределение очагов и динамику во времени. Пространственное – 1 или более очагов на Т2 в по крайней мере в 2 из 4 зон: перивентрикулярной, подкорковой, инфратенториальной или сп.мозге. Временные: появляются новые очаги на Т2 или контрастных Т1 МРТ, одновременное присутствие бессимптомных контрастируемых или неконтрастируемых очагов. Критерии первично прогрессирующего РС: прогрессирование болезни в течение года + 2 из трёх критериев – не менее 1 очага в типичной области, 2 и более очагов в сп.мозге, положительный тест СМЖ.
Чувствительность КТ даже при клинически явном РС составляет менее 50%, несколько увеличивается при тройной дозе контрастирования. Чувствительность и специфичность МРТ на ранних стадиях составляет 70-80%. Очаги гиперинтенсивны на Т2-зависимых изображениях и отражающих протонную плотность. На Т1-зависимых МРТ видны только «старые» очаги. Локализация очагов может быть любая, но типичная – нижняя треть мозолистого тела, перивентрикулярно, в стволе и спинном мозге. Форма очагов типично округлая и овоидная, направленная радиально от желудочков на сагиттальных МР (симптом “пальца” или Доусона), что отражает перивенулярный процесс. Края активных очагов бывают нечёткие, отмечается слабое контрастирование (нередко кольцевидное или С-образное), которое становится очевиднее с увеличением дозы. Небольшой масс-эффект описан при агрессивном течении (вариант Марбурга). Концентрический вариант рассеянного склероза (вариант Бало) отличается большими размерами очага, небольшим отеком вокруг и круговой структурой. Исключительно редко встречается кистозные очаги при рассеянном склерозе. Назначение гормонов в дозе значительно превышающих физиологическую потребность организма вызывает торможение пролиферативных воспалительных процессов. Однако кортикостероидная терапия замедляет астроцитарный глиоз и полости остаются незаполненными.
На диффузионно-взвешенных изображениях сигнал от бляшек повышен, ИКД также повышен, но в активных бляшках может быть снижен.
МРТ головного мозга . Аксиальная и корональная МРТ, отражающая протонную плотность, и типа FLAIR. Типичные очаги рассеянного склероза.
МРТ головного мозга с контрастированием. Паренхимальный (слева) и кольцевой (справа) типы контрастирования при рассеянном склерозе.
МРТ головного мозга. Кистозные очаги рассеянного склероза. FLAIR и Т1-зависимая МРТ с контрастированием.
МРТ головного мозга. Очаг рассеянного склероза на диффузионно-взвешенной МРТ (слева) и карте диффузии (справа).
Часто первым проявлением рассеянного склероза служит неврит зрительного нерва. Неврит зрительного нерва – это клинический диагноз, когда остро нарушается зрение и имеются боли. Изолированные очаги в зрительном нерве могут не сопровождаться очагами в головном мозге, либо они появляются позже (даже через 15 лет), либо совсем не появляются.
МРТ головного мозга. Неврит зрительного нерва при рассеянном склерозе. Т1-зависимая МРТ с контрастированием – усиление внутриканальцевой части зрительного нерва слева.
Об МРТ рассеянного склероза и других демиелинизаций можно почитать в отдельной статье на этом сайте.
Дифференциальная диагностика очагов рассеянного склероза должна проводиться с другими заболевания, проявляющиеся очаговыми изменениями:
- Другие демиелинизации
- Мигренозные очаги
- Васкулиты (Системная красная волчанка и др)
- Болезнь Бехчета
- Лимфома ЦНС
- Анти-фосфолипидный синдром
- Инфекции (бореллиоз, саркоидоз, сифилис, СПИД и др.)
- Ишемические изменения
- Метаболические нарушения
МРТ головного мозга, отражающая протонную плотность. Очаги при мигрени (стрелки).
МРТ головного мозга. Аксиальные МРТ типа FLAIR. Очаги при системной красной волчанке (стрелки).
Прогрессирующая мультифокальная лейкоэнцефалопатия
Прогрессирующая мультифокальная лейкоэнцефалопатия (ПМЛ)- демиелинизирующее заболевание вирусной этиологии, развивающееся на фоне иммунодефицита. Этиология –вызывается JC вирусами из группы паповавирусов, это реактивация латентной инфекции на фоне иммунодефицита. Вирус поражает олигодендроциты, разрушает их, что приводит к демиелинизации. Клиническая картина состоит из локального неврологического дефицита, нарушения сознания. Смерть наступает в течение 9 мес.от начала заболевания.
На МРТ головного мозга очаги при ПМЛ чаще двухсторонние, несимметричные, быстро увеличиваются в размерах. У 1/3 поражается задняя черепная ямка, в 10% случаев – изолированно ЗЧЯ. Бывают множественные очаги. Часто вовлекаются базальные ганглии. Усиление при МРТ с контрастированием наблюдается редко, если отмечается, то периферическое и слабое.
МРТ головного мозга. МРТ типа FLAIR. ПМЛ. Сливной очаг в левой лобной и теменнной долях.
Детская атаксия с центральной гипомиелинизацией
Крайне редко встречающийся вариант демиелинизации (“исчезающая” болезнь белого вещества) – наблюдается у детей после инфекций или небольших травм. Этиология точно неизвестна, возможно, основную роль играет генный дефект. Поражается белое вещество преимущественно перивентрикулярных зон с микрокистозной дегенерацией и разрушением волокон мозолистого тела. Клиническая картина представлена отставанием психомоторного развития, спастичностью, мозжечковой атаксией, нарушением зрения. При МРТ головного мозга в белом веществе выявляются симметричные сливные очаги. На Т2-взвешенных МРТ они имеют ликворную интенсивность сигнала. Особенность течения заболевания является постепенное улучшение клинической симптоматики и уменьшение очагов на МРТ головного мозга. В отличие от других демиелинизаций при МРТ головного мозга наблюдается атрофия мозжечка и значительное распространение поражения белого вещества, вплоть до подкорковых областей. Дифференциальная диагностика больше проводится с дисмиелогенными заболеваниями, особенно, лейкодистрофиями, при которых на Т2-взвешенных МРТ головного мозга наблюдается сходная картина.
МРТ головного мозга. Т2-взвешенная аксиальная МРТ. “Исчезающая” болезнь белого вещества.
Гранулематозные воспаления
Туберкулёз
Нейротуберкулёз является следствием гематогенного заноса микобактерии из первичного очага в мозг. Воспаление начинается с субпиальных или субэпендимальных корковых гранулём. Следствием гранулематозного воспаления служит базальный лептоменингит, гидроцефалия, мелкие инфаркты в области подкорковых ядер. Паренхимальное поражение проявляется в виде туберкулём, абсцессов и церебрита. Клинические проявления состоят из субфебрилитета, головных болей, иногда судорог.
На КТ выявляются инфаркты, контрастное усиление оболочек и туберкулём. Туберкулёмы кальцифицируются и выглядят как “мишени”.
При МРТ головного мозга туберкулёмы типично гипоинтенсивны, но могут быть и гиперинтенсивны, окружены отёком. Усиление сигнала на Т1-взвешенных МРТ при МРТ с контрастированием однородное или кольцевидное (при кальцификации). Церебрит и менингит выглядят неспецифично.
КТ. Нейротуберкулез. Очаги инфаркта мозга.
МРТ головного мозга. Аксиальная Т2-взвешенная МРТ. Нейротуберкулез. Тубуркулема.
Саркоидоз
Патанатомия саркоидоза очень напоминает туберкулёз. Поражение головного мозга наблюдается у 5% больных саркоидозом. Нейросаркоидоз протекает в форме лептоменингита и паренхимального поражения.
На КТ и МРТ саркоиды, в отличие от туберкулём, не имеют кальцифицировавшегося центра . Локализация саркоидов при МРТ головного мозга может быть любая, но типичная гипоталамус и перекрест зрительных нервов.
МРТ головного мозга. Т1- зависимая МРТ с контрастированием. Нейросаркоидоз. Поражение оболочек, черепных нервов, очаги в стволе (стрелки).
Синдром приобретенного иммунодефицита
Заболевание вызывается вирусами ВИЧ. Неврологические нарушения наблюдаются у более, чем 80% больных, причем примерно у 10% они являются первыми проявлениями. Следует различать признаки собственно ВИЧ инфекции и симптомы наслоившейся (оппортунистической) инфекции – цитомегаловирусной, криптококкоза, токсоплазмоза, туберкулёза, сифилиса, ПМЛ или наслоившихся опухолей – лимфомы и саркомы Капоши. На самых ранних стадиях ВИЧ инфицирования КТ и МРТ патологии не выявляют. По мере прогрессирования при МРТ головного мозга при СПИДе видно, что поражается субкортикальное серое вещество – комплекс деменции, а затем развивается поражение белого вещества – атрофия и лейкоэнцефалопатия.
МРТ головного мозга. Аксиальная Т1-взвешеннная МРТ с контрастированием. Деменция при ВИЧ поражении: атрофия и лейкоэнцефалопатия.
Токсоплазмоз – самая частая из инфекций, наслаивающихся на СПИД. Токсоплазмоз при СПИДе – это реактивация инфекции.
На КТ и МРТ головного мозга видны множественные узловые или кольцевидные очаги, окружённые вазогенным отёком разной степени выраженности. Чаще очаги при МРТ обнаруживаются на границе белого и серого веществ, базальных ганглиях и зрительном бугре.
МРТ головного мозга. Аксиальная Т2-зависимая МРТ. Токсоплазмоз.
Криптококкоз – встречается как самостоятельная инфекция, а также как оппортунистическая у 6-7% больных СПИД. Он относится к грибковым инфекциям и при СПИДе протекает в паренхимальной форме. Выявляются кисты, псевдокисты и множественные очаги гиперинтенсивные на Т2-зависимых МРТ головного мозга. Лептоменингит не всегда усиливается при МРТ с контрастированием. Расширены сосудистые сплетения (плексит). При СПИДе встречаются и другие микозы – кандидиаз и кокцидоидомикоз.
МРТ головного мозга. Аксиальная Т1-зависимая МРТ с контрастированием. Криптококкоз. Очаги и лептоменингит.
Цитомегаловирусная инфекция – протекает в форме энцефалита и вентрикулита. Выявляются двухсторонние очаги с характерной локализацией в полуовальных центрах.
МРТ в СПб мы выполняем в ведущих центрах, по всем вопросам обращаться к администратору по тел. 676-66-48. При исследовании в открытом МРТ нет боязни замкнутого пространства, но исследование длиться чуть дольше.
Оставить отзыв.
06.10.2016 Добавил Сергей
МРТ в Санкт-Петербурге , USA
Отличная статья. Спасибо. Врач МРТ.
business 0.3 МРТ в Санкт-Петербурге , USA 5.0 5.0 1 1 Отличная статья. Спасибо. Врач МРТ.
МРТ в Санкт-Петербурге USA
Лечение абсцесса головного мозга
При лечении абсцесса головного мозга могут применяться вместе или по раздельности два вида лечения:
- Медикаментозное лечение, заключается в использовании антибактериальных и противовоспалительных препаратов.
- Хирургическое лечение — на последних стадиях развития абсцесса, разрезают очаг поражения, удаляя гнойные образования и обрабатывают полость антибиотиком.
- Дезинтоксикация организма, для устранения последствий абсцесса и предупреждения его развития вновь.
- Общеукрепляющая терапия, обеспечивающая больному полноценное выздоровление.
- Устранения функциональных расстройств, которые появляются в результате тяжелого течения заболевания.
Энцефалит
Патогенетическая терапия Производится пероральное и парентеральное введение жидкости с учетом водно-электролитного баланса и кислотно-основного состояния. При тяжёлом течении болезни применяют глюкокортикоиды. Если у больного нет бульбарных нарушений и расстройств сознания, то преднизолон применяется в таблетках из расчета 1,5-2 мг/кг в сутки. Назначается препарат равными дозами в 4-6 приемов в течение 5-6 дней, затем дозировка постепенно снижается (общий курс лечения 10-14 дней). При бульбарных нарушениях и расстройствах сознания преднизолон вводится парентерально из расчета 6-8 мг/кг. Люмбальная пункция при этом противопоказана. Для борьбы с гипоксией через носовые катеторы вводится увлажненный кислород (по 20-30 минут каждый час), проведится гипербарическая оксигенация (10 сеансов под давлением р 02-0,25 МПа), также внутривенно введится оксибутират натрия по 50 мг/кг в сутки или седуксен по 20-30 мг в сутки.
Показания. Аллергические реакции, гемотрансфузионный шок, анафилактический шок, анафилактоидные реакции, отек мозга, бронхиальная астма, астматический статус, острый гепатит, печеночная кома.
Противопоказания. Гиперчувствительность, предшествующая артропластика, патологическая кровоточивость, чрессуставной перелом кости, асептический некроз формирующих сустав эпифизов костей. С осторожностью. Паразитарные и инфекционные заболевания вирусной, грибковой или бактериальной природы: простой герпес, ветряная оспа, корь; амебиаз, стронгилоидоз (установленный или подозреваемый); системный микоз; активный и латентный туберкулез, язвенная болезнь желудка и 12-перстной кишки, эзофагит, гастрит, острая или латентная пептическая язва, дивертикулит, артериальная гипертензия, гиперлипидемия, сахарный диабет, тяжелая хроническая почечная и/или печеночная недостаточность, нефроуролитиаз.
Побочные действия. Тошнота, рвота, повышение или снижение аппетита, брадикардия, бессонница, головокружение.
Также, при лечении энцефалита, для дегидратации и борьбы с отеком и набуханием мозга используют диуретики (10-20 % раствор маннитола по 1-1,5 г/кг внутривенно; фуросемид 20-40 мг внутривенно или внутримышечно, 30 % глицерол 1-1,5 г/кг внутрь, диакарб, бринальдикс).
Показания. Отёк мозга, гипертензия, острая почечная недостаточность, эпилепсия, болезнь Меньера, глаукома, подагра.
Противопоказания. Гиперчувствительность, острая почечная недостаточность, печеночная недостаточность, гипокалиемия, ацидоз, гипокортицизм, болезнь Аддисона, уремия, сахарный диабет, беременность (I триместр), нефрит, гипохлоремия, геморрагичесий инсульт.
Побочные действия. Гипокалиемия, миастения, судороги, обезвоживание, тахикардия, тошнота, рвота.
Рядом российских фармакологов и клиницистов утверждается существование высокоэффективного противовирусного препарата йодантипирина. Заявляется, что он обладает этиотропным эффектом в отношении флавивирусной инфекции, однако следует отметить, что в нигде в мире с противовирусной целью данный препарат не применяется, и отсутствуют какие-либо достоверные данные доказательной медицины, подтверждающие его клиническую эффективность.
Показания: Клещевой энцефалит (лечение и профилактика у взрослых). Противопоказания: Гиперчувствительность, гиперфункция щитовидной железы. Побочные действия: Аллергические реакции, отеки, тошнота.
Этиотропная терапия Этиотропная терапия заключается в назначении гомологичного гамма-глобулина, титрованного против вируса клещевого энцефалита. Препарат оказывает четкий терапевтический эффект, особенно при среднетяжелом и тяжелом течении болезни. Гамма-глобулин рекомендуется вводить по 6 мл внутримышечно, ежедневно в течение 3 суток. Лечебный эффект наступает через 12-24 ч после его введения: температура тела снижается, состояние больного улучшается, головные боли и менингеальные явления уменьшаются. Чем раньше вводится гамма-глобулин, тем быстрее наступает лечебный эффект. В последние годы для лечения клещевого энцефалита применяются сывороточный иммуноглобулин и гомологичный полиглобулин, которые получают из плазмы крови доноров, проживающих в природных очагах клещевого энцефалита. В первые сутки лечения сывороточный иммуноглобулин рекомендуется вводить 2 раза с интервалами 10-12 ч по 3 мл при легком течении, по 6 мл — при среднетяжелом и по 12 мл — при тяжелом. В последующие 2 дня препарат назначают по 3 мл однократно внутримышечно. Гомологичный полиглобулин вводится внутривенно по 60-100 мл. Считается, что антитела нейтрализуют вирус, защищают клетку от вируса, связываясь с ее поверхностными мембранными рецепторами, обезвреживают вирус внутри клетки, проникая в нее путём связывания с цитоплазматическими рецепторами.
Также применяют противовирусные препараты — нуклеазы, задерживающие размножение вируса. Используют РНК-азу внутримышечно на изотоническом растворе по 30 мг 5-6 раз в день. На курс — 800-1000 мг препарата. Антивирусное действие оказывает препарат цитозинарабиноза, который вводят внутривенно в течение 4-5 дней из расчета 2-3 мг на 1 кг массы тела в сутки.
Инфузионная терапия При выраженных явлениях интоксации проводится инфузионная терапия. При отеке головного мозга, бульбарных нарушениях наиболее быстрый эффект оказывает внутривенное введение преднизолона (2-5 мг/кг) или дексазона, гидрокортизона. При психомоторном возбуждении, эпилептических припадках внутривенно или внутримышечно вводится седуксен — 0,3-0,4 мг/кг, натрия оксибутират — 50-100 мг/кг, дроперидол — от 0,5 до 6-8 мл, гексенал — 10 % раствор 0,5 мл/кг (с предварительным введением атропина); в клизмах — хлоралгидрата 2 % раствор 50-100 мл.
В комплекс терапии следует включать антигистаминные препараты — раствор кальция хлористого, димедрол, дипразин, пипольфен или супрастин, витамины группы В, особенно В6 и В12, АТФ. При развитии вялых парезов показано применение дибазола, галантамина, прозерин, оксазила.
Симптоматическая терапия — Жаропонижающие препараты — Противовоспалительные (глюкокортикоиды) — Противосудорожная терапия (бензонал, дифенин, финлепсин) — Дезинтоксикационная терапия (солевые растворы, белковые препараты, плазмозаменители) — Реанимационные мероприятия (ИВЛ, кардиотропные препараты) — Предупреждение вторичных бактериальных осложнений (антибиотики широкого спектра действия)
Восстановительное лечение После выписки из стационара при наличии неврологических нарушений проводится курсовое восстановительное лечение. Больным могут назначаться витамины группы В, экстракт алоэ, церебролизин (противопоказан при наличии судорог), аминалон, пирацетам, пиридитол, пантогам.
Лечение паркинсонизма. Эффективным методом лечения паркинсонизма является прием L-ДОФА (предшественник дофамина). Препарат проникает через гематоэнцефалический барьер и компенсирует недостаток дофамина в базальных ганглиях.
Наиболее эффективно комбинированное лечение, которое позволяет выравнивать баланс путем усиления дофаминергической системы (применение L-ДОФА или L-ДОФА-содержащих препаратов и медитана) и подавления холинергической системы (с помощью циклодола).
Лечение L-ДОФА проводится по определенной схеме, предусматривающей постепенное увеличение дозировки и количества препарата в течение нескольких недель. Для уменьшения раздражения стенок желудочно-кишечного тракта препарат назначают после еды. Начальная доза 0,125 г в сутки, с постепенны мповышением на 0,125-0,25 г в сутки. Лечебный эффект наблюдается на разных дозировках обычно от 2 г до 5-6 г в сутки. При длительном применении препарата в течение многих лет его эффективность снижается.
Противопоказанием к проведению такого лечения являются кровоточащие язвы желудка, тяжелые заболевания печени и почек, декомпенсированное состояние сердечно-сосудистой системы, глоукома, психические заболевания. Положительные результаты применения L-ДОФА или её производных отмечаются примерно у 70 % больных. Некоторые из них возвращаются к труду.
Лечение гиперкинезов. Назначают метаболические препараты, α-адреноблокаторы, нейролептики (галоперидол, аминазин) и транквилизаторы.
Лечение Кожевниковской эпилепсии. Также назначают метаболические препараты, антиконвульсанты (депакин, тегретол, смесь Серейского), транквилизаторы (элениум, мепробамат, триоксазин, гиндарин, мебикар) и нейролептики (аминазин).