2.Для чего проводятся биопсия костного мозга и спинномозговая пункция?
Биопсия костного мозга и пункция выполняются для того, чтобы:
- Найти причину изменений эритроцитов, белых кровяных клеток или тромбоцитов у пациентов с тромбоцитопенией, анемией или аномальным количеством белых клеток крови.
- Выявить заболевания крови, такие как лейкемия, анемия или факторы, влияющие на костный мозг (множественная миелома или полицитемия).
- Убедиться в том, что лимфома Ходжкина или лимфома другого вида, не распространилась на костный мозг.
- Найти инфекции или опухоли, которые могут распространиться на костный мозг.
- Подобрать лучшие методы лечения заболеваний костного мозга.
- Собрать образцы костного мозга для медицинских процедур, таких как трансплантации стволовых клеток или хромосомного анализа.
Риски и побочные действия
В качестве последствий и возможных осложнений после проведения люмбальной пункции отмечают возможные:
- кровотечения и кровоизлияния;
- инфекции и воспаления;
- нарушения кровообращения и обмороки;
- проходящие онемения и парезы.
У пациентов, страдающих эпилепсией или мигренями, процедура может спровоцировать приступ. Кроме этого, к рискам подобного исследования относится так называемый синдром ликворной гипотензии, при котором пациент испытывает головные боли, ригидность затылка, шум в ушах, тошноту и светочувствительность.
Обычными побочными действиями являются:
- головные боли;
- боли в спине;
- тошнота, рвота;
- боли в области укола.
3.Как проводится биопсия?
Данные процедуры проводит гематолог, онколог, терапевт, патологоанатом или специально обученный врач. У взрослых, как правило, берут образец костномозговой жидкости из задней части тазовой кости. В редких случаях образец жидкости берется из грудного отдела или передней части тазовой кости. У маленьких дети образцы получают из передней нижней части голени, чуть ниже колена. Биопсия костного мозга берется только из тазовой кости. Пункцию проводят с помощью иглы. При биопсии используют специальный инструмент, который вкручивают в кость.
Люмбальная пункция. Показания к проведению
При помощи забора спинномозговой жидкости измеряется внутричерепное давление, определяются субарахноидальные кровоизлияния, их степень и выраженность, также пункция применяется для:
- диагностики и лечения патологий после травмирования головного мозга и лечения травм позвоночника;
- диагностики и лечения неврологических болезней;
- определения содержания сахара;
- снижения внутричерепного давления при лечении доброкачественных черепных гипертензий или нормотензивной гидроцефалии;
- введения анестезии, обезболивающих или химических средств, антибиотиков;
- введения контрастных веществ при проведении рентгенографии, миелографии, энцефалографии либо йодсодержащих средств, кислорода, азота, озона и пр.
Спинной мозг защищен несколькими слоями оболочек (мягкой, паутинной и твердой), пространство между которыми заполнено жидкостью. Спинномозговым веществом заполнено и эпидуральное пространство – промежуток между спинным мозгом и спинномозговым каналом. Забор жидкости берут, как правило, из-под паутинного слоя. В норме она должна быть прозрачного цвета, немного вязкой по консистенции.
Показания к забору спинномозговой жидкости
Люмбальную пункцию проводят:
- при лечении заболеваний позвоночника хронической этиологии и определения субарахноидальных кровоизлияний при травматических повреждениях позвоночного столба, спинного мозга, головного мозга;
- при лечении инфекционных болезней центральной нервной системы (энцефалит, менингит, миелит, туберкулез, сифилис и пр.);
- при неврологических заболеваниях (рассеянный склероз, полиневропатия, нейролейкемия, пр.);
- при лечении ликвореи (вытекании спинномозговой жидкости из носа и ушей после травмирования костей основания черепа или позвоночника, после нейрохирургических операций на позвоночнике);
- при лечении водянки головного мозга (гидроцефалии) – избыточное скопление цереброспинальной жидкости в головном мозге или при опухолях различной качественности головного и спинного мозга;
- при диагностике и лечении арахноидита – серозное воспаление паутинного слоя коры головного или спинного мозга.
Противопоказания к проведению люмбальной пункции
Противопоказаниями к проведению забора спинномозговой жидкости могут быть:
- внутричерепная гематома или абсцесс головного или спинного мозга (скопление гноя в мозговом веществе) после травматических повреждений позвоночника или черепа;
- выраженные признаки защемления спинного мозга, например, при стенозе позвоночного канала, лечение которого еще только началось;
- сдавливание спинного мозга межпозвонковой грыжей, лечение которой требует хирургического вмешательства;
- сочетание травмы позвоночника с травматическим шоком, сильным кровотечением и обширным повреждением мягких тканей;
- пролежни, инфекционные, гнойные и воспалительные процессы в пояснично-крестцовом отделе.
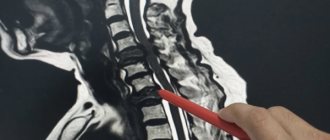
Техника проведения люмбальной пункции
Люмбальный забор ликвора производят в положении больного лежа на боку с подтянутыми к животу ногами, либо сидя чуть нагнув спину вперед. Место прокола обрабатывается антисептическим средством. Затем в межпозвонковое пространство постепенно вводится тонкая игла, через которую впрыскивается обезболивающее (новокаин, лидокаин). Далее в уже проделанное отверстие вкалывается более толстая пункционная игла или игла Бира с мандреном.
Манипуляция проводится строго по средней линии между остистыми отростками позвонков, делая небольшой уклон вверх и постепенно продвигаясь внутрь через мышечные и связочные аппараты. Признаком попадания иглы в подпаутинное пространство является ощущение провала. Если же, наоборот, на пути следования ощущается преграда (кость), то иглу немного вытягивают назад и чуть меняют ее направление. Истечение жидкости станет свидетельством правильного выполнения прокола.
Общее количество необходимой для исследования жидкости взрослого человека примерно равно 120 мл. После процедуры место прокола заклеивается стерильной салфеткой и больному необходимо пролежать 2-3 часа на животе для восстановления оболочек мозга и мягких тканей. Люмбальная пункция может вызвать несильную тупую головную боль или боль в позвоночнике, которая вызывается снижением внутричерепного давления, обычно она проходит через 5-7 дней после манипуляций.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
4.Результаты биопсии костного мозга
Результаты биопсии костного мозга, как правило, готовы в течение недели.
Нормой считаются следующие показатели:
- Костный мозг имеет нормальное количество жира, соединительной ткани и железа. Нормальные соотношение числа взрослых и растущих клеток костного мозга.
- Никаких признаков инфекции не наблюдается.
- Отсутствуют раковые клетки, такие как лейкозы, лимфомы или множественные миеломы.
- Нет распространения раковых клеток из других пораженных областей.
Отклонение от нормы:
- Клетки костного мозга с патологией.
- Соотношение количества разных клеток нарушено.
- Костная ткань с патологией.
- Слишком много железа или слишком мало железа (железодефицитная анемия).
- Есть признаки инфекции.
- Присутствуют раковые клетки (лейкоз, лимфома, или множественная миелома).
- Костный мозг вытеснен рубцовой тканью.
В зависимости от результатов биопсии костного мозга или спинномозговой пункции врач может назначить дополнительные обследования, подобрать или скорректировать схему лечения или, наоборот, убедиться, что с Вашим здоровьем все в порядке.
Признаки развития опухоли головного мозга
Первичная клиническая картина ничем не выделяется, поэтому выявить рак практически не возможно. Первые признаки появляются, когда опухоль уже достигает значительных размеров и сдавливает здоровые ткани головного мозга. Симптомы злокачественного образования зависят от его локализации:
- Затылочная доля: потеря или ухудшение зрения в одном из глаз, перед взглядом может появляться пелена.
- Фронтальная область: поведенческие нарушения, изменение характера.
- Мозжечок: нарушение координации, тошнота и рвота, ослабленность мышечных волокон на затылке, непроизвольные движения глазных яблок.
- Теменная доля: утрата координации, трудности с произношением и пониманием речи.
- Мозговой ствол: раздвоенность видимого изображения, плохая ориентация в пространстве, затрудненное глотание, неразборчивая речь, неустойчивая походка.
- Височная область: ухудшение памяти, необъяснимое чувство страха или тревоги, частые потери сознания, трудности с произношением слов, галлюцинации.
Помимо этого онкология может сопровождаться:
- частичной или полной утратой чувствительности в нижних или верхних конечностях;
- общей слабостью;
- звоном в ушах;
- нарушением письма;
- сильной головной болью, которая не купируется препаратами, зачастую усиливаясь при резких движениях или смене положения тела, а также по утрам;
- проблемами с удержанием равновесия;
- повышенной утомляемостью.
Узнать цену
Узнать цену
Ошибка! Заполните, пожалуйста, все обязательные поля
Спасибо! Мы с вами свяжемся в ближайшее время
✕
Не можете сейчас прилететь в Турцию? Запишитесь на онлайн-консультацию со специалистом «Анадолу».
Плевральная пункция у детей
В детском возрасте проведение процедуры в лечебных целях показано:
- Для аспирации жидкой или газовой составляющей из плевральной полости в целях облегчения дыхания.
- При экссудативном плеврите и ампиеме плевры.
- При опухолевых заболеваний в грудной клетке.
- В случае гемоторакса и пневмоторакса.
В диагностических целях пункция проводится для получения анализа из плевральной полости.
Процедуру проводят непосредственно в манипуляционных кабинетах. Ребенок должен лежать на боку (спине) или сидеть на стуле. Место прокола — 5-6-й межреберный промежуток (уровень сосков) или самая глубокая точка выпота. Вначале осуществляется местное обезболивание раствором новокаина (0,25%). Тонкой иглой делается «лимонная корочка», после чего ее меняют на иглу с большим просветом, которой прокалывается вначале кожа, а затем подкожно-жировая клетчатка и мышцы. Сместив иглу до уровня верхнего края нижележащего ребра, хирург делает прокол грудной стенки и инфильтрирует ткани новокаином. Прокол плевры дает ощущение провала иглы в пустоту.
Плевральная полость обезболивается двумя-тремя миллилитрами новокаина, после чего из нее шприцем отсасывается жидкость на пробу. В случае наличия в ней крови, гноя или воздуха, врач соединяет иглу с переходной трубкой и проводит аспирацию содержимого полости. Из шприца содержимое удаляется в заранее подготовленную емкость, при этом шприц отсоединяют от трубки специальным зажимом. После эвакуации содержимого полость промывается антисептиками. Процедура завершается введением антибиотика, но только после того, как удалось добиться максимального разряжения в плевральной полости («спадения» резиновой трубки).
В случае положительного эффекта при первой пункции манипуляции повторяют до полного выздоровления. При неудачном результате процедуры (густой гной или неудачное место прокола), разовые пункции проводят в других местах вплоть до получения положительного результата.
При отсутствии положительных результатов показано пассивное дренирование по Бюлау, или активное, путем создания разрежения при подсоединении дренажной трубки к водоструйному или электроотсосу. Также в современной медицине все чаще практикуется микродренирование — использование венозного полиэтиленового катетера диаметром 0,8-1,0 мм, вводимого после извлечения иглы. Его преимущества: исключение травмирования органов и возможность проведения повторных промываний плевральной полости с введением антибиотиков.
Чтобы уберечь ребенка от шокового состояния в связи с потерей большого объема жидкости, а также не допустить развития инфекции и образование свища на месте канала, за ним требуется особый уход. По завершении манипуляции больного укладывают на пунктированную сторону и, чтобы облегчить дыхание, придают верхней части тела приподнятое положение. Проводится контроль основных процессов жизнедеятельности, в частности, функция дыхания контролируется вначале через каждые четверть часа, потом каждые полчаса, а затем — через 2-4 часа. Также следят за тем, чтобы не открылось кровотечение.
В каких случаях необходима пункция щитовидной железы?
Обычно узлы в щитовидной железе выявляет врач-эндокринолог во время пальпации (ощупывания), либо их обнаруживают в ходе УЗИ. Иногда встречаются большие узлы, которые заметны под кожей, деформируют шею, нарушают дыхание и глотание.
Некоторым пациентам достаточно пройти ультразвуковое исследование, компьютерную томографию шеи и сдать анализ крови на гормоны. Эти методы диагностики могут показать, что узел не является злокачественным. Но в большинстве случаев диагноз приходится уточнять с помощью пункции и тонкоигольной биопсии.
Заподозрить злокачественный характер узла во время УЗИ можно по некоторым признакам:
- низкая эхогенность (темный цвет на снимках);
- неоднородная структура;
- отсутствие вокруг узла темного ободка Хало — обычно он выявляется при доброкачественных образованиях;
- неровные, нечеткие границы;
- неправильная форма;
- наличие уплотнений — кальцинатов;
- обильное или, напротив, скудное кровоснабжение;
- увеличение лимфатических узлов — это может говорить о том, что они тоже поражены злокачественной опухолью.
Риск того, что узел окажется злокачественным, повышен у людей с отягощенным семейным анамнезом (рак щитовидной железы у близких родственников), у тех, кто ранее страдал раком эндокринных органов, подвергался воздействию ионизирующих излучений.
В соответствии с современными рекомендациями, диагностическая пункция показана, когда в щитовидной железе обнаружен узел диаметром 1 см и более, который определяется на ощупь.
Врач принимает решение о том, нужно ли проводить пункцию щитовидной железы и биопсию узла, в каждом случае индивидуально, изучив результаты УЗИ и других исследований. Некоторые критерии играют важную роль:
| Факторы, которые свидетельствуют о высоком риске рака щитовидной железы | Факторы, которые указывают на низкий риск злокачественной опухоли (пункцию можно отложить) |
|
|
Вы можете получить консультацию у компетентного специалиста в международной клинике Медика24. Наши врачи работают в соответствии с современными международными стандартами.
Закажите обратный звонок. Мы работаем круглосуточно
Сообщение отправлено!
ожидайте звонка, мы свяжемся с вами в ближайшее время
Диагностика опухолей головного мозга
С помощью первичного осмотра опытный онколог или невролог определяет наиболее явные симптомы поражения головного мозга. Для этого проверяется координация, поведение пациента, чувствительность к боли, различные рефлексы. Чтобы определить наличие злокачественного образования, также используются лабораторные и инструментальные методики диагностики:
- рентгенография;
- проверка крови на онкомаркеры;
- ангиография;
- проверка зрения у офтальмолога;
- магнитно-резонансная, эмисионно-позитронная или компьютерная томография;
- спинномозговая пункция;
- УЗИ;
- электроэнцефалография.
Стопроцентно точный результат обследования дает гистологический анализ тканей опухоли. Если головной мозг поражен злокачественным процессом, проведение биопсии становится сложным нейрохирургическим вмешательством. Оно может проводиться с помощью трепанации черепа или стереотаксическим способом, когда иголка вводится в небольшое отверстие и отслеживается благодаря компьютеру.