В отличие от прошлых представлений о депрессии как триаде симптомов, характеризующейся сниженным настроением, замедленным мышлением и заторможенностью движений, диагностические критерии современных классификационных системах (МКБ-10 и DSM-IV) включают в себя достаточно большой круг симптомов, касающихся психиатрии, неврологии, терапии и психологии.
В настоящее время не рекомендуется противопоставлять реактивную или психогенную депрессию, ее эндогенным формам, поскольку термин «эндогенная депрессия» несмотря на многолетнюю историю, достаточно противоречив. Обычно этим словосочетанием обозначаются депрессивные состояния, развивающиеся на конституциональной основе, для которых не может быть определена органическая этиология или связь с тяжелым психологическим стрессом. Иногда понятие «эндогенное депрессия» используется в описательном смысле для определения депрессивного синдрома, характеризующегося сниженным настроением, отсутствием восприимчивости к внешним стимулам, склонностью к циклическому колебанию состояния в течение суток, заторможенностью, нарушению сна обычно с ранними пробуждениями, отсутствию энергии. В ряде случаев эндогенная депрессия имеет т.н. витальные проявления. Для витальной депрессии характерно почти физическое, точно локализованное телесное страдание (чаще в области груди). В настоящее время в силу недостаточной точности не используется психоаналитический термин «депрессивный невроз» (характерологическая депрессия). Это понятие имеет много значений, не соотносящихся с основными положениями психоанализа. Диагноз «депрессивный невроз» (F34.1) ставился при отсутствии признаков эндогенной депрессии, наличием причинно-следственной связи со стрессовым событием или ситуацией, а также проявлениями личностного расстройства. Как можно заметить, сложно найти совокупность клинических проявлений, удовлетворяющих этим критериям.
Согласно международной классификации болезней (МКБ-10), выделяют различные варианты депрессии. Наиболее часто встречается депрессивный эпизод (большая депрессия), несколько реже биполярная депрессия.
Ядром классификации расстройств депрессивного спектра является понятие депрессивный эпизод (F32) — расстройство (болезненное состояние), проявляющееся признаками депрессии.
Депрессивный эпизод (одиночный эпизод депрессивной реакции, психогенной депрессии, реактивной депрессии) в зависимости от количества симптомов и их выраженности может быть легкой, средней и тяжелой степени выраженности. Легкую депрессию достаточно трудно отличить от грусти, особенно если настроение колеблется в течение суток. При депрессии умеренной выраженности наличие нескольких симптомов, уже не позволяют человеку проявить привычную для него активность. Тяжелый эпизод (клинически выраженная депрессия) в свою очередь подразделяется по признаку наличия или отсутствия симптомов психоза, конгруэнтных или не конгруэнтных настроению. При депрессии с признаками психоза, встречающейся у 15% больных депрессией, появляются бред и галлюцинации.
Депрессивное состояние может быть составной частью аффективного биполярного расстройства (F31) (раннее маниакально-депрессивный психоз) — расстройства, характеризующегося двумя или более эпизодами нарушения уровня настроения и активности. В некоторых случаях эти нарушение проявляются подъемом настроения, особым чувством радости, самоуверенности, энергичностью, раздражительностью (по-видимому в зависимости от особенностей личности человека, возможно появление особой формы депрессии — маниакальной), сопровождаться неадекватным поведением, являться причиной безответственных поступков (трата денег, заключение ненужных контрактов, приобретение товаров в кредит, неразборчивые половые связи и др.), в других — снижением настроения и активности, напоминающие типичные варианты депрессии.
Достаточно редкими формами биполярного расстройства считаются ускоренное циркулярное расстройство (согласно американской классификации DSM-IV — четыре и более смены фазы настроения в течение года), мания с проявлениями дисфории («угрюмая мания») и смешанное состояние (застывшее сочетание депрессии и мании). Следует отметить, что ускоренное циркулярное расстройство может быть следствием хронически протекающего гипотиреоза. Некоторые исследователи относят к биполярному расстройству и циклотимию.
Возможно, чаще, чем биполярное расстройство встречается рекуррентное депрессивное расстройство (F33) — повторные депрессивные эпизоды (депрессивной реакции, психогенной депрессии, реактивной депрессии, сезонное депрессивное расстройство). Тяжелые формы рекуррентного депрессивного расстройства соответствуют таким ранее использовавшимся терминам как депрессивный тип маниакально-депрессивного психоза (меланхолия).
При классификации депрессии также выделяют хроническое расстройство настроение или устойчивые расстройства настроения — дистимию и циклотимию.
Дистимия (F34.1) характеризуется хроническим угнетением настроения на протяжении нескольких лет, выраженность или длительность эпизодов которого недостаточны для постановки диагноза рекуррентное расстройство.
Циклотимия, возникающая обычно в возрасте 15-25 лет, представляет собой более длительную, «мягкую» форму биполярной депрессии, при которой настроение постоянно меняется от легкой формы мании до проявлений легкой депрессии и наоборот. При циклотимии приступы бывают короткими (несколько дней) и нерегулярными.
К расстройствам депрессивного спектра также относятся другие расстройства настроения (смешанный аффективный эпизод) и расстройства адаптации (кратковременная депрессивная реакция, пролонгированная депрессивная реакция, смешанная тревожная и депрессивная реакция); депрессивное расстройство поведения, (F92.0) начинающееся в детском или подростковом возрасте. Многие состояния, которые ранее могли быть квалифицированы в рамках невротической депрессии, при использовании классификационных критериев МКБ-10 помещаются в рубрику невротических расстройств. По мнению отечественных исследователей, такая тенденция сужает возможность изучения депрессии невротического регистра.
Отечественная систематика расстройств депрессивного спектра традиционно основывалась на классификации болезней (нозологическая классификация). При этом дифференциация осуществлялась в рамках классической этиологической и клинической дихотомии, определяющей эндогенный (внутренний) или экзогенный (внешний) характер аффективных расстройств. К эндогенной депрессии обычно относили депрессию при шизофрении, циркулярную (биполярную) периодическую, (рекуррентную, монополярную) и инволюционную депрессии. Психогенная депрессия включала в себя невротическую, реактивную и астеническую (депрессия истощения, эксгаутивная) депрессии. Промежуточное место между эндогенной и психогенной депрессией занимали т.н. эндореактивные дистимии — затяжные депрессивные состояния, на первых этапах которых, главную роль играли психотравмирующие факторы, на последующих — внутренние (эндогенные). Автор также выделял соматогенные депрессии, вызванные экзогенно-органическими факторами и включающие в себя органические (сосудистые, сенильные, посттравматические, эпилептические и др.) и симптоматические депрессии (инфекционные, интоксикационные, вызванные внутренними болезнями и др.).
Отечественные ученые выделяли большое количество различных видов депрессии: анестетическая депрессия или «депрессия бедности участия» с признаками психической анестезии, болезненного бесчувствия; депрессия с бредом обвинения; тревожная депрессия с двигательным возбуждением и ускоренной речью; адинамическая или заторможенная депрессия; депрессия с симптомами дисфории или «мрачная, угрюмая депрессия»; слезливая депрессия с повышенной утомляемостью и истерическими симптомами; ироническая депрессия (для «улыбающейся депрессии характерна ирония, сарказм по поводу своего положения, выражающие глубокое разочарование и утрату основных ценностей жизни); апатическая депрессия; депрессии с дереализацией и деперсонализацией (чувство внутреннего и глубокого изменения собственной личности, переживания иллюзорности внешнего мира); психастеническая депрессия, включающая в себя различные навязчивые состояния; ипохондрическая депрессия с жалобами на различные боли и постоянное недомогание. В соответствии с клиническими особенностями депрессивного синдрома автор несколько позже выделял простой (меланхолическая, тревожная, апатическая) и сложный (депрессия с бредом) вариант депрессии.
| Узнайте подробнее: Симптомы депрессии |
Депрессивные состояния часто встречаются при различных психических расстройствах (коморбидная, параллельная, сочетанная депрессия): при невротических состояниях (особенно затяжного характера), расстройствах, связанных со стрессом (реактивные, психогенные депрессии), маниакально-депрессивном психозе, шизофрении, инволюционном психозе, эпилепсии, симптоматических и интоксикационных психозах, а также органических заболеваниях головного мозга (включая депрессивные состояния, обусловленные сосудистыми нарушениями), депрессии при алкоголизме и наркоманиях (Тиганов А.С., 1974).
Большинство пациентов с депрессивным расстройством имеют, по крайней мере, одно другое психическое заболевание. Поэтому вопрос о нозологической самостоятельности депрессии является достаточно спорным, более точна ее характеристика на уровне синдрома, что отвечает требованиям современной классификации психических расстройств.
Как определить наличие депрессии?
Патология может появиться после пережитых стрессовых ситуаций. Если расстройство отсутствует, после разрешения проблему к человеку возвращается хорошее настроение. Но когда причина устранена, а человека не покидает апатия, подавленность и упадок сил, необходимо обратиться за помощью к специалисту. Также может снижаться работоспособность.
Определить наличие депрессии можно самостоятельно, но заниматься самолечением даже на ранней стадии развития не стоит. Это должен делать врач, так как самолечение может всё только усугубить.
Депрессия у женщин часто бывает послеродовой, так как их жизнь резко меняется, а бессонные ночи прибавляют усталость. Отсюда появляются срывы и апатия.
Когда патология в запущенной форме, то у человека наблюдается следующие симптомы депрессии – не только плохое настроение и бессилие, но и стойкие расстройства со стороны нервной системы. Также присутствуют такие симптомы, как: значительное понижение самооценки, дезадаптация в социуме, уныние и потеря интереса к любым событиям.
В физиологическом плане меняется аппетит, снижаются интимные потребности и энергия, нарушается сон и функции кишечника (наблюдаются запоры, слабость, утомляемость при физических, а также интеллектуальных нагрузках), боли в теле (в сердце, в мышцах, в области желудка).
У пациента заметны такие признаки депрессии, как потеря интереса к другим людям, склонность к частому уединению, отказ от развлечений, употребление алкоголя и психотропных веществ.
Мыслительные признаки депрессии включают трудность при концентрации внимания, сосредоточения, принятия решений, замедленность мышления, пессимистический взгляд на будущее с отсутствием перспективы и мысли о бессмысленности своего существования, попытки суицида, по причине своей ненужности, беспомощности, незначимости.
Депрессивно параноидный синдром
Депрессивно параноидный синдром – это острое течение депрессивного состояния пациента с сопровождением острого бреда. При развитии острой формы заболевания у человека появляются галлюцинации, расстройства кататонического типа, а также автоматизма на психическом уровне.
Определенной причины, из-за которой может возникнуть данный синдром, не существует. Самой распространенной является развитие шизофрении, а формирование параноидального комплекса выступает как следствие. На втором месте можно выделить сильные переживания, формирующие серьезный стресс.
Можно выделить четыре стадии развития депрессивно параноидного синдрома:
- Развитие пессимистического взгляда на жизнь, пропадает сон и аппетит, отсутствует сексуальное влечение
- Появление и развитие суицидальных наклонностей, поскольку у человека пропадает смысл жизни
- Появляется навязчивое желание покончить с жизнью и убедить человека в обратном невозможно
- На последней стадии у человека появляется устойчивый бред. Появляется уверенность в том, что он виноват во всех бедах.
Развитие параноидной депрессии происходит постепенно и на протяжении длительного периода – около трех месяцев.
Причины возникновения депрессии
На появление расстройства не влияют возрастная категория или социальная принадлежность. Чаще всего депрессия появляется на фоне стрессовых негативных ситуаций, при постоянных неудачах – тогда человек впадает в отчаяние от невозможности как-то повлиять на ход событий.
Но помимо социального фактора к развитию депрессии могут привести и тяжелые психологические травмы, например: распад семьи, кончина близкого, тяжелое заболевание, коснувшееся не только самого пациента, но и его родных. В этом случае депрессии именуются как реактивные.
Вероятность появления депрессии увеличивается при переменах гормонального фона: во время подросткового возраста, после родоразрешения, при наступлении климакса, а также в пожилом возрасте. Может отражаться на эмоциональном и физическом уровне.
Еще один фактор – это поражения головного мозга и соматические патологии. Часто от депрессии страдают пациенты, перенесшие инсульт, страдающие от хронического недостатка кровообращения в мозгу, после черепно-мозговой травмы.
Причины депрессии способны проявить себя в результате побочного действия лекарств (бензодиазепинов, кортикостероидов). Зачастую это состояние исчезает самостоятельно после отмены принимаемого препарата.
Депрессивно ипохондрический синдром
Ипохондрию зачастую относят к категории психосоматических расстройств. Как правило, у пациента не находят симптоматику заболевания, которая смогла бы быть подтверждена диагностическим методом. Принято выделять несколько причин, в результате которых может сформироваться депрессивно ипохондрический синдром:
- Человек пережил ситуацию физического насилия
- В детском возрасте человек перенес серьезные заболевания
- Индивидуальные специфические особенности
- Наследственная предрасположенность.
Люди, страдающие данным синдромом, испытывают уверенность в том, что они стали заложниками психосоматического расстройства или физического недуга. Симптоматика может возникать самая различная, начиная от обыкновенного чувства усталости до полного изнеможения, невозможности заниматься повседневными делами. Часто ипохондрический синдром развивается у пациентов, которые в недавнем времени потеряли близкого человека, после развода и другого негативного личного опыта.
Виды депрессивных состояний
- Невротическая – часто страдают люди с низкой самооценкой, неуверенные в себе, прямолинейные. Они постоянно испытывают чувство несправедливости, от этого и возникает апатия.
- Клиническая – плохое настроение, потеря энергичности, проблемы с аппетитом и сном. Нередко наблюдается склонность к суициду. Такая клиническая картина может продолжаться минимум 2 недели.
- Вегетативная – проявляется такими признаками, как тахикардия, перепад артериального давления, шум в ушах.
- Психогенная – развивается после тяжелых психологических травм — развода, потери близкого, увольнения с работы, предательства и т.д. Сопровождается перепадом настроения, тревожностью, чрезмерной чувствительностью.
- Маскированная – часто недуг проявляется скрытно. Апатия, уединение и снижение интереса к жизни может появляться только по мере накопления негатива и усталости.
- Астеническая – состояние проявляется усталостью, нарушением сна, эмоциональной неуравновешенностью из-за накопленных трудностей, стресса, физических и психологических нагрузок.
- Послеродовая – возникает обычно через 10-14 дней после родоразрешения. Молодая мама проявляет повышенное чувство волнения за малыша, а постоянный недосып и усталость еще больше ухудшают положение. Кроме того, на состояние матери влияет и гормональный фон.
- Соматогенная – приступы возникают из-за нарушений в эндокринной системе, формирования и разрастания новообразований как доброкачественного, так и злокачественного характера.
- Алкогольная – депрессия сопровождается чрезмерным употреблением алкогольных напитков. Посталкогольное состояние сопровождается неконтролируемой тягой к алкоголю и разрастанием абстинентного синдрома при отказе от спиртного.
- Биполярная – у пациента происходит смена эйфории депрессивным, маниакальным расстройством. Но в период между этими явлениями, вызванными различными факторами: стресс, потеря средств популярности и т.д., человек живет обычной жизнью и не проявляет симптомов недуга.
Как развивается депрессия поэтапно?
Сначала у пациента отмечается подавленное состояние, что он сам списывает на усталость, тяжелую рабочую неделю, приём алкогольных напитков и другие причины. Одновременно он хочет уединиться от окружающих и в то же время боится остаться в одиночестве.
Затем возникает стадия принятия: наступает осознание опасного состояния, проблема усугубляется, нарастает накал негативных мыслей, дает сбой организм, иммунная система.
Третий этап – при отсутствии адекватной терапии больной теряет над собой контроль, агрессия нарастает.
Диагностика и лечение депрессии
—
Для выявления заболевания опытные специалисты применяют короткие опросники — инструменты скрининга на выявление симптомов: тревоги, ангедонии (потери удовольствия от жизни), суицидальных наклонностей. Благодаря этому можно определить — есть ли у пациента хроническая депрессия, симптомы и методы лечения депрессии, какой она формы и степени тяжести.
Для полного понимания картины заболевания, врачу необходимо ознакомиться с симптомами, указывающими именно на депрессию, а не другое психологическое расстройство.
Для лечения депрессии можно обратиться к следующим специалистам:
- Психиатр – лечение депрессии гипнозом, лекарствами острых психических патологий — шизофрении, умственной отсталости, эпилепсии, а также другие, менее тяжелые недуги — неврозы, депрессии алкоголизм, наркоманию и т. д.
- Психотерапевт – лечение проходит путем проведения специальной терапии, которая предусматривает разъяснения, беседы, поиск решения проблем вместе с пациентом.
- Психолог – консультирует пациента, не может назначать лекарственные препараты и обследования. Клинические психологи применяют современные тестовые способы выявления проблем, вызвавших психологическое расстройство.
Основные направления терапии в лечении – это психотерапия, фармакотерапия, социальная терапия.
Необходимым условием для эффективности лечения отмечают сотрудничество и доверие врачу. Важно строго соблюдать предписание режима терапии, регулярно посещать врача, давать подробный отчет своего состояния.
Препараты для лечения депрессии
—
Для лечения расстройства применяются антидепрессанты при тревожной депрессии или, когда патология сопровождается заторможенностью. Антидепрессанты назначаются непосредственно врачом и самостоятельно принимать их не рекомендуется. Действие многих антидепрессантов проявляется спустя две недели после приема, их дозировка для больного определяется индивидуально.
При биполярной депрессии применяется лечение депрессии бессонницей. В то время как на здорового человека она оказывает негативное воздействие, у пациента с психологическим расстройством депривация сна напротив, приводит психику в норму.
Умеренная или легкая форма депрессии требует назначения препаратов на легкой, натуральной основе (растительной).
Депрессивный синдром в клинике профессиональных болезней
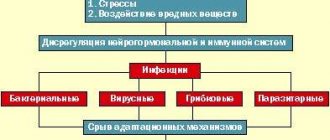
В повседневной клинической практике врачи-профпатологи, врачи-терапевты нередко сталкиваются с различными проявлениями невротических, аффективных и других психопатологических расстройств, наблюдаемых у больных с профессиональными заболеваниями. Разнообразные соматовегетативные симптомокомплексы, характерные и для аффективной патологии, и для профессионального заболевания, отличаясь полиморфизмом симптоматики, имеют или самостоятельную динамику, или наслаиваются на течение профессионального заболевания, затрудняя, в частности, раннюю диагностику профессиональных нейроинтоксикаций, других профессиональных заболеваний, клиническая картина которых складывается в т.ч. и из нарушений нервно-психической сферы [3, 4]. Структура депрессивных расстройств в профпатологической практике: 1. Симптоматические (соматогенные) депрессии: – депрессивное расстройство синдромального уровня как проявление нейротоксического действия профессиональных факторов или нейротоксического эффекта профессионального заболевания; – депрессивное расстройство синдромального уровня как следствие невротической реакции пациента на профессиональное заболевание. 2. Психогенные депрессии (как следствие хронического производственного стресса, в ответ на перенесенную значимую психогенную травму либо неблагоприятное жизненное событие). 3. Соматизированные депрессии – депрессии, которые проявляются под масками профессиональных заболеваний. Классификация депрессивных расстройств. В МКБ–10 классификация депрессивных расстройств представляет значительную сложность в связи с большим объемом диагностических рубрик и их представленностью в различных разделах. В целом должны использоваться 60 диагностических рубрик, разделенных следующим образом. Аффективные расстройства (расстройства настроения) (F30–F39) – 40 диагностических рубрик. Невротические, связанные со стрессом, и соматоформные расстройства (F40–F48) – 20 диагностических рубрик (с учетом смешанных тревожно-фобических расстройств). Диагностические критерии депрессии в профпатологической практике Основные симптомы: снижение настроения по сравнению с присущей пациенту нормой отмечается почти ежедневно и большую часть дня, а также вне зависимости от ситуации; снижение (утрата) интересов и способности испытывать удовольствие от деятельности, обычно связанной с положительными эмоциями (ангедония); уменьшение активности, повышенная (выраженная) утомляемость и снижение энергии. Дополнительные симптомы: нарушения сна любого типа; изменение аппетита (снижение или повышение) с соответствующими изменениями массы тела; повторяющиеся мысли о смерти, самоубийстве или самоповреждении; мрачное и пессимистическое видение будущего; идеи виновности и самоуничижения; сниженная самооценка и чувство неуверенности в себе; снижение концентрации внимания, неспособность сосредоточиться, снижение способности мыслить, нерешительность или колебания при принятии решения. Соматические симптомы (меланхолические, витальные): утрата интереса и удовольствия от обычно приятной деятельности; утрата эмоциональной реакции на окружение и события, которые обычно доставляют радость и удовольствие; повторяющиеся ранние пробуждения (на два и более часа раньше, чем обычно); усиление подавленности и депрессивных переживаний в утренние часы; объективные данные о четкой психомоторной заторможенности или ажитации, отмеченные посторонним человеком; выраженное снижение аппетита; потеря в весе (на 5% и более за последний месяц); выраженное снижение либидо. Триада Протопопова (симпатикотония): тахикардия, мидриаз, запоры. Причиной стойких остаточных явлений со стороны нервно-психической сферы, в т.ч. и депрессивных реакций, при профессиональных интоксикациях, воздействии физических факторов, функциональном перенапряжении являются дистрофические изменения в нервной системе, чаще в стволово-гипоталамических, стволово-спинальных или экстрапирамидных структурах. После перенесенных острых интоксикаций могут наблюдаться различные церебральные синдромы (псевдопаралитический, шизофреноподобный, корсаковский, эпилептиформный, гипоталамический, депрессивный и др.) (табл. 1). Симптоматические (соматогенные) депрессии. При воздействии ртути и ее соединений у больных появляются резкая слабость, бессонница, повышенная раздражительность, плаксивость, склонность к депрессивным реакциям. Появляются галлюцинаторно-бредовые явления, страх, депрессия и «эмоциональная тупость». В средние века отравление ртутью получило название «болезнь сумасшедшего шляпника», т.к. ею заболевали мастера, применявшие нитрат ртути при выделке фетра (одного из персонажей знаменитой книги Льюиса Кэррола «Алиса в стране чудес» звали Сумасшедший Шляпник (Mad Hutter), его не совсем адекватное поведение объясняется профессиональным занятием). При хронической интоксикации свинцом наблюдается картина астенического синдрома с эпилептиформными припадками, делириозными расстройствами, корсаковским синдромом. По данным В.Ф. Ахметовой [5], в клинике психических расстройств при легкой степени хронической свинцовой интоксикации явно преобладали органические астенические расстройства (F06.6), наблюдавшиеся у 23 пациентов (71,8% от общего числа пациентов данной группы). Реже наблюдались депрессивные состояния (F06.32) – у 7 (21,9%) пациентов и неврозоподобные тревожные расстройства (F06.4) – у 2 (6,3%) пациентов, при утяжелении интоксикации увеличивается доля тяжелых, в т.ч. депрессивных расстройств. Выраженные депрессивные реакции характерны для профессиональных интоксикаций тетраэтилсвинцом, марганцем, таллием, сероуглеродом, окисью углерода, бензином, антибиотиками, фосфорорганическими соединениями. Установлена возможность развития выраженных депрессивных реакций при длительном воздействии производственного шума и вибрации. Так, С.В. Кузнецова [6] отмечает, что при сочетанном воздействии на организм шума и вибрации у работающих возникают дезадаптационные психические расстройства, характеризующиеся астено-депрессивной симптоматикой. Отмечено наличие выраженных депрессивных нарушений при вибрационной болезни с наличием алексетимического радикала, зависящих от вида вибрации, степени тяжести заболевания [7, 8]. Е.А. Ганович [9] у шахтеров Кузбасса с вибрационной болезнью выявил дефицит когнитивно-мнестической сферы, проявляющийся трудной переключаемостью, неустойчивостью, низкой продуктивностью и объемом произвольного внимания, эпизодами застревания, снижения темпа восприятия и скорости зрительных ориентировочно-поисковых движений, модально-неспецифическими нарушениями памяти, нарушением функции лобных отделов головного мозга. Степень выраженности когнитивно-мнестического дефицита находится в прямой зависимости от степени выраженности патологического процесса вибрационной болезни. У пациентов с вибрационной болезнью повышен уровень нейротизма, личностной и ситуационной тревожности. Отдельным вариантом депрессии при профессиональных заболеваниях необходимо считать ятрогенную (невротическую, соматогенную) депрессию – болезненную реакцию личности на ситуацию, связанную с тяжелым течением профессионального заболевания (легочно-сердечная недостаточность, почечная, печеночная недостаточность, профессиональные новообразования с множественными метастазами, терминальная стадия лучевой болезни). Выраженность аффективных расстройств (тревожно-дисфорический аффект, апатия, плаксивость) при невротической депрессии коррелирует с тяжестью состояния при профессиональном заболевании. В профпатологии достаточно частым синдромом является синдром пояснично-крестцовой радикулопатии, сопровождающийся выраженным болевым синдромом, который характерен для лиц, занимающихся тяжелым физическим трудом (функциональное перенапряжение позвоночника), а также диагностируется как один из синдромов при вибрационной болезни от воздействия общей вибрации. Выраженный болевой синдром провоцирует развитие депрессии и формируется порочный круг «боль – депрессия – боль – депрессия»). В клинической картине невротических депрессий преобладают сниженное настроение, адинамия, подавленность, плаксивость, пессимистическая оценка перспектив лечения, расстройства сна и аппетита, выступающие в сопровождении астенических и ипохондрических проявлений (пациенты жалуются на потерю сил, беспомощность, неспособность преодолеть немощь). Характерны стойкая фиксация на нарушениях функций организма, страх ухудшения состояния, обострения профессионального заболевания, усиления болевого синдрома. Психогенная депрессия. Для лиц экстремальных профессий, врачей отделений ургентной медицинской помощи, менеджеров характерно развитие «синдрома эмоционального выгорания», который характеризуется повышенной возбудимостью (нетерпеливость, торопливость, суетливость). Запоминание имен, чисел, дат представляет непреодолимые трудности. По мере развития неврастении больные становятся все более вялыми, ленивыми, безвольными, апатичными. Возрастают колебания настроения с оттенком тоскливости, возникают ипохондрические симптомы, крайняя сосредоточенность на своих болезненных ощущениях. Развивается так называемая депрессия истощения. Характерны нарушения сна и вегетативные расстройства: головные боли стягивающего характера («каска неврастеника»), сердцебиение, одышка, боли в области сердца, вазомоторная лабильность, выраженный дермографизм, потливость, нарушения функции желудочно-кишечного тракта, снижение аппетита, запоры. Депрессивный синдром в данном варианте может сопровождаться явлениями меланхолической дереализации и деперсонализации вплоть до болезненной психической анестезии (anaesthesia psychica dolorosa – «скорбное бесчувствие») – мучительного переживания внутреннего опустошения, утраты любви к близким, исчезновения эмоционального отклика на окружающее (анестетическая депрессия). Соматизированная депрессия. Наибольшие сложности сопряжены с клинической квалификацией мягких, субсиндромальных форм депрессий, обозначаемых синонимическими понятиями «маскированные», «скрытые», «ларвированные». В подобных случаях основные проявления (подавленность, тоска, идеи виновности и др.) стерты, а часть из них вообще отсутствует. Соответственно депрессия часто не распознается, поскольку ведущее место в клинической картине занимают фасадные психопатологические расстройства других регистров. Сложность правильного распознавания психопатологических расстройств усугубляется еще и тем обстоятельством, что клиническая картина таких депрессий включает явления соматизации и коморбидные соматоформные расстройства. В значительной части маскированных депрессий аффективные проявления перекрываются с органо-невротическими (синдромы вегето-сосудистой дистонии, стойкие алгии – депрессивно-болевой синдром (люмбалгии, фибромиалгии, абдоминалгии), синдром гипервентиляции, нарушения моторики кишечника (обстипация, диарея)). Выделяют также агрипнический (прерывистый сон с неприятными сновидениями, раннее пробуждение с затрудненным, требующим волевого усилия, мучительным подъемом) и аноректический (утренняя тошнота, отсутствие аппетита и отвращение к пище, сопряженные с похуданием, запоры) варианты маскированной депрессии. Однако возможны и обратные варианты, когда в клинической картине доминирует гиперсомния либо повышенный аппетит с прибавкой в весе. Имеют место жалобы на неустойчивое артериальное давление, «приступы» головокружения, тахикардии; такие жалобы нередко носят сочетанный характер. Маскировать депрессии могут также лицевые боли: пульсирующие, сверлящие, ноющие ощущения, одно- или двусторонние, диффузные, локализующиеся вокруг рта, в области челюстей, лба, щек, спины. Часто в профпатологии приходится проводить дифференциальную диагностику болевыми синдромами, характерными для профессиональных заболеваний (например, при болевом синдроме при пояснично-крестцовой радикулопатии), и фибромиалгией как одном из проявлений «маскированной» соматизированной депрессии. Дифференциальная диагностика болевого синдрома затруднительна в случаях наличия общего или сходного хронического болевого паттерна, особенно в сопровождении психических феноменов депрессии, тревоги и астении, т.к. для болевого синдрома при пояснично-крестцовой радикулопатии характерен так называемый порочный круг «боль – депрессия – боль – депрессия». Часто «маскированная» соматизированная депрессия у больных, работающих с профессиональными вредностями, имитирует отдельные признаки профессиональных заболеваний (например, вегетативные, астенические, церебральные расстройства у работающих с нейротоксическими веществами, локальной или общей вибрацией, ультразвуком). В этом случае (особенно при недостаточной интенсивности воздействия профессионального фактора – уровень воздействия фактора ниже ПДУ или ПДК, недостаточный стаж работы во вредных условиях труда и одновременном наличии основных признаков депрессии) приходится проводить прицельную дифференциальную диагностику. Жалобы на чувство затрудненного дыхания, ком в горле, чувство нехватки воздуха, чувство остановки дыхания, боли в области сердца или в груди, чувство стеснения в груди и связанные с этим ощущения страха и беспокойства – эти симптомы в большинстве случаев не связаны с воздействием профессиональных факторов и последующим развитием профессиональных заболеваний легких и являются проявлением гипервентиляционного синдрома – одного из проявлений соматизированной депрессии. В клинике профессиональных болезней достаточно часто симптомы гипервентиляционного синдрома трактуются как симптомы профессиональной бронхиальной астмы, хронического пылевого бронхита, хронического токсического бронхита, пневмокониоза, однако комплексное клинико-функциональное исследование не позволяет выявить объективные признаки профессионального заболевания, а выявляются дополнительные признаки со стороны психоэмоциональной сферы, характерные для депрессивного синдрома. Пациенты с признаками маскированной депрессии могут не осознавать депрессивного расстройства, оставаться убежденными в наличии какого-либо редкого, труднодиагностируемого профессионального заболевания, редкой формы интоксикации и настаивать на многочисленных обследованиях в медицинских учреждениях непсихиатрического профиля, нередко находясь в состоянии перманентного конфликта с врачами–профпатологами. Но при активном расспросе часто удается выявить подверженный суточным колебаниям патологический аффект в виде преобладающей по утрам необычной грусти, уныния, тревоги или безразличия, отгороженности от окружающего с чрезмерной фиксацией на телесных ощущениях. Нами наблюдался больной Н–в, 68 лет. Бывший слесарь одного из оборонных заводов. Из профессиональных вредностей – производственный шум, нагрузка на кисти, локтевые суставы. Предъявляет активные жалобы на кашель, одышку, боли в области сердца, шейного и поясничного отделов позвоночника, подъемы артериального давления, выраженные вегетативные реакции, бессонницу, приступы тахикардии, головокружение, снижение аппетита, похудание, запоры. Связывает указанные изменения с воздействием производственных факторов в профессии слесаря. При обследовании в отделении профпатологии – не выявлено признаков профессионального заболевания. Изменения со стороны органов и систем соответствуют возрастной норме. Обращался в региональное Министерство здравоохранения и социального развития – согласно направлению консультирован и обследован в НИИ медицины труда РАМН, профильных научно-исследовательских институтах кардиологии, гастроэнтерологии, ревматологии, неврологии, иммунологии. При обследовании также не выявлено серьезных изменений со стороны органов и систем организма, данных за профессиональное заболевание. Консультирован психологом, психиатром. При целенаправленном расспросе выявлено снижение настроения, интересов, нарушение сна, снижение аппетита, похудание, запоры, снижение самооценки, восприятие будущего в «мрачных тонах», отмечены признаки снижения эмоциональных реакций на происходящие события, близких людей, усиление депрессивных переживаний в утренние часы, что позволило трактовать выявленные изменения как «маскированную» соматизированную депрессию. В качестве признаков, способствующих установлению диагноза соматизированной депрессии, выступают: • несопоставимость субъективных ощущений с данными объективного исследования, чрезмерность, экспрессивность, полиморфизм, а иногда вычурность клинических проявлений; • коморбидность различных симптомокомплексов, никогда не встречающихся при одном и том же заболевании; • несоответствие локализации рецепторных зон; • особая динамика со склонностью к спорадической манифестации соматизированных реакций с изменчивостью, подвижностью, «летучестью» (внезапность появления и исчезновения) симптоматики; • видоизменение и нарастание симптомов под влиянием новой (и особенно индивидуально значимой) информации.
Недостаточная информированность врача-профпатолога, врача-терапевта, врача общей практики о признаках и причинах формирования депрессии приводит к хронификации депрессивных состояний, значительному снижению качества жизни больных и ухудшению прогноза имеющегося профессионального заболевания. Трудности диагностики депрессии носят объективный характер, т.к. ее проявления зачастую нетипичны, маловыражены и часто рассматриваются сугубо в контексте профессионального заболевания, обусловливающего изменения настроения и активности пациента. Лечение. В клинике профессиональных интоксикаций используются комплексоны – тетацин-кальций (кальций-динатриевая соль этилендиаминтетрауксусной кислоты), пентацин (кальций-тринатриевая соль диэтилентриаминопентауксусной кислоты), D-пеницилламин (3,3-диметилцистамин). При астеновегетативном синдроме в лечебный комплекс включают седативную, общеукрепляющую, стимулирующую терапию. Лечение энцефалопатии токсической или вибрационной этиологии предусматривает проведение комплексной терапии, направленной на улучшение обменных процессов в веществе головного мозга. Применяют аскорбиновую кислоту, церебролизин, ноотропил, рибоксин, поливитамины, ингаляции кислорода, средства, направленные на улучшение мозгового кровообращения. В терапии депрессивного синдрома широко используются трициклические антидепрессанты (ТЦА) (амитриптилин), применение которых сопряжено с целым рядом побочных эффектов, связанных с их холинолитическими свойствами: возникают устойчивая тахикардия, экстрасистолия, повышение артериального давления, головокружение, запоры, тремор, увеличение массы тела. Применяются современные антидепрессанты: селективные ингибиторы обратного захвата серотонина (СИОЗС) – флувоксамин, флуоксетин, сертралин, пароксетин, циталопрам, эсциталопрам; селективные стимуляторы обратного захвата серотонина – тианептин; селективные ингибиторы обратного захвата серотонина и норадреналина – венлафаксин, дулоксетин (при наличии выраженного тревожного компонента). При наличии в структуре соматизированной депрессии диссомнических расстройств вплоть до агрипнии (бессонницы) показан антидепрессант новой группы мелатонинергического ряда – агомелатин. Кроме того, проводится психотерапевтическая коррекция методом когнитивно-поведенческой терапии.
Литература 1. Подкорытов В.С. Проблема депрессий в общесоматической практике // Архив психиатрии. 2003.Т. 9. № 1 (32). С. 69–71. 2. Михайлов Б.В., Яковцова Т.Е. Современное состояние проблемы депрессивных расстройств // Проблеми медичної науки та освіти. 2006. № 2. С. 65–69. 3. Смулевич А.Б. Депрессия как общемедицинская проблема: вопросы клиники и терапии // Психиатр. психофармакотер. 2006.Т. 8. № 3. С.12–18. 4. Косарев В.В., Бабанов С.А. Профессиональные болезни. М.: ГЭОТАР–Медиа, 2010. 368 с. 5. Ахметова В.Ф. Органические психические расстройства при хронической свинцовой интоксикации: Автореф. дисс…. канд. мед. наук. Алматы, 2010. 28 с. 6. Кузнецова С.В. Донозологические дезадаптационные психические расстройства у лиц, подвергающихся воздействию шума и вибрации: Автореф. дисс. … канд. мед. наук. Казань, 1998. 24с . 7. Бабанов С.А.. Воробьева Е.В. Психологический профиль больных вибрационной болезнью // Медицина труда и промышленная экология. 2011. №1. С. 11–14. 8. Кирьяков В.А., Сухова А.В. Алекситимия у больных вибрационной болезнью // Медицина труда и промышленная экология. 2009. № 9. C. 19 – 21. 9. Ганович Е.А. Расстройства когнитивно-мнестической и аффективно-тревожной сфер при вибрационной болезни у шахтеров Кузбасса: Автореф. дисс… канд. мед. наук. Новокузнецк, 2012. 24 с. 10. Косарев В.В., Бабанов С.А., Астахова А.В. Фармакология и лекарственная терапия / под ред. В.К. Лепахина. М.: Эксмо, 2009. 458 с.