Нарушениями сна (диссомния, инсомния) страдает каждый второй человек в современном обществе. Стоит отметить, что чаще эти проблем возникают у женщин. Если у кого-то отмечается даже минимальное нарушение сна, то нужно понимать всю сложность и серьезность данной проблемы, так как «недосып» рано или поздно негативным образом повлияет на эмоциональное и физическое состояние организма. Так же стоит отметить, что у взрослого человека может наблюдаться хроническая форма бессонницы.
Бессонница – причины и последствия
Бессонница – это нарушение сна, которая возникает по причине целого ряда разнообразных факторов. Остановимся на следующих причинах, которые могут спровоцировать возникновение бессонницы.
- Психические расстройства (психотического и невротического, неврозоподобного регистра, психосоматические расстройства).
- Соматические заболевания.
- Злоупотребление спиртными напитками.
- Употребление психотропных препаратов.
- Нарушения работы эндокринной системы.
- Поражение мозга органического характера.
- Различные виды интоксикации организма.
- Окружающие человека разнообразные раздражители – психотравмирующие, стрессовые ситуации.
- Работа по сменам.
- Резкая перемена часовых поясов.
Рассматривают несколько видов инсомнии: острое нарушение сна и хроническое. Острая бессонница характеризуется продолжительностью до трех недель, а хроническая предполагает продолжительность более трех недель.
Рассмотрим следующие виды инсомнии соответственно определенной причины, по которой она возникает.
- Адаптационная бессонница возникает в ответ на стрессовые ситуации, вследствие которых нарушается работа ЦНС. В конце дня наша нервная система истощается и приходит в фазу перевозбуждения, в результате чего и проявляются проблемы с засыпанием и переходом в фазу крепкого сна. Обычно, адаптационная бессонница может наблюдаться около трех месяцев. Проблема полностью решаема, если устранить раздражающий фактор, важно делать это под руководством опытного специалиста – психолога или психотерапевта.
- Психофизиологическая бессонница характеризуется возникновением страха непосредственно перед засыпанием. В таких случаях человек заставляет себя уснуть, на что нервная система начинает «оказывать сопротивление».
- Нарушение гигиены сна – причиной проявления бессонницы являются особенности организма и привычки. Некоторые люди перед сном выполняют целый «ритуал», который не всегда способствует наступлению здорового сна – это выполнение физических нагрузок перед сном, употребление кофе (оба фактора приводят ЦНС в активность). Стоит учитывать, что бессонница может возникать, если присутствует сон в дневное время. Для решение проблемы нужно пересмотреть свои привычки, свое питание и распорядок дня.
- Вторичная бессонница возникает вследствие определенных соматических недугов. В основном, это – заболевания эндокринной или дыхательной системы, сахарный диабет, проблемы с сердечно-сосудистой системой.
- Бессонница по причине нарушения биоритмов человека, когда часы засыпания и бодрствования не соответствуют. Причиной этого могут быть особенности организма, частые переезды, смена климатических поясов.
Многие люди не обращают внимания на нарушение сна, не подозревая об опасности и пагубном влиянии на организм. На этой проблеме нужно акцентировать внимание, так как отсутствие здорового и полноценного сна может приводить к снижению работоспособности, возникновению повышенной раздражительности, отсутствию энергии и т.д. Бессонница также может способствовать возникновению различных психосоматических заболеваний, таких как атипический дерматит, гастрит в хронической форме, бронхиальная астма, артериальная гипертензия, а также психических расстройств невротического круга (неврозов).
Что такое диссомния?
Диссомния (дис + греч. somnos – сон), то же самое, что и инсомния – это одно из расстройств сна, другими словами, бессонница. Для нее характерны трудности и нарушения засыпания, качество самого сна –поверхностность, прерывистость, раннее пробуждение. Код диссомнии по МКБ-10 – F51.0 G47.0.
Клинический симптом характеризуется сокращением длительности ночного отдыха, отсутствием свежести и бодрости после пробуждения, также наблюдается сонливость в течение дня. Диссомния встречается как у взрослых, так и у детей.
Причинами расстройства служат следующие моменты:
- прием определенных медицинских препаратов;
- нарушение режима сна;
- плохие условия для засыпания;
- патологические процессы в организме;
- смены часового пояса во время путешествий;
- работа в ночную смену;
- пожилой возраст.
Изменение режима сна не всегда считается патологией. Творческий подъем, изменение обстановки, возникновение ситуаций, которые требуют повышенной работоспособности, вызывают вполне логичную тревожность. В результате изменяется динамика сна. Это отклонение называют компенсаторным, оно не является патологическим.
В каких случаях нужно обращаться к специалистам при бессоннице?
- Бессонница не исчезает после изменения рациона и образа жизни.
- Бессонница – это следствие возникших психотравмирующих ситуаций, стрессов, проблем в быту, на работе, в учёбе и т.д.
- Бессонница сопровождается затрудненным дыханием, приступами паники, повышенной тревожностью, сниженным настроением, болезненными ощущения в области груди и др.
- Бессонница стала вашей постоянной и усугубляющейся с каждым днем проблемой.
Диагностика бессонницы
Для того чтобы диагностировать бессонницу и определить ее тип и классификацию, необходимо обратится к опытному высококвалифицированному специалисту. Профессионал в данной сфере в процессе диагностики будет ориентироваться на следующие критерии.
- Определение стереотипа человека.
- Характерные черты национальной культуры.
- Особенности работы.
- Результаты патопсихологического исследования.
- Характерные черты характера и темперамента.
- Результаты полисомнографического обследования.
- Оценка медицинских обследований.
В процессе диагностики нужно не просто определить наличие недуга, но и выяснить причину его возникновения, для того чтобы лечение прошло максимально эффективно.
Только длительное и скрупулезное обследование у опытного специалиста поможет точно определить диагноз и для конкретного случая подобрать эффективное лечение.
Что скрывается под маской ДЭП?
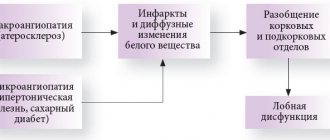
Многие пациенты с болезнью Альцгеймера (БА) длительно наблюдаются в поликлинике с диагнозом ДЭП/ХИМ, не получая при этом адекватного лечения. БА в нашей стране плохо диагностируется, пациенты часто наблюдаются с ошибочным диагнозом хронического сосудистого поражения головного мозга даже в случаях классического проявления заболевания [Парфенов В.А. и др., 2014].
Абсолютно все пациенты с диагнозом ДЭП требуют исследования когнитивных функций и в тех случаях, когда обнаруживается амнестический характер когнитивных расстройств, становится вероятной нейродегенеративная природа заболевания (или смешанный характер: сосудистое заболевание + нейродегенеративный процесс), поэтому требуется обследование в специализированном центре. В качестве примера приводим 2 клинических случая.
Клинический случай №1. ДЭП и БА
Пациентка N., 69 лет, была приведена на приём в поликлинику родственниками, с их жалобами на прогрессирующее снижение памяти в течение трёх лет. Три года назад муж начал замечать нарастающие со временем ухудшения памяти пациентки и нарушения речи («она стала забывать названия некоторых предметов домашнего обихода, с трудом подбирала нужные слова в беседе»), в течение двух последних лет не ходила в магазин, так как с трудом проводила финансовые расчёты. Несколько недель назад не смогла узнать родную сестру и племянницу, что послужило поводом для обращения к врачу.
Состояние пациентки по месту жительства было расценено как «дисциркуляторная энцефалопатия II степени. Церебральный атеросклероз». При этом нейропсихологическое исследование не проводилось. Несколько раз фиксировались повышенные значения АД (150-160/90-100 мм рт. ст.), но по этому поводу за медицинской помощью пациентка не обращалась, антигипертензивные препараты не принимала.
При соматическом обследовании не выявлено существенной патологии. В неврологическом статусе отмечены умеренно выраженные рефлексы орального автоматизма, поражения черепных нервов; парезов и других неврологических нарушений не выявлено.
Краткая шкала оценки психического статуса — 4 балла, батарея лобной дисфункции – 2 балла, тест рисования часов – 2 балла, при проведении теста символьно-цифрового кодирования за 1,5 мин смогла правильно указать 2 цифры. Запоминание слов крайне затруднено. При беседе с пациенткой обращают на себя внимание снижение беглости речи, выраженные элементы агнозии; при назывании показываемых предметов(молоточек) сообщает следующее: «Точно не знаю…но, вероятно, это предназначено для хозяйства, я думаю». Не может правильно назвать время года и свой возраст.
По данным КТ головного мозга выявлена двусторонняя атрофия височных долей и гиппокампов с акцентом слева. По результатам дуплексного сканирования не выявлено стенозов и закупорок сонных, позвоночных или подключичных артерий. Пациентка была обследована кардиологом, который назначил антигипертензивные средства. Назначены противодементные средства галантамин 12 мг/сут и мемантин 20 мг/сут. Повторное обследование через 3 и 6 месяцев не выявило существенных изменений по нейропсихологическим тестам.
Таким образом, в нашей стране отмечается низкий уровень диагностики БА, большинство пациентов с БА наблюдается с диагнозом ДЭП или ХИМ, когда как когнитивные нарушения в большинстве случаев вызваны именно нейродегенеративным процессом(БА) или его сочетанием с цереброваскулярным заболеванием, и значительно реже имеют чистый сосудистый генез (сосудистые когнитивные расстройства).
Клинический случай № 2. ДЭП и депрессия
Пациент К., 63 года, наблюдался у невролога с жалобами на головные боли, головокружение несистемного характера, нарушения сна. Пациент активно жаловался на потерю аппетита (снижение массы тела на 2-3 кг за месяц), страх потерять сознание в общественном месте, страх внезапной смерти, длительное пребывание дома в одиночестве. Пациент избегал пользования лифтом. При тщательном опросе выявлены жалобы на плохое настроение, сниженную самооценку, раздражительность, страх перед будущим, обвинение себя в неспособности справиться с происходящим, утрата интереса к жизни, боли в спине, снижение концентрации внимания, из-за которого «ничего не может довести до конца». Вышеописанные симптомы были выражены в первой половине дня, особенно в утреннее время и несколько уменьшались к вечеру.
Длительное время пациент страдает АГ, периодически обращался амбулаторно к различным специалистам (терапевтам, неврологам, кардиологам, оториноларингологам), лечился с диагнозом ДЭП II стадии с астено-невротическими нарушениями и вестибулопатией; хроническая вертебрально-базилярная недостаточность на фоне шейного остеохондроза. Лечение включало назначение препаратов бетагистина, циннаризина, афобазола, курсами получал инъекции диклофенака, на фоне проводимого лечения продолжительного улучшения не отмечал. Был очень обеспокоен состоянием своего здоровья, самостоятельно изучал медицинскую литературу. При объективном обследовании соматической патологии не обнаружено, АД 145/100 мм рт. ст. Проведение нейропсихологического исследования не выявило нарушений: краткая шкала оценки психического статуса – 30 баллов, батарея тестов на выявление лобной дисфункции – 18 баллов, тест рисования часов – 10 баллов. В неврологическом статусе не отмечено изменений. Пробы на позиционный нистагм и проба Хальмаги-Кертойза отрицательны. Дуплексное сканирование экстра- и интракраниальных артерий без локальных изменений гемодинамики. При МРТ головного мозга – признаки умеренной наружной заместительной гидроцефалии.
Учитывая особенности клинической картины, отсутствие соматических и неврологических нарушений позволили предположить наличие у данного пациента наличие депрессивного расстройства. Пациент был направлен на консультацию к психиатру, который установил диагноз: депрессивный эпизод средней тяжести с соматическими симптомами. Проведена суппортивная психотерапия, направленная на объяснение механизмов имеющихся расстройств(психообразование), совладание с неврозоподобной симптоматикой и улучшение межличностного взаимодействия. Рекомендован приём сертралина в начальной дозе 25 мг/сут с последующим повышением до 100 мг/сут в течение 1-й недели и до 150 мг/сут в конце 1-го месяца. На фоне проводимого лечения пациент отметил значительное улучшение самочувствия в виде подъёма настроения, повышения повседневной активности, уменьшения интенсивности и снижения частоты головных болей. Наблюдение пациента в течение 3 месяцев показало стойкий эффект от проводимого лечения.
Тревожные и депрессивные расстройства могут быть проявлением как хронического ЦВЗ, так и психогенных эмоциональных расстройств. Сегодня значительная часть пациентов, страдающих психогенными тревожными и депрессивными расстройствами, ошибочно наблюдаются с диагнозом ДЭП/ХИМ, не получая при этом адекватного лечения. Эффективная лекарственная и нелекарственная терапия тревожных и депрессивных расстройств помогает большинству пациентов как с наличием, так и без хронического ЦВЗ.
Источник: Парфенов В.А. Дисциркуляторная энцефалопатия и сосудистые когнитивные расстройства. – М.: ИМА-ПРЕСС, 2021. – 128 с.: 12 илл.
Лечение бессонницы
Обычно, при первых проявлениях бессонницы, каждый стремится самостоятельно решить данную проблему, употребляя разнообразные препараты лекарственной группы. Перед тем как приобрести и начать употреблять препараты необходимо знать, что на аптечных полках так же можно встретить множество диетических добавок на травяной основе, которые оказывают на организм снотворное действие. И даже если указано, что препараты основываются исключительно на натуральных компонентах, они обладают определенными противопоказаниями и побочными эффектами, которые могут проявляться при взаимодействии с иными лекарственными средствами. Исходя из этого, настоятельно рекомендуем перед тем, как употреблять что-либо, обратитесь к врачу.
Снотворные средства способствуют улучшению сна, но они не устраняют причину возникновения недуга. В результате частого употребления снотворных средств бессонница может усугубиться, а также возникнуть зависимость. По этой причине снотворное можно употреблять в крайних случаях и непродолжительный промежуток времени. Наблюдения показывают, что изменение рациона и образа жизни благоприятно влияют на засыпание.
Для того чтобы эффективно бороться с бессонницей, нужно научиться мыслить позитивно.
- Фразу «Бессонница меня мучает постоянно», стоит заменить на более позитивную: «Бывают удачные ночи и мне удаётся даже увидеть сон».
- Мысль «Для хорошей формы нужно спать каждую ночь» нужно заменить на «Каждый второй житель планеты решает проблемы с бессонницей, и у меня получится».
- Мысль «Отсутствие сна неблагоприятно скажется на важном мероприятии» заменить на «В независимости от степени моей усталости, все пройдет на высшем уровне. И даже если заснуть у меня не получается, я отдыхаю и расслабляюсь».
- Мысль «У меня больше никогда не будет полноценного сна» нужно заменить на «Бессонница излечима, и нужно настроить себя на положительный исход».
- Мысль «Заснуть ранее, чем через час у меня не выйдет» заменить на «В независимости от того, что будет вечером, я все равно усну».
Все наши мысли материальные. Именно по этой причине нужно научиться думать позитивно, результат не заставит вас долго ждать. В противовес своим негативным мыслям, вы можете составить свой положительный список.
Если знаете, что в конце дня вы ощущаете чувство тяжести, напряженности, существуют разнообразные релаксирующие техники, которые помогут снять психическое и физическое напряжение. Релаксация способствует быстрому засыпанию. Преимущество релаксации – это полное отсутствие медикаментозного лечения, эффект базируется на умении расслабляться и наполнять свое тело позитивом и легкостью.
Техники релаксации, благоприятно воздействующие на процесс засыпания
- Перед сном рекомендуется делать все в спокойном и расслабляющем темпе: слушать классическую музыку, шум дождя или моря при приглушенном свете, заняться вышиванием либо вязанием, почитать книгу.
- Освоить технику брюшного дыхания. Нужно научится дышать глубоко, для того чтобы наполнить организм кислородом. При этом в процессе дыхания задействуются мышцы спины, грудного отдела, живота, вследствие чего нормализуется работа парасимпатической нервной системы, что способствует расслаблению организма. Сядьте поудобней, закройте глаза, медленно и глубоко вдохните, глубина вдоха должна с каждым разом увеличиваться.
- Мышечная прогрессивная релаксация – проводится в положении лежа. Сначала напрягаем, насколько это возможно мышцы ног (время напряжения до десяти секунд), расслабьтесь. После напрягаем следующую группу мышц, доходя постепенно до макушки головы.
Бессонница – это не приговор, если отнестись к ее лечению с профессиональной стороны и с позитивным настроем!
Мы постоянно выявляем плагиат на наши материалы без указания кликабельной follow ссылки на них. В таком случае без предупреждения мы обращаемся в DMCA Google, что приводит к пессимизации плагиатора. Наоборот, мы приветствуем популяризацию наших материалов, но с обязательной активной follow ссылкой на эту страницу psyhosoma.com/dissomniya-narushenie-sna-kak-spravitsya/.
Почему мальчики не болеют
Учитывая, что мутирующий ген несет в себе Х-хромосома, то девочки в плане заболевания находятся в более «выигрышной» позиции. У них присутствует две Х-хромосомы. Поэтому если одна из них «бракованная», то вторая функционирует нормально. Это дает девочке хоть малый шанс на нормальное существование.
У мальчика Х-хромосома одна. Если она имеет мутационный ген, значит, выпадает из работы полностью, и ее нечем заменить. Такие малыши мужского пола, как правило, погибают еще внутриутробно, так и не родившись. Поэтому синдром Ретта у мальчиков встречается крайне редко.
Но, несмотря на такую особенность заболевания, очень редко, но все-таки мальчики с подобным синдромом выживают. Это может быть связано с тем, что не все гены в Х-хромосоме подвергаются мутации. Из-за этого заболевание развивается не столь остро.
Другая причина – наличие у мальчика синдрома Клайнфельтера. При этом наблюдается полисомия половых хромосом, то есть их набор составляет ХХУ. И, если одна Х-хромосома имеет патологический ген, то вторая может регулировать синтез белка и дарить мальчику возможность жизни. Получается такая же картина, как и у девочки.