Больные, перенесшие инсульт, невольно задумываются, насколько серьёзна их травма и зависит ли это от стороны поражения.
Различают следующие типы инсультных изменений:
- Геморрагические (кровоизлияние).
- Ишемические (изменения вследствие закупорки кровеносного русла тромбом).
- Смешанные (сочетание тромбоза и разрыва сосуда).
Главным повреждающим фактором при любом типе является непосредственное нарушение кровоснабжения. Оно возникает вследствие повреждения сосуда, который питает определённую часть головного мозга. В зависимости от того, за какие функции она отвечает, будут развиваться те или иные нарушения.
Общемозговые симптомы проявляются вне зависимости от локализации повреждённого участка.
К ним относятся:
- выраженная головная боль;
- нарушение сознания, от преходящего вплоть до коматозного;
- нарушение ориентации во времени и пространстве;
- судорожный синдром, двигательное возбуждение.
Отличия очаговой симптоматики
Инсульт правой стороны головного мозга вызывает параличи или парезы в левой части тела, что обусловлено перекрестом проводящих нервных путей в мозге. Иными словами, полушария контролируют двигательную работу мышц с противоположной стороны. В свою очередь левосторонний инсульт вызывает нарушения в правой части тела.
Помимо контроля произвольных движений в полушариях распределены различные центры, которые отвечают за разные функции. Поэтому определение стороны повреждения не является трудной задачей для специалистов.
Поскольку в левом полушарии расположены центр реи и письма, левосторонний инсульт сопровождается нарушением речевой деятельности. Человек утрачивает способность как к чтению, так и к написанию текста (языковой дефицит).
Инсульт правой стороны приводит к нарушению восприятия себя, окружающего пространства. Возникает дефицит памяти на установленные действия.
Немаловажным является повреждение срединных структур – ствола, мозжечка.
Полезная информация
Инсульт — это достаточно часто встречающееся заболевание, особенно среди людей пожилого возраста. Инсульт ежегодно случается, по данным статистики, у 20-30 из каждых 10 000 человек. Среди причин смертности инсульт занимает третье место после таких заболеваний, как болезни сердца и злокачественные опухоли.
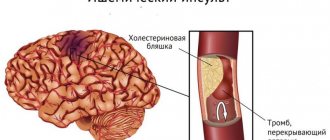
Инсульт — это острое нарушение мозгового кровообращения, происходящее вследствие закупорки или разрыва мозгового сосуда и приводящее к повреждению клеток головного мозга. Существуют две основных формы инсульта:
геморрагический инсульт, причиной которого является разрыв сосуда с кровоизлиянием в ткань мозга.
ишемический инсульт, причиной которого служит острая закупорка мозговой артерии тромбом или эмболом, вследствие чего тот участок мозга, который кровоснабжался данной артерией, перестает получать кислород и гибнет.
Как при ишемическом, так и при геморрагическом инсульте страдают (закупориваются либо разрываются) в первую очередь те сосуды в которых имеются атеросклеротические бляшки либо стенка которых уже повреждена в результате неоднократных подъемов артериального давления.
Повреждение или гибель участков мозговой ткани при остром нарушении мозгового кровообращения приводит к развитию симптомов, характер которых зависит от расположения и величины очага. Головной мозг состоит из двух полушарий — левого и правого. При этом левое полушарие управляет работой правой половины тела, а правое — левой половины тела. Поэтому инсульт, произошедший в правом полушарии, приводит к расстройствам в левой половине тела и наоборот. К числу наиболее частых нарушений, возникающих в результате инсульта, относятся паралич мышц руки и ноги на стороне, противоположной локализации очага поражения, понижение кожной чувствительности там же, расстройства речи (нарушение способности произносить слова и фразы или понимать чужую речь) . Возможно изменение зрения, головокружение, нарушение глотания и проч.
Факторы риска развития инсульта:
1. Артериальная гипертония. Риск развития инсульта у больных с АД более 160/95 мм. рт. ст. возрастает приблизительно в четыре раза по сравнению с лицами, имеющими нормальное давление, а при АД более 200/115 мм рт. ст. — в 10 раз.
2. Заболевания сердца. Наиболее значимым фактором риска ишемического инсульта является фибрилляция предсердий (мерцательная аритмия), а так же наличие ИБС, сердечной недостаточности.
3. Сахарный диабет. Больные с этим заболеванием чаще имеют нарушения липидного обмена, артериальную гипертонию и различные проявления атеросклероза.
4. ТИА или малый инсульт (с полным восстановлением нарушенных функций уже в первые три недели заболевания ). Риск развития ишемического инсульта составляет у больных с ТИА около 4-5 % в год.
5. Курение. Увеличивает риск развития инсульта вдвое. Ускоряет развитие развитие атеросклероза сонных и коронарных артерий. Прекращение курения приводит через 2-4 года к снижению риска инсульта.
6. Возраст. Например, в 80 лет риск ишемического инсульта в 30 раз больше, чем в 50 лет.
7. Оральные контрацептивы. Препараты с содержанием эстрогенов более 50 мг достоверно повышают риск развития инсульта особенно в сочетании с курением и повышением АД.
Профилактика инсульта
Профилактика инсульта сводится к борьбе с факторами риска.
1. Прежде всего следует выполнять все рекомендации врача по приему лекарственных препаратов, если вы страдайте гипертонической болезнью, сахарным диабетом, вас беспокоят боли в сердце, сердцебиения, одышка.
2. Отказ от употребление спиртных напитков и курения.
3. Физические упражнения. Малоподвижный образ жизни весьма характерен для лиц среднего и пожилого возраста. Низкая двигательная активность способствует прогрессирующему ухудшению состояния сердечно-сосудистой системы, а также приводит к ожирению. Оптимальной формой двигательной активности являются прогулки пешком, желательно два-три раза в день, ненагрузочные спортивные игры (настольный тенис, бильярд и т. д.), плавание в бассейне.
4. Соблюдение диеты.
Хлеб пшеничный из муки второго сорта, хлеб зерновой, отрубный, ржаной;
Супы вегетарианские овощные, крупянные, щи, свекольник;
Нежирные сорта говядины, телятины, свинины, курица в отварном или запеченные;
Все сорта рыбы;
Молочные продукты с пониженным содержанием жира;
яйца ( до 3 яиц в неделю);
крупы, овощи, фрукты.
При повышенном артериальном давлении необходимо ограничить употребление соли до 3-5г в сут., пищу не досаливать, желательно совсем отказаться от соленых продуктов (различные консервы, колбасы). Ограничение употребления животных жиров (сало, жирные сорта мяса, колбаса, ветчина, сливочное масло, сметана) необходимо для снижения уровня холестерина в крови, что в свою очередь замедляет развитие атеросклероза сосудов. Животные жиры заменяются растительными (подсолнечное, кукурузное, оливковое масло вместо сливочного) 1/3-1/2 от общего количества жиров, а так же чаще есть рыбу(до 3 раз в неделю). Не рекомендуется злоупотреблять теми продуктами, которые содержат большое количество холестерина (печень, яйца), за неделю желательно употреблять в пищу не более трех яиц. Кофе также повышает уровень холестерина, поэтому лучше предпочесть чай.
5. Пациентам с повышенным весом тела советуют похудеть, в первую очередь за счет за счет устранения из своего рациона избытка легкоусвояемых углеводов (сахар, белый хлеб, кондитерские изделия). В этом случае следует употреблять хлеб зерновой, отрубной, обдирной, ржанной, богатый пищевыми волокнами. Принимать пищу рекомендуется часто, но небольшими порциями (4-5 раз в день).
В чем состоит опасность
Опасность инсульта кроется не в стороне поражения, а в обширности очага, вовлечённого в процесс ишемии или кровоизлияния. Большое значение имеет скорость оказания первой медицинской помощи: чем раньше она будет оказана, тем лучше прогнозы пациента на восполнение утраченных функций и выздоровление. Наилучшие результаты даёт своевременная и комплексная организация восстановительных процедур, которые разрабатываются в каждом отдельном случае и дополняют друг друга.
Центр прогрессивной медицины «Доктор Позвонков» имеет в арсенале все необходимые методики для разнонаправленного восстановления утраченных двигательных, чувствительных, речевых и мнестических возможностей человека. Всем больным, перенесшим инсульт, требуется полноценная реабилитация независимо от локализации поражения. Согласованные взаимодействия с врачами значительно снижают процент инвалидности среди пострадавших.
Методы
В рандомизированное исследование, проводимое в 9 странах, были включены 11 093 пациентов с острым инсультом (85% случаев имели ишемическую природу). Пациенты были разделены на 2 группы — нахождение в полностью лежачем положении или сидячем положении с подъемом головы не менее, чем на 30 градусов. Такое положение тела устанавливалось сразу после госпитализации и поддерживалось на протяжении 24 часов.
Первичной конечной точкой была выбрана степень инвалидизации на 90 день, определяемой по модифицированное шкале Rankin (сумма баллов от 0 до 6 баллов, где более высокий балл отражает более выраженную степень инвалидизации, 6 баллов соответствует смерти).
Функции левого полушария
Левое полушарие мозга отвечает за логическое мышление и речевые способности.
Благодаря ему люди могут читать, писать, запоминать числа, буквы, имена и даты.
Это полушарие отвечает за анализ и логику.
Им воспринимаются все факты, распознаются числа и математические символы. Левое полушарие понимает только буквальный смысл сказанных слов. Также здесь осуществляется контроль за противоположной стороной тела — правой. То есть за поднятие правой руки отвечает левое полушарие, и наоборот.
Причины
- Критическое давление;
- Склонность к появлению тромбов;
- Сахарный диабет или полнота;
- Повышенный холестерин;
- ВСД;
- Постоянное курение или злоупотребление алкоголем;
- Аритмия;
- Частые стрессы и депрессии.
Эти факторы являются самыми основными причинами, по которым чаще всего происходит инсульт левостороннего мозга. Нужно лучше следить за своим здоровьем и течением болезней, которые могут привести к наиболее неблагоприятным последствиям. Необходимо постоянно контролировать состояние своего давления, меньше испытывать стресс и т.д.
Результаты
Средний период между появлением симптомов инсульта и инициацией положения тела составил 14 часов (от 5 до 35 часов).
- Пациенты из группы лежачего положения реже, чем пациенты из группы сидячего положения, поддерживали эту позицию на протяжении 24 часов (87% vs. 95%, P<0.001).
- Не было выявлено достоверных различий между группами в частоте инвалидизации на 90 день наблюдения (отношение шансов, 1.01; 95% CI, 0.92-1.10; P=0.84).
- Летальность на протяжении 90 дней составила 7,3% среди пациентов, у которых поддерживалось лежачее положение, и 7,4% в группе сидячего положения (P=0.83).
- Не было выявлено статистически значимых различий между группами по частоте серьезных нежелательных явлений, включая, пневмонию.
Восстановление и реабилитация
Эффективность восстановления пациента после инсульта левой стороны мозга в большей степени зависит от того, насколько быстро была оказана первая медицинская помощь. Восстановление после инсульта вполне возможно в любом возрасте, главное при этом — хороший уход и соблюдение всех указаний и рекомендаций врача.
После выписки из стационара больной находится под наблюдением врача-невролога. Все также необходимо принимать некоторые лекарственные средства для укрепления организма. Все эти препараты выписываются врачом в зависимости от состояния.
Лечебная физкультура
Физкультура и дыхательная гимнастика для восстановления также играют большую роль. После инсульта левого полушария мозга пациенты могут заниматься самостоятельно или же с помощью близких и родственников. Это также зависит от того, насколько организм окреп. Первое время желательно контролировать занятия больного и помогать ему с ними.
Восстановление речи
Моральная поддержка тут тоже очень значима.
Необходимо больше общаться с больным, задавать ему вопросы, чтобы тот мог отвечать.
Если речевые функции после лечения не были восстановлены, то нужно приглашать к больному логопеда, чтобы он занимался с ним, заново учил хорошо говорить и мыслить.
Гирудотерапия
Часто в профилактике повторного инсульта и восстановлении применяется гирудотерапия. Для этого лечебного метода необходимы медицинские пиявки, которые прокусывают кожу в специальных местах и вместе с ее слюной в кровь попадает большое количество активных веществ, среди которых гирудин (антикоагулянт). Он помогает рассасывать тромбы, улучшать кровоснабжение. Обычно пиявок ставят за ушными раковинами или в области копчика.
Лечебный массаж
Для восстановления двигательной активности правой части тела пациенту делается лечебный массаж. Необходимо проводить его сначала по 5 минут, затем увеличивать время до 30 минут. Массаж должен делать специально приглашенный массажист, который знает все необходимые нюансы и основы лечебного массажа после инсульта. Массаж способствует разжижению крови, снижению тонуса, профилактике пролежней.
Специальная диета
Далеко не последнее место отводится специальной диете со сниженным количеством холестерина, из-за которого происходит закупорка сосудов и появление бляшек, что впоследствии ведет к образованию тромбов.
Продукты питания, которые можно употреблять в пищу: цитрусовые, шпинат, горчица, ягоды, орехи, кукуруза, овощи, сухофрукты, томатная паста, фрукты, отруби пшеничные, морская рыба, морская капуста, свежевыжатые соки и т.д.
Продукты, которые необходимо исключить из рациона: копченые, соленые, консервированные, жирные и наваристые бульоны, колбасы и сосиски, молоко и все, что из него сделано, сладости и мучные изделия, полуфабрикаты, фаст-фуд, газировку, мороженое, крепкий чай и кофе, манку и т.д.
Врачи советуют есть продукты, содержащие в себе витамин Е. Также этот витамин можно пить в таблетках. Он снижает риск повторного инсульта.
Избавление от вредных привычек
Тяжело избавляться от вредных привычек, но для здоровья это сделать необходимо.
После инсульта больному запрещается принимать алкоголь и курить.
Не только родные и близкие должны контролировать это, но и самому пациенту необходимо осознавать значимость этого шага для собственного здоровья.