Оглавление
Снять напряжение Изменить метод контрацепции Проверить зрение Первичная или вторичная головная боль? Источники
Головная боль может быть вызвана стрессом, переутомлением, приемом оральных контрацептивов, перенапряжением глазных мышц при неверно подобранных очках или линзах, скачком артериального давления, дисфункцией височно-нижнечелюстного сустава, которая в свою очередь приводит к вторичному напряжению шейно-затылочных мышц, вызывающих напряжение апоневроза, и многими другими причинами.
Одним из частых триггеров головной боли может быть анемия, приводящая к хронизации болевого синдрома.
Случается, что обезболивающего под рукой нет или его невозможно использовать: боль вызвана побочным действием другого препарата, пациент принципиально избегает приема таблеток, лекарство нельзя принять из-за беременности или периода лактации. Как снять головную боль в этом случае?
Причины мигрени, о которых вы не догадываетесь
Причины мигрени, о которых вы не догадываетесь
Чтобы вылечить голову, начинайте с кишечника
Желудчно-кишечный тракт имеет для вашего организма такое же значение, как корни – для дерева: он точно так же питает все системы. Поэтому важно знать, о чём может сигнализировать нам кишечник.
Какая пища и какие вещества регулярно проходят через ваш кишечник? Как реагирует на них иммунная система?
Специфическая реакция иммунной системы на отдельные виды пищи может стать причиной мигрени. Тестирование на иммуноглобулины классов E и G, которые организм производит в ответ на антигены, содержащиеся в еде, могут помочь определить виды опосредованных иммуных реакций. Хотя результаты исследований разнятся, одно рандомизированное перекрёстное исследование страдающих от мигрени показало, что ограничения рациона, исключающие антитела иммуноглобулина класса G, являются эффективной стратегией борьбы с приступами мигрени.
Последнее исследование, опубликованное в журнале Headache (2013) оценило пользу диеты, исключающей антитела иммуноглобулина класса G, для пациентов с синдромом раздражённого кишечника. Исследователи заключили, что подобная корректировка рациона может снизить частоту приступов обоих недугов, а также положительно повлиять на качество жизни пациентов и их здоровье.
Могут ли остальные виды пищи стать инициирующими факторами симптомов мигрени?
Таким примером может послужить гистаминовая реакция. Естественное присутствие гистамина в пище, вместе с прочими представителями вазоактивных (или биогенных) аминов, объясняет, почему некоторые больные, страдающие мигренью, испытывают облегчение после приёма антигистаминных препаратов. В список продуктов, насыщенных гистамином, входят выдержанные сыры, красное вино, копчёные/вяленые рыба и мясо, шпинат, баклажаны и дрожжи.
К продуктам, вызывающим гистаминную реакцию, относятся шоколад, яичный белок, моллюски, клубника, томаты, рыба, свинина и цитрусы. Ещё один вазоактивный амин – это тирамин, который содержится в сброженных соусах (таких как соевый соус), копчёных/вяленых рыбе и мясе, квашеной капусте, некоторых сортах пива, выдержанных сырах и куриной печени. К тому же кофеин, пищевые добавки – глутамат натрия, сульфиты, нитриты – или подобные им вещества могут стать причиной приступа мигрени. Как определить, какие факторы, связанные с работой кишечника или нарушением обмена веществ, влияют на ваш организм?
Сравнительный анализ стула – идеальный способ определения способа лечения: он помогает оценить дисбаланс маркеров переваривания и всасывания пищи, воспалительный/иммунный статус и состояние кишечной микрофлоры. Кроме того, необходимо проверить активность Хеликобактер пилори (Helicobacter pylori —
бактерия, вызывающая язвенную болезнь желудка и двенадцатиперстной кишки). Активная Хелиобактер пилори напрямую связана со вспышками мигрени и частотой приступов. Излечение от Хелиобактер пилори значительно облегчает головные боли.
Питательные вещества, содержащиеся в здоровой еде и добавках, поглощаются организмом или выводятся?
Некоторые нутриенты, такие как витамин B2 и коэнзим Q10, зарекомендовали себя как отличные помощники при головных болях. Снижение уровня питательных веществ, особенно магния, также ассоциировано с мигренью. Общая оценка статуса питания поможет оценить, насколько вы нуждаетесь в магнии, витамине B2 и коэнзиме Q10, а также в антиоксидантах, прочих витаминах B-комплекса, жирорастворимых витаминах, аминокислотах, средствах, стимулирующих пищеварение, и жирных кислотах.
Гормональные факторы
Женщины подвержены мигрени в большей степени, чем мужчины. Месячные становятся причиной головной боли для 60% женщин, которые страдают от мигрени. Согласно данным Фонда исследования мигрени, только 5% женщин старше 60 продолжают испытывать головные боли. Проверка гормонального уровня до наступления менопаузы поможет установить причину мигрени. Анализ слюны – самый удобный способ узнать уровень эстрадиола, прогестерона и тестостерона в течение месячного цикла. Кстати, и к этому может быть причастен гистамин: было установлено, что он может стимулировать синтез эстрадиола. Дисбаланс адреналовых гормонов, причиной которого часто является стресс, снижает устойчивость к мигрени. С учётом этих данных диагностика, оценивающая адреналовые гормоны (такие как кортизол и ДГЭА), может установить истинную причину болезни. Наконец, уровень мелатонина – гормона, выделяемого шишковидной железой – может также помочь в борьбе с мигренью. В недавнем обзоре болеутоляющих свойств мелатонина было отмечено, что мелатонин эффективно применяется для устранения болевых симптомов таких заболеваний, как фибромиалгия, синдром раздражённого кишечника, мигрень и кластерная головная боль.
Подведём итоги.
Хотя есть множество причин, по которым люди могут страдать от мигрени, лучшим первым шагом в борьбе с головной болью станет выявление и устранение инициирующих факторов, а также оценка влияния кишечника на общее состояние организма. Общие рекомендации таковы:
· Питайтесь регулярно: приёмы пищи и перекусы в течение дня помогут стабилизировать ваш уровень сахара в крови.
· Пейте больше воды, чтобы избежать обезвоживания.
· Спите по 8 часов в день не от случая к случаю, а ежедневно.
· Разработайте план противодействия стрессу.
· Записывайте, когда и при каких обстоятельствах вы испытали приступ головной боли, чтобы затем выявить инициирующие факторы.
Кроме этих мер, рекомендуется пройти исследования, которые могут пролить свет на возможные причины болезни и помочь вашему лечащему врачу выбрать методику лечения. Комплексы исследований, которые могут быть полезны:
— анализ крови на антитела к пищевой панели, — оценка состояния питания, — сравнительный анализ стула, — анализ слюны на гормоны.
Снять напряжение
Головная боль напряжения — частая проблема для людей, чья работа связана с высокой концентрацией, ответственностью и стрессом. Распространенность этого типа боли в мире составляет от 46 до 78%. Статистически, именно головная боль напряжения приводит к большему количеству пропущенных рабочих дней, нежели мигрень.
Существует три категории головной боли напряжения: нечастые эпизодические, частые эпизодические и хронические. Обычно врачи советуют убирать головную боль с помощью анальгетиков, отпускаемых без рецепта. Однако при частых и хронических болях, лекарства скоро перестают помогать.
Лечить боль в голове помогает массаж. Ученые провели эксперимент: в течение 4 недель они провели четыре лечебных сеанса для участников двух групп. Для первой группы терапия включала в себя массаж и манипуляции с шейным отделом позвоночника, для второй — только массаж. Через 8 недель после эксперимента, значительное улучшение показателей продемонстрировали участники обеих групп.
Курс расслабляющего массажа, мягкие мануальные практики, остеопатические приемы могут стать эффективным методом снижения частоты и интенсивности головной боли. Но если такой возможности нет, то и самостоятельный массаж головы поможет снять спазм, который вызывает проблему.
Ситуативно может помочь и шейная гимнастика: наклоны и повороты шеи улучшат кровообращение и снизят интенсивность боли.
А вот с круговыми движениями стоит быть аккуратнее, они могут спровоцировать позвоночный зажим.
В случае, если боль вызвана легким стрессом или переутомлением, можно использовать дыхательные практики, медитацию и другие методы, которые снижают возбуждение.
Лечение мигрени
Первая помощь при мигрени в домашних условиях
подразумевает прием обезболивающих препаратов, которые помогут купировать приступ мигрени и улучшить самочувствие пациента. Однако в дальнейшем проводится профилактическое лечение, действие которого позволяет снизить частоту приступов, их продолжительность и интенсивность, повысить качество жизни пациента.
Скорая помощь при мигрени
включает прием следующих лекарственных средств:
- нестероидные противовоспалительные средства (ибупрофен, диклофенак, индометацин, кетопрофен);
- триптаны оказывают сосудосуживающее действие, устраняют;
- парацетамол;
- солпадеин (сильный обезболивающий препарат имеет в составе кодеин);
- противорвотные лекарства.
При постоянно возникающих приступах мигрени (4-6 и больше атак в течение месяца), сопровождающихся длительной аурой, признаками мышечной слабости и онемения либо при отсутствии эффекта после приема анальгетических средств назначаются следующие лекарства (при отсутствии противопоказаний):
- бета-адреноблокаторы– устраняют спазм пиальных сосудов (располагаются в головном мозге);
- антагонисты кальция (блокаторы медленных кальциевых каналов);
- противоэпилептические препараты;
- антидепрессанты.
Особое значение имеет коррекция образа жизни, исключение негативных факторов, предупреждение развития приступов мигрени. Медикаментозное лечение назначает врач в зависимости от вида мигрени, наличия ауры и других особенностей.
Корректируют режим питания – из рациона исключают мясо, дрожжи, маринады, сахар, шоколад, сладости, спиртное. Ежедневный рацион следует разнообразить свежими фруктами и овощами, творогом и кисломолочной продукцией. Питание должно быть сбалансировано, пятиразовое и небольшими порциями.
Для предупреждения мигренозных приступов исключают чрезмерные физические нагрузки, стресс и переутомление, недостаток сна или его переизбыток (здоровый ночной сон длится 8 часов). При выходе на улицу рекомендуется носить солнцезащитные очки. Медикаментозное лечение, коррекция образа жизни, исключение триггерных факторов позволяет значительно улучшить состояние пациента.
Записаться на прием к специалистам с большим клиническим опытом можно по тел. (343) 355-56-57
Изменить метод контрацепции
В некоторых случаях, если болит голова, то лечить ее нужно не назначением препаратов, а напротив, прекращением приема. Так, например, пациенткам, страдающим от мигрени с аурой, лучше отказаться от приема комбинированных оральных контрацептивов из за высокого риска ишемического инсульта в связи с их свойством провоцировать тромбогенез.
Для женщин, страдающих сильными головными болями и мигренью без ауры, риски ниже, но и для них провоцирующими факторами могут стать экзогенные гормоны и отмена эстрогена.
Поэтому, если вы заметили, что после старта приема оральной контрацепции головные боли стали чаще и интенсивнее, это повод задуматься о смене способа предотвращения беременности.
Профилактика заболевания
В целях профилактики необходимо внести коррективы в образ жизни больного. Необходимо отказаться от алкоголя (особенно от употребления красного вина, пива и шампанского) и курения, заняться спортом, наладить режим питания, беречься от стресса и переутомления, ежедневно гулять.
Наряду с мерами по облегчению острых приступов существует ряд действий для предотвращения их появления. В их числе употребление травяных отваров; наложение охлаждающих и согревающих компрессов, использование эфирных масел; массаж; лечебные ванны.
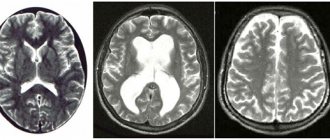
Первичная или вторичная головная боль?
Головные боли подразделяются на первичные и вторичные. Первичные головные боли не имеют структурной и метаболической причины. Именно неинтенсивные боли этого типа можно снять с помощью расслабления, массажа, прогулки на свежем воздухе и так далее. Сюда же относятся головная боль напряжения, мигрень, кластерная головная боль и головная боль с отскоком от анальгетика.
Вторичные головные боли вызваны такими состояниями, как повышенное внутричерепное давление, псевдоопухоль головного мозга, субдуральные или внутримозговые гематомы, гипертония, менингит, височный артериит, болезнь Лайма и опухоли головного мозга.
Точный диагноз и выявление причин головной боли во многом определяют успешность ее лечения.
Поэтому, если вы испытываете частые, интенсивные или хронические головные боли, необходимо обследование у специалистов. Начать в таком случае лучше с визита к неврологу и офтальмологу.
Как лечить мигрень дома народными способами
Мигрень — это распространенное состояние, при котором нарушается кровоток в одной части мозга. Возникает спазм сосудов, который практически обездвиживает человека. Эти боли возникают как сами по себе, так и сопровождают другие болезненные состояния: аллергические реакции, отравления, сбои в работе гормональной системы.
Чтобы узнать, как лечить эту хворь или хотя бы облегчить страдания, обратимся к проверенным средствам народной медицины. Такое лечение предполагает комплексный подход, в который входит:
Источники:
- Scripter C. Headache: Tension-Type Headache. FP Essent. 2018 Oct;473:17-20. PMID: 30346680.
- Espí-López GV, Zurriaga-Llorens R, Monzani L, Falla D. The effect of manipulation plus massage therapy versus massage therapy alone in people with tension-type headache. A randomized controlled clinical trial. Eur J Phys Rehabil Med. 2021 Oct;52(5):606-617. Epub 2021 Mar 18. PMID: 26989818.
- Marks DR, Rapoport AM. Practical evaluation and diagnosis of headache. Semin Neurol. 1997;17(4):307-12. doi: 10.1055/s-2008-1040943. PMID: 9474710.
- MacGregor EA. Contraception and headache. Headache. 2013 Feb;53(2):247-76. doi: 10.1111/head.12035. PMID: 23432442.
- Allais G, Gabellari IC, De Lorenzo C, Mana O, Benedetto C. Oral contraceptives in migraine. Expert Rev Neurother. 2009 Mar;9(3):381-93. doi: 10.1586/14737175.9.3.381. PMID: 19271947.
- Friedman DI. Headache and the eye. Curr Pain Headache Rep. 2008 Aug;12(4):296-304. doi: 10.1007/s11916-008-0050-1. PMID: 18625108.
Опубликовано на портале health.mail.ru
Причины мигрени
Головная боль при мигрени вызывается изменением просвета сосудов кожи и мышц головы. Сосуды сначала сжимаются, а потом резко расширяются. Явления ауры связывают с аналогичным двухфазным изменением просвета сонной артерии, питающей головной мозг. Современные исследования отмечают, что приступы мигрени протекают на фоне повышенной активности мозговой и вегетативной систем. После приступа состояние этих систем нормализуется. Мигрень характерна для людей, занимающихся умственным трудом. Среди людей, чья деятельность связана с постоянной физической нагрузкой, мигрень практически не встречается.
Между тем, механизм мигрени до конца еще не изучен. Факторами, повышающими риск возникновения приступов
, являются:
- наследственность;
- низкая стрессоустойчивость, психическая неуравновешенность, склонность к депрессиям;
- хроническая усталость;
- курение;
- сахарный диабет;
- у женщин – менструация, беременность, менопауза;
- прием гормональных препаратов.
Отдельно выделяют факторы, являющиеся «спусковым механизмом» приступа:
- психоэмоциональное перенапряжение (стресс, сильное эмоциональное возбуждение);
- сильные физические нагрузки;
- перемена погоды (колебания атмосферного давления);
- недостаток сна или, наоборот, сон сверх меры;
- алкоголь (выделяют красное вино);
- некоторые виды продуктов (выделяют шоколад, твердые сыры, копчености, кофе, рыбу).
Лекарства при мигрени и других головных болях
От головной боли (при мигрени и не связанной с мигренью) врач может назначить какие-либо препараты из группы НПВС – нестероидных противовоспалительных средств. Все лекарства этой группы снимают головные боли, купируя воспаление сосудистой стенки. При этом некоторые НПВС содержат не только компонент-анальгетик (обезболивающее вещество), но и дополнительные вещества – например успокаивающие средства или спазмолитики (снимающие спазмы).
По наличию или отсутствию этих дополнительных веществ эти препараты делятся на:
- однокомпонентные
- многокомпонентные (комбинированные).
К однокомпонентным относятся лекарства, содержащие только само НПВС, например:
- ацетилсалициловую кислоту – Аспирин, Упсарин и т. д. Для облегчения приступа обычно назначается однократный прием 500 мг и более.
ВАЖНО! Шипучие таблетки быстрее усваиваются, поэтому при мигрени лучше принимать их, особенно если приступ сопровождается тошнотой.
ВАЖНО! Препараты для профилактики инсультов и инфарктов, содержащие ацетилсалициловую кислоту (Тромбо АСС, Кардиомагнил, Аспирин кардио и др.) не подходят для наших целей, поскольку дозировка действующего вещества в них очень низкая.
- ацетаминофен (парацетамол) – Парацетамол, Эффералган, Панадол и др. Надо сказать, что именно в целях борьбы с мигренью парацетамол сам по себе не очень действенен, поэтому лучше обратить внимание на комбинированные препараты с его содержанием;
- ибупрофен – Ибупрофен, Нурофен, Бруфен и др. – как и в случае с ацетилсалициловой кислотой, врач может назначить для облегчения головной боли при мигрени 500 мг и более ибупрофена на один прием;
- метамизол натрия – Баралгин, Анальгин. ВАЖНО! Постоянно принимать препараты метамизола натрия нежелательно, поскольку это вещество способно менять состав крови, а также негативно воздействует на печень и почки;
- напроксен – Налгезин, Напроксен. Популярное средство среди людей, страдающих мигренью – препараты напроксена существуют как однокомпонентные, так и комбинированные, а средняя дозировка при приступах обычно составляет 500–750 мг;
- диклофенак – Диклофенак, Вольтарен и др.
- кеторолак (Кетанов) и лорноксикам (Ксефокам) – очень мощные анальгетики. Их, как и некоторые из вышеперечисленных препаратов (например, Баралгин), врач может назначить при мигрени не только в таблетированной форме, но и в виде инъекций.
Кроме того, если при мигренозной атаке пациент испытывает сильную тошноту, обезболивающий препарат из группы НПВС может быть назначен и в виде суппозиториев, применяемых ректально – например Цефекон Д с парацетамолом, Индометацин с индометацином, Вольтарен с диклофенаком и др.).
* * *
Среди многокомпонентных (комбинированных) обезболивающих препаратов, нередко применяемых для купирования приступов мигрени и головных болей другого происхождения, можно назвать:
- Аскофен, Цитрамон – препараты с примерно одинаковым содержанием ацетилсалициловой кислоты, парацетамола и кофеина. ВАЖНО! Для купирования приступов мигрени врач назначает эти лекарства лишь тем пациентам, у которых нет склонности к спазмам сосудов и повышению артериального давления (это связано с содержанием кофеина в обоих препаратах).
- Пенталгин – однако использовать его при мигрени можно лишь по согласованию с врачом. Дело в том, что разные виды этого лекарства имеют разный состав и если, например, Пенталгин ICN может облегчить приступ, то «обычный» Пенталгин никакой пользы при мигрени не принесет. Кстати, состав, аналогичный Пенталгину ICN, имеют препараты Седал-М и Седалгин Нео.
- Темпалгин, содержащий в своем составе метамизол натрия (о котором мы уже говорили выше и рекомендовали не принимать его регулярно из-за опасных побочных эффектов).
- Спазмалгон – в нем, как и в Темпалгине, тоже содержится метамизол натрия, поэтому меры предосторожности должны быть идентичными.
- Андипал – помимо метамизола натрия содержит фенобарбитал – вещество, достаточно быстро вызывающее привыкание.
Триптаны от мигрени
Кроме перечисленных обезболивающих «широкого спектра действия» на фармацевтическом рынке представлены и специальные анальгетики конкретно против мигрени.
Известно, что немало людей, страдающих мигренью, даже с помощью квалифицированного специалиста не могут подобрать для себя действительно действующее обезболивающее из группы НПВС. Но в конце 80-х годов прошлого века в Германии было разработано первое специальное лекарство против мигрени – Суматриптан. Под его воздействием сужаются сосуды, расширенные во время мигренозной атаки, а потому именно суматриптан до сих пор выступает в роли «золотого стандарта» в терапии мигрени. Относится он к семейству триптанов, которое в дальнейшем было пополнено еще несколькими подобными веществами, каждое из которых способно существенно облегчать жизнь людям, страдающим мигренью.
Препараты, содержащие суматриптан – Имигран, Сумамигрен, Амигрен, Антимигрен и др. Препараты, содержащие другие триптаны – Ризамигрен (действующее вещество – ризатриптан), Золмигрен (золмитриптан), Релпакс (элетриптан) и др. На сайте Liki24.com имеется целый раздел, в котором представлены препараты от мигрени из лицензированных аптек Украины.
ВАЖНО! Ни один из этих препаратов ни в коем случае нельзя принимать по собственной инициативе, без согласования с врачом. Дело в том, что все они имеют ряд серьезных противопоказаний к приему (в первую очередь это артериальная гипертензия, ишемия, варикоз, тромбофлебит и др.), а также немало возможных негативных побочных эффектов.
Перед началом использования триптанов необходимо пройти медицинское обследование с электрокардиограммой и сдачей некоторых анализов.
Момент приема триптанов тоже необходимо согласовать с врачом. Эти препараты нельзя принимать во время ауры, для «опережения» боли – в данном случае эффект будет обратным: аура продлится, а головная боль во время приступа будет более интенсивной.
Производные эрготамина от мигрени
Еще один класс противомигренозных препаратов – производные эрготамина (Номигрен, Кофетамин и др.). Это более «старые» лекарства, во многих странах врачи не назначают их для постоянного приема, а используют лишь для экстренных случаев – например, если пациент мучается от приступа уже несколько дней, а обычные анальгетики не помогают (мигренозный статус).
ВАЖНО! Нельзя совмещать прием триптанов и производных эрготамина – их необходимо «разносить» по времени минимум на 24 часа.
ВАЖНО! Производные эрготамина имеют множество противопоказаний к приему, включая беременность и лактацию, ишемию, артериальную гипертензию, глаукому, сосудистые болезни и др.
Как понять, что выбранный анальгетик эффективен?
Правильно подобранное лекарство от мигрени должно соответствовать таким условиям:
- полностью снимать головную боль не позже, чем через 4 часа с момента приема;
- снимать тошноту и светобоязнь за первые 2 часа после приема (за этот же период головная боль должна перестать «пульсировать» и постепенно утихнуть);
- эффективно купировать каждый или практически каждый приступ;
- приступ не должен повторяться на следующий день;
- во время приступа достаточно однократного приема препарата (нет необходимости принимать дополнительно его или какое-то дополнительное лекарство).
Если же анальгетик не отвечает этим требованиям, необходимо проконсультироваться с врачом по поводу подбора другого, более эффективного для вас препарата.
Лекарства от тошноты во время приступа мигрени
Тошнота и/или рвота при мигренозной атаке – это не просто неприятно, но и вредно, поскольку не дает нормально усвоиться принятым анальгетикам. Поэтому при подступающей тошноте целесообразно принять противорвотный препарат – Ондансетрон, Церукал или др. Их можно принимать даже одновременно с обезболивающим средством, если в инструкции к этим препаратам не указано иное (см. раздел «Взаимодействие с другими препаратами»).
ВАЖНО! В начале приступа, еще до наступления тошноты и головной боли, функция желудка уже нарушается – в нем происходит задержка содержимого. Чтобы эта же участь не постигла и принятый анальгетик, который будет оставаться в желудке в непереваренном виде, разъедая слизистую и приводя к еще большей тошноте, по назначению врача можно принять какой-либо стимулятор перистальтики (Мотилиум, Моторикс, Домрид или др.).