Причины
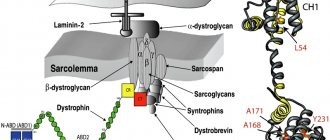
Заболевание наследственное, сцепленное с X-хромосомой, поэтому болеют практически всегда мальчики. Девочки являются носителем патологического гена (мальчики редко доживают до половозрелого возраста, к тому же, как правило, стерильны). В хромосоме происходит изменение структуры гена, отвечающего за синтез белка дистрофина.
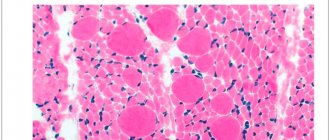
Хоть содержание дистрофина в скелетной мускулатуре предельно мало (тысячные доли процента), без него быстро развивается некроз мышечной ткани, развивается прогрессирующая дистрофия мышц. Если ген повреждается на участке, полностью разрушающем синтез белка-дистрофина, развивается дистрофия Дюшенна. При вовлечении в процесс малозначимых отделов белка, заболевание принимает форму дистрофии Беккера.
Формы мышечной дистрофии у взрослых
Все образные формы рассматриваемого заболевания у взрослых отличаются:
- типами наследования;
- быстротой и характером его течения;
- наличием или отсутствием сухожильных ретракций и псевдогипертрофий;
- сроками начала процесса;
- своеобразием топографии мышечных страданий;
- другими признаками прогрессирующей мышечной дистрофии.
Вопросы классификации миопатии (хронические и прогрессирующие наследственные заболевания мышц) разрабатываются в разных направлениях. Мышечную дистрофию у взрослых классифицируют по типу наследования:
- Аутосомно-доминантные.
- Аутосомно-рецессивные.
- Доминантные и рецессивные.
- Сцепленные с Х-хромосомой.
Симптомы
Начало развития симптомов начинается в раннем детском возрасте, чаще от 1 до 3 лет. Изначально отмечается отставание в моторном развитии, ребенок поздно начинает ходить, часто спотыкается при ходьбе, быстро устает. Позже развивается постоянная патологическая утомляемость мышц. Ребенок практически не может взбираться по лестнице. Походка начинает напоминать «утиную».
Характерным симптомом является симптом «лесенки»: попытка встать из положения сидя происходит с использованием рук, постепенно, медленно, в несколько этапов.
Постепенно начинает отмечаться атрофия мышц, вначале проксимальных отделов нижних, потом верхних конечностей. Позже атрофируются мышцы тазового пояса, бедер, спины, плечевого пояса. Почти всегда развивается «осиная» талия, искривление позвоночника, выпирание лопаток (крыловидные лопатки).
Практически всегда имеет место характерный симптом прогрессирующей мышечной дистрофии Дюшенна – псевдогипертрофия мышц голеней. Мышцы, хоть и увеличены в объеме, они не имеют достаточной силы, очень болезненны на ощупь.
Можно выделить три стадии заболевания: — I стадия – слабость проявляется лишь при значимой физической нагрузке (обычно первый год течения болезни). — II стадия – затруднен подъем по лестнице, быстро развивается слабость при ходьбе. — III стадия – представляет собой параличи, контрактуры мышц с невозможностью cсамостоятельного передвижения.
По видам течения подразделяется на: Быстрое прогрессирование. Способность к передвижению утрачивается быстро, в течение первых 4-5 лет с начала заболевания. Средний темп прогрессирования: передвигаться пациент не может спустя 10 лет. Медленное прогрессирование: выраженных двигательных нарушений через 10 лет от начала болезни нет. Обычно такой вариант характерен для других типов мышечных дистрофий, нежели дистрофии Дюшенна.
Врождённые мышечные дистрофии и структурные миопатии
Врождённые (конгенитальные) миопатии — группа генетически обусловленных миопатий, характеризующихся ранним началом (обычно с рождения до 1 года), характерным симптомокомплексом (синдромом «вялого ребёнка» ) и непрогрессирующим или медленно прогрессирующим течением. Среди конгенитальных миопатий выделяют конгенитальные мышечные дистрофии и конгенитальные миопатии (структурные миопатии).
КЛИНИЧЕСКАЯ КАРТИНА
Большинство конгенитальных миопатий и дистрофий проявляется синдромом «вялого ребёнка». Клинические проявления синдрома «вялого ребёнка» сводятся к выраженной мышечной гипотонии, слабому сопротивлению мышц при пассивных движениях, недержанию головы, задержке моторного развития, гипермобильности суставов. Синдром «вялого ребёнка» также наблюдают при спинальных мышечных атрофиях и других врождённых заболеваниях ЦНС, болезнях обмена (гликогенозы, аминоацидурии) и др. Приблизительно 80% случаев синдрома «вялого ребёнка» обусловлены первичным поражением ЦНС. Основной метод диагностики врождённых миопатий — морфологическое исследование мышц; ЭМГ лишь подтверждает первично-мышечный характер поражения на начальном этапе дифференциальной диагностики. Наряду с синдромом «вялого ребёнка» отмечаютслабость лицевой мускулатуры, мышц туловища и дыхательной мускулатуры. У большинства развиваются Koнтpaктypы тазобедренных, коленных и локтевых суставов, мышц-разгибателей шеи, сколиоз, позже может присоединиться наружная офтальмоплегия. Несмотря на задержку моторного развития, большинство детей способны самостоятельно сидеть, некоторые могут самостоятельно ходить (при частичном дефиците мерозина). При ЭМГ выявляют первично-мышечный тип изменений, при этом спонтанная активность мышечных волокон либо отсутствует, либо незначительна.
СИМПТОМЫ
Для конгенитальной мышечной дистрофии Фукуямы типичны выраженная мышечная слабость (дети либо вообще не способны самостоятельно ходить, либо начинают ходить только в возрасте 2-8 лет), симптоматическая эпилепсия (у 50%), умственная отсталость, офтальмологическая патология (микрофтальмия, гипоплазия сетчатки, катаракта, близорукость, косоглазие) . Характерны множественные и разнообразные изменения на МРТ (дисплазия, агирия, расширение желудочков, кисты). Для конгенитальной мышечной дистрофии Ульриха, помимо синдрома “вялого ребёнка”, характерны кифоз, гипермобильность дистальных суставов, дисплазия тазобедренных суставов, гиперкератоз. Способность к самостоятельной ходьбе зависит от тяжести течения, однако к 2- 10 годам, как правило, утрачивается из-за выраженных контрактур. Синдром Уолкера-Варбурга — одно из самых тяжёлых конгенитальных нервномышечных заболеваний (средняя продолжительность жизни — 9 мес). Наблюдают многочисленные врождённые аномалии: менингоцеле, агирию, агенезию мозолистого тела, гипоплазию пирамидного тракта, расширение желудочков, микроцефалию, микрофтальмию, гипоплазию зрительных нервов, катаракту, глаукому и другие изменения, приводящие к слепоте, синдром «вялого ребёнка» и бульбарные нарушения.
ЛЕЧЕНИЕ
Лечение должно производиться исключительно врачом-неврологом. Самолечение недопустимо. Специфической терапии не существует, цель лечения — коррекция ортопедических нарушений (дисплазия тазобедренных суставов, сколиоз), профилактика контрактур, поддержание мышечной силы, терапия кардиомиопатии и симптоматической эпилепсии.
Диагностика
Клиническая картина очень яркая. Часто заболевание ставится после выяснения генетического анамнеза (наличие случаев в семье), неврологического осмотра. В неврологическом статусе отмечается пропадание коленных рефлексов, чуть позже исчезают рефлексы с бицепса, трицепса. Ахилловы рефлексы долгое время сохранны.
Внешне может выявиться деформация суставов стопы, имеются признаки кардиомиопатии: нарушение пульса, глухость сердечных тонов, расширение полостей сердца по ЭхоКГ, изменения на электрокардиограмме.
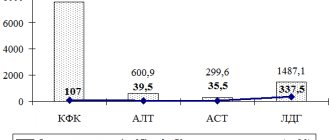
Важным фактором является повышение биохимических показателей креатинфосфокиназы (фермент-показатель распада мышц). Активность данного фермента увеличивается в десятки раз. Имеется прямая корреляция между степенью увеличения активности фермента и выраженностью проявлений дистрофии Дюшенна. [!] В сложных диагностических ситуациях проводят цитологическое исследование.
Причины детской дистрофии
Медицина называет разные причины дистрофии у детей, самыми распространёнными из которых считаются:
- врождённые генетические нарушения обмена веществ;
- хромосомные и соматические заболевания;
- стрессы;
- внешние неблагоприятные условия и факторы: несбалансированное питание (переедание или длительное голодание), недостаточное внимание, негативное эмоциональное воздействие на ребёнка, нарушения режима дня, пренебрежение гигиеническими процедурами (смена пеленок, купание, прогулки на свежем воздухе), гиподинамия;
- нерациональное питание;
- проблемы с пищеварением;
- слабый иммунитет;
- инфекционные болезни;
- неблагополучное протекание беременности: полная занятость женщины во время декретного отпуска, вредные условия работы, стрессовые ситуации, алкоголизм, курение, сильный токсикоз.
Ошибочно мнение, что одной из причин детской дистрофии является недоношенность ребёнка, преждевременные роды. А вот слишком молодой или пожилой возраст матери может стать причиной врождённого заболевания.
Лечение и прогноз жизни
Лечение симптоматическое. Используются гормональные препараты для остановки разрушения мышечного волокна, фосфолипиды в качестве защиты клеток мышц от разрушения, элементы лечебной гимнастики. Внедряются в практику различные ортопедические приспособления для облегчения передвижения. Массаж строго противопоказан в большинстве случаев, так как может приводить к ускорению распада мышц. Лечение наследственных заболеваний – дело будущего.
Прогноз жизни для пациентов неблагоприятный. Течение заболевание прогрессирующее. Неизбежен летальный исход. Как правило, к семилетнему возрасту развивается выраженная симптоматика, приводящая к 13-14 годам к полной обездвиженности. Больные редко доживают до 18-20 лет.
Профилактика и лечение дистрофии
Комплексное лечение дистрофии у детей зависит от вида заболевания и степени его тяжести. Гипотрофия I степени лечится дома, II и III — в стационарном режиме вплоть до помещения ребёнка в бокс. Основные методики лечения включают в себя:
- лечение болезни, которая стала причиной дистрофии;
- диетотерапия: грудное вскармливание, кисломолочные смеси, дробность питания;
- профилактика вторичных инфекций;
- назначение витаминов, ферментов, стимуляторов и биологически активных добавок.
Профилактика дистрофии у детей предполагает, что уже во время беременности мать должна соблюдать режим дня, отказаться от вредных привычек, следить за своим здоровьем. После рождения малыша необходимо придерживаться правил кормления, рекомендации по уходу за ним, своевременно выявлять и лечить любые заболевания, ежемесячно посещать педиатра, отслеживать показатели роста и веса ребёнка.
Здоровье вашего ребенка в надежных руках наших врачей. Записывайтесь к педиатрам Медицинского в г. Александров по телефону 8 (49244) 9-32-49.
Диагностика врожденной миопатии
Диагностика при врожденных миопатиях — сложный процесс, поскольку врачу необходимо дифференцировать и определить конкретный вид миопатии для назначения адекватного лечения и постановки правильного диагноза. Врач-невропатолог выявляет неврологические симптомы, проводит электрофизиологическое и биохимическое исследование, чтобы установить гетерозиготное носительство миопатического гена. Электромиографическое исследование с помощью накожных электродов показывает зачастую снижение вольтажа кривой ЭМГ. При биохимическом анализе крови в сыворотке наблюдается повышенная концентрация альдолазы и креатинкиназы.
Часто встречающиеся разновидности болезни
- Мышечная дистрофия Дюшена.
- Мышечная дистрофия Беккера.
Болезнь развивается у детей в возрасте 3–5 лет. Она начинается с поражения нижних конечностей и постепенно поднимается выше. Это быстропрогрессирующая форма, которая приводит к атрофии мышц уже через 5 лет. Для нее характерно поражение сердца и развитие психических расстройств.
Процесс начинается также с нижних конечностей. Впервые слабость в ногах и утомляемость появляются в возрасте 15–20 лет. Переход заболевания на верхние конечности вследствие мышечной дистрофии наблюдается у взрослых уже после 50 лет.
Классификация и симптомы
Выделяют несколько видов классических патологий. Самые распространенные формы2:
- болезнь «центрального стержня»;
- многостержневая миопатия;
- центроядерная;
- немалиновая.
Симптомы патологий могут быть различными. Один из главных признаков – мышечная слабость, которая появляется с рождения. Тем не менее, известны случаи, когда слабость появляется во взрослом возрасте, хотя это происходит нечасто.2
Слабость мышц может возникать внутриутробно, из-за чего плод недостаточно активен. Наибольшая гипотония мышц обычно отмечается в тазовом поясе и ногах. Мышцы рук и плечевого пояса страдают меньше.2
При миопатии у детей могут выявляться скелетные аномалии — вывих бедра, полая стопа, кифосколиоз, контрактуры крупных суставов и другие. Иногда могут возникать мышечные боли во время или после физической нагрузки и даже в состоянии покоя.2
Выраженность симптомов может быть очень незначительной, настолько, что иногда человек даже не подозревает, что болеет. Но некоторые патологии проявляются конкретными признаками. К примеру, при немалиновой миопатии развивается сколиоз, килевидная грудная клетка, а лицо приобретает удлиненную, продолговатую форму.2