С помощью магнитно-резонансной томографии можно оценить состояние кровеносных сосудов, определить величину просвета и тонус стенок артерий и вен. МРТ также позволяет отследить процессы тромбообразования в сосудах. Для этого используется метод специальных последовательностей или применяется контрастное усиление раствором солей гадолиния, которые вводятся пациенту внутривенно.
МРТ — один из методов современной диагностики, основанный на влиянии внешнего магнитного поля на диполе воды, находящейся в клетках. Вызванный резонанс атомов водорода (изменение положения) фиксируется датчиками томографа. Данный сигнал с помощью специальной компьютерной программы преобразуется в фотоизображение. На экран компьютера выводится целая серия фотографий, и все это благодаря тому, что сканирование проводится в 3-х проекциях: фронтальной, сагиттальной и аксиальной. С помощью таких снимков получают 3-мерное изображение исследуемого участка.
Что такое тромбы и почему они появляются
Тромбы – это сгустки, которые образовываются из соединений клеток крови. Тромбоциты, склеиваясь в цепочки, образуют комки, которые закрепляются на стенках сосудов. В одних ситуациях, тромбы образовываются из-за нарушений системы кроветворения, в других – в результате повреждений внутренней стенки сосуда.
Крупные наросты внутри вены не позволяют кровотоку проходить затрудненный участок. В результате образуется застой в венах, приводящий к варикозному расширению. В случае, когда тромб перекрывает просвет, случается инфаркт – гибель ткани, не получившей с кровотоком кислород.
На образование тромбов влияет несколько факторов из повседневной жизни человека:
- Сидящий образ жизни. Отсутствие активной подвижности приводит к застою крови в нижних отделах ног. Поэтому постоянное сидение за компьютером, как и выбор в пользу эскалатора вместо лестницы, дают крови повод застаиваться и формировать сгустки.
- Недостаточное потребление жидкости. Качество крови напрямую зависит от того, что человек ест. При недостаточном употреблении жидкости кровь становится густой, а это значит, она не может полноценно выполнять свои функции и дает большую нагрузку на сердце. Жидкую кровь качать по системе легко, а густую гораздо сложнее.
- Прием препаратов, влияющих на систему кроветворения. В медицинской практике часто используются средства для лечения тех или иных заболеваний, одним из побочных эффектов которых является сгущение крови. Поэтому такие лекарства должны обязательно приниматься одновременно с антикоагулянтами, препятствующими образованию тромбов.
Защитить себя от закупорки вен тромбами можно, регулярно подвергая тело физической активности, употребляя достаточно жидкости, а также включив в рацион больше растительной пищи, богатой клетчаткой.
Почему образуются тромбы в организме?
Процесс свертывания крови является защитной реакцией, возникающей в ответ на повреждение сосуда. Сгусток представляет собой биологическую “повязку”, которая рассасывается с течением времени (фибринолиз). Тромбоз (образование кровяных пробок в просвете сосуда) возникает при следующих патологических состояниях организма:
- гиперкоагуляция;
- повреждение клеток эндотелия;
- изменение характера кровотока.
При нарушении системы гемостаза процесс коагуляции крови ускоряется, снижается активность фибринолиза. Происходят наслоение тромботических масс, увеличение размеров сгустка и окклюзия сосуда. В некоторых случаях образование отрывается от внутренней поверхности стенки и перемещается с током крови, что приводит к эмболии вен и артерий. Данный термин означает присутствие и циркуляцию частиц, которые в норме не встречаются в названной жидкой среде.
Эмболия служит одной из причин стеноза (сужения) и окклюзии (нарушения проходимости) кровеносных сосудов. Тромбоз вен нижних конечностей и малого таза наблюдается наиболее часто, что связано с особенностями строения и физиологии человеческого тела.
Факторы, провоцирующие образование тромбов в организме:
- травмы, сопровождающиеся нарушением целостности сосудистой стенки;
- хирургические вмешательства;
- прием гормональных препаратов, контрацептивов, гипотензивных средств;
- ожирение;
- нарушение обмена веществ;
- пожилой возраст;
- беременность;
- эндокринные нарушения;
- варикозное расширение вен;
- низкая двигательная активность;
- злокачественные новообразования;
- инфекционный эндокардит.
Ранняя диагностика тромбоза позволяет выбрать эффективный метод лечения и предупредить развитие опасных осложнений (эмболии легочной артерии и др.)
Как возникают тромбы
Если тромб образовался на стенке артерии, его появление можно описать следующими этапами:
- Какой-то процесс повреждает стенку артерии.
- Организм замечает нарушение и начинает строить защиту от потери крови, образовывая большое число особых кровяных телец – тромбоцитов, которые, прикрепляясь к поврежденному месту, образуют некое подобие латки.
- При нарушениях свертываемости или изменениях в системе кроветворения образование тромбоцитов не останавливается вовремя и продолжается дольше положенного. Из-за чего на стенке образуется слишком большой нарост. Или тромбоциты, находящиеся в небольшом количестве в крови, проплывая мимо с кровотоком, прилипают к образовавшемуся скоплению.
Причинами, повреждающими стенки сосудов, могу быть:
- механическое нарушение структуры вследствие травм;
- инфекционное поражение;
- высокое содержание молекул глюкозы в крови;
- дисфункция иммунной системы.
Если факторы, способствующие образованию тромбов, отсутствуют – любая травма или иное повреждение не приведет к крупному скоплению кровяных клеток. Под слоем тромбоцитов стенка артерии затянется и восстановится, а корочка со временем рассосется.
Выделяют несколько стадий формирования тромба:
- нарушение структуры внутренней поверхности артерии;
- активация факторов свертываемости крови;
- налипание тромбоцитов в месте повреждения;
- появление веществ, запускающих цепь реакций, образовывающих фибриновые нити, которые способствуют тромбообразованию;
- формируется подобие сети из фибриновых нитей, в которую попадают кровеносные тельца, создавая крупный сгусток;
- со временем сгусток уплотняется, образуя тромб.
Когда тромб под воздействием каких-либо факторов отрывается, он начинает движение по кровотоку. Как только он попадет в ближайшее узкое место, будет перекрыт кровоток. Если подобная ситуация случается вне медицинского учреждения, спасти человека не удается.
Эффективность МРТ и полная картина болезни
Кроме визуализации образования, МРТ позволяет дать ответы еще на ряд вопросов:
- размер и расположение тромба;
- наличие эмболы в кровеносном русле;
- степень проходимости артерий и вен.
Еще один важный момент, магнитно-резонансная томография выявляет некоторые причины патологий. Так, она поможет выявить злокачественные образования в окружающих тканях, которые оказывают давление на сосуды. Если у пациента тромбофлебит, тогда можно проанализировать характеристики воспаления венозной стенки, такие как утолщение, изменение структуры ее и т.п.
В отличие от других методик диагностирования, при магнитно-резонансной томографии складывается полная картина о состоянии пациента. Доктор видит небольшие тромбы и просто сгустки крови, которые располагаются в любых кровеносных сосудах, будь то глубокие вены, мозг, внутренние органы или нижние конечности. На объемном изображении видны не только проблемные участки, степень поражения, но и самое главное — взаимодействие с окружающими тканями.
Контрольные обследования на промежуточных этапах лечения
Обследование имеет важное значение и в свете того, что при обнаружении опухоли, провоцирующей образование сгустка и нарушение кровотока, есть возможность оценить последствия развития образования и спрогнозировать дальнейшее протекание болезни. Доктор видит очаги ишемии, а также коллатерали на обследуемом участке. МРТ проводится не только для постановки первичного диагноза. Назначаются контрольные обследования, чтобы оценить эффект выбранного курса лечения и принять решения относительно дальнейших действий.
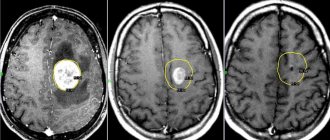
Визуализация тромбов на экране томографа
Выведенное на экран томографа изображение, отличается от картинки при УЗИ или других методах исследования. Доктору поступают послойные изображения, интересующего участка кровеносной системы. Благодаря срезу шага от 1 мм, на экране четко видны даже очень маленькие сгустки. О наличии эмболии говорит то, что сигнал становится более интенсивным, в то время как на нормальных участках он возвращается равномерно. Также, на экране появляется визуальное изображение тромба и имеет оно разный вид.
Методы обследования и вид тромбов на экране
Обследование кровеносной системы на наличие проблем с кровотоком, производится двумя методами, от которых зависит вид сгустков:
- Т1 взвешенное изображение;
- Т2 взвешенное изображение.
Визуально тромб имеет округлую форму, в месте прикрепления к сосуду или при полной окклюзии, становится более плотным. Цвет его зависит от того, какой применялся метод обследования. При Т1 ВИ он имеет нейтральный цвет, после чего светлеет. Для острой стадии тромба (первые 12 часов) используют Т2 ВИ, в этом случае сгусток имеет темный цвет. Но это общие характеристики, расшифровкой занимается квалифицированный специалист и без нее невозможно начать курс лечения.
Факторы тромбообразования
Увеличение риска появления тромбов вызывают:
- Генетическая наследственность к предрасположенности.
- Заболевания, вынуждающие ограничивать физическую активность, например, соблюдение постельного режима.
- Высокая степень свертываемость крови.
- Аритмия, кардиомиопатия и другие заболевания, нарушающие силу и ритм кровеносных толков по системе.
- Варикоз вен.
- Дисфункция печени.
- Алкоголизм.
- Курение.
- Высокий индекс массы тела.
- Возрастные изменения уровня гормонов как у мужчин, так и у женин.
На некоторые из перечисленных факторов повлиять невозможно, например, на генетическую предрасположенность. Однако можно уберечь себя от серьезных последствий образования тромбом через ведение активного и здорового образа жизни.
Может ли МРТ показать тромбы?
МРТ можно смело отнести к одному из информативных методов диагностики патологий, связанных с сосудами. Но этот метод не такой точный, как КТ-ангиография, потому что тромбы здесь можно выявить только по косвенным признакам.
Чтобы улучшить визуализацию, применяют контрастный раствор. Контраст, а это соли гадолиния, вводят в сосуд в месте просвета. Из-за отсутствия нормального кровотока в месте локализации тромба контрастное вещество резко замедляет свое движение или демонстрирует наличие пристеночного дефекта. Но иногда такое поведение контраста может быть вызвано не только наличием сгустка, но и другими причинами.
МРТ показывает:
- Присутствие тромба и его локализацию в сосуде.
- Размер тромба и насколько крепко он держится за стенку сосуда.
- Наличие эмбол в кровеносном русле.
- Проходимость сосудов.
При наличии тромбофлебита томограмма покажет степень воспаления стенок венозных сосудов, т.е. насколько они утолщены, есть ли расслоения, структурные изменения и пр.
Сканирование позволит оценить состояние мягких тканей, которые находятся в окружении сосуда, определить влияние внешних факторов на кровоток (например, давлением на сосуд растущим новообразованием). Диагностика выявления тромбоза посредством МРТ позволит просчитать последствия патологического процесса и наглядно покажет очаги коллатерали и ишемии на исследуемом участке.
На объемных изображениях, полученных с помощью МРТ конечности, хорошо видны даже небольшие по размеру тромбы, локализованные в сосудах нижних конечностей и глубоких вен, жизнеобеспечивающих органах и головном мозге. Этот инструментальный метод дает возможность получить визуальное представление о состоянии участков кровеносной системы и проанализировать влияние на них окружающих тканей.
Чтобы определить эффективность лечения, связанного с нормализацией гемостаза, периодически проводят контрольное сканирование.
Тромбофлебит — симптомы и лечение
Лечебные и профилактические мероприятия при тромбофлебите носят комплексный характер и могут быть консервативными и хирургическими. Основными задачами является максимальное устранение факторов риска, уменьшение и облегчение местных симптомов при остром тромбофлебите, профилактика распространения тромбофлебита на сеть глубоких вен и профилактика венозных тромбоэмболических осложнений.
Оперативное лечение
Не так давно золотым стандартом лечения восходящего тромбофлебита являлась кроссэктомия (операция Троянова-Тренделенбурга), однако результаты практики показали, что данный метод оперативного вмешательства является наиболее травматичным и жизнеугрожающим для пациентов.
При выходе процесса за пределы сафено-феморального или сафено-поплитеального соустья производится тромбэктомия из магистральных вен. Оперативное вмешательство может быть осуществлено при помощи регионарной анестезии или интубационного эндотрахеального наркоза. Предпочтение методу тромбэктомии зависит от уровня расположения проксимальной части тромба.
При тромбозе перфоранта выполняется тромбэктомия из перфорантной вены. При эмболоопасном тромбозе бедренно-подколенного сегмента показана перевязка поверхностной бедренной вены (ПБВ).
При эмболоопасном илио-кавальном тромбозе выполняется пликация нижней полой вены.
На рисунке изображена имплантация кава-фильтра в нижнюю полую вену, показанием для которой является эмболоопасный илио-кавальный тромбоз.
Лечение лазером
Согласно последним пересмотренным клиническим рекомендациям, эндовенозная лазерная коагуляция (ЭВЛК) является малотравматичной и безопасной методикой при восходящем тромбофлебите. Таким методом можно оперировать любую категорию больных. Как правило, оперативное вмешательство проводится под местной тумесцентной анестезией.
Консервативное лечение
На сегодняшний день при имеющихся показаниях самым эффективным методом будет являться проведение антикоагулянтой терапии. В медицинской практике принято различать антикоагулянты прямого действия, способствующие снижению активности тромбина в крови, и антикоагулянты непрямого действия, препятствующие образованию протромбина в печени. Низкомолекулярные гепарины относятся к группе антикоагулянтов прямого действия. В их число входят такие лекарственные препараты, как Эноксапарин натрия (Анфибра, Клексан, Гемапаксан, Ловенокс), Дальтепарин (Фрагмина) или Тинзапарин, которые необходимо вводить подкожно 1-2 раза в течение суток. Использование низкомолекулярных гепаринов в результате дает максимальную эффективность и минимальное проявление побочных действий. Антикоагулянтами непрямого действия являются производные Варфарина, требующие особой осторожности и высокой степени лабораторного контроля (МНО). В настоящее время наибольший интерес представляют лекарственные препараты, которые не требуют лабораторного контроля МНО и с меньшими рисками осложнений, например, такие как Ксарелто (Ривароксабан) или Прадакса.
Кроме того, пациенту назначается длительное ношение компрессионного трикотажа и вспомогательной фармакотерапии, флеботонизирующие препараты (Детралекс; Венарус; Флебодиа 600) и т. д. Целесообразно также назначение нестероидных противовоспалительных препаратов и местное лечение.
Лечение тромбофлебита поверхностных вен и острого тромбофлебита
В последнее время международным консенсусом принято равенство между терминами «острый тромбофлебит» и «тромбофлебит поверхностных вен», обуславливающее общность патогенетических механизмов, осложнений и тактики лечения.
Физиотерапевтическое лечение
Перемежающаяся пневмокомпрессия — физиотерапевтический метод массажного воздействия на ткани при помощи специальных многокамерных манжет с разным рабочим давлением. Данная методика обладает отличными лимфодренажными свойствами, способствует снижению отёчности и может применять при тромбофлебите вен нижних конечностей.
Электромиостимуляция при помощи прибора VENOPLUS — данная запатентованная методика заключается в том, что электромиостимуляция приводит к сокращению мышц и активизации работы мышечно-венозной помпы. Также может применяться при тромбофлебите вен нижних конечностей.
Гимнастика при тромбофлебите
Данное заболевание представляет угрозу жизни при отрыве тромба, поэтому проведение гимнастики противопоказано.
Пиявки при тромбофлебите
В настоящее время первая линия терапии – это использование низкомолекулярных гепаринов. У гирудотерапии эффект гораздо ниже.
Мази при тромбофлебите
Использование мазей возможно в комплексном лечении тромобофлебита. В виде мазей используются НПВС для устранения болевого синдрома. К таким мазям относятся «Фастум Гель», диклофенак, ортофен и другие. Также возможно использование мазей с гепарином («Лиотон», гепатромбин).
Питание при тромбофлебите
Питание на течение тромбофлебита не влияет. Корректировать диету стоит только в том случае, если заболевание возникло на фоне ожирения.
Могут ли помочь народные средства
Отвары, настойки и компрессы не имеют доказанной эффективности и поэтому не могут быть рекомендованы для лечения тромбофлебита. Тромбофлебит — это заболевание, которое может угрожать жизни пациента и в связи с этим требует незамедлительного адекватного лечения.
Реабилитация
Реабилитация обычно проходит в домашних условиях. Соблюдение какого-то специального режима не требуется. Если пациент курит, то следует по возможности перестать это делать.