13.11.2014
Мальцева Марина Арнольдовна
Заведующий консультативным отделением — врач-невролог, специалист в области экстрапирамидных патологий, врач высшей категории
Инсульт – это весьма сложное состояние, которое имеет множество негативных последствий для организма пациента, существенно снижает качество его жизни, фактически полностью «отключает» некоторые важные функции, например, способность понимать речь окружающих, проблемы с памятью и т.п.
Однако у людей, перенесших один инсульт, есть серьезная угроза наступления повторного. Сегодня это, к сожалению, не редкость. Чаще всего повторный инсульт наступает неожиданно, поражая уже другие отделы головного мозга. Если человек еще не полностью восстановился после первого инсульта, период реабилитации после второго будет протекать еще сложнее и медленнее, поскольку зона поражения головного мозга увеличилась.
Причины возникновения повторного инсульта
Специалисты отмечают, что примерно в половине случаев повторный инсульт возникает из-за того, что человек перестает считать себя больным, в результате чего перестает выполнять и рекомендации врачей. Пациент, постепенно возвращаясь к своей привычной жизни, перестает следить:
- за своим артериальным давлением;
- за состоянием сосудов;
- за состоянием сердечной мышцы;
Именно поэтому врачи называют главной причиной возникновения повторного инсульта – халатное отношение к своему здоровью.
Почему так важно следить за всеми вышеперечисленными показателями?
- Давление. Если для первого инсульта опасным будет только резкий скачок давления, то для повторного инсульта хватит и его незначительного повышения.
- Сосуды. Здесь очень важно тщательно исследовать все сосуды головного мозга и проверить наличие аневризм, которые могут «разорваться», что повлечет за собой кровоизлияние в мозг. При обнаружении аневризмов их необходимо незамедлительно удалить. Не менее опасны для здоровья пациента, перенесшего инсульт, и атеросклеротические бляшки, которые существенно затрудняют кровоснабжение головного мозга.
- Сердце. Пациенту важно пройти ЭКГ и исключить возможность образования тромбов. Для профилактики врачи могут посоветовать больному курсами принимать препараты, разжижающие кровь.
Людям, пережившим инсульт, необходимо постоянно следить за артериальным давлением, уровнем холестерина в крови, а также соблюдать принципы здорового питания.
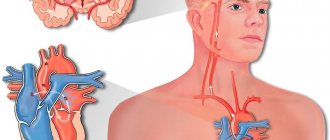
ЧТО ТАКОЕ ИШЕМИЧЕСКИЙ ИНСУЛЬТ?
«Ишемический инсульт» означает, что кровоток по сосуду, снабжающему мозг кислородом и питательными веществами, прерван, и мозговые клетки в зоне нарушения кровообращения погибли. На врачебном языке это носит название инфаркт мозга. Из-за гибели мозговых клеток человек утрачивает контроль над функциями, за которые отвечает данный участок головного мозга. Степень тяжести этих расстройств зависит от локализации тромба, закупорившего сосуд и от диаметра сосуда, который заблокирован. Разные области мозга контролируют разные мозговые функции, например, при поражении правых отделов мозга развивается слабость или паралич левой половины тела. Проявления инсульта зависят от того, какая область мозга пострадала. Чаще всего инсульт поражает людей после 60 лет. Каждый третий развившийся инсульт – фатальный. Для восстановления утраченных функций после перенесенного инсульта может понадобиться 6 месяцев и более. Многие выздоравливают полностью и возвращаются к работе и полноценной жизни.
Признаки повторного инсульта
Врачи отмечают, что риск возникновения повторного инсульта максимально высок в первый год выздоровления. Возникновение повторного инсульт а можно определить по характерным признакам:
- по ухудшению зрения (в некоторых случаях: возникшей в одном глазу слепоте);
- по онемению конечностей (в худшем случае: параличу конечностей или половины тела);
- по проблемам с пищеварением;
- по потери сознания;
- по нарушению координации движений;
- по нарушению речи.
Двигательная реабилитация
Пассивная гимнастика. Двигательная реабилитация больных, перенесших инсульт, является неотъемлемой и одной из важнейших составляющих процесса восстановления. Базовым методом двигательной реабилитации является лечебная физкультура, проведение которой начинают сразу же, как только позволяет состояние больного. В задачи лечебной физкультуры входит восстановление (полное или частичное) объема движений, силы и ловкости в пораженных конечностях, функции равновесия, навыков самообслуживания.
В раннем периоде, непосредственно после случившегося нарушения мозгового кровообращения, проводится пассивная гимнастика. Она позволяет не только нормализовать тонус конечностей, но и предупредить образование пролежней. Пассивная гимнастика производится специалистами ЛФК совместно с близкими больного.
При проведении гимнастики пассивные движения паретичными конечностями выполняют в медленном темпе, осторожно, медленно, при этом стараются не вызвать боли или повышения тонуса мышц. Такая гимнастика сначала выполняется на здоровой, а затем на больной стороне. Важно начинать с проксимальных отделов, изолированно в каждом суставе. При этом проводят по 8–10 движений в каждом суставе.
Активная гимнастика. Следующим этапом восстановления является начало активной гимнастики, которая начинается с несложных движений конечностями и усложняется по мере активизации больного. Пациента обучают садиться в постели, удерживать равновесие и вставать, затем ходить вначале в сопровождении или с опорой, а впоследствии и самостоятельно.
Важное значение уделяется двигательной реабилитации в пораженной верхней конечности, в частности восстановлению мелкой моторики, которая является залогом полноценной социально-бытовой реадаптации. Простым навыкам самообслуживания, в частности приему пищи, навыкам личной гигиены, пользованию туалетом и ванной, а также самостоятельному одеванию пациент учится поэтапно.
Продолжительность различных этапов двигательного восстановления зависит, в первую очередь, от обширности зоны поражения головного мозга. Важной частью реабилитации, как двигательной, так и психологической, является раннее привлечение пациентов к домашней работе и подготовка трудоспособных больных к выходу на работу.
Лечебный массаж
Наряду с лечебной физкультурой важное значение для восстановления больного имеет укладка лежащего больного и лечебный массаж. Целью данных лечебных мероприятий является предупреждение развития мышечных контрактур и сохранение нормальной функции суставов, профилактика пролежней и легочных осложнений, в первую очередь, застойной (гипостатической) пневмонии. При проведении сеансов массажа необходимо соблюдать определенные принципы:
- на руке массируют обычно мышцы-разгибатели,
- на ноге — мышцы-сгибатели голени и тыльные области стопы.
Массаж осуществляется на протяжении всего восстановительного периода.
В качестве дополнительных методов, ускоряющих процесс реабилитации, широкое распространение находит физиотерапевтические процедуры, иглорефлексотерапия, точечный массаж, криотерапия, водные процедуры.
Последствия повторного инсульта
В 70% случаев последствия повторного инсульта гораздо тяжелее первичного: большинство случаев заканчиваются смертью пациента. Больной может навсегда утратить, например, некоторые интеллектуальные способности или подвижность.
Также к последствиям повторного инсульта относят сильнейшие, необратимые изменения в обширном участке мозговой ткани.
Врачи напоминают, что после первого инсульта пациенту необходимо полностью изменить образ жизни. Человеку отныне придется постоянно следить за своим здоровьем, постоянно фиксировать изменения, придерживаться особой диеты и заниматься лечебной гимнастикой. Это должно войти в привычку, ведь для минимизации риска возникновения повторного инсульта необходимо не менее 4-5 лет профилактики.
Клинический институт мозга Рейтинг: 3/5 — 6 голосов
Поделиться статьей в социальных сетях
Кто в группе риска
После первичного инсульта в организме сохранены механизмы, провоцирующие следующее развитие событий: внутрисосудистое тромбообразование, атеросклероз сосудов. У больного, как правило, имеется еще и ряд сопутствующих заболеваний, нередко в запущенных формах: гипертоническая болезнь, сахарный диабет, аритмия, сердечная недостаточность и другие. Предотвратить повторный ишемический инсульт в таких случаях — довольно сложная задача, но, благодаря усилиям квалифицированных специалистов Юсуповской больницы она выполнима.
Повторный ишемический инсульт иногда грозит даже пациентам, не подозревающим о том, что они уже перенесли сосудистую катастрофу: больным с кратковременными нарушениями сердечного или мозгового кровообращения, так называемыми транзиторными ишемическими атаками, проявляющимися внезапным возникновением головной боли, головокружением, затеканием руки или ноги – симптомами, на которые зачастую не обращают внимания, несмотря на то, что они являются первыми тревожными звоночками, предшествующими инсульту. Угроза сосудистой атаки возрастает еще больше при преходящей потере зрения, речи, возникновении слабости в верхней или нижней конечности, внезапной амнезии и других симптомах.
В данном случае больному нельзя медлить, рекомендуется как можно скорее обратиться за медицинской помощью в клинику неврологии Юсуповской больницы для получения консультации врача. Вам проведут необходимые обследования: ультразвуковое исследование крупных сосудов (в первую очередь необходимо исследовать сонные артерии), электрокардиограмму, ЭХО-КГ, развернутый анализов крови на липидный профиль и склонность к образованию тромбов, уровень гомоцистеина – аминокислоты, вызывающей ранний атеросклероз и тромбообразование, а также в несколько раз повышающей риск развития инсульта и инфаркта.
Проведение подобного обследования рекомендуется также больным с перенесенным гипертоническим кризом, приступами стенокардии (болями в области сердца), аритмией. Данные состояния часто предшествуют инсульту и являются проявлениями транзиторных ишемических атак.
Записаться на приём
Программы:
Оценка реабилитационного потенциала
Восстановление движений
Реабилитация после инсульта
Восстановление когнитивных функций
Ранняя (реанимационная) реабилитация
Мировая статистика инсультов
По сведениям вышеупомянутого заседания круглого стола «Мозговой инсульт», ежегодно заболевание развивается у 5,5-6 миллионов человек в мире, из них 4,5 миллиона умирают – это население среднего по площади государства Европы.
По данным GBD (о нём мы также уже сообщали), в 2013 году численность лиц, перенесших инсульт, по всему миру составила 25,7 миллионов. Согласно сведениям ВОЗ, в 2014 году от острого нарушения мозгового кровообращения в мире умерли 6,7 миллионов человек, заболеваемость инсультами за период 2004-2014 гг. возросла с 1,5 до 5,1 случая на 1000 населения (Official periodical: World Health Organization: The leading causes of death). С 2004 года эта патология была объявлена глобальной эпидемией.
Доля больных с инсультом, получивших лечение в стационаре, по данным европейских регистров, составила в 80-е годы XX века:
- в Швеции (г. Гётеборг) – 88%;
- в Дании (г. Копенгаген) – 79%;
- в Ирландии (г. Дублин) – 74%;
- в Финляндии (г. Эспо) – 70%;
- в Югославии (г. Загреб) – 83%;
- в Израиле (г. Зерифин) – 75%.
В России того же периода госпитализировалось 37% больных (г. Ленинград).
В наши дни лечение в условиях стационара получают 93-96% европейцев, японцев и американцев с установленным инсультом, и лишь 79,81% россиян (информация за 2010 год Стаховской Л. В. с коллегами).
В ряде европейских регистров, например, датском, наблюдается зависимость заболеваемости инсультом от возраста и пола пациентов. Так, наиболее часто первичный инсульт диагностируется у мужчин 45-59 лет и женщин 80 лет и старше (Olsen T. S., Andersen Z. J., Andersen K. K., 2011 г.).
В некоторых странах зафиксирована тенденция к увеличению заболеваемости инсультом у детей. Американские учёные из Университета штата Огайо в 2011 году констатировали, что на 100 тысяч детей в возрасте 1-18 лет в год приходится 2-3 случая острого нарушения мозгового кровообращения. Согласно данным других специалистов из США (A. Go, 2012 г., H. Fullerton, 2003 г., L. Morgenstern, 2010 г.), заболеваемость ишемическим инсультом у детей до года составляет 7,8 случаев на 100 тысяч популяции, геморрагическим – 2,9 случаев. 40% всех детских инсультов развивается в возрасте до 1 года (F. Kirkham, A. Hogan, 2004 г.). Общая смертность от них в среднем составляет 12%, средний риск повторного инсульта – около 20% (E. Kramarow, H. Lentzner Rooks, 1999 г.).
По данным ВОЗ, смертность от детского инсульта в США составляет 0,6 случая в год на 100 тысяч населения в возрасте 1-15 лет. Что касается взрослых, то всё та же Всемирная организация здравоохранения утверждает, что за последние 10 лет заболеваемость инсультами возросла с 1,5 до 5,1 человек на 1000 населения.
Международная группа учёных из Новой Зеландии и США (V. L. Feigin, C. M. Lawes, D. A. Bennet, S. Barker) проанализировала 56 популяционных исследований, касающихся ранней ( от 21 дня до 1 месяца) летальности инсульта, опубликованных в период с 1970 по 2008 гг. Целью научной работы стало изучение динамики заболеваемости острой недостаточностью мозгового кровообращения в странах с разными уровнями доходов. Выводы были опубликованы в 2009 году в журнале The Lancet Neurology:
- за последние 40 лет в странах с высоким уровнем доходов (по данным Всемирного банка) заболеваемость инсультами снизилась на 42%, а в странах с низким и средним уровнем доходов увеличилась более, чем на 100%;
- в период с 2000 по 2008 гг. заболеваемость инсультами в экономически неразвитых странах впервые превысила таковую в развитых странах на 20%.
Учёные убеждены, что заболеваемость инсультом в странах с низким и средним уровнем доходов должна быть взята под правительственный контроль.
Согласно данным Центра по контролю и профилактике заболеваний и статистике сердечных заболеваний и инсульта за 2007 год, в США инсульт является основным виновником инвалидности и находится на 5 месте среди причин смертности. Ежегодно заболевание выявляется у 795 тысяч человек. При этом у 610 тысяч – первичный, у 185 тысяч – повторный (D. Mozaffarian, E. J. Benjamin, A. S. Go и другие, 2015 г.). 82-92% из всех диагностируемых острых нарушений мозгового кровообращения – ишемический инсульт. Риск смерти от инсульта у афроамериканцев в 1,49 раз выше, чем у их белокожих соотечественников (A. T. Schneider, B. Kissela, D. Woo, 2004 г.). Латиноамериканцы реже страдают острым нарушением мозгового кровообращения, чем белокожие и афроамериканцы, зато у них чаще происходят лакунарные инсульты (после них в глубинных отделах головного мозга образуются полости – лакуны) и инсульты в молодом возрасте.
В Великобритании ежегодно фиксируется около 150 тысяч случаев острого нарушения мозгового кровообращения в год, заболевание занимает третье место в списке причин смертности (B. K. MacDonald, O. C. Cockerell, S. D. Shorvon, 2000 г.). Самая низкая смертность после инсульта – во Франции, США и Швейцарии.
В наиболее неблагополучных странах смертность от инсульта в десятки раз выше, чем в странах с меньшим бременем инсульта. Так, в 2010 году смертность от инсульта в России составляла 180 человек на 100 тысяч населения, в Китае – 127 человек, а в США – 29 (V. L. Feigin, M. H. Forouzanfar и другие 2010 г.).
На Международной конференции, посвящённой проблемам инсультов (18-20.02.2009 г., г. Сан-Диего, США), были озвучены результаты масштабного исследования, в котором сравнивались уровни выживаемости от инсультов в 192 государствах из разных регионов мира. Оказалось, что чаще всего люди умирают от острого нарушения мозгового кровообращения в восточной Европе, северной Азии, центральной Африке и южном регионе Океании. На I месте по уровню смертности от инсультов из изученных стран находится Россия (251 случай на 100 тысяч населения), на II месте – Кыргызстан (237 на 100 тысяч). Почётное последнее место занимает республика Сейшельские Острова (24 на 100 тысяч). Одни из последних мест занимают такие страны, как:
- Австралия – 184 место: 33 случая смерти от инсульта на 100 тысяч населения;
- США – 186 место: 32 случая на 100 тысяч;
- Канада – 189 место: 27 случаев на 100 тысяч;
- Швейцария – 191 место: 26 случаев на 100 тысяч.
Примерно такие же закономерности прослеживались для показателя DALY (disability-adjusted life years) – годы жизни, скорректированные по нетрудоспособности. Авторы исследования (S. C. Johnston, S. Mendis, C. D. Mathers) выявили чёткую закономерность между экономическим развитием страны и увеличением медицинской и социальной нагрузки, которую оказывают инсульты в этой стране. Связано это с тем, что страны с низким и средним уровнем доходов не могут себе позволить дорогостоящих и требующих масштабной реорганизации службы здравоохранения подходов к профилактике инсультов, а потому не в состоянии использовать многие из разработанных авторитетными международными организациями рекомендаций. С результатами исследования можно ознакомиться в журнале The Lancet Neurology за 2009 год.
Специалист Белорусского государственного медицинского университета Ю. С. Карнацевич сообщает о том, что в последнее десятилетие заболеваемость и смертность от сосудистых поражений мозга значительно снижается в государствах Западной Европы, Канаде, США, Австралии, Новой Зеландии, Японии – каждый год в среднем на 7%. В большинстве же стран восточной Европы, СНГ, напротив, отмечается рост заболеваемости инсультами до 13% ежегодно. Данные мировой статистики
| Страна | Заболеваемость инсультом на 1000 человек | Смертность на 1000 человек | |
| Мужчины | Женщины | ||
| Италия | 1,21 | 0,63 | 0,59 |
| Польша | 1,52 | 0,76 | |
| Германия | 1,36-1,67 | 0,58-1,02 | |
| Дания | 1,77 | 0,93 | |
| Югославия | 2,35 | 1,10 | 0,87 (мужчины), 0,53 (женщины) |
| Китай | 2,40 | 1,69 | |
| Литва | 2,86 | 1,46 | |
| Россия | 2,51-3,44 | 1,23-2,94 | 3,00 |
| Финляндия | 2,64-3,59 | 1,05-1,94 | 0,64 |
| Норвегия | 0,55 | ||
| Франция | 2,30 | 0,39 | |
| Испания | Нет данных | Нет данных | 0,55 |
| Израиль | Нет данных | Нет данных | 0,39 |
| Швейцария | Нет данных | Нет данных | 0,35 |