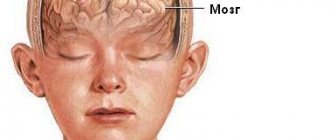
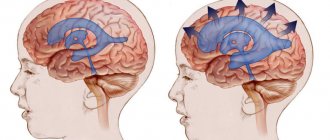
Эпидуральные гематомы головного мозга представляют собой скопление крови между черепными костями и твёрдой оболочкой головного мозга, произошедшее в результате травматического повреждения. Она считается редким видом гематомы: в соответствии с медицинской статистикой на её долю приходится не более полутора процентов случаев.
Пройти диагностику и лечение гематом в Москве приглашает отделение нейрохирургии ЦЭЛТ. Наша многопрофильная клиника работает на рынке платных медицинских услуг уже третье десятилетие и пользуется хорошей репутацией среди пациентов. Наши специалисты имеют многолетний опыт практической работы и располагают современными методиками, позволяющими проводить эффективные и максимально щадящие операции.
Этиология эпидуральных гематом
Как уже упоминалось, формирование эпидуральной гематомы происходит над твёрдой церебральной оболочкой, из-за этого происходит её отслоение от внутренней черепной поверхности. Так как в возрасте до двух лет и после шестидесяти от спаяна с черепными костями, в эти периоды данный вид гематом встречается крайне редко. Чаще всего её диагностируют у пациентов мужского пола в возрасте от шестнадцати до двадцати пяти лет, ведущих активный образ жизни.
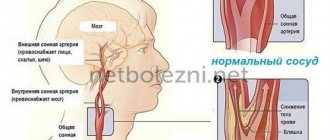
Эпидуральная гематома возникает вследствие травматических повреждений. Это может быть удар небольшим предметом по малодвижной голове или же, удар головой о неподвижный предмет, как правило, при падении. Чаще всего травма приходится на область висков или темени, а кровоизлияние происходит из менингеальной артерии и её ветвей.
Лечение
Диагноз «эпидуральная гематома» является показанием к неотложному оперативному вмешательству. Проводится трепанация черепа, удаление жидкой крови и ее сгустков при помощи аспиратора. Затем отыскивается источник кровотечения, осуществляется тщательный гемостаз. После наложения костного лоскута на место ушивается рана.
Консервативные методы лечения подразумевают ведение больного в послеоперационном периоде, сохранение витальных функций его организма. От операции можно воздержаться при незначительном объеме гематомы и отсутствии явления декомпрессии и дислокации головного мозга.
Клиника эпидуральных гематом
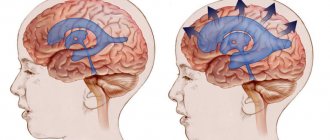
Диаметр гематомы, формируемой над твёрдой оболочкой, не превышает восьми миллиметров, объём — ста двадцати миллилитров. Её особенность заключается в то, что её толщина увеличивается от периферии к центру, а опасность заключается в том, что она является причиной повышения внутричерепного давления и компрессии мозговых тканей. Для классической картины формирования гематомы характерно наличие ярко проявленного светлого промежутка, который длится около получаса и проявляет себя следующим образом:
- Пострадавший теряет сознание на короткий промежуток времени и потом приходит в себя, нередко сохраняя несущественную оглушённость;
- Он предъявляется жалобы на то, что у него кружится голова, имеется ощущение слабости и головной боли умеренной интенсивности;
- У него может наблюдаться отсутствие симметрии носогубных складок, а также непроизвольные колебательные движения глазными яблоками.
После этого пострадавшему становится хуже, что проявляется следующим:
- Усиление головных болей;
- Угнетённое состояние сознание (иногда — коматозное);
- Повышение АД;
- Параличи лицевого нерва;
- Расширение зрачка и отсутствие его реакции на свет.
Симптомы
Острая эпидуральная гематома имеет три основных варианта течения:
- Классическая клиническая картина. В момент нанесения черепно-мозговой травмы больной ненадолго утрачивает сознание. Затем происходит полное или частичное (до умеренного оглушения) восстановление последнего. Пациент предъявляет жалобы на головокружение, слабость во всем теле, головную боль. Возможна потеря памяти – пострадавший не помнит события, произошедшие до получения травмы. Обнаруживаются незначительно выраженные очаговые симптомы, менингиальные знаки.
Через несколько десятков минут или часов наступает резкое ухудшение состояния. Развивается психомоторное возбуждение; усиливается головная боль; возникает рвота. Возможно вторичная потеря сознания вплоть до комы. Приходит очередь стволовой симптоматики: повышается артериальное давление, урежается пульс, появляются нарушения ритма дыхания. По достижению комы наступают тяжелые расстройства витальных функций. - Вариант, при котором «светлый» промежуток выражен незначительно. Встречается чуть реже, чем первый. Сохраняются те же фазы: утрата сознания, его восстановление, повторная утрата. Однако травма чаще всего очень тяжелая, первичная потеря сознания может достигать глубины комы.
Очаговая симптоматика носит грубый характер, витальные нарушения также крайне тяжелые. Затем наступает «светлый» промежуток – период времени, на протяжении которого возможно установить минимальный словесный контакт с больным. Вторичная потеря сознания сопровождается нарастанием психомоторного возбуждения, стволового синдрома, развитием горметонии. - Вариант, при котором «светлый» промежуток отсутствует и не устанавливается даже при сборе анамнеза. Такие больные находятся в сопоре или коматозном состоянии с момента получения травмы до операции или летального исхода.
Подострые эпидуральные гематомы отличаются от острых форм длительностью «светлого» промежутка. Этот отрезок времени занимает в данном случае до одной-двух недель. Очаговые симптомы имеют сглаженную выраженность, витальные функции слабо изменены. Вторичной потере сознания предшествует усиление общемозговых и очаговых симптомов. Хронические эпидуральные гематомы практически не встречаются в практике.
Диагностика эпидуральных гематом
Для того чтобы правильно поставить диагноз специалисты ЦЭЛТ проводят комплексные исследования, позволяющие точно установить локализацию, диаметр и объём гематомы, а также выяснить её последствия. Инструментальные диагностические исследования, назначаемые пациенту, представлены следующим:
- Рентгенография черепной коробки для выявления переломов;
- Церебральная ангиография (исследование сосудов головного мозга);
- Эхоэнцефалография;
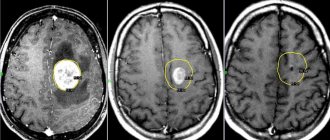
- Компьютерная и магнитно-резонансная томография в т.ч. и с контрастом.
Диагностика заболевания
Заключение о наличии эпидуральной гематомы выносят невролог или нейрохирург в сотрудничестве с травматологом на основании анамнеза, клинической симптоматики — нарушение сознания, односторонний мидриаз, противоположный ему гемипарез, брадикардия. Рентгенография черепа показывает переломы костей, пересекающих менингеальных сосудов. Место перелома в 90% соответствует локализации эпидуральной гематомы. На эхоэнцефалографии устанавливается факт прогрессирующего смещения срединного эхо. Выполнение Эхо-ЭГ целесообразно при невозможности осуществления МРТ или КТ.
Церебральная ангиография — один из методов, подтверждающий наличие эпидуральной гематомы. Исследование указывает бессосудистые области в виде выпуклой линзы. КТ головного мозга дает точные размеры, конфигурацию, локализацию гематомы, внутричерепные изменения. Сливающуюся с окружающими тканями, маленькая эпидуральная гематома определяется посредством выполнения МРТ головного мозга, а также для дифференциации эпидуральных, субдуральных гематом, оценивания базальных участков и ствола мозга.
Лечение эпидуральных гематом
При разработке тактики лечения гематом, нейрохирурги и невропатологи основывается на результатах диагностических исследований и индивидуальных показаниях пациента. Она может предусматривать использование консервативных или хирургических методик.
| Методики лечения гематомы | В чём заключаются? |
| Консервативные | Консервативное лечение проводится при гематомах объёмом до 50-ти мм в том случае, если отсутствует прогрессирующая клиническая картина и отсутствуют симптомы компрессии мозга. Оно предусматривает применение препаратов для профилактики отёка мозга, снятия болевых ощущений, рвотных позывов и судорог. |
| Нейрохирургические | Хирургическое вмешательство — более распространённый вариант лечения. Удаление гематомы проводится с применением эндоскопических методик через специально созданное отверстие в черепе. Через него производится аспирация её части, после чего прибегают к трепанации и полностью удаляют гематому. Нейрохирург, также, обнаруживает и перевязывает повреждённых кровеносный сосуд, используя разные методики. |
В отделении нейрохирургии ЦЭЛТ ведут приём неврологи и нейрохирурги с многолетним опытом научной и практической работы. Вы можете записаться к ним на приём онлайн на нашем сайте или, связавшись с нашими операторами: +7 (495) 788 33 88.
Запишитесь на прием через заявку или по телефону +7 +7 Мы работаем каждый день:
- Понедельник—пятница: 8.00—20.00
- Суббота: 8.00—18.00
- Воскресенье: выходной
Ближайшие к клинике станции метро и МЦК:
- Шоссе энтузиастов или Перово
- Партизанская
- Шоссе энтузиастов
Схема проезда
Описание
Средний ее объем достигает ста двадцати миллилитров; минимальный — тридцать, максимальный — двести пятьдесят. В диаметре составляет семь-восемь сантиметров. Обычная локализация эпидуральной гематомы — одна-две доли мозга; чаще встречаются гематомы височной области и смежных с ней участков. Для них характерна утолщенная центральная часть, сужающаяся к периферии.
Компрессия твердой мозговой оболочки и вещества мозга возникает в результате несжимаемости гематомы. Она как бы продавливает оболочку своей массой, образуя вмятину соответствующей величины. Чаще всего причиной появления гематомы служит средняя оболочечная артерия вместе с ветвями, иногда вены, синусы. Еще реже источником кровотечения является диплое.
У детей до двухлетнего возраста твердая мозговая оболочка сращена с внутренней поверхностью черепа плотнее, чем у взрослых. Поэтому эпидуральная гематома у детей наблюдается значительно реже.
Медицинские интернет-конференции
Сосудистые заболевания спинного мозга часто связаны с острым нарушением спинального кровообращения. Геморрагический спинальный инсульт происходит вследствие разрыва артериовенозной, артериальной аневризмы или травмы позвоночника и спинного мозга[1]. Клинические проявления поражения спинного мозга возникают остро в момент травмы или после интенсивной физической нагрузки[2]. Очаг кровоизлияния обычно располагается в сером веществе одного или ряда смежных сегментов, что приводит к возникновению спинальных синдромов. Часто наблюдается картина поперечного поражения спинного мозга с вялым, а позднее спастическим параличом конечностей, со спинально-проводниковыми и сегментарным расстройствами чувствительности, нарушениями функций тазовых органов и вегетативными расстройствами[3].
Больной О., 33 лет, работающий, рост 180 см. вес 100 кг. поступил в неврологическое отделение МУЗ ГКБ №9 г. Саратова с жалобами на слабость и онемение в верхних и нижних конечностях.
Из анамнеза известно, что у пациента в течение 10 лет отмечалось периодическое повышение АД до 160100 мм. рт. ст., антигипертензивные препараты принимал эпизодически. В течение 10 лет отмечал периодическую боль в поясничном отделе позвоночника, возникающую при чрезмерной физической нагрузке, купирующуюся самостоятельно. Заболел после стрессовой ситуации, когда в дневные часы появилась периодическая простреливающая боль в шейном отделе позвоночника с иррадиацией в верхние конечности и грудную клетку. За медицинской помощью не обращался, самостоятельно не лечился. На следующий день утром после поднятия тяжести (около 10 кг), внезапно появилась острая интенсивная боль в шейном отделе позвоночника и слабость во всех конечностях до степени плегии в ногах. Болевой синдром длился около 2 часов. Госпитализирован в МУЗ ГКБ №9 для обследования и лечения.
При поступлении неврологический статус был представлен расстройствами чувствительности по спинально-проводниковому типу с уровня Th3 с двух сторон. Мышечная сила в верхних конечностях в проксимальных отделах — 4 балла, в дистальных — 2 балла, в нижних конечностях — параплегия. Мышечный тонус снижен, атрофий нет. Сухожильные и периостальные рефлексы средней живости, без достоверной разницы сторон, патологических рефлексов нет. Отмечалось нарушение функции тазовых органов по типу периодического недержания мочи. Менингиальные симптомы не определялись.
Предварительный диагноз: острое нарушение спинального кровообращения. Тетрапарез до степени плегии в нижних конечностях. Нарушение функции тазовых органов по центральному типу.
Пациенту была проведена КТ шейного отдела позвоночника на уровне с С1 по Th6. На уровне С7 — Th2 определась неоднородная структура спинного мозга за счет наличия гиподенсивных участков с размытыми контурами, с показателями плотности 8-13 HU. На протяжении зоны сканирования выраженного сужения межпозвонковых отверстий не определяется, признаков компрессии и ограничения хода корешков спинномозговых нервов в межпозвонковых отверстиях не отмечается. Заключение: Диффузные изменения спинного мозга на уровне С7 — Th2 (дифференциальная диагностика демиелинизирующего процесса и объемного образование).
Выполнено МРТ шейного и грудного отделов позвоночника: МР картина эпидурального кровоизлияния на уровне C7-Th1. Структурные изменения в веществе спинного мозга на уровне C7-Th1 – наиболее вероятно компрессионная миелопатия. МР признаки дегенеративно-дистрофических изменений шейного грудного отделов позвоночника. МР признаки дегенеративно-дистрофических изменений шейного и грудного отделов позвоночника.
Выполнена КТ ангиография сосудов шеи (систем общей сонной, наружной сонной и внутренней сонной). Заключение: Извитой ход правой позвоночной артерии на уровне С4-С5 позвонков.
На основании клинических данных и результатах лабораторных и инструментальных методов обследования был установлен диагноз: Спонтанное эпидуральное кровоизлияние с развитием компрессионной миелопатии на уровне C7-Th2 с развитием тетрапареза до более грубого в нижних конечностях. Нарушение функции тазовых органов по центральному типу. Соп: Артериальная гипертензия 1, риск 2.
На фоне проводимого лечения антигипоксантами, нейропротекторами отмечалось улучшение состояния больного в виде уменьшения выраженности тетрапареза. На 7 день лечения появились движения в дистальных отделах нижних конечностей, на 10 день пациент самостоятельно смог встать, на 14 день самостоятельно ходил без поддержки.
Яркая клиническая картина и тщательное неврологическое обследование позволили диагностировать поражение спинного мозга и определить уровень локализации патологических изменений (Th3 сегмент). Однако точно установить характер патологического процесса в спинном мозге на основании клинических данных не представлялось возможным. Дополнительные методы исследования (МРТ, КТ) помогли верифицировать диагноз и оценить характер процесса как эпидуральное кровоизлияние.
Отличия эпидуральной и субдуральной гематом
Субдуральная гематома (СГ) в отличие от эпидуральной (ЭГ) начинается более медленно, это связано с тем, что скорость венозного кровотечения гораздо меньше, чем скорость артериального.
Также среди других различий можно выделить:
- Для ЭГ характерно артериальное кровоизлияние, для СГ — венозное.
- ЭГ имеет одностороннюю локализацию с ограниченным распространением, СГ может быть как одно, — так и двух — сторонней с расширенным распространением.
- При ЭГ светлый промежуток длится один-два дня, при СГ он может достигать нескольких недель.
- Симптоматика ЭГ носит очаговый характер. Симптомы СГ сочетаются с признаками ушиба и сотрясения мозга.
Протекание эпидуральной гематомы головного мозга можно классифицировать по формам:
- острая;
- подострая;
- хроническая.
Причины
Основной причиной гематом является черепно-мозговая травма с переломом костей черепа или без него. Травмы у пожилых и у детей чаще всего связаны с падениями, а у молодых людей с дорожно-транспортными происшествиями, нападениями с насилием, несчастными случаями на отдыхе или во время занятий спортом. К травмам приводят несчастные случаи на производстве и при обращении с оружием.
Чаще всего эпидуральные гематомы развиваются при ударах небольшой силы. Источник кровотечения при этих видах гематом — повреждение менингеальной артерии или разрыв венозных синусов. Истекающая кровь отслаивает твердую мозговую оболочку и образуется гематома. Большая часть эпидуральных образований локализуется под наметом мозжечка и височной области, в задней черепной ямке они встречаются редко, но являются жизнеугрожающими. Источником субдуральных гематом часто являются вены, которые повреждаются при травме, кровотечение из синусов при контузии.
Если рассматривать нетравматические внутричерепные кровоизлияния, то они возникают при:
- Проведении лечения антикоагулянтами.
- Коагулопатиях.
- Аномалиях сосудов мозга.
- Артериальной гипертензии.
- Гиповитаминозе С.
- Опухолях.
- Менингите и туберкулезном поражении ЦНС.
- Судорогах.
Спонтанные субдуральные гематомы образуются на поверхности мозга, прилегающей к височным, лобным и теменным областям, но могут обнаруживаться в задней черепной ямке и щели между полушариями.
Прогноз и осложнения
В случае консервативного лечения маленьких гематом при незначительном отёке, процент быстрого восстановления довольно высок. При хирургическом удалении гематом с умеренной декомпенсацией, прогноз в большинстве случаев будет благоприятным. Процент смертельных случаев минимален.
Однако, если эпидуральная гематома протекает без светлых промежутков, летальность может повышаться до 25%. Если помимо эпидуральной гематомы обнаруживается субдуральная гематома, прогноз будет гораздо хуже, и тогда летальность достигает 90%, это же касается и несвоевременного лечения.
В большинстве случаев, при адекватном и своевременном начале терапии, последствия отсутствуют. В противном случае, человек может умереть. Если вследствие гематомы повреждается мозг, может возникнуть полный или частичный паралич.
К профилактическим мерам можно отнести только скорейшее обращение за врачебной помощью сразу же после получения серьёзной травмы головы.
Подострая форма ЭГ
Гематома этой формы имеет некоторую схожесть с острой, однако следует выделять некоторые различия:
- светлый промежуток наступает приблизительно через 20 минут после получения травмы и может длиться более десяти дней;
- жизненно-важные функции остаются сохранными;
- может наблюдаться аритмия и изменение артериального давления, но не всегда;
- сознание не изменяется или же возникают признаки умеренного сопора;
- наличие застоя крови на глазном дне.
После светлого промежутка нарушение сознания наступает моментально, и переходит в состояние: оглушение — кома.
Хроническая форма ЭГ практически никогда не встречается в медицинской практике.
Диагностика
Субдуральная и эпидуральная гематома клинически не имеют значительных отличий. Дифференциальной диагностике способствует компьютерная томография. Так, на КТ головного мозга эпидуральная гематома выглядит как двояковыгнутая линза, а субдуральная приобретает вогнутую форму серпа.
Снимок при эпидуральной гематоме
При постановке диагноза острота процесса определяется временным промежутком от начала травмы, после которого развились симптомы. Для острой гематомы этот период составляет не более трех суток, для подострой — две-три недели, и для хронической — больше трех недель.