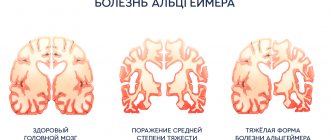
Что такое болезнь Паркинсона (БП)? Это хроническая патология ЦНС с постепенно прогрессирующим течением, в основе развития которой лежит дегенерация и гибель в черном веществе головного мозга нейронов, синтезирующих дофамин. Дофамин известен как нейромедиатор, который у здорового человека в достаточном количестве поставляется аксонным транспортом к подкорковым ядрам мозга. Этот процесс позволяет держать под контролем двигательную активность и тонус мышц. При болезни Паркинсона выработка биологического вещества сокращается из-за нейродегенерации (разрушения) дофаминовых нейронов, которые постепенно гибнут.
По мере темпов отмирания нервных клеток, синтез дофамина все больше и больше угнетается. Когда уровень погибших нейронов достигает критической отметки, заболевание начинает проявляться. У человека развиваются серьезные двигательные расстройства, которые становятся тяжелейшим испытанием для больного и его родных. Ввиду хронической дегенерации структур черной субстанции головного мозга патологический процесс носит необратимый и постоянный характер.
Причины развития Паркинсона
По сути, в головном мозге каждого человека в некоторой мере нейроны обречены на погибель, что является вполне естественным для физиологии процессом. Специалистами рассчитана даже закономерность утраты нервных клеток мозга у абсолютно всех людей: за 10 лет жизни безвозвратно погибает примерно 4% нейронов. Но головной мозг уникален, поскольку умеет «включать» своеобразные компенсаторные механизмы, чтобы сохранять нормальную работу нервной системы.
Если же потенциалы компенсации иссякли, а вместе с этим экстрапирамидная система (в ее состав входит черное вещество и пр.) лишилась 80% нейронов, возникают типичные для болезни Паркинсона симптомы. То есть, в анормальном положении разрушение соответствующего вида нейронов происходит активнее. И чем старше человек, тем выше вероятность достижения порогового уровня. Медики выдвигают гипотезу, что заболевание связано с увеличением продолжительности жизни, так как недуг преимущественно одолевает лиц пожилой группы.
Более интенсивное уменьшение числа нейронов, чем при нормальной физиологии старения, при болезни Паркинсона начинается задолго до проявления основных симптомов. И только спустя десятилетия человек, достигнув пожилого возраста, понимает, что болен.
Конкретно БП относят к идиопатической форме, что говорит о самостоятельной (первичной) болезни, которая возникает по необъяснимым причинам. Отсюда следует, что она не связана с генетическими факторами или какими-либо другими заболеваниями. При обследовании пациента врачи не могут установить этиологию ее развития.
В медицине существует еще один термин – «паркинсонизм». Паркинсонизм – обобщающее понятие, характеризующее в целом синдром, что связан с поражениями экстрапирамидной системы первичного или вторичного генеза. В отличие от первичной формы (истинной БП), вторичный паркинсонизм имеет первопричину, которая ведет к такому же клиническому исходу. Первопричинами вторичного паркинсонизма могут быть:
- интоксикация организма под токсическим воздействием угарного газа, марганца, барбитуратов, нейротоксина МФПТ, циннаризина, никотина и пр.;
- хронический энцефалит;
- черепно-мозговые травмы;
- дисциркуляторная энцефалопатия;
- атеросклероз сосудов мозга;
- мозговой инсульт;
- новообразования головного мозга;
- наследственность (семейная мутация генов α-синуклеина и паркина).
Основываясь на клинические данные, в 3/4 случаев синдрома паркинсонизма выявляют именно болезнь Паркинсона, то есть, идиопатическую (включая ювенильную) форму.
Можно ли делать лечебный массаж: показания и противопоказания
Мануальное воздействие можно проводить с приглашением специалиста на дом. Приёмы массажа сравнительно легки, поэтому зачастую родственники больного часто делают его сами.
Общее время одного сеанса должно составлять не менее часа. Процедура начинается с поглаживания, после которого следует растирание. Оно способствует снятию скованности мышц, усилению кровотока и снижению нервной возбудимости.
Далее специалист разминает кожу и мышечные группы, снижая негативный эффект недуга. Длится это в течение 15-20 минут. Затем осуществляются сгибания-разгибания конечностей во всех суставах на протяжении 20-25 минут.
Самый популярный метод массажа при болезни Паркинсона – смещения и выжимания. Движения выполняются быстро и энергично, что улучшает кровоснабжение и даёт положительный эффект на поверхностные мышечные слои, подкожную клетчатку и соединительную ткань. Массажист выполняет их в течение 15-20 минут.
При паркинсонизме хороша техника поколачивания и ударов. Она вызывает сокращения по длине мышечных волокон, благодаря чему повышается общий тонус. А похлопывания ладонями в комбинации с рублением и ударной техникой ещё больше улучшают общее состояние пациента.
При необходимости сеансы проводят курсами по 15-20 процедур с повтором раз в два месяца.
Как делать лечебный массаж:
Статистика заболеваемости
По частоте развития среди нейродегенеративных патологий БП занимает второе место после болезни Альцгеймера. По данным ВОЗ, болезнь довольно распространена повсеместно: всего в мире насчитывается более 6 млн. людей с таким сложным диагнозом. Уровень заболеваемости по России соответствует 140-160 случаям на каждые 100 тыс. населения. При этом из года в год неуклонный рост прослеживается в распространении патологии даже среди молодых людей в возрасте 30-40 лет. Согласно статистике, каждый 10-й пациент не старше 40 лет. Если дебют БП приходится на любые годы до 40 лет, ее называют ювенильным паркинсонизмом.
На основании предоставленной информации разными авторами, до 55 лет риски заболеваемости в среднем составляют 0,5%, от 55-74 лет – 1,5%, 75-85 лет – 2,5-3%, старше 85 лет – 4-4,5%. Наиболее уязвимый к заболеванию контингент людей – мужчины. Инвалидизация, как правило, наступает спустя 3-5 лет с момента манифестации симптомов. Средний показатель выживаемости – 15 лет. Болезнь Паркинсона относится к числу заболеваний с относительно невысокими цифрами летальности. Причинами смертельных исходов преимущественно являются осложнения после падения, инфекции легких, ТЭЛА, инфекционный патогенез мочевыводящих путей.
Признаки на МРТ.
В лежачем положении
Упражнения в положении лежа:
- Приведение коленей к груди: лежа на спине, согните ноги в коленном суставе и подтяните их к груди, если необходимо, помогая руками, затем вернуться в исходное положение.
- Мостик: согните ноги в коленях, поставив стопы на кушетку, и приподнимите таз, опираясь на стопы и на плечи, затем возвращайтесь в начальное положение
- Перекаты бедер: согните ноги в коленях, сведя бедра, затем поставьте стопы на кушетку, и наклоняйте оба колена вправо и влево.
- Растяжение бедер: согните правую ногу в колене, левую при этом, держа прямо, возьмите рукой колено правой ноги и подтяните ее влево, затем повторите то же самое другой ногой.
- Растяжение внутренних поверхностей бедер: согнуть ноги в коленях, прижав стопы к кушетке, и разведите бедра в стороны, затем сведите бедра обратно.
- Наклон: согните ноги в коленях, поставив стопы на кушетку, и поднимайте плечи и голову.
- Прогибание туловища: лягте на живот, попытайтесь подняться и выгнуться в пояснице, опираясь на локти.
- Сгибание ног: лежа на животе, согните ногу в колене и попытайтесь достать пяткой до ягодицы, затем повторите другой ногой.
Симптомы болезни Паркинсона: от ранних до поздних
Диагностика болезни Паркинсона на ранней стадии сопряжена большими трудностями. Ранняя симптоматика либо вообще отсутствует, либо характеризуется неспецифическими проявлениями, которые могут не восприниматься людьми за серьезную проблему. К числу первых симптомов, которые могут иметь связь с паркинсонизмом, относят:
- частая или постоянная слабость, быстрая утомляемость;
- легкие нарушения координации;
- небольшие нарушения мелкой моторики: например, немного проблематично завязать шнурки, писать ручкой;
- появление болезненных ощущений в области шеи, поясницы, плеч и лопаток, которые часто связывают с остеохондрозом и артрозом;
- депрессивные состояния, необоснованная тревожность;
- снижение обонятельных ощущений;
- нарушение ночного сна, но в дневное время случается внезапное засыпание;
- проблемы со стулом, в частности, запор.
Клиницисты объясняют развитие таких состояний, предшествующих явным двигательным расстройствам, вовлечением при стартовавшей нейродегенерации значительного количества нервных структур. Заболевание от предсимптомной до симптомной стадии проходит в несколько патоморфологических этапов.
- Сначала поражаются дорсальные ядра X черепного нерва и периферическая часть обонятельного центра конечного мозга.
- Затем каскадом повреждаются ствол мозга, ретикулярная субстанция, голубое пятно.
- На предыдущие два этапа в общей сложности уходит примерно от 2 до 4 лет. Только потом, на третьем этапе, начинается прогрессирующая гибель нейронов черного вещества и других структурных компонентов (миндалевидного тела, базальных ганглиев, гипоталамуса).
Далее морфологические нарушения продолжаются, и, начиная с 4 этапа, когда дефицит дофамина составит 60%-80%, открываются клинические симптомы. Их спектр достаточно разнообразен, однако наиболее специфичными проявлениями паркинсонизма являются:
- тремор дистальных отделов конечностей – обычно начинается с одной руки, с прогрессированием заболевания он распространяется на другую руку и нижние конечности;
- дрожание головы и ее отдельных органов – голова дрожит в вертикальном (по типу «да-да») и/или горизонтальном направлении (по типу «нет-нет»), кроме того, могут наблюдаться тремор языка, век и нижней челюсти;
- сокращение непроизвольной двигательной активности – общая скованность, застывание в определенном положении, активные движения в замедленном темпе возобновляются после некоторой задержки (брадикинезия);
- кукольная походка – это когда человек ходит мелкими шажками с постановкой стоп параллельно относительно друг друга, при этом руки содружественно не двигаются и прижаты к туловищу, голова и туловище остаются застывшими;
- амимия лица – застывшая (окаменелая) мимика, не соответствующая происходящим событиям (эмоции радости и плача проявляются с запаздыванием, спадают так же медленно и с отставанием);
- речевые расстройства – речь больного приобретает монотонность и невыразительность, интонации отсутствуют или слабо выражены, склонны к затуханию;
- нарушение письма и почерка – по причине уменьшенного диапазона движений при письме буквы становятся очень мелкими, причем настолько, что написанное автор сам зачастую не в состоянии разобрать;
- мышечная ригидность – это мышечный гипертонус, который в определенных группах мышц приводит к формированию позы «манекена» (спина согнута и вместе с головой наклонена вперед, руки в локтях полусогнуты и примкнуты к телу, а ноги в коленях и тазобедренном отделе фиксированы в положении легкого сгибания);
- утрата постуральных рефлексов – серьезное нарушение координации движений при ходьбе, сопровождающееся трудностями при старте (сложно начать движения) и финише (невозможно остановить инерцию движения) с потерей центра тяжести (возникает на поздних стадиях, часто ведет к травматизму);
- психоз и вегетативные расстройства – отклонения состояния психики выражаются галлюцинаторно-параноидным синдромом, приступами страха, аффектом растерянности, маразмом, склонностью к повторению одних и тех же вопросов; вегетативная дисфункция проявляется ортостатическими нарушениями, проблемами с мочеиспусканием и дефекацией;
- нарушение метаболизма, секреторных функций – часто сопровождается ожирением или стремительной потерей веса до нижних границ, избыточной секрецией слюны, сальной кожей, гипергидрозом.
Упражнения в положении сидя
- изображение разных эмоций (радость, гнев, удивление;
- сдвижение, поднятие, опускание бровей;
- сжатие губ;
- движение высунутым языком в разные стороны.
Для мышц шеи и плечевого пояса
- медленные повороты головы вправо и влево;
- наклоны головы в разные стороны: в направлении плеч, вперед и назад;
- поднимание и опускание плеч;
- круговые движения в плечевых суставах: пальцами дотронуться до плечей и задержать руки в таком положении, затем осуществить круговые движения согнутыми руками;
- разведение плеч: согнуть руки в локтях и отвести их назад, сближая лопатки, удерживать в течение пяти секунд, затем расслабиться и повторить.
- выпрямление спины, упираясь в поясницу руками;
- наклоны вперед-назад, держась руками за сиденье стула.
Для мышц верхних конечностей:
- круговые движения ладонями, сомкнутыми в кулак, кнаружи и кнутри;
- пальцевый перебор: поочередное прикосновение пальцами к большому пальцу.
Для мышц нижних конечностей:
- поочередное выпрямление ног в коленных суставах;
- круговые движения стопами по часовой стрелке и против часовой стрелки;
- сгибание и разгибание пальцев стопы.
Диагностика и лечение болезни Паркинсона
Врачи говорят, что, если выявить и начать лечить патологию еще на ранней стадии (в момент самого начала гибели нейронов), можно было бы притормозить скорость разрушающего процесса и не допустить порогового уровня. Так, человек и в 100 лет не ощутил бы признаков заболевания. Но вся беда в том, что вряд ли кто пойдет к врачу в отсутствие проблем. Пациенты обращаются, когда появляются симптомы, но вот с резервами то нейронов уже катастрофа, их почти не осталось, что делает невозможным достижение такого перспективного плана.
В неврологической практике встречается еще одна проблема диагностики: неврологи часто допускают ошибки в установлении диагноза, игнорируя принципы дифференциации и комплексности. Отсюда возникают грубейшие просчеты в назначении симптоматического пособия, пациент получает зачастую неадекватную терапию, порой, в неоправданно поздние сроки. Многих попросту лечат не от той болезни, что есть по существу на самом деле. Либо рекомендуют лекарства и дозы, не соответствующие стадии патогенеза, возрасту пациента, сопутствующим патологиям, роду профессии и т. д. В результате клиническое состояние доходит до критической фазы, из-за чего часто требуется нейрохирургическая помощь, то есть, операция на головном мозге.
Врач обязан провести глубокую оценку моторных, рефлективных, психических расстройств, затем досконально дифференцировать признаки болезни. Однако и этого мало, ведь аналогичная клиника нередко присутствует при других патологиях и синдромах. Например, при гидроцефалии, опухолях мозга, депрессиях, истерии, кататоническом ступоре, синдроме Исаакса, эссенциальном треморе, пр. После осмотра окончательно и достоверно определить, имеет ли место паркинсонизм и какие структуры параллельно страдают, сможет уже только патоморфологическое исследование мозга.
Прием нейрохируга: изучение данных томографии мозга
Болезнь Паркинсона – пожизненная патология, полностью избавить от нее невозможно. Больному для улучшения качества жизни могут быть назначены в отдельном виде или в комбинации лекарства-симптоматики:
- агонисты ДА-рецепторов;
- агонисты амантадина;
- ингибиторы моноаминоксидазы Б-типа;
- ингибиторы катехол-О-метилтрансферазы;
- препараты леводопы.
Принцип действия лекарственных средств направлен на коррекцию нарушенного биохимического баланса в базальных ядрах, восполнение недостающих веществ. В итоге, пока их пациент принимает, симптомы устраняются или становятся менее выраженными. После их отмены происходит быстрое возвращение симптомов с тенденцией стремительной прогрессии. Лекарства имеют многообразный спектр противопоказаний и ряд тяжелых побочных эффектов, поэтому должны выбираться очень осторожно хорошим специалистом по неврологии.
Рекомендации
Рекомендации по проведению лечебной физкультуры при болезни Паркинсона:
- старайтесь выполнять упражнения каждый день;
- объем занятий определяют лечащий врач и методист ЛФК;
- занятия проводите, когда антипаркинсонические препараты действуют наиболее эффективно;
- во время занятий надевайте удобную одежду и обувь;
- разделите упражнения на небольшие части, отдыхайте в перерывах;
- каждое упражнение повторите по 10 раз.
Помимо вышеперечисленных упражнений важно поддерживать активный образ жизни, больше ходите (поддерживать ритм ходьбы будет зачастую непросто, однако вы можете определить для себя подходящий ритм и темп ходьбы), разговаривайте (речедвигательная мускулатура также нуждается в постоянной поддержке), занимайтесь письмом (укрепление мышц, отвечающих за мелкую моторику).
Мониторинг пациентов, которые ежедневно практиковали лечебную физкультуру при болезни Паркинсона, показал, что занятия в течение шести месяцев и более, заметно содействуют стабилизиции координации движений, улучшению баланса и существенно замедляют прогрессирование патологии. Помните, чем тщательнее вы подойдете к выполнению упражнений, тем скорее сможете вернуться к полноценному участию в повседневной жизни, например, пойти в театр или заняться любимым делом. Старость — это не пора для пассивного отдыха, это время, когда дети взрослые, и можно жить активно, заниматься спортом, укреплять здоровье и осуществлять мечты.
Хирургическая операция при болезни Паркинсона
В современной мировой практике для лечения болезни Паркинсона активно применяются хирургические методы. Операции позволяют существенно сгладить симптоматику, поспособствовать заметному улучшению уровня качества жизни. Обратиться к перспективной нейрохирургии иногда очень даже целесообразно. Особенную важность они представляют при предполагаемо продолжительном сроке жизни и крайне неудовлетворительном состоянии. Перечислим все показания, когда проблему уместно решать оперативно:
- фармакотерапия не дает ожидаемого результата, тяжелые симптомы не ликвидируются или устраняются в минимальной степени;
- болезнь сильно прогрессирует и вынуждает повышать количество, дозировку, кратность использования медикаментов, а такие изменения вызывают острую непереносимость организма (дискинезию конечностей, тошноту и рвоту, отечность, выраженный депрессивный и галлюцинаторный синдром, пр.);
- наблюдается быстро развивающаяся утрата трудоспособности, из-за чего без сопровождения и помощи со стороны близких людей обходиться невозможно;
- собственное желание пациента пройти хирургическое лечение ввиду переживаний насчет потери работы, которая требует постоянного контакта и общения с людьми.
Операции по поводу симптомов болезни Паркинсона имеют противопоказания к назначению. В оперативном вмешательстве может быть отказано, если:
- больной старческого возраста (75 лет и старше);
- сильно выражено слабоумие (хирургия усугубит деменцию);
- в организме имеется онкологический процесс;
- присутствуют поражения зрительно-сенсорной системы с частичной слепотой (риск от стандартной операции состоит в абсолютной потере зрения);
- имеется неконтролируемый сахарный диабет (gamma-knife и cyber-knife диабетикам не противопоказаны);
- больного опасно оперировать из-за высокой вероятности наступления мозговой геморрагии (н-р, при осуществляемом лечении антитромботическими препаратами с невозможностью их временной отмены, при резистентной артериальной гипертонии, патологиях системы свертываемости крови, др.).
В нейрохирургическом арсенале для лечения больных с диагнозом «паркинсонизм/болезнь Паркинсона» применяются стереотаксические методики с доказанной эффективностью, это:
- таламотомия;
- паллидотомия;
- глубокая стимуляция мозга;
- радиохирургия на Гамма-ноже или Кибер-ноже.
Во время хирургической операции
Главный принцип хирургического лечения базируется на локальном разрушении подкорковых ядер головного мозга, что ответственны за появление дрожательного синдрома и ригидности мышц. Такие операции в значительной мере позволяют пациентам адаптироваться к условиям повседневной жизни, ведь некоторым не под силу даже выполнить элементарные действия – поднести ко рту ложку, поставить подпись, застегнуть пуговицу.
Пройдя нейрохирургическое вмешательство, пациентам, и это первостепенно значимо, возвращаются способности к самостоятельному обслуживанию. Очередной веский аргумент в пользу хирургической терапии – это возможность перейти на самые низкие, неагрессивные лекарственные дозы. Хирургия во многих случаях делает жизнь полноценной или максимально приближенной к норме здорового человека.
Рассмотрим же, что представляют собой все тактики операций, которые спасают людей от тех злостных мучений, уготованных болезнью Паркинсона.
Процедура таламотомии
Таламотомия – стереотаксический прием нейрохирургии, в момент которого оказывается точечное деструкционное воздействие на отдельные ядра и проводящие пути таламуса. Процедура выполняется под местным наркозом, человек остается в сознании и полном контакте с врачом. После обезболивания голова закрепляется в стереотаксической раме. Далее в черепной коробке делается 1,5-саниметровое отверстие, через которое к таламусу под КТ-контролем подводится зонд-электрод. При подаче электротока кончик зонда нагревается до 75-80 градусов, что вызывает абляцию (прижигание) интересующих нервных структур. После вмешательства на череп накладывается стерильная повязка.
Деструкция таламусной области эффективна только при контрлатеральном (одностороннем) треморе. Процедура сложная, долгая (манипуляции занимают до 2 часов), по степени инвазивности средняя. Она показывает в 90% случаев хорошие и отличные результаты. После таламотомии достигается устойчивый и длительный противотреморный эффект, у большинства он отмечается сразу в операционной. Осложнения случаются не сильно часто, у 2% пациентов. Послеоперационные нарушения в основном представлены расстройствами чувствительности и психики, односторонними парезами.
Видео на английском языке, но весьма наглядное:
Операция паллидотомия
Суть паллидотомии заключается в деструкции медиальной части бледного шара с целью подавления его гиперактивности. Бледный шар головного мозга отвечает за регуляцию мышечного тонуса и двигательных способностей. При его чрезмерной активности, как в случае с паркинсонизмом, возникает неадекватное воспроизведение движений. Процедура позволяет пресечь его патологическую импульсацию, которая провоцирует торможение нервных клеток таламуса и моторных областей коры головного мозга.
Эта операция сходна с таламотомией, отличие – функциональная область для прямого нанесения деструкции. Этот способ может быть рассмотрен в качестве лечения дискинезий от приема леводопы, сочетающихся с болезненным спазмированием мышц. Улучшение при таких дискинезиях наступает в 90% случаев, ригидность и брадикинезию сократить удается в 80%, тремор – только в 50-55%. Безусловно, если операция была проведена безупречно. Однако если у пациента ведущим симптомом выступает тремор, проводить паллидотомию неуместно, предпочтительнее таламотомия.
Хирургический шов после процедуры.
В ходе манипуляций на бледном шаре крайне важно использовать самые щадящие интраоперационные системы деструкции (например, криозонды) для столь уязвимого участка.
По причине близкого расположения зрительного тракта и внутренней капсулы, индивидуальной вариабельности размеров БШ от паллиодотомии в ведущих клиниках мира все чаще стали отказываться. Методика сопряжена высокими рисками необратимых последствий: выпадением полей зрения, внутримозговыми кровоизлияниями, дизартриями и др.
Метод глубокой стимуляции мозга
Уникальная методика Deep Brain Stimulation, изобретенная в 80-х годах французскими специалистами, стала хорошей альтернативой таламо- и поллидотомии. Техника ее проведения состоит во вживлении электродов в мозг. Они будут обеспечивать должный контроль над тремором, скованностью и замедленностью движений, распознавая и блокируя аномальные сигналы ЦНС. Эта процедура нейростимуляции не подойдет пациентам с немоторными нарушениями.
Миниинвазивный сеанс осуществляется в 2 этапа. На первом этапе под местной анестезией через крошечное отверстие в черепе в зону субталамического ядра вводятся специальные электроды. Для высокоточного и безопасного внедрения электродов используется трехмерная КТ-навигация. Свободные концы электродов оставляют под кожей головы. В течение примерно 1 недели импланты тестируются и настраиваются посредством магнитных приборов. По достижении необходимого эффекта переходят ко второму этапу.
На втором этапе выполняется имплантация импульсного генератора под кожу, немного ниже ключицы. Концы электродов соединяют с генератором электроимпульсов, затем на область рассечения кожи накладывается косметический шов. После окончания вмешательства выполняется контрольная проверка работы установленной системы. Первое время в месте операции могут беспокоить болезненные явления, которые постепенно сойдут на нет. В целом процедура переносится относительно легко и редко осложняется последствиями. Выраженность тремора сокращается, как показывают наблюдения, во многих случаях на 85% и более.
При выписке больному выдается специальный пульт магнитного действия, которым можно будет выключить или включить основное устройство. В случае усиления симптомов, врач изменит настройки нейростимулятора, используя только внешние источники управления. Стимулятор работает от батарей, срок службы которых составляет 5 лет и более, самые последние модели рассчитаны на срок эксплуатации до 10 лет.
Радиохирургия на Гамма-ноже, Кибер-установках
Радиохирургические операции на Гамма и Кибер ножах приобрели грандиозный успех в нейрохирургическом мире. Такие процедуры безопасны, безболезненны и бескровны, поскольку проводятся без вовлечения методов трепанации и разрезов, не требуют прямого контакта хирургических инструментов с тканями головного мозга. Пациента не нужно госпитализировать, сеанс проходит в амбулаторных условиях. По терапевтической мощи передовые технологии не уступают, а иногда даже превосходят классические операции.
Гамма-нож и Кибер-нож – «золотой стандарт» современной радиохирургии. С их помощью всего за 1 сеанс устраняются очаги, вызывающие клинику болезни Паркинсона. Работают методики по принципу прицеленного воздействия радиоактивным потоком лучей на патологическую область, к примеру, на таламус или бледный шар. В участки, которые виновны в появлении дрожательного синдрома и других нарушений, поступает концентрированная доза радиации. Под действием радиоактивной энергии облучаемый объект разрушается и обезвреживается, а вслед за этим наступает облегчение для пациента.
За процессом посредством компьютерного оборудования будет следить врач из соседнего кабинета. Облучения бояться не стоит, «умные» установки работают только в изолированном поле, четко в избранной точке. Поэтому они не окажут негативного влияния на организм и близлежащие структуры головного мозга. Пациенту нужно просто от 30-60 минут полежать на столе установке. А уже через час после проведенной терапии он сможет покинуть лечебное учреждение, на следующий день вернуться к повседневной деятельности. Эффективность лечения тремора на системе Гамма- или Кибер-нож составляет 95% и более.
Профильные клиники
В Европе одним из лидеров в области нейрохирургического лечения и реабилитации пациентов с диагнозом болезни Паркинсона является Чехия. Чехия имеет огромный опыт в восстановлении опорно-двигательных функций и утраченного потенциала ЦНС не только при паркинсонизме, но и при болезни Альцегеймера, эпилепсиях, мозговых новообразованиях. Медицинская помощь предоставляется по современным стандартам нейрохирургии.
Чешские специалисты практикуют исключительно проверенные, действенные и щадящие технологии, актуальные нынешнему времени. Клиники Чешской Республики – учреждения с мировым именем, которые не уступают медучреждениям Германии и Израиля. И при этом цены на радио- и нейрохирургическую помощь при паркинсонизме в Чехии в разы доступнее (не менее чем в 1,5 раза ниже), чем в этих странах.
Движения в положении стоя
Упражнения в положении стоя:
- Вытянуть руки перед собой, повернуть ладони друг к другу, затем медленно разводить руки в стороны и обратно, в начальное положение.
- Полуприседания: опираясь на спинку стула, медленно сгибайте ноги в коленях, держа спину прямо.
- Подъем на пальцах ног: опираясь на спинку стула приподняться на носках, с отрывом стопы от пола.
- Растягивание: опираясь на спинку стула вытянуть ногу прямо назад, присесть, сгибая вторую в колене, затем возвращайтесь в начальное положение и повторить упражнение, вытягивая другую ногу.