Менингит — это тяжелое инфекционное воспалительное заболевание оболочек головного и/или спинного мозга. Возбудителем менингита могут быть бактерии, вирусы, патогенные грибы и некоторые простейшие. Заболевание имеет яркую клиническую картину (высокая температура, головная боль), при появлении которой необходимо срочно обратиться к врачу. Современными медицинскими средствами менингит хорошо поддается лечению.
Однако, очень важно обратиться за медицинской помощью незамедлительно, так как заболевание имеет высокую тенденцию к прогрессированию и может привести к тяжелым последствиям и гибели пациента. При появлении первых признаков менингита можно обратиться за помощью в Юсуповскую больницу. Опытные доктора быстро поставят диагноз и начнут лечение. Своевременное обращение в больницу позволит выиграть время и избежать серьезных последствий.
Симптомы
Прогнозы при диагнозе менингит зависят от своевременности диагностики и начала лечения. Первыми признаками заболевания являются:
- головная боль;
- резкое повышение температуры тела;
- приступы тошноты и рвоты. При этом после рвоты облегчения у больного не наступает;
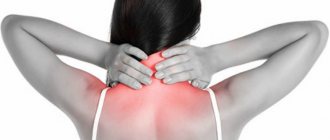
- онемение мышц в области шеи;
- чувство слабости и общее недомогание;
- вялость, возбуждение. Иногда могут появляться галлюцинации;
- отсутствие аппетита;
- диарея.
К этим симптомам добавляются следующие:
- чувство давления в области глаз;
- боли при надавливании в области бровей, под глазом или в зоне тройничного нерва;
- воспаление лимфатических желез;
- симптом Брудзинского – при наклоне головы или надавливании на различные части тела, ноги и другие части тела движутся рефлекторно;
- симптом Кернига – ноги в коленном суставе перестают разгибаться по причине напряжения задней группы мышц бедра;
- симптом Бехтерева – при простукивании по скуловой дуге сокращаются лицевые мышцы;
- симптом Менделя – возникновение болевых ощущений при надавливании на область наружного слухового прохода;
- симптом Пулатова – при простукивании черепа у пациента проявляется боль;
- симптом Лесажа – у маленьких детей большой родничок напряжен и пульсирует. Если взять малыша подмышки, то он запрокидывает голову назад и рефлекторно поджимает к животу ножки.
Можно выделить и неспецифические симптомы менингита, среди которых:
- судороги мышц тела;
- повышение артериального давления;
- снижение слуха;
- нарушение зрительной функции – возможно двоение в глазах, косоглазие, птоз, нистагм;
- насморк, кашель, боли в горле;
- брадикардия и тахикардия;
- повышенная раздражительность;
- сонливость.
Диагностика
Перед тем, как лечить менингит, врач должен выяснить этиологию заболевания. С этой целью назначается проведение дополнительных исследований:
- общего анализа крови – для выявления воспалительных изменений;
- общего анализа мочи – тяжелое течение менингита и сепсис могут привести к поражению почек;
- спинномозговой пункции с исследованием ликвора;
- биохимического анализа крови – для определения степени поражения внутренних органов;
- бактериологического посева слизи из носоглотки для выявления менингококка, пневмококка;
- бактериологического исследования цереброспинальной жидкости и крови – при подозрении на гнойный менингит;
- исследования кала для выявления энтеровирусов и вирусов полиомиелита (ПЦР);
- анализ крови для выяснения кислотно-щелочного равновесия, свертывающей системы – назначается при тяжелом течении менингита и инфекционно-токсическом шоке.
Кроме того, врачу могут понадобиться и результаты других исследований:
- электрокардиограммы сердца – при тяжелом состоянии больного и симптомах поражения сердечной мышцы;
- рентгенографии грудной клетки – при подозрении на пневмонию, часто сопровождающую пневмококковый менингит.
Записаться на приём
Гнойный менингит
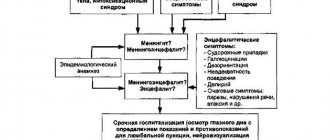
МЕНИНГИТ – воспаление оболочек головного и спинного мозга, имеющее в своей основе инфекционный процесс, который может быть обусловлен бактериальным, вирусным, грибковым поражением, протекать остро, подостро или хронически, первично поражать оболочки, или быть вторичным (возникать на фоне другого заболевания: отит, синусит, черепно-мозговая травма).
Клиническую картину менингита составляют общеинфекционные симптомы (лихорадка, недомогание, тахикардия, боль в мышцах); общемозговые симптомы (интенсивная головная боль, тошнота, рвота, спутанность или угнетение сознания вплоть до комы) и менингеальный синдром.
Менингеальный синдром включает ригидность шейных мышц, симптом Кернига, симптомы Брудзинского, снижение порога к внешним раздражителям, болевые синдромы. Менингеальные симптомы часто можно выявить даже в коме, однако на ранней стадии заболевания, у детей и пожилых они могут отсутствовать. У пожилых менингит может проявиться сочетанием лихорадки со спутанностью или нарастающим угнетением сознания в отсутствие менингеальных симптомов.
Решающее значение в диагностике менингита имеет исследование ликвора. В связи с этим люмбальная пункция обязательна при малейшем подозрении на менингит. Противопоказанием к проведению люмбальной пункции может служить: признаки начинающегося вклинения ствола головного мозга (нарастающее угнетение сознания, одностороннее расширение зрачка, нарушение ритма дыхания, декортикационная или децеребрационная ригидность), выявляемые при КТ или МРТ обструктивная гидроцефалия.
ГНОЙНЫЙ МЕНИНГИТ.
Менингококковый менингит чаще возникает в детском и юношеском возрасте и обычно носит спорадический характер, но иногда отмечаются небольшие эпидемические вспышки, особенно в детских коллективах. Инфекция передается воздушно-капельным путем, ее источником могут служить больные с менингококковым назофарингитом. В тяжелых случаях менингококкового менингита возникает характерная геморрагическая петехиальная и пурпурная сыпь, которая имеет вид звездочек различной величины и формы и локализуется на туловище и нижних конечностях (в области ягодиц, бедер, голеней). Петехии могут быть также на слизистых оболочках, конъюнктиве, иногда на ладонях и подошвах. Значительно реже сходная сыпь наблюдается при менингитах, вызванных энтеровирусами, гемофильной палочкой, листерией, пневмококком, а также при стафилококковом бактериальном эндокардите, риккетсиозах, васкулитах.
Пневмококковый менингит — наиболее частый вариант менингита у лиц старше 30 лет. Он часто развивается в результате распространения инфекции из отдаленных очагов (при пневмонии, среднем отите, мастоидите, синусите, эндокардите) и особенно тяжело протекает у больных со сниженной реактивностью (при алкоголизме, сахарном диабете, миеломной болезни, гипогаммаглобулинемии, циррозе печени, после спленэктомии, на фоне кортикостероидной терапии, гемодиализа). Пневмококк — частый возбудитель посттравматического менингита у больных с переломом основания черепа и ликвореей. Пневмококковый менингит обычно протекает тяжело, чаще вызывает угнетение сознания, стойкую очаговую симптоматику и эпилептические припадки, нередко заканчивается летально, может рецидивировать.
Большинство случаев менингита, вызванного гемофильной палочкой, возникают у детей до 6 лет, но изредка он встречается и в более старшем возрасте, обычно на фоне синусита, эпиглоттита, пневмонии, среднего отита, ЧМТ, сахарного диабета, алкоголизма, спленэктомии, гипогаммаглобулинемии, СПИДа.
Помимо общемозговых и менингеальных симптомов, при гнойном менингите иногда встречаются очаговые неврологические симптомы, обусловленные вовлечением черепных и спинномозговых нервов, реже — самого вещества мозга. Особенно часто страдают глазодвигательные нервы, но, как правило, движения глазных яблок восстанавливаются в течение нескольких дней или недель, тогда как поражение слухового нерва нередко приводит к стойкой глухоте. Примерно у 40% больных с менингитом возникают эпилептические припадки.
Лечение. При подозрении на менингит пациент должен быть экстренно госпитализирован. После взятия пробы ликвора и крови для бактериологического исследования немедленно назначают антибиотики.
У взрослых с нормальным иммунитетом возбудителем менингита чаще всего бывают пневмококк или менингококк, реже стрептококк, гемофильная палочка и листерия; препаратами выбора являются пенициллин или ампициллин, однако, принимая во внимание появление штаммов пневмококков и менингококков, устойчивых к пенициллину, в последние годы все шире применяют цефалоспорины III поколения (цефтриаксон или цефотаксим).
После нормализации температуры антибактериальную терапию в среднем следует продолжать 10 дней. При менингококковой инфекции ее продолжительность может быть сокращена до 5-7 дней (после нормализации температуры). При пневмококковом менингите продолжительность курса увеличивается до 14 дней.
При наличии синусита, отита или другой параменингеальной инфекции, а также при менингите, вызванном грамотрицательными бактериями, листерией, синегнойной палочкой, продолжительность лечения увеличивают до 3-4 недель.
Перед отменой антибиотиков, для того чтобы убедиться в санации ликвора, проводят контрольную люмбальную пункцию. Условием отмены антибиотика являются стерильность ликвора.
Если на фоне антибактериальной терапии лихорадка сохраняется более 2-5 дней или возникла вновь, то следует подумать о возможности осложнений, неадекватности терапии, флебите, метастатической инфекции (септическом артрите, перикардите, эндокардите) или токсическом действии препарата. При выявлении первичного очага инфекции (например, гнойного среднего отита), абсцесса или субдуральной эмпиемы показано срочное оперативное вмешательство.
Лечение
Врачи Юсуповской больницы придерживаются принципов лечения пациентов с менингитами, которые предусматривают предотвращение дальнейшего распространения патологического процесса и профилактику развития осложнений. Неврологи индивидуально подходят к лечению каждого пациента. Комплексная терапия включает:
- этиотропное лечение (уничтожение бактерий, вызвавших воспаление мозговых оболочек);
- дезинтоксикационную терапию;
- мероприятия, направленные на снижение внутричерепного давления;
- противовоспалительную терапию кортикостероидными гормональными препаратами;
- лечение внутричерепных и экстракраниальных осложнений;
- купирование судорожного синдрома;
- нормализацию температуры тела.
Антибиотики при менингите у взрослых на догоспитальном этапе применяют только в случаях, когда экстренная доставка пациента в Юсуповскую больницу невозможна по каким-либо объективным причинам в течение 2,5 или 3 часов. Введение антибиотиков при менингите в более ранние сроки (до 60 минут) обосновано только при наличии веских подозрений на менингококковую природу заболевания при сочетаниях симптомов менингита с неисчезающими при надавливании геморрагическими высыпаниями.
Антибиотики при бактериальном гнойном менингите вводятся только парентерально. Антибактериальные таблетки при менингите не эффективны. При подозрении на менингококковую природу заболевания антибиотики при менингите вводят только на фоне налаженной противошоковой терапии при наличии сосудистого доступа в связи с высоким риском нарушения кровоснабжения тканей и развития острой надпочечниковой недостаточности на фоне низкого артериального давления.
На догоспитальном этапе лечения менингита вводят цефалоспорины третьего поколения. Пенициллин при менингите в данном случае менее эффективен, поскольку в России не проводится обязательная вакцинация от гемофильной инфекции и геморрагическая сыпь может быть проявлением менингита, вызванного гемофильной палочкой, нечувствительной к пенициллину. При наличии сведений о тяжелых аллергических реакциях у пациента на бета-лактамные антибиотики, вводят левомицетина сукцинат натрия (хлорамфеникол). Введение антибиотика не является поводом для задержки с госпитализацией пациента.
Больным бактериальным гнойным менингитом эмпирическую антибактериальную терапию начинают не позднее, чем через час после поступления в клинику неврологии. Если у пациента выявлены противопоказания к немедленному проведению люмбальной пункции, антибиотики при менингите начинают вводить сразу после забора образца крови для бактериологического исследования. При стабильном состоянии пациента, отсутствии противопоказаний к проведению цереброспинальной пункции, возможности получения ликвора в течение одного часа с момента поступления пациента в клинику неврологии, антибактериальную терапию начинают после цистоскопического исследования мазков спинномозговой жидкости, окрашенных по Грамму.
При эмпирическом подборе антибиотиков пациентам, страдающим менингитом, неврологи учитывают:
- возраст пациента;
- состояния, предшествующие заболеванию (пороки развития, травмы, нейрохирургические вмешательства, иммунодефицитные состояния, кохлеарную имплантацию);
- наличие вакцинации от менингококка, гемофильной палочки, пневмококка;
- возможность контактов с инфекционными больными;
- пребывание в странах с высоким уровнем заболеваемости бактериальным менингитом;
- региональные особенности возбудителей, вызывающих нейроинфекционные заболевания.
Антибиотики при менингите неустановленной причины
При наличии неблагоприятного фона, предшествующего менингиту, новорожденным и детям до одного месяца назначают следующие антибиотики при менингите: ампициллин и аминогликозид (гентамицин) или цефотаксим. При подозрении на пневмококковую природу заболевания показано применение ванкомицина.
У детей от 3 месяцев до 18 лет менингит вызывают преимущественно пневмококки, гемофильная палочка, менингококки. Пациентам назначают антибиотики, которые относятся к цефалоспоринам третьего поколения (цефотаксим или цефтриаксон). При подозрении на пневмококковую природу менингита, если в регионе присутствуют штаммы бактерий, устойчивые к цефалоспоринам, в схему лечения добавляют ванкомицин или рифампицин. Если у пациента развился менингит на фоне перелома черепа, причиной воспаления мозговых оболочек могут быть пневмококки, гемофильная палочка, β-гемолитический стрептококк. В этом случае неврологи Юсуповской больницы применяют комбинацию цефалоспоринов третьего поколения с ванкомицином.
При проникающей травме головы, после нейрохирургических вмешательств возбудителями менингита являются золотистый стафилококк, аэробные грамотрицательные бактерии. Они наиболее чувствительны к комбинации ванкомицина с цефепимом, цефтазидимом или меронемом. Если менингит развился после установки шунта, эффективны те же сочетания антибиотиков.
В начале заболевания менингитом схожая симптоматика (нарушение сознания, судороги, лихорадка, менингеальные симптомы) и результаты исследования цереброспинальной жидкости (смешанный плеоцитоз) не позволяют исключить вирусный энцефалит. Врачи Юсуповской больницы во всех сомнительных случаях, до результатов окончательного обследования пациента одновременно с антибактериальной терапией назначают ацикловир внутривенно. После проведения лабораторных исследований, уточнения природы менингита, проводят коррекцию антибактериальной терапии.
Антибиотикотерапия при установленном возбудителе менингита
Если при исследовании спинномозговой жидкости, полученной во время первой люмбальной пункции, лаборанты идентифицируют возбудителя менингита, врачи Юсуповской больницы назначают антибиотики, к которым чувствительны выявленные микроорганизмы. На менингококки действуют цефотаксим, цефтриаксон, пенициллин. Альтернативными антибактериальными препаратами являются антибиотики меронем, хлорамфеникол. При развитии септического шока, полиорганной недостаточности, врачи отдают предпочтение цефалоспоринам.
Основными антибиотиками, которые врачи назначают для лечения пациентов с менингитом пневмококкового происхождения, являются цефотаксим и цефтриаксон. В качестве резервных антибиотиков используют цефепим, меронем и хлорамфеникол. При циркуляции в регионе штаммов, устойчивых к пенициллину, назначают комбинированную антибиотикотерапию цефалоспоринами третьего поколения в сочетании с ванкомицином либо рифампицином.
Гемофильная палочка b типа не чувствительна к пенициллину. Если она является причиной менингита, неврологи назначают ампициллин, цефотаксим, цефтриаксон или хлорамфеникол. В качестве альтернативных антибиотиков применяют цефепим или меронем. Стрептококки серотипа В чувствительны к антибиотику цефотаксиму. Неврологи Юсуповской больницы индивидуально подбирают дозы и кратность введения антибиотиков в зависимости от возраста пациента. При криптококковом менингите применяют 5-флуцитозин и амфотерицин В, а при туберкулезном – пиразинамид, рифампицин, изониазид и этамбутол.
Длительность антибактериальной терапии устанавливают индивидуально для каждого пациента в зависимости от причины менингита, особенностей течения заболевания и наличия осложнений. Средние сроки терапии антибиотиками в зависимости от возбудителя менингита при неосложненном течении заболевания, следующие:
- менингококковый менингит – 7 дней;
- гемофильный – от 7 до 10 дней;
- пневмококковый – от 10 до14 дней;
- листериозный – 21 день;
- стрептококковый (группы В) – 14 дней.
При бактериальном менингите, вызванном грамм-отрицательными энтеробактериями или синегнойной палочкой, антибиотики вводят в течение 21 дня. Отменяют антибиотики при полном обратном развитии симптомов менингита и нормализации показателей спинномозговой жидкости. При менингококковом менингите антибиотикотерапию прекращают при отсутствии возбудителей инфекции в спинномозговой жидкости и смывах с носоглотки.
Комплексное лечение менингитов
Кроме антибиотиков при менингите врачи Юсуповской больницы назначают пациентам глюкокортикоиды. Дексаметазон вводят до начала антибиотикотерапии или одновременно с первой дозой антибиотика. Если есть показания к назначению дексаметазона после начала лечения антибиотиками, его вводят в первые 4 часа после инъекции антибактериального препарата. Дексазон не назначают позднее 12 часов с начала терапии менингита антибиотиками.
При назначении глюкокортикоидов неврологи учитывают, что, уменьшая выраженность воспалительных изменений в оболочках мозга, они способствуют снижению проницаемости гематоэнцефалического барьера для антибактериальных препаратов и приводят к снижению концентрации антибиотиков в субарахноидальном пространстве. Этот факт особенно учитывают при использовании ванкомицина у пациентов с пневмококковым менингитом. Длительное применение глюкокортикоидов у больных менингитом приводит к угнетению иммунной системы и может вызвать развитие вторичных бактериальных осложнений, активацию вирусных инфекций. При признаках септического шока, проявлениях острой надпочечниковой недостаточности также назначают глюкокортикоиды.
Дезинтоксикационную терапию назначают с целью поддержания объема циркулирующей крови, адекватного снабжения кровью тканей головного мозга. При проведении инфузионной терапии врачи используют изотонические растворы натрия хлорида, глюкозы или декстрозы, раствор Рингера. Всем больным менингитом в Юсуповской больнице не реже одного раза в сутки проводят контроль уровня глюкозы в крови.
При признаках шока экстренно болюсно внутривенно за 5-10 минут вводят натрия хлорид. При сохраняющейся или прогрессирующей симптоматике повторно вводят 0,9% раствор натрия хлорида или 5% человеческий альбумин. Если симптоматика продолжает сохраняться после введения жидкости в объеме 40 мл/кг, проводится третье введение 0,9% натрия хлорида либо 5% человеческого альбумина в течение 5-10 минут. При неэффективности проводимых мероприятий пациента немедленно переводят на искусственную вентиляцию легких, подключают вазоактивные препараты и продолжают инфузионную терапию.
Для инфузионной терапии при нарастающем повышении внутричерепного давления и угрозе развития отека головного мозга используют раствор маннитола с последующим назначением фуросемида для предотвращения синдрома «отдачи». При развитии судорог пациентам вводят диазепам или мидозал. Если развивается судорожный статус, применяют вальпроаты (конвулекс, депакин). При сохраняющейся эпилептической активности пациентов подключают к аппарату искусственной вентиляции легких и вводят натрия оксибутират или натрия тиопентал. С целью иммунокоррекции используют внутривенные иммуноглобулины, обогащенные IgM – пентаглобин. Они эффективны в первые сутки заболевания. При развитии у пациентов острой почечной недостаточности проводят сеансы плазмафереза.
Пройти курс адекватной терапии менингита антибиотиками можно, предварительно осуществив запись и позвонив по телефону Юсуповской больницы. Врачи клиники индивидуально подбирают схему антибактериальной терапии, применяют антибиотики, обладающие минимальным спектром побочных эффектов. Своевременное адекватное лечение антибиотиками позволяет предотвратить осложнения менингита.
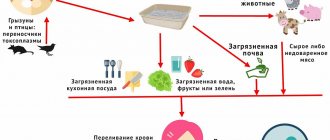
Менингококковая инфекция
Заболевание вызывают различные штаммы (разновидности) менингококка. Источником инфицирования ребенка может быть заболевший человек или «здоровый» носитель менингококка. Число таких носителей при менингококковой инфекции очень велико: на один случай генерализованной формы болезни приходится от 2 до 4 тысяч здоровых носителей этого микроба.
Носителями являются обычно взрослые, хотя и не знают об этом, а заболевают преимущественно дети.
Возбудитель обитает в носоглотке и выделяется во внешнюю среду при чихании, разговоре. Опасность возрастает при возникновении воспаления в носоглотке. К счастью, менингококк очень неустойчив в условиях внешней среды: выживает не более получаса.
Инфицирование происходит воздушно-капельным путем при очень тесном (на расстоянии до 50 см) и продолжительном контакте. Инфекция имеет выраженную зимне-весеннюю сезонность с пиком заболеваемости с февраля по апрель.
Регистрируются периодические повышения уровня заболеваемости примерно через 10 лет, что связано со сменой штамма возбудителя и отсутствием иммунитета к нему. Возможны как единичные случаи заболеваемости детей, так и массовые в виде вспышек и эпидемий. В период между эпидемиями больше заболевает малышей раннего возраста, а в эпидемию – больше старших детей.
Менингококк чувствителен к антибиотикам, сульфаниламидным препаратам.
При попадании возбудителя на слизистую оболочку носоглотки он, чаще всего, не вызывает воспаления: так формируется «здоровое» носительство. Но иногда в носоглотке возникают воспалительные изменения, развивается локализованная форма заболевания: менингококковый назофарингит.
Значительно реже (у 5% заболевших) микроб проникает в кровь и разносится в различные органы. Так развивается менингококковый сепсис (менингококцемия).
Выраженный токсический синдром возникает в результате разрушения менингококков (под действием выработанных антител или антибиотиков) и выделения значительного количества эндотоксина. Это может послужить причиной развития инфекционно-токсического шока.
Помимо внутренних органов (легких, суставов, надпочечников, сетчатки глаз, сердца) менингококк может поражать и ЦНС: оболочки и вещество головного и спинного мозга. В этих случаях развивается гнойный менингит (или менингоэнцефалит).
После перенесенного заболевания и даже в результате носительства менингококка, вырабатывается стойкий иммунитет.
Симптомы
Инкубационный период может длиться от 2 до 10 дней, обычно он короткий: равен 2-3 дням.
Выделяют локализованные и генерализованные клинические формы менингококковой инфекции.
Локализованные:
- бессимптомное менингококконосительство;
- менингококковый назофарингит.
Генерализованные:
- менингококцемия (менингококковый сепсис);
- менингит (воспаление оболочек мозга);
- менингоэнцефалит (воспаление и оболочек, и вещества мозга);
- смешанная форма (сочетание менингококцемии и менингита).
К редким формам относятся: вызванные менингококком артрит, пневмония, иридоциклит, эндокардит.
Бессимптомное менингококконосительство – самая частая форма заболевания (развивается у 99,5% всех инфицированных). Чаще отмечается у взрослых. Состояние не проявляется никакими признаками, и человек не знает о своем инфицировании.
Менингококковый назофарингит развивается у 80% заболевших менингококковой инфекцией. Проявляется обычными для воспалительного процесса в носоглотке симптомами: острое начало, першение в горле, заложенность носа, сухой кашель, головная боль. Может повышаться температура в пределах 37,5°С. Общее состояние и самочувствие страдают мало.
При осмотре выявляется покраснение в зеве и отечность слизистой, иногда покраснение конъюнктив, скудное слизисто-гнойное отделяемое из носа. Чаще состояние расценивается как проявление острого респираторного заболевания. Правильный диагноз ставится только в очаге инфекции при обследовании контактных лиц.
Длительность заболевания от 2 до 7 дней; заканчивается выздоровлением. Но часто (около 30% случаев) эта форма предшествует последующему развитию генерализованной формы инфекции.
Менингококцемия развивается остро, внезапно. Ее проявления нарастают очень быстро. Родители могут указать точное время начала болезни, а не только дату. Резко повышается с ознобом температура (до 40°С), трудно снижаемая жаропонижающими средствами. Отмечается повторяющаяся рвота и выраженная головная боль, жажда.
Но основным и наиболее характерным признаком менингококкового сепсиса является сыпь. Проявляется она уже в первые сутки болезни, реже на вторые. Чем раньше от начала болезненного процесса появляется сыпь, тем тяжелее течение и прогноз болезни.
Чаще она локализуется на бедрах, голенях, внизу живота, на ягодицах. Распространяется сыпь быстро, буквально «растет на глазах». Появление высыпаний на лице свидетельствует о тяжести процесса. Это неблагоприятный прогностический признак.
Размер сыпи может быть разным: от мелкоточечных кровоизлияний до крупных неправильной («звездчатой») формы элементов багрово-синюшного цвета. Сыпь является кровоизлиянием в кожу, она не исчезает при надавливании, располагается на бледном фоне кожных покровов. Мелкоточечные высыпания держатся 3-4 дня, пигментируются и исчезают.
В центре крупных элементов сыпи может развиваться спустя пару дней некроз (омертвение) ткани. Некротическая поверхность покрывается коркой, после ее отхождения образуются язвы, которые рубцуются очень медленно (до 3 недель и более).
Некроз может возникнуть и на кончике носа, фалангах пальцев, ушных раковинах с развитием сухой гангрены.
Клинические симптомы при менингококцемии могут нарастать очень бурно, особенно при молниеносном варианте течения заболевания. Кровоизлияние в конъюнктивы или склеры глаз может появиться даже раньше, чем сыпь на коже. Возможно возникновение и других проявлений геморрагического синдрома: кровотечения (носовое, желудочное, почечное) и кровоизлияния в различных органах.
Вследствие нарушения кровоснабжения и обменных процессов за счет токсикоза, при менингококцемии у детей имеются симптомы поражения почек, сердечно-сосудистой системы, легких, глаз, печени, суставов. У всех детей появляется одышка, учащение сердцебиений, сниженное артериальное давление.
При вовлечении в процесс почек появляются изменения в моче (белок, эритроциты и лейкоциты). Поражение суставов характеризуется возникновением боли в крупных суставах и отечности их, ограничением объема движений.
В случае кровоизлияния в надпочечники развивается острая надпочечниковая недостаточность за счет дефицита гормонов, которая может послужить причиной смертельного исхода. Такое осложнение так же, как и острая почечная недостаточность, возможно при молниеносной форме менингококцемии (сверхостром сепсисе).
Клинически надпочечниковая недостаточность проявляется резким падением кровяного давления, рвотой, появлением синюшных пятен на коже на фоне резкой бледности, частым слабым пульсом, выраженной одышкой и последующим нарушением ритма дыхания, падением температуры ниже нормы. При отсутствии квалифицированной помощи, летальный исход может наступить даже за несколько часов.
Крайне редко встречается хроническая форма менингококцемии с периодическими рецидивами. Она может длиться в течение нескольких месяцев.
Если в патологический процесс вовлекаются мозговые оболочки, то состояние ребенка резко ухудшается.
Гнойный менингококковый менингит также характеризуется острым началом. Появляется резкая разлитая головная боль, маленькие дети реагируют на нее появлением беспокойства, пронзительным плачем. Температура с ознобом может повышаться до 40°С и не снижается после принятия ребенком жаропонижающих лекарств.
Головная боль усиливается в ответ на любой раздражитель: громкий звук, свет, даже на прикосновение: у маленьких детей это проявляется в виде симптома «отталкивания материнских рук». Усиление головной боли отмечается при малейшем движении, при повороте головы.
Аппетит отсутствует. Многократно повторяющаяся рвота не приносит облегчения. Она не связана с приемом пищи. Может появиться и понос, особенно в раннем возрасте. Ребенок бледный, вялый, пульс учащен, кровяное давление снижено.
Мышечный тонус повышен. Характерна поза ребенка в постели: лежа на боку, «свернувшись калачиком», с притянутыми к животу ногами и запрокинутой назад головой.
У маленьких деток отмечается выбухание, напряжение и пульсация большого родничка. Иногда появляется расхождение швов между костями черепа. При обезвоживании маленького ребенка за счет рвоты и жидкого стула родничок западает.
У малышей может возникать рефлекторный запор и отсутствие мочеиспускания.
Иногда у детей отмечается двигательное беспокойство, но может быть и заторможенность, сонливость и вялость. У маленьких ребятишек можно заметить дрожание подбородка и ручек, что проявляется такими симптомами, как нарушение сознания, психические расстройства, двигательное возбуждение и судороги.
При осмотре врач выявляет очаговую симптоматику: парезы (или параличи), патологические изменения со стороны черепно-мозговых нервов (глазодвигательные расстройства, снижение слуха и зрения). В тяжелых случаях при возникновении отека мозга возможно нарушение глотания, речи, сердечной деятельности и дыхания.
При смешанной форме могут преобладать как клинические проявления менингита, так и симптомы менингококцемии.
В процессе течения генерализованной формы заболевания могут развиваться и редкие формы: поражение суставов, сердца, сетчатки глаз и легких. Но если менингококк попадает с воздухом сразу в легкие, то менингококковая пневмония может развиваться и первично.
.
Диагностика
При осмотре врач оценивает состояние большого родничка у маленьких детей и проверяет наличие менингиальных симптомов.
Для диагностики менингококковой инфекции применяются такие методы:
- опрос родителей и ребенка (если возможен по возрасту): позволяет выяснить наличие контакта с больными людьми, уточнить жалобы, динамику развития заболевания и последовательность появления симптомов;
- осмотр ребенка врачом: оценка тяжести состояния и выявление ряда клинических признаков болезни (температуру, окраску кожи, сыпь, менингеальные симптомы, состояние большого родничка у маленьких детей, судороги и др.);
В случае генерализованных форм заболевания диагноз можно поставить уже на основании клинических проявлений. Для подтверждения диагноза применяются методы лабораторной диагностики (она проводится уже в условиях стационара после экстренной госпитализации ребенка):
- клиническое исследование крови и мочи: в крови при менингококковой инфекции отмечаются повышенное общее число лейкоцитов, повышение числа палочкоядерных и сегментоядерных лейкоцитов, отсутствие эозинофилов и ускоренная СОЭ; анализ мочи позволяет оценить работу почек;
- клиническое исследование (бактериоскопия) толстой капли крови и осадка ликвора для обнаружения менингококков;
- бактериологический метод: посев слизи из носоглотки, посев спинномозговой жидкости, посев крови для выделения менингококка и определения его чувствительности к антибиотикам;
- биохимический анализ крови (коагулограмма, печеночный и почечный комплекс) позволяют оценить степень тяжести состояния ребенка;
- серологический анализ крови (парные сыворотки, взятые с интервалом в 7 дней) позволяют обнаружить антитела к менингококку и нарастание их титра; диагностическим является 4-кратное увеличение титра;
Дополнительные методы обследования:
- консультации невролога, ЛОР-врача и окулиста (осмотр глазного дна);
- в некоторых случаях проводится эхоэнцефалография (ультразвуковое исследование головного мозга для диагностики осложнений заболевания), компьютерная томография;
- по показаниям могут назначаться ЭКГ, эхокардиография.
Лечение
При малейшем подозрении на менингококковую инфекцию проводится срочная госпитализация.
В домашних условиях возможно лечение носителей менингококка и менингококкового назофарингита (при отсутствии в семье других детей в дошкольном возрасте).
Для лечения назофарингита менингококковой этиологии назначают:
- антибиотики внутрь в соответствующей возрасту дозировке;
- полоскание горла раствором фурацилина;
Лечение генерализованных форм включает:
- антибактериальную терапию;
- гормональные препараты;
- дезинтоксикационную терапию;
- симптоматическое лечение.
С целью воздействия на менингококк назначаются Пенициллин и Левомицетин-сукцинат. И выбор антибиотика, и дозировка его, и длительность курса зависят от клинической формы заболевания, степени тяжести, возраста и массы тела ребенка и других его индивидуальных особенностей.
При лечении менингита и менингоэнцефалита используются высокие дозы антибиотиков, чтобы преодолеть гематоэнцефалический барьер и создать достаточную концентрацию антибиотика в веществе мозга. Предпочтительно назначают Пенициллин.
При менингококцемии еще на догоспитальном этапе (в поликлинике или сотрудниками «Скорой помощи») вводится Преднизолон и Левомицетин-сукцинат, а не Пенициллин, губительно действующий на менингококк. При гибели микроба выделяется в большом количестве эндотоксин, и может развиться инфекционно-токсический шок. А Левомицетин только не допустит размножения возбудителя.
Гормональные препараты (Преднизолон, Гидрокортизон) применяются в случаях тяжелого течения инфекции с целью подавления бурной реакции иммунной системы на проникновение возбудителя и для поддержания кровяного давления на должном уровне.
В случае развившегося инфекционно-токсического шока проводится лечение в условиях реанимационного отделения.
В качестве дезинтоксикационных средств применяются: 10% раствор глюкозы, плазма и плазмозаменители, раствор Рингера, Реополиглюкин и др. Могут применять плазмоферез и ультрафиолетовое облучение крови.
Симптоматическая терапия включает назначение противосудорожных препаратов (Сибазон, Реланиум, Оксибутират натрия), сердечных средств (Коргликон, Кордиамин), мочегонных препаратов (Лазикс), витаминов (С, группы В), гепарина под контролем свертывающей системы крови.
Для уменьшения гипоксии головного мозга применяются кислородотерапия и церебральная гипотермия (прикладывают к голове пузырь со льдом).
При нарушении дыхания ребенка подключают к аппарату искусственного дыхания.
Прогноз и исходы заболевания
В восстановительном периоде могут отмечаться слабость и повышение внутричерепного давления, которые исчезают спустя несколько месяцев.
Более тяжелый прогноз у детей до года. У них в редких случаях могут развиваться тяжелые последствия в виде гидроцефалии, эпилепсии.
Осложнения менингококковой инфекции делятся на специфические и неспецифические. Специфические (развиваются на раннем этапе заболевания):
- инфекционно-токсический шок;
- острый отек головного мозга;
- кровотечения и кровоизлияния;
- острая надпочечниковая недостаточность;
- острая сердечная недостаточность;
- отек легких и др.
Неспецифические (обусловленные другой бактериальной флорой):
- пневмония;
- отит и др.
Специфические осложнения являются проявлениями самого патологического процесса. Любое из них может стать причиной смерти ребенка.
После перенесенного заболевания могут выявляться остаточные явления и осложнения.
Функциональные остаточные явления:
- астенический синдром, проявлением которого в раннем возрасте является эмоциональная неустойчивость и двигательная гиперактивность, расторможенность, а в старшем возрасте – сниженная память и быстрая утомляемость;
- вегетососудистая дистония в период полового созревания подростков.
Органические осложнения:
- гидроцефалия (повышенное количество жидкости в полости черепа);
- повышение внутричерепного давления;
- отставание ребенка в психомоторном развитии;
- снижение или потеря слуха;
- эпилептиформный (судорожный) синдром;
- парезы с нарушениями движений.
Профилактика
Профилактическими мероприятиями можно считать:
- раннее выявление и госпитализация больных;
- мероприятия в очаге инфекции: выявление носителей менингококка и их лечение, 10-дневное наблюдение за контактировавшими с больным и 2-кратное их обследование (мазок из носоглотки), допуск контактных детей в детский сад только после отрицательного результата обследования;
- выписка переболевшего из стационара только после 2-кратного отрицательного бактериологического анализа слизи из носоглотки (производится спустя 3 дня после курса лечения с промежутком в 1 или 2 дня);
- ограничение контактов;
- в период вспышки заболеваемости исключение проведения массовых мероприятий со скученностью детей;
- лечение хронических очагов инфекции;
- закаливание ;
- вакцинация (вакциной Менинго А+С): школьников (при регистрации в школе более 2 случаев менингококковой инфекции) и детей перед поездкой в регион, неблагоприятный по заболеваемости данной инфекцией. Применение вакцины детям возможно с 1,5 лет; иммунитет формируется к 10 дню и удерживается в течение 3-5 лет.
Резюме
Менингококковая инфекция – тяжелое заболевание, особенно для маленьких детей. Опасность этой инфекции не только в остром периоде (из-за развития осложнений и угрозы для жизни), но и после выздоровления (могут остаться на всю жизнь достаточно серьезные последствия).
Учитывая вероятность очень бурного развития болезни, не следует затягивать время обращения к врачу с любым заболеванием.
Необходимо помнить, что спинномозговая пункция (которой так боятся родители) – необходимая диагностическая процедура, которая поможет врачу назначить правильное лечение.
К какому врачу обратиться
При появлении симптомов воспаления носоглотки обычно следует обращаться к педиатру, а взрослым к терапевту. При быстром повышении температуры, ухудшении состояния , выраженной головной боли и особенно появлении кожной сыпи следует срочно вызывать «Скорую помощь». Лечение проводится в инфекционном стационаре.
ПРОТИВОЭПИДЕМИЧЕСКИЕ МЕРОПРИЯТИЯ В ОЧАГЕ МЕНИНГОКОККОВОЙ ИНФЕКИИ
Общие мероприятия. Информация о заболевшем в ЦГСЭН в виде Экстренного извещения в течение 12 часов после выявления больного. Эпидемиологическое обследование очага с целью выявления и санации носителей и больных стёртыми формами; определение круга лиц, подлежащих обязательному бактериологическому обследованию. Меры в отношении источника возбудителя. Госпитализация больного, изоляция носителей.
Выписка из стационара – при 2 отрицательных бактериологических исследований слизи носоглотки, проведённых через 3 дня после окончания лечения. Меры в отношении факторов передачи возбудителя. Дезинфекция: в очаге ежедневная влажная уборка, проветривание, облучение УФО и бактерицидными лампами. Заключительная дезинфекция не проводится. Меры в отношении контактных лиц в очаге. Медицинское наблюдение 10 дней с момента последнего посещения заболевшего коллектива/ежедневный осмотр кожи, зева с участием ЛОР-врача, термометрия/. Бактериологическому обследованию подлежат дети, персонал дошкольных, школьных учреждений, в ВУЗах и средних специальных заведениях на 1 курсе – весь курс, где выявлен больной, на старших курсах – студенты группы, где выявлен больной или носитель. В ДДУ бакобследование проводится 2 раза с интервалом в 3-7 дней. Экстренная профилактика. Детям от 18 мес. до 7 лет и студентам 1 курса в первые 5 дней от контакта проводится активная иммунизация менингококково полисахаридной вакциной серогрупп А и С. При её отсутствии вводят нормальный человеческий иммуноглобулин. Ранее вакцинированным детям иммуноглобулин не вводится.
Реабилитация
Пациентам Юсуповской больницы, перенесшим менингит, требуется наблюдение невролога в течение 2 последующих лет. Регулярный осмотр в первый год должен проводиться 1 раз в 3 месяца, затем 1 раз в 6 месяцев. Восстановление после менингита является сложным, комплексным и многогранным процессом.
Одним из составляющих реабилитационного периода после менингита является диета, направленная на восстановление сил больного, не вызывая раздражения желудочно-кишечного тракта. Предпочтительными способами приготовления пищи являются варка, в том числе на пару, тушение, запекание. Рекомендуется использовать в пищу мясо нежирных сортов: крольчатину, куриное мясо, телятину, нежирную рыбу. Овощи и фрукты должны быть термообработанными, чтобы предупредить раздражение чувствительной слизистой оболочки грубой клетчаткой. Употребление молочных продуктов необходимо для дополнительного обогащения организма белком. Больным рекомендуется пить кисели, компоты, некрепкий чай.
Важная роль в восстановлении организма больного, перенесшего менингит, отводится физиотерапии. Врачи Юсуповской больницы назначают проведение классического массажа, различных аппаратных методик. Электрофорез витаминов и лекарственных средств способствует расслаблению либо стимуляции нужных мышечных групп. Пациентам с координаторными и когнитивными нарушениями назначается применение электросна, магнитотерапии, магнитно-лазерной терапии для восстановления функций ЦНС. Подбором индивидуальных физиотерапевтических методик, направленных на лечение последствий перенесенного менингита, в Юсуповской больнице занимаются квалифицированные врачи-физиотерапевты в зависимости от показателей состояния пациента.
Отдельной и обширной областью восстановления после менингита является лечебная физкультура. Квалифицированные врачи ЛФК Юсуповской больницы разрабатывают для пациентов индивидуальные программы, способствующие восстановлению навыков движения.
Бытовая адаптация пациентов обеспечивается с помощью эрготерапии. Данная комплексная методика направлена на восстановление амплитуды, силы и координации движений.
Восстановить внимание, память и логическое мышление помогает когнитивная терапия.
Реабилитация после менингита является долгим и кропотливым процессом, для эффективности которого требуются опыт и знания врачей, которыми в полной мере обладают специалисты Юсуповской больницы, а также настойчивость, последовательность и терпение пациентов.
Общие схемы восстановления направлены на то, чтобы облегчить симптомы, улучшить функции и общее состояние больного. Кроме того, они способствуют улучшению двигательной, сенсорной, когнитивной и поведенческой функции.
Юсуповская больница в Москве является современной многопрофильной клиникой, в которой предлагаются услуги по медицинскому обслуживанию и уходу на высочайшем уровне. В клинике неврологии Юсуповской больницы проводится комплексная диагностика и лечение менингита с применением современного и высокоточного оборудования, позволяющего выявить заболевание на ранней стадии и подобрать максимально эффективную схему лечения для каждого пациента.
Записаться на диагностику и лечение к врачу Юсуповской больницы, узнать стоимость предоставляемых медицинских услуг можно по телефону или на сайте клиники. Врач-координатор ответит на все ваши вопросы.
Записаться на приём
Осложнения
Заболевание характеризуется острым течением, начинается с повышения температуры тела. Больные жалуются на сильную головную боль, рвоту, которая не приносит облегчения.
Присоединяется, так называемый, менингеальный синдром с одним из самых очевидных симптомов менингита – ригидностью мышц затылка. У больных развивается сонливость, светобоязнь, головокружение, в некоторых случаях – судороги и даже потеря сознания.
Самым частым и относительно безобидным последствием менингита является астенический синдром, который проявляется беспричинным недомоганием, слабостью, сниженным настроением. Он может длиться от 3 месяцев до 1 года.
Однако, по данным современных исследователей, у 30% пациентов, перенесших менингит, болезнь вызвала развитие следующих осложнений:
- интеллектуальных нарушений;
- парезов, параличей;
- потери зрения;
- потери слуха (нейросенсорной тугоухости);
- гидроцефалии;
- судорожного синдрома;
- ишемического инсульта.
Записаться на диагностику и лечение к врачу Юсуповской больницы, узнать стоимость предоставляемых медицинских услуг можно по телефону или на сайте клиники. Врач-координатор ответит на все ваши вопросы.
Записаться на приём
HIB-МЕНИНГИТ: клиника, диагностика и лечение
Менингит, вызванный гемофильной палочкой типа В, или HIB-менингит, занимает по частоте третье место в этиологической структуре бактериальных менингитов, что составляет от 5 до 25% случаев. В возрастной группе до 4-5 лет эта форма менингита занимает второе место (от 10 до 50% случаев). В Москве у детей до 5 лет на долю HIB-менингита приходится 15% всех случаев заболевания бактериальными менингитами.
Заболеваемость HIB-менингитом у детей до 5 лет до начала плановой вакцинации в ряде стран варьировала от 23 случаев на 100 000 детей в год в развитых странах Европы до 60 на 100 000 в развивающихся странах. До введения вакцинации против HIB-инфекции в мире ежегодно регистрировалось 370 000 случаев HIB-менингита, из них около 100 000 летальных (в основном в развивающихся странах, на долю которых приходилось 97% летальных исходов). Летальность при этой форме менингита варьирует, по данным различных авторов, от 5% (в развитых странах) до 30% (в развивающихся странах); нередко отмечаются неблагоприятные отдаленные последствия.
Несмотря на существенное место, которое HIB-менингит занимает в детской инфекционной патологии, почти нет работ, посвященных патогенным свойствам возбудителя, патогенезу и клиническим особенностям этой формы заболевания. Публикации, посвященные клиническим аспектам HIB-менингита, основаны на небольшом количестве наблюдений и, как правило, не дают представления о клинико-патогенетических особенностях HIB-менингита.
Наше сообщение основано на анализе историй болезни 89 пациентов с HIB-менингитом, 71 из которых лечились в КИБ № 2, 17 — в других стационарах Москвы. Наблюдения охватывают период с 1994 по 2001 год. В качестве групп сравнения использованы истории болезни 150 больных менингококковым менингитом, 51 — пневмококковым менингитом и 29 больных менингитом энтеровирусной этиологии.
Диагноз HIB-менингита у 22 больных подтвержден после выделения культуры возбудителя из ЦСЖ или крови, у других 22 больных — методом латекс-агглютинации. У 45 больных диагноз был подтвержден как бактериологически, так и методом латекс-агглютинации.
Как видно из табл. 1, HIB-менингит — это болезнь раннего и младшего детских возрастов, причем более 11% заболевших составляли дети первых 6 месяцев жизни (начиная с 9 дней), что свидетельствует об отсутствии или недостаточности врожденного иммунитета. С другой стороны, тот факт, что у детей старше 4 лет, относящихся к наиболее уязвимой эпидемиологически возрастной группе, заболеваемость резко падает, может объясняться как формированием приобретенного иммунитета (у детей, переболевших различными формами HIB-инфекции), так и возрастными анатомо-физиологическими особенностями детей младших возрастных групп.
Из наблюдаемых нами четырех больных старше 8 лет один ребенок был с отягощенным преморбидным фоном (экссудативный диатез, многократные ОРЗ); двое детей в возрасте 9 лет болели гнойными менингитами, причем разной этиологии, три-четыре раза, что позволяет выдвинуть предположение о наличии анатомического дефекта, вероятнее всего Spina bifida; видимо, взрослая женщина перенесла травму черепа, страдала назальной ликвореей и также повторно болела гнойными менингитами различной этиологии.
HIB-менингит протекал в тяжелой форме у 88,6% больных, у 12 больных течение болезни было затяжным (более 2 месяцев) или волнообразным. Умерли 6 больных (6,7%).
Из данных табл. 2 следует, что одной из важных причин летальности является госпитализация в непрофильные стационары. Это касается не только больных HIB-менингитом, но и пациентов с другими нейроинфекциями.
Другая причина — отягощенный преморбидный фон: осложненное течение беременности и родов, недоношенность, органическое поражение ЦНС и другие факторы.
Третья причина — поздняя диагностика и поздняя госпитализация. Четвертая — нерациональная терапия. Приведем типичный случай.
Больной У. из Дома ребенка. Возраст — 1 год 3 месяца. Заболел 27.02.97, лечился в Доме ребенка от ОРЗ, последний день получал ампициллин. На 4-й день болезни состояние ухудшилось и больной с диагнозом ОРВИ, пневмония госпитализирован в детскую инфекционную больницу № 12, где получал пенициллин. На 2-й день после госпитализации состояние ухудшилось, появились рвота, мышечный тремор, выбухание родничка. При пункции получен гнойный ликвор; пациент переведен в КИБ № 2 на 6-й день болезни. Состояние при поступлении крайне тяжелое. При повторной люмбальной пункции диагноз гнойного менингита, осложненного отеком-набуханием мозга, подтвержден. Сопутствующее заболевание — болезнь Дауна, гипотрофия 3-й степени. Продолжено лечение пенициллином, проводилась интенсивная патогенетическая терапия. Состояние больного стабилизировалось, но на 3-й день вновь ухудшилось. Наблюдались гипертермия, судороги, потеря сознания. На 3-й день лечения выделена культура HIB из СМЖ и крови, пенициллин заменен левомицетином, однако на 5-й день лечения больной умер. В день смерти получены результаты определения чувствительности, выделенной культуры: устойчива к левомицетину и пенициллину, чувствительна к цефотаксиму.
Патологоанатомический диагноз: гнойный менингит, вызванный гемофильной палочкой, отек головного мозга, мелкоочаговая пневмония. Сопутствующие осложнения: акцидентальная трансформация тимуса 3-й степени, болезнь Дауна, гипотрофия 3-й степени, гидроцефалия.
Данный случай иллюстрирует основные причины летальности: поздняя диагностика, тяжелейший преморбидный фон, неадекватная антибактериальная терапия. Тем не менее благодаря рациональной патогенетической терапии смерть наступила только через 5 суток, тогда как в непрофильных стационарах все больные погибли в течение суток, что, судя по данным историй болезни, отчасти связано с недостаточно адекватной патогенетической терапией. Если сравнивать летальность при гнойных менингитах различной этиологии за один и тот же период времени в условиях одного лечебного учреждения (КИБ № 2), то при HIB-менингите она составила 2,8%, при менингококковом менингите — 6%, а при пневмококковом менингите — 17%, т. е. в отношении прогноза для жизни HIB-менингит протекает наиболее доброкачественно. В то же время 8,5% детей выписались со снижением слуха, 13,4% — с атаксией и другими остаточными явлениями.
Как видно из приведенной выше истории болезни, HIB-менингит часто возникает на неблагоприятном преморбидном фоне, отмеченном у 72% больных. В большинстве случаев (62%) отмечались тяжелые органические поражения ЦНС с гипертензионным и судорожным синдромами, отставанием в развитии, парезами и т. д. У больных же пневмококковым и менингококковым менингитами спектр фоновых заболеваний был совершенно другим, поражения ЦНС занимали в нем 12% и 3% соответственно. Причем поражения ЦНС при пневмококковом менингите были травматического происхождения. Частые ОРЗ наблюдались у 52% больных.
Начало болезни у больных HIB-менингитом было острым, но появлению явных клинических симптомов менингита часто предшествовала умеренная лихорадка длительностью от 1-2 до 5-7 дней, сопровождавшаяся катаральными явлениями со стороны ВДП. У 51% больных первоначально диагностировались ОРВИ, пневмония, катаральный отит, гайморит. У 6,8% больных лихорадка сопровождалась диспептическими явлениями, у них диагностировалась острая кишечная инфекция.
Поражение респираторного тракта — характерное проявление HIB-инфекции, причем оно отличалось от таковых при менингококковой и пневмококковой инфекциях. Отсутствие признаков менингита в ранние сроки болезни, а также недооценка таких симптомов, как повторная рвота, судорожная готовность, заторможенность, сонливость, стали причиной относительно поздних сроков госпитализации больных.
Так, в целом средние сроки госпитализации составили 3,1±0,17 суток (при пневмококковом менингите — 3,5±0,21 суток, при менингококковом — 1,8±0,16).
Сроки госпитализации больных (табл. 3), направленных непосредственно в КИБ № 2, составляли 2,3 суток, то есть были достоверно меньшими. Естественно, это касается детей с наиболее яркой клиникой. Больше половины детей переводились в КИБ № 2 из других стационаров или лечились в них, у большинства из них возникали проблемы с диагностикой. Если госпитализацию в течение первых двух дней болезни условно признать своевременной, то можно отметить, что в профильную больницу в эти сроки госпитализированы 67,4%, то есть 2/3 больных, тогда как в другие стационары — только 21,8% пациентов. Таким образом, проблемы с диагностикой HIB-менингита приводят к существенно более поздней госпитализации больных, чем при менингококковом менингите. Сроки госпитализации сказывались не только на исходе болезни, но и на продолжительности лечения. У госпитализированных в первые двое суток она составила 25±0,3 суток, после 3-го дня — 32,5±1,3 суток (р<0,001). Следует подчеркнуть, что в целом длительность лечения составила 27,7±0,9 суток и была на 8 дней больше, чем при менингококковом менингите.
Каковы же клинические особенности HIB-менингита?
Помимо анамнестических данных, о которых говорилось выше, при поступлении в стационар у 58% больных выявлена картина острого ринита и у 87% — картина острого фарингита. Течение болезни характеризовалось высокой лихорадкой продолжительностью от 3 до 29 суток, в среднем 11,8±0,9 суток (табл. 4),что достоверно больше, чем при менингококковом менингите (8,4±0,7 суток, р<0,001), и примерно столько же, как и при пневмококковом (13,5±0,9 суток).
Причем не всегда прослеживалась связь между течением менингита, продолжительностью лихорадки и сроками санации ликвора. Максимальный уровень лихорадки варьировал от 37,8 до 41,3°С, составляя в среднем 39,6±0,08°С, то есть оказался достоверно выше, чем при менингококковом (39,2±0,07) и пневмококковом (39,1±0,11) менингитах. У 53,9% больных лихорадка была в пределах от 39,1 до 40°С, у 13,5% — от 40,1 до 41,6°С и у 4,5 % — до 38°С.
Помимо выраженности лихорадочной реакции в пользу генерализованного характера инфекционного процесса при HIB-менингите свидетельствует частое увеличение печени (49%) и селезенки (36%), а также (в большом проценте случаев) выделение гемокультуры (44°С), причем в последние два года гемокультуры выделяются практически у всех больных, госпитализируемых первично в КИБ № 2. Для сравнения: при менингококковой инфекции частота выделения гемокультуры составила 16%, а при пневмококковом менингите — 27%.
Характер и тяжесть поражения ЦНС также отличаются по сравнению с другими распространенными менингитами бактериальной этиологии (табл. 5).
Таким образом, для HIB-менингита характерны менее тяжелое течение болезни, более низкий процент случаев развития отека мозга, менее глубокие и менее продолжительные нарушения сознания. Значительно реже наблюдались генерализованные судороги. В то же время чаще встречались фокальные судороги и очаговая симптоматика, в частности мозжечковая атаксия, поражение ЧМН, особенно VIII пары.
Менингиальный синдром наблюдался почти у всех больных, но выражен был чаще умеренно, иногда не в полном объеме. Так, ригидность мышц затылка наблюдалась у 95% пациентов, а симптом Кернига и симптомы Брудзинского — у 74%, в среднем менингиальный синдром регрессировал через 6,8±0,4 суток. Картина ликвора была сходной с таковой при других гнойных менингитах, но имела некоторые особенности. Плеоцитоз выше 1000 в мкл был у 86% больных, содержание нейтрофилов колебалось в пределах от 70 до 100% (96,3±1,4%). Гиперпротеинорахия была умеренно выраженной, то есть у большинства больных отмечалось умеренное повышение содержания белка (максимально до 6,6 г/л), в то время как при менингококковом и особенно пневмококковом менингитах в тяжелых случаях этот показатель достигал 9-12 г/л и даже 30 г/л. В среднем уровень белка при HIB-менингите составлял 2,8±0,2 г/л, при менингококковом — 3,3±0,3 г/л, пневмококковом — 3,8±0,3 г/л.
Содержание глюкозы имело тенденцию к снижению, составляя в среднем 1,7±26 г. Однако в данном случае средний показатель не отражает разнонаправленного характера изменения этого параметра. Более чем у 45% больных уровень глюкозы был резко снижен (менее 1 г/л) либо глюкоза не определялась вовсе. В основном это касалось больных, поступивших в поздние сроки болезни. При раннем поступлении у 38% больных отмечено повышенное или нормальное содержание глюкозы, то есть имели место обратные соотношения между сроками госпитализации и уровнем глюкозы, что отражает патогенетические механизмы, от которых зависит этот показатель: с одной стороны, в результате повышения проницаемости ГЭБ содержание глюкозы возрастает, с другой — потребление глюкозы возбудителем приводит к снижению ее концентрации. Эту же зависимость отражает и динамика данного показателя в процессе лечения (табл. 6).
Заканчивая клиническую характеристику HIB-менингита, хотелось бы остановиться на особенностях картины крови с учетом возрастных нормативов (взрослые были исключены). Средний возраст больных составлял 2,6±0,2 г. Лейкоцитоз в среднем был равен 13,1±1,17 тыс./мкл, причем у 28% больных наблюдалась лейкопения, у 21% — нормоцитоз и у половины (51%) — лейкоцитоз. Лейкоцитоз свыше 15 тыс. в мкл был только у 18,2% больных, а средний показатель лишь незначительно превышал норму. Еще более демонстративны данные о количестве лимфоцитов, которое отражает состояние иммунной системы. Оно варьировало от 300 до 5,5 тыс., причем абсолютная лимфопения выявлена у 95% детей. Красная кровь, хотя и в меньшей степени, свидетельствовала о неблагоприятном преморбидном фоне. Уровень гемоглобина также был снижен и составлял в среднем 115,4±2 г/л. Нормальное содержание гемоглобина при поступлении отмечено у 40% больных; у 20% пациентов гемоглобин было ниже 100 г/л, то есть отмечалась выраженная анемия.
Стартовая терапия у 45 больных проводилась бензилпенициллином в дозе 200-400 тыс. ед./кг массы в сутки. После получения результатов бактериологического исследования или, в отдельных случаях, данных о чувствительности выделенного штамма к антибиотикам пенициллин заменяли другими препаратами. У 8 больных лечение пенициллином проводилось в течение 4-8 суток, после чего препарат был заменен в связи с его неэффективностью. У 3 больных лечение было эффективным, длительность его составляла 11, 14 и 16 суток соответственно. Если учесть, что в младшей возрастной группе помимо HIB этиологическим фактором гнойных менингитов может служить и другая резистентная к пенициллину флора (стафилококк, стрептококки группы В, грамотрицательная флора), в настоящее время пенициллин не должен использоваться в качестве стартового препарата при гнойных менингитах у детей до 4-5 лет.
У 18 больных стартовая терапия проводилась левомицетина-сукцинатом; причем у 9 из них она оказалась неэффективной. У них была произведена замена его цефтриаксоном. Длительность терапии составила от 10 до 17 суток, эффективность левомицетина — 50%. На основании этих данных следует признать, что левомицетин нецелесообразно использовать для стартовой терапии.
Из 14 больных, лечившихся цефтриаксоном или цефотаксимом, у 8 был получен эффект, в 6 случаях произведена замена левомицетином, в одном случае — меронемом и еще в одном — рифампицином.
При сопоставлении результатов определения чувствительности выделенных штаммов HIB, с показателем клинической эффективности лечения цефалоспоринами, пенициллином, хлорамфениколом очевидно, что последняя в 1,5-2 раза ниже (табл. 7).
В целом из 19 больных, у которых лечение проводилось препаратами, к которым выделенный штамм HIB был чувствителен, лечение оказалось неэффективным у 6 (32%). Каковы же причины этого феномена? Вероятно, имеют значение следующие факторы:
- низкий пассаж антибиотиков в субарахноидальное пространство или быстрое уменьшение пассажа в связи со снижением проницаемости ГЭБ в процессе лечения;
- наличие зон биологической недоступности в связи с анатомическими возрастными особенностями субарахноидального пространства у детей раннего возраста;
- нарушение ликвородинамики у детей с неврологически отягощенным фоном;
- необоснованная замена препарата в связи с медленным темпом санации ликвора.
Как известно, β-лактамные антибиотики проходят через ГЭБ только при наличии воспалительного процесса, а по мере его стихания пассаж ухудшается. Этот феномен более 40 лет назад был описан В. И. Покровским на примере пенициллина. У детей младшего возраста объем субарахноидального пространства по отношению к массе тела в 2-3 раза больше, поэтому обмен ликвора замедлен, соответственно концентрации препаратов могут быть ниже. У детей с поражением ЦНС нередко наблюдаются водянка мозга, церебральная гипертензия, частичная окклюзия ликворопроводящих путей, что соответственно отрицательно сказывается на пассаже препаратов в субарахноидальное пространство.
При получении ликворологических данных, свидельствующих о наличии бактериального менингита, стартовую терапию у детей до 4-5 лет необходимо проводить цефтриаксоном. При необходимости замены препарата предпочтение можно отдавать с учетом данных о чувствительности к хлорамфениколу, или бензилпенициллину, дозу которого мы можем повышать до 500 тыс. — 1 млн/кг массы, достигая тем самым терапевтических концентраций. Предварительный опыт позволяет также рекомендовать фторхинолоны и рифампицины по индивидуальным показаниям.
Для иллюстрации вышесказанного приводим следующую историю болезни.
Ганеева Сарвиноз, 1 год 1 месяц, находилась в КИБ № 2 с 18.08 по 15.09.01 г. с диагнозом гнойный менингоэнцефалит, вызванный M. inf. Атактический синдром. Затяжное течение.
Поступила в отделение на 5-й день заболевания, которое началось 14.08 постепенно, с подъемами температуры до 37,8°С. Стала вялой.
15.08 t = 39,5°С, снизился аппетит. Осмотрена участковым врачом. Диагноз ОРВИ.
В последующие дни нарастали вялость, сонливость, анорексия.
18.08 присоединились головная боль, рвота. Врачом скорой помощи госпитализирована в 6-ю детскую больницу с диагнозом ОРВИ, менингиальный синдром. В приемном отделении введены в/м левомицетин, преднизолон, и девочка переведена в КИБ № 2.
При поступлении состояние тяжелое, вялая, загружена. Кожа бледная. Мышечный тонус снижен. Со стороны ЧМН патологии не выявлено.
Выражены ригидность затылочных мышц, положительный верхний симптом Брудзинского, с-м Кернига, ЧСС — 128 в минуту, АД — 90/55, ЧД — 24 в минуту. Произведена LP, подтвердившая наличие гнойного менингита.
19.08 — ликвор мутный, Ц — 1797 л в 1 мм3, Б — 0,8%о. Р-ция Панди ++. В мазке 91% нейтр. и 9% лимф. Общ. анализ крови: Нв — 100, Эр. — 3,9, L — 14,2, н — 30, С — 40, Л — 27, М — 3, СОЭ — 48.
С поступления антибактериальная терапия проводилась левомицетина сукцинатом 100 мг/кг.
20.08 получено бактериологическое подтверждение диагноза. Из крови выделена HIB, чувствительная к левомицетину. Учитывая продолжающуюся лихорадку, интоксикацию, развитие судорожного синдрома, нарастание лейкоцитоза крови до 25 тыс., сохраняющиеся патологические изменения в ликворе, была произведена замена левомицетина лонгоцефом (100 мг/кг в сутки). Температура нормализовалась на 10-е сутки лечения лонгоцефом, регрессировала общемозговая и очаговая симптоматика. Судороги не возобновлялись. При люмбальной пункции 29.08 и 8.09 обнаружен лимфоцитарный плеоцитоз. В дальнейшем состояние было удовлетворительным, выписана домой 15.09.
При обследовании 16.10: цитоз — 21, белок — 0,3 г/л, в мазке — 100% лимфоцитов.
Данный случай иллюстрирует особенности течения HIB-менингита (позднее появление менингиальных симптомов, длительная лихорадка на фоне эффективной антибактериальной терапии и недостаточная эффективность лечения левомицетином, несмотря на чувствительность к нему выделенного штамма HIВ).
Таблица 2. Летальность при HIB-менингите
| Стационар | Кол-во больных | Умерло | Летальность, % |
| Профильный | 79 | 2 | 2,5 |
| Непрофильный | 10 | 4 | 40,0 |
| Итого | 89 | 6 | 6,7 |
назад
Таблица 4. Продолжительность лихорадки при HIB-менингите
| Кол-во б-ных | До 5 суток | 6-10 | 11-15 | 16-20 | Более | Итого |
| Абс. | 17 | 24 | 28 | 14 | 6 | 89 |
| % | 19,1 | 27,0 | 31,5 | 15,7 | 6,7 | 100 |
назад