МР-томография — неинвазивное, высокоинформативное, безопасное исследование. В результате процедуры получают объемную модель области интереса, собранную из множества срезов.
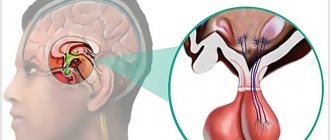
Анатомия головного мозга: гипофиз расположен в седловидном выступе клиновидной кости
В нейрохирургии, эндокринологии и неврологии МРТ головного мозга/турецкого седла назначают при подозрении на патологический процесс в гипофизе. Отсутствие вредоносного для человека ионизирующего излучения позволяет проводить магнитно-резонансное сканирование беременным с 12 недели гестации и новорожденным по достижении месячного возраста.
Для чего назначают МРТ турецкого седла?
Указанная анатомическая структура является вместилищем гипофиза — эндокринной железы, регулирующей обменные процессы в организме. Турецкое седло (выступ на теле клиновидной кости) обеспечивает защиту мозгового придатка от механических повреждений и сдавления.
При подозрении на новообразование гипофиза, необходимости оценки кровоснабжения структуры МРТ выполняют с внутривенным контрастированием. Диагностика феномена пустого турецкого седла, арахноидальных кист, деформации воронки не подразумевает введения усилителя. Тип исследования определяет врач, опираясь на клиническую картину, изменения в анализах, данные предыдущей диагностики.
Диагностика и лечение
Как было сказано раньше, специально диагностика этого синдрома не проводится. Такой МРТ-феномен обнаруживается только во время томографии головного мозга, если есть подозрения на опухоли гипофиза или же ищутся причины головных болей, головокружений, протечки спинномозговой жидкости через нос, последствий травм и прочих недугов.
При сканировании тканей внутри черепа отмечается на снимках СМЖ в углублении седла, гипофиз при этом немного отодвинут к какой-нибудь стенке (задней или нижней) полости. И только при обнаружении более серьезных патологий в этой анатомической области головы проводится дополнительная расширенная диагностика синдрома (первичного или вторичного – не важно) пустого турецкого седла.
Лечение при постановке такого диагноза (как МРТ-феномен) обычно не требуется, если нет явных патологических процессов, влияющих на самочувствие.
Запишитесь в медицинский центр МАРТ в СПб (см. карту) по телефону, 8 или оставьте заявку на сайте.
Можно ли сделать МРТ турецкого седла?
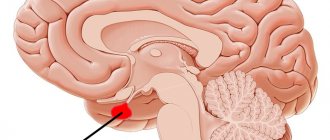
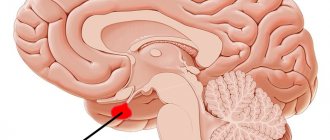
Магнитно-резонансная томография головного мозга
Пройти диагностическую процедуру можно по направлению доктора, в том числе, по полису ОМС/ДМС, или самостоятельно, при условии отсутствия противопоказаний:
- функционирующих имплантатов с металлическими составляющими, сосудистых клипс, ферромагнитных осколков и пр;
- массы тела более 120 кг;
- беременности в первом триместре;
- неотложного состояния — сердечно-сосудистых катастроф, острого живота и др.
- психического заболевания, препятствующего проведению МРТ (возможно обследование в стационаре под седацией).
Контрастирование недопустимо при тяжелой почечной недостаточности (СКФ менее 30 мл/мин), аллергии на препарат-усилитель.
Функции
Функции мозговых структур, расположенных в турецком седле в голове связаны с работой эндокринной системы и зрительного аппарата, что в случае развития патологий предопределяет такие нарушения, как снижение остроты и качества зрения. Гипоталамо-гипофизарная система обеспечивает нейрогуморальную регуляцию в организме. Недоразвитие костных структур, повреждения участков мозга, объемные внутричерепные процессы с локализацией в указанной зоне нередко провоцируют заболевания.
Что лучше сделать: МРТ или КТ турецкого седла?
Магнитно-резонансное сканирование будет более информативно при подозрении на патологию гипофиза/гипоталамуса и окружающих мягких тканей, компьютерное лучше покажет изменения в твердых костных структурах и очаги кальцификации.
Биологически активные вещества, синтезируемые гипофизом
Показания к исследованию:
- повышение уровня пролактина и других гормонов;
- синдром пустого турецкого седла по результатам компьютерной томографии, подозрение на очаговое образование;
- клинические проявления нарушения работы гипофиза: неврологические, эндокрино- , офтальмосимптомы:
- отставание в росте/гигантизм;
- жажда, обильное мочевыделение;
- беспричинное уменьшение массы тела;
- лунообразное лицо;
- избыточная потливость, ухудшение внешнего вида кожи, волос, ногтей;
- бесплодие/ изменения в спермограмме;
- нарушения менструального цикла;
- эректильная дисфункция;
- повышение артериального давления, головокружения;
- перепады настроения и др.;
- динамическое наблюдение за бессимптомным новообразованием;
- оценка посттравматических изменений и пр.
Магнитно-резонансная томография (МРТ) в Санкт-Петербурге
Область турецкого седла представляет сложный комплекс тесно соседствующих анатомических образований, расположенных в головном мозге. Исследование турецкого седла может быть частью МРТ головного мозга, либо МРТ турецкого седла можно делать прицельно.
Гипофиз – эндокринный орган, расположенный в турецком седле. Его масса всего 0,5-1,0 г. Гипофиз вырабатывает целый ряд гормонов, поступление которых в кровяное русло контролируется релизинг-факторами гипоталамуса. По рентгенограммам черепа переднее-заднее измерение турецкого седла всегда больше истинных размеров гипофиза. На МРТ в норме размеры гипофиза не превышают следующие: высота 8 мм, передне-заднее измерение 12 мм, латеральные размеры – 14 мм. Возрастные и половые колебания очень существенны. Важным ориентиром является диафрагма седла. В норме она должна быть слегка вогнутой или плоской. Исключение составляют женщины пубертантном периоде и репродуктивном возраста. У них диафрагма чуть приподнята и высота гипофиза может быть 9-10 мм. Во время беременности диафрагма может быть приподнята, а высота гипофиза достигать 10-12 мм. Размеры гипофиза также нередко увеличиваются на фоне кортикостероидной терапии. Отчётливой корреляции между размерами гипофиза и турецкого седла нет. Внутренняя структура гипофиза неоднородная. В заднем отделе в 80-90% наблюдений визуализируется яркий участок. Между долями гипофиза интенсивность сигнала чуть ниже, что важно не путать с кистой кармана Ратке.
МРТ головного мозга. Срединные структуры мозга в норме. Сагиттальная Т1-зависимая МРТ. Обозначения: Hyp – гипофиз, I – воронка (ножка) гипофиза, CHO – перекрест зрительных нервов, CM – сосочковые тела, P – Варолиев мост, LQ – пластина четверохолмия, OS – клиновидная кость
МРТ головного мозга. Срединные структуры области турецкого седла в норме. Корональная Т1-зависимая МРТ. Обозначения: Hyp – гипофиз, V3 – III желудочек, CHO – перекрест зрительных нервов, ACsup – супраклиноидный отрезок ВСА, ACint – внутрикавернозный отрезок ВСА. Показана линия, соединяющая супраклиноидный и внутрикавернозный отрезки ВСА.
Опухоли могут происходить из любой ткани и быстро вовлекают соседние структуры. Поэтому клинические проявления очень часто затрагивают и нервную, и эндокринную системы. По классификации ВОЗ собственно к опухолям ЦНС области турецкого седла относятся краниофарингиомы и некоторые другие редкие опухоли. Аденомы гипофиза относятся к опухолям эндокринной системы. В селлярно-параселлярной области у взрослых на первом месте по частоте стоит аденома гипофиза, затем менингиома и метастаз, реже встречаются аневризма и краниофарингиома, очень редко встречается невринома, воспалительная псевдоопухоль, хордома, мукоцеле, лимфома Мекелевой полости, гипофизит и киста кармана Ратке. У детей первое место по частоте занимает краниофарингиома, затем идёт глиома зрительного тракта и гипоталамуса, редко встречается невринома, арахноидальная киста, герминома, эпидермоидная киста, киста кармана Ратке, очень редко гамартома, тератома, гистиоцитоз и менингит. Методика МРТ обязательно должна включать Т1-зависимые и Т2-зависимые сагиттальные и корональные томограммы. При интраселлярной патологии выполняют корональные Т1-взвешенные томограммы с контрастированием. Толщина среза выбирается 3 мм или меньше. В дифференциальной диагностике образований области турецкого седла надо учитывать его локализацию. Если оно только интраселлярное, то вероятнее всего это аденома гипофиза. Если оно только супраселлярное, то это может быть краниофарингиома, астроцитома, менингиома, аневризма или метастаз. Параселлярно располагаются менингиома, метастазы или аневризма. Почти любая опухоль может иметь сочетание и интра-, и супра-, и параселлярного компонентов. Аденома гипофиза – составляет от 10 до 15% от всех внутричерепных опухолей. Происходит аденома из передней доли, то есть аденогипофиза. Аденома гипофиза – доброкачественная опухоль, злокачественные формы – аденокарциномы – исключительно редки. Встречается аденома в любом возрасте, но редко до 10 лет и старше 60 лет. Пик частоты приходится на 45-50 лет. Наблюдаются одинаково часто у мужчин и женщин. По размерам их разделяют на макроаденомы (более 10 мм) и микроаденомы (до 10 мм). Клинические проявления состоят из эндокринных нарушений и проявлений масс-эффекта – головные боли, зрительные нарушения в связи с компрессией перекреста зрительных нервов, гипоталамические синдромы. Редко встречается гидроцефалия. 10% аденом гипофиза клинически не проявляются, их называют «инсидентиномы». Это почти всегда микроаденомы. По микроскопическому типу аденомы делятся на: • ацидофильные (эозинофильные), они продуцируют гормон роста или пролактин, • базофильные – продуцируют АКТГ, редко, тиреотропный гормон или гонадотропин • хромофобные – продуцируют пролактин или гормонально неактивны. Пролактин-продуцирующие аденомы (30% случаев) вызывают у мужчин импотенцию и снижение либидо, у женщин аменорею, галакторею, инфертильность, и у всех – тучность. Аденомы, продуцирующие гормон роста (15%), вызывают гигантизм у детей, а у взрослых акромегалию. АКТГ-продуцирующие гормоны составляют около 10% случаев, остальное приходится на аденомы, избыточно продуцирующие сочетание гормонов. Макроаденомы обычно гормонально активны, чаще это пролактиномы. При МРТ головного мозга они выходят за пределы нормальных размеров седла, обычно округлой формы, имеют плотную капсулу. Макроаденома обычно изоинтенсивна или чуть гипоинтенсивна на Т1-взвешенных МРТ. Т2-зависимые МРТ плохо дают представление о ее размерах, так как она сливается с хиазмальной цистерной. Лучше делать МРТ, отражающие протонную плотность, так как на них аденома умеренно гиперинтенсивна, а ликвор гипоинтенсивен. Внутри аденомы на МРТ нередко встречаются участки кровоизлияний и кисты, достигающие иногда больших размеров, описаны амилоиды внутри опухоли. Опухоль хорошо усиливается на контрастных МРТ.
МРТ головного мозга. Макроаденома гипофиза с супра- и ретроселлярным типами роста. Внутриопухолевая киста. Сагиттальная и корональная Т1-зависимые МРТ с контрастированием.
По направлению рост макроаденомы может быть: 1. Супраселлярным – верхний край опухоли отчетливо виден на фоне супраселлярной цистерны, смещает перекрест зрительных нервов. При дальнейшем росте переходит на ткань мозга, сдавливая III желудочек и вызывая окклюзионную гидроцефалию; 2. Субфронтальным – выйдя вверх за пределы седла опухоль распространяется вперед на основание лобных долей; 3. Ретроселлярным – опухоль огибает спинку седла и может спускаться вдоль ската ; 4. Интраселлярным – изредка опухоль “ продавливает “ дно седла и переходит на клиновидную пазуху. Обычно такой рост сочетается с супраселлярным; 5. Параселлярным – встречается в нескольких вариантах: а) со смещением кавернозного синуса и охватом внутренней сонной артерии, б) с прорастанием синуса – 6-10% случаев макроаденом , в) под кавернозный синус – экстрадуральный рост, г) интрадурально между кавернозным синусом и сегментом внутренней сонной артерии, проходящей над наклоненным отростком – супраклиноидный интрадуральный рост, д) интрадурально между сегментом внутренней сонной артерии, проходящей над наклоненным отростком, и перекрестом зрительных нервов – супраклиноидный интрадуральный рост над супраклиноидным сегментом внутренней сонной артерии. Отдельно выделяют гигантские аденомы, имеющие одновременно все типы роста.
МРТ головного мозга. Макроаденома гипофиза с супраселлярным типом роста. Сагиттальная и корональная Т1-зависимые МРТ, поперечная Т2-зависимая МРТ, МРА с частичной реконструкцией в аксиальную плоскость. Компрессия перекреста зрительных нервов и III желудочка, раздвинуты А1 сегменты ПМА.
МРТ головного мозга. Макроаденома гипофиза с субфронтальным типом роста. Сагиттальная Т1-зависимая МРТ.
МРТ головного мозга. Несекретирующая макроаденома. Некротический центр. Распространение на кавернозный синус справа без инвазии ВСА. Т1- зависимая МРТ с контрастированием.
Вопрос об инвазии кавернозного синуса чрезвычайно важен для планирования операции. Горизонтальная часть внутренней сонной артерии (интракавернозный сегмент) на корональных МРТ головного мозга видна в виде черного круга, что отражает быстро движущуюся кровь. Смещение ВСА по данным МРТ не говорит об инвазии синуса. Считается, что вероятность инвазии очень высока при охвате свыше 70% диаметра ВСА или при пересечении линии, соединяющей на корональных срезах середины диаметров интракавернозного и супраклиноидного сегментов ВСА. Распространение опухоли на кости основания черепа хорошо прослеживается по снижению сигнала от губчатого вещества на Т1-зависимых МРТ.
МРТ головного мозга. Макроаденома гипофиза с инфра- и параселлярным типами роста. Прорастание ВСА. Корональная Т1-зависимая МРТ.
МРТ головного мозга. Макроаденома гипофиза с параселлярным типом роста справа. Прорастание ВСА. Корональная Т1-зависимая МРТ.
Весьма целесообразно делать МРТ для прослеживания реакции пролактиномы на лечение ингибиторами его секреции (бромкриптин, дестинекс). При эффективном лечении размеры опухоли при МРТ уменьшаются, а ее структура переживает кистозное перерождение. Макроаденомы могут подвергаться апоплексии – острому нарушению кровоснабжения гипофиза с некрозом или кровоизлиянием. Частота апоплексии составляет около 10%. Наблюдается в возрасте 37-57 лет, в 2 раза чаще у мужчин. Клинически апоплексия представляет собой острое состояние в виде головной боли, рвоты и зрительных нарушений. При МРТ в аденоме появляются участки неоднородности в виде кровоизлияния или кисты. Особым вариантом является некроз нейрогипофиза у беременных – синдром Шихана. МРТ турецкого седла позволяет выявлять и дифференцировать это состояние.
МРТ головного мозга. Макроаденома гипофиза с супраселлярным типом роста. Кровоизлияние в опухоль. Корональная Т1-зависимая МРТ.
Микроаденомы не имеют капсулы и четких границ. Часть из них клинически никак не проявляется, другие гормонально активны, избыточно продуцируя пролактин или АКТГ. Стандартный протокол МРТ исследования при подозрении на микроаденому гипофиза состоит из сагиттальных и корональных Т1-зависимых МРТ, выполненных до контрастирования, толщина среза -2 мм, опционно выполняются поперечные Т2-зависимые МРТ. После контрастирования необходимо сделать корональные Т1-зависимые МРТ, можно с подавлением сигнала от жира (FatSat), опционно динамическое исследование или МРТ типа 3D SPGR (turboFLASH).
МРТ головного мозга. Типичная микроаденома гипофиза. Часть стандартного протокола исследования: Т1-зависимая, Т2-зависимая и Т1-зависимая с контрастированием корональные МРТ.
Повысить чувствительность метода иногда удается динамическим методом МРТ контрастирования. Быстро болюсно вводят 0.1 мМ/кг массы контрастного вещества и сразу начинают томографию. Оптимальны МРТ корональные срезы и ускоренная методика, например 3D turbo SE. Контрастное усиление при МРТ нормальной ткани гипофиза начинается с задней доли и быстро распространяется на переднюю. Как правило, при МРТ контрастирование нормальных тканей наступает быстрее, чем опухолевой. Оптимальное время выявления микроаденомы около 90 с. от инъекции. Интерпретация изображений должна быть осторожной, так как есть опасность принять за аденому промежуточную часть между долями гипофиза или кисту кармана Ратке.
МРТ головного мозга. Микроаденома гипофиза (стрелка). Т1-зависимая томограмма с обычным и болюсным контрастированием.
Косвенные МРТ признаки позволяют заподозрить микроаденому: приподнятость диафрагмы турецкого седла, скошенность дна и (или) ножки гипофиза. Два последних симптома смотрят на корональных Т1-зависимых МРТ. Допускается асимметрия диафрагмы до 1,5 мм на корональных МРТ. Прямых признаков, то есть самой опухоли, если она меньше 5 мм можно не найти. Если все же микроаденома выявляется, то обычно она гипоинтенсивна на Т1-зависимых и гиперинтенсивна на Т2-зависимых МРТ . Около 20-30% микроаденом гиперинтенсивны на Т1-зависимых МРТ и могут быть гипоинтенсивны на Т2-зависмых МРТ. Микроаденома при МРТ может содержать кистозный и геморрагический компоненты. Отсутствие находок при МРТ у пациентов с эндокринными нарушениями ставит вопрос о дальнейшей тактике. Целесообразно прибегнуть к МРТ с контрастированием. Микроаденомы после контрастирования оказываются гипоинтенсивнее окружающих нормальных тканей гипофиза , которые усиливаются . В редких случаях после введения гадолиния микроаденома усиливается больше окружающих тканей при МРТ, причем скорее это АКТГ-продуцирующая микроаденома. Краниофарингиома происходит из эпителиальных клеток, оставшихся от подвергшегося инволюции краниофарингиального канала (протока Ратке). Это доброкачественная медленно растущая внеосевая опухоль. В целом её частота составляет чуть больше 3-5% от внутричерепных образований и 6-10% от опухолей у детей. У детей краниофарингиома самая частая опухоль не относящаяся к нейроэпителиальному ряду, она у них составляет свыше половины от всех опухолей области турецкого седла. У них она относится к обычно к адамантинозному типу и имеет значительный кистозный компонент. У взрослых краниофарингиомы чаще папиллярного типа и состоят из солидного компонента без кист и без кальцинатов.
По данным МРТ, супраселлярное расположение наблюдается в 75% случаев, супраинтраселлярное – 21% и изолированное интраселлярное – 4%. По характеру роста, видимого на МРТ головного мозга, выделяют следующие типы: Тип А – опухоль почти вся интраселлярная, ПСоА и А1 сегмент ПМА не смещены; Тип B – опухоль растёт кпереди от перекреста зрительных нервов и смещает его кзади. ПСоА и А1 сегмент ПМА приподняты, ОА не смещена Тип C – опухоль растёт кзади от перекреста зрительных нервов и смещает его кпереди. Наблюдается обструкция III желудочка и гидроцефалия. ПСоА и А1 сегмент ПМА. Краниофарингиома долго течёт бессимптомно, затем проявляется тошнотой, рвотой, головными болями и нарушением зрения – битемпоральной гемианопсией, отёком сосков и атрофией зрительных нервов, а также эндокринными нарушениями – замедлением роста, ожирением, гипотиреоидизмом, изредка сахарным диабетом и ранним созреванием. При МРТ краниофарингиома четко отграничена, окружена незначительным отеком, чаще гипоинтенсивна на Т1-зависимых и гиперинтенсивна на Т2-зависимых МРТ. Адамантинозный подтип опухоли при МРТ имеет значительный кистозный компонент, а солидный компонент часто содержит кальцинаты, придающий ему “пятнистость”. Кистозный компонент опухоли на МРТ нередко имеет примесь белка, крови и холестерола. Папиллярный подтип при МРТ целиком состоит из солидного компонента и не содержит кальцинатов. Краниофарингиома хорошо усиливается при контрастировании МРТ, обычно больше по периферии.
МРТ головного мозга. Краниофарингиома (стрелка). Адамантинозный тип. Т1-зависимые сагиттальные МРТ до и после контрастирования.
Астроцитома происходит из зрительных нервов, перекреста и трактов. Она составляет около 5% от первичных опухолей ЦНС у детей. Часть случаев относится к проявлениям нейрофиброматоза I типа. Астроцитома также может происходить из тканей гипоталамуса и вторично распространяться на перекрест и тракт. Гистологически опухоль относится к пилоцитарному подтипу, по субарахноидальным пространствам не диссеминирует. Астроцитомы этой локализации растут очень медленно, обычно экспансивно. При распространении вверх опухоль может перекрывать отверстия Монро, вызывая окклюзионную гидроцефалию. При МРТ головного мозга астроцитома гипоинтенсивна на Т1-зависимых МРТ и гиперинтенсивна на Т2-зависимых МРТ. Внутренняя структура опухоли при МРТ однородная. При МРТ с контрастированием усиливается не всегда, но если контрастирование имеет место, то обычно по периферическому типу. Герминома, хотя гораздо чаще встречается в области шишковидной железы, также может локализоваться в гипоталамусе, воронке гипофиза и переднем отрезке III желудочка. Нередко супраселлярная локализация сочетается с опухолью в области шишковидной железы, то есть образование первично-множественное. Обычно герминома диагностируется у пациентов в возрасте до 20 лет, чаще женского пола. Клинически проявляется несахарным диабетом и нарушением полей зрения. При МРТ головного мозга обнаруживается изо- или гипоинтенсивное образование на Т1-взвешенных МРТ и слегка гиперинтенсивное на Т2-взвешенных МРТ, видно, что опухоль локализуется по средней линии, однородная по структуре, имеет инфильтративный тип роста, хорошо усиливается при МРТ с контрастированием. Растет опухоль быстро, может диссеминировать по субарахноидальным пространствам и желудочкам. Менингиома супра- и параселлярной локализации встречается у взрослых. Происходит она из диафрагмы седла, оболочек, покрывающих передний наклонный отросток, бугорок седла и кавернозный синус. Если менингиома распространяется в сторону перекреста зрительных нервов, то вызывает его компрессию и зрительные нарушения. Опухоль может прорастать кавернозный синус, сдавливая расположенные в нем нервы и внутреннюю сонную артерию. При росте вдоль основания черепа вперед (субфронтальный тип роста) опухоль иногда переходит в орбиту и клиновидную пазуху. При распространении назад менингиома может «сползать» вдоль ската. МРТ признаки менингиомы данной локализации не отличаются от таковых в любой другой области. Относительно невысокий сигнал на Т2-зависимых МРТ и хорошее контрастное усиление и «дуральные хвосты» помогают дифференцировать ее от других супраселлярных опухолей. Отсутствие интраселлярного компонента при МРТ отличает ее от аденомы гипофиза.
МРТ головного мозга. Супраселлярная менингиома. «Дуральные хвосты» (стрелки). Сагиттальная Т1-зависимая МРТ с контрастированием.
Метастазы главным образом попадают гематогенным путем. Они составляют меньше 1% от опухолей гипофиза. Первичная локализация опухоли – молочная железа (гипофиз занимает 6-8% от всех зон метастазирования) и легкое. Только 7% метастазов в гипофиз проявляются клинически, обычно в виде несахарного диабета. На МРТ головного мозга отличительной чертой метастаза является утолщение ножки гипофиза, исчезновение высокого сигнала за задней долей гипофиза, типична также инвазия кавернозного синуса. Метастаз обычно изоинтенсивен на Т1- и Т2-зависимых МРТ.
Кроме собственно гипофиза метастаз может располагаться в любой из структур селлярно-параселлярной области. Отличить его от других опухолей очень трудно, но заподозрить метастаз можно по костной деструкции, склерозу седла и множественности. Шваннома (невринома) относится к редким параселлярным опухолям. Возникает из III и V пар черепных нервов, реже IV и VI пар. Клиника неврином состоит из болей и атрофии иннервируемых ими мышц. При МРТ невринома может локализоваться в любом месте по ходу нервов и их ветвей. Дифференциальная МРТ диагностика опухолей должна проводиться также с неопухолевыми заболеваниями: при интраселлярной локализации – с кистой кармана Ратке и гранулематозным воспалением, а также синдромом «пустого» турецкого седла; супра- и параселлярной локализации – с эпидермоидной и арахноидальной кистами, тератомой, гамартомой гипоталамуса, аневризмой, саркоидозом и гистиоцитозом . Гранулематозное воспаление ткани гипофиза (гипофизит) – редкое состояние, вызванное туберкулёзом, саркоидозом, сифилисом, микотическим поражением или разрывом кисты кармана Ратке. Клинически гипофизит проявляется головными болями, повышен уровень пролактина. При МРТ гипофизит напоминает аденому гипофиза. Увеличение размеров гипофиза исчезает после стероидной терапии и специфической антибиотикотерапии. Синдром «пустого» турецкого седла представляет собой врожденный (первичное «пустое» седло) или приобретенный (вторичное «пустое» седло – следствие операция или лучевой терапии) дефект диафрагмы турецкого седла. Диафрагма представляет собой вырост твердой мозговой оболочки, простирающийся от спинки до бугорка и латерально между дуральными стенками кавернозных синусов. В центральной ее части имеется отверстие, куда входит ножка гипоталамуса. При наличии дефекта диафрагмы хиазмальная цистерна пролабирует в седло (“грыжа” цистерны) вплоть до продавливания костных образований. Синдром имеется у 8-35% населения. Обычно это бессимптомное состояние. Но иногда может проявляться тучностью (80% от симптоматического «пустого» седла), головными болями (80%), нарушением памяти, тошнотой, судорогами, ринореей, зрительными нарушениями (10%) и гипопитуитаризмом. Гормональная недостаточность связана с вторичной атрофией ткани гипофиза. Пик частоты выявления синдрома приходится на возраст 40-49 лет. На рентгенограммах отмечается увеличение размеров седла, сохранена закрытая его конфигурация, дно истончено, но симметрично. На КТ содержимое седла чаще имеет низкую плотность, однако в связи с феноменом усиления луча плотность может быть мягкотканой, что затрудняет дифференциальную диагностику с аденомой. При МРТ внутри турецкого седла выявляется ликворное содержимое, гипофиз “расплющивается” по дну. Ножка гипофиза обычно смещена кзади и, в отличие от кисты кармана Ратке, пересекает седло в направлении к остаткам гипофиза. В дифференциальной диагностике “пустого” седла следует помнить, что после 50 лет наблюдается инволюция гипофиза. При МРТ у таких пациентов хиазмальная цистерна может немного пролабировать в седло.
МРТ головного мозга. «Пустое» турецкое седло. Сагиттальная Т1-зависимая МРТ.
МРТ в СПб турецкого седла с одинаковым успехом можно делать в открытых МРТ и закрытых “тоннельных” аппаратах. В центрах МРТ СПб на открытых аппаратах не применяют динамическое контрастирование.
Оставить отзыв.
МРТ в Санкт-Петербурге USA
МРТ покажет пустое турецкое седло?
МР-снимок области интереса
При расшифровке фото магнитно-резонансной томографии головы феномен пустого турецкого седла часто обнаруживают случайно.
Гипофиз отделен от гипоталамуса ножкой, которая проходит через отверстие в твердой мозговой оболочке. Выше располагаются диафрагма и пространство, заполненное ликвором. При несостоятельности мембраны жидкость попадает в турецкое седло. Высокое внутричерепное давление и внедрение мозговой оболочки оказывают компрессионное воздействие на гипофиз, в результате чего железа распластывается по стенкам. При длительно существующей патологии происходит деформация (уплощение) костных структур, что показывает МРТ.
Феномен пустого турецкого седла может быть следствием:
- изменений гормонального фона;
- ишемии гипофиза;
- аутоиммунных патологий;
- перенесенных заболеваний, травм;
- постлучевых изменений в хиазмально-селлярной области;
- некроза аденомы и кровоизлияния;
- операций по поводу опухолей.
Клиническая картина вариативна: от отсутствия симптомов до выраженных проявлений внутричерепной гипертензии:
- головной боли;
- тошноты;
- нарушения слуха;
- ухудшения памяти и пр.
Над турецким седлом находится хиазма (перекрест зрительных нервов), поэтому при компрессии указанной структуры типично появление офтальмологической симптоматики: снижение остроты зрения, двоение, выпадение полей, слезотечение.
Дифференциацию проводят с:
- краниофарингиомой;
- арахноидальными, эпидермоидными, раткинскими кистами;
- многополостной аденомой гипофиза.
Что это такое?
Внутри черепа человека есть полое образование под названием турецкое седло, имеющее закругленную форму размерами 8-12 мм. Внутри него находится гипофиз – железа, регулирующая работоспособность организма путем выработки гормонов. Процесс производства гормонов также находится под контролем гипоталамуса. Эти два органа связаны так называемой ножкой, опущенной в седло.
Гипофиз защищает диафрагма турецкого седла – жесткая пластинка, отделяющая полость образования от субарахноидального пространства. Это пространство заполнено ликвором. Цель турецкого седла — защита нежного гипофиза от разного рода механических воздействий (сотрясений, ударов).
У здорового человека гипофиз заполняет выделенное для него природой пространство седла полностью. Если есть патологии, оболочка головного мозга опускается и начинает давить на гипофиз. Это может произойти если диафрагма истончена или отверстие для ножки слишком большого диаметра. Мозговая оболочка в этом случае просто придавливает гипофиз и распластывает его по дну седла. Так образуется пустое седло. Именно так и была выявлена патология патологоанатомом исследовавшим совершенно другие заболевания.
В некоторых случаях наблюдают обратный процесс: диафрагма турецкого седла вроде недоразвита, но синдром турецкого седла не выявлен. Из этого был сделан вывод, что при возникновении синдрома большую роль играет внутричерепная гипертензия. То есть, ликвор заполняет все пространство седла и давит не только на гипофиз, но и на ножку. Из-за всего этого нарушается регуляция гипоталамуса, что вызывает сбои эндокринной системы.
Как подготовиться к МРТ турецкого седла?
Неплотный прием пищи за 30 минут до контрастирования поможет предотвратить тошноту, головокружение, слюнотечение, металлический привкус
В большинстве медицинских центров диагностику проводят по предварительной записи. При запланированном нативном исследовании особых мероприятий не требуется: достаточно хорошо отдохнуть перед процедурой и выбрать одежду без металлических деталей.
Женщинам в период лактации рекомендовано сделать запас молока на 2-3 кормления, в течение суток контрастное вещество полностью покинет организм.
Перед МР-сканированием лучше воздержаться от приема алкоголя, курения.
В клинике потребуются документы:
- паспорт;
- направление врача с указанием предварительного диагноза, области и типа исследования (с контрастом или без);
- выписки из медицинской карты, стационара, заключение онкоконсилиума;
- результаты ранее выполненных МРТ, КТ, рентгенографии.
Анатомическое строение
Анатомия черепа новорожденных предполагает чашеобразную форму турецкого седла с широким входным отверстием, что видно на снимках. Верхняя часть спинки седла представлена хрящевой структурой, поэтому не просматривается на снимках. Хрящевая ткань костенеет к году жизни младенца. Субарахноидальное (под паутинной оболочкой) пространство отделено от области турецкого седла твердой оболочкой.
Участок прилегающей твердой оболочки известен как диафрагма. Гипофиз при помощи ножки соединяется с гипоталамусом. Ножка проходит сквозь диафрагму. В пубертатный период седло приобретает индивидуальную форму, которая идентично отпечаткам пальцев позволяет идентифицировать отдельную личность по костям черепа, используя прижизненные краниограммы (рентгеновские снимки).
Обычно подобный метод идентификации применяется в судебной медэкспертизе. Сверху образование в черепе ограничено диафрагмой, с боковых сторон – пещеристыми пазухами. Над областью турецкого седла – углубления в кости черепа, располагается перекрест (хиазма) зрительных нервов. К 3-летнему возрасту образование в черепе становится круглым.
В пубертатный период (половое развитие) происходит изменение круглой формы на продолговатую. Размеры турецкого седла в норме у взрослых в сагиттальном направлении – около 9-15 мм. Размеры турецкого седла в вертикальном направлении – около 7-13 мм. Если после завершения пубертатного периода седло остается круглым, это свидетельствует об инфантилизме (незрелость развития).
Симптомы СПТС
Обычно аномалия протекает незаметно и не вызывает никакого дискомфорта у заболевшего. Зачастую о синдроме узнают случайно во время очередного планового рентгенологического обследования. Патология встречается у 80 процентов рожавших женщин в возрасте от 35 лет. Примерно 75% из них страдают ожирением. При этом клиническая картина заболевания может кардинально различаться.
Чаще всего синдром снижает остроту зрения человека, вызывает генерализованное сужение периферических полей, битемпоральную гемианопсию. Также пациенты жалуются на частые головные боли и головокружения, слезотечение, затуманенность. В редких случаях наблюдается отек оптического диска.
Многие заболевания носа появляются вследствие разрыва седла, которое возникает из-за чрезмерной пульсации спинномозговой жидкости. В этом случаев риск развития менингита увеличивается в несколько раз.
Практически все эндокринные нарушения приводят к дисфункции гипофиза и возникновению СПТС. Среди них выделяют как редкие генетические аномалии, так и:
- повышенный, пониженный уровень тропных гормонов;
- чрезмерное выделение пролактина;
- метаболический синдром;
- нарушение функционирования передней доли гипофиза;
- повышенную выработку гормонов коры надпочечников;
- несахарный диабет.
Со стороны нервной системы можно заметить следующие нарушения:
- Регулярную головную боль. Возникает примерно у 39% заболевших. Чаще всего она меняет свою локализацию и силу – может перейти от легкой до нестерпимой регулярной.
- Расстройства в работе вегетативной системы. Пациенты жалуются на скачки артериального давления, головокружение, спазмы в разных органах, озноб. Им часто не хватает воздуха, они ощущают беспричинный страх, чрезмерно тревожны.
4.Лечение менингиомы бугорка турецкого седла
Как уже упоминалось выше, этот вид опухолей является крайне сложным для хирургического удаления по причине их глубинной локализации и близости к жизненно важным мозговым центрам. Наиболее эффективным является радикальное хирургическое удаление
новообразования с применением транскраниального доступа – с проведением трепанации черепа. Следует отметить, что такая обширная операция, безусловно, является довольно травматичной для больного, но в большинстве случаев полностью удалить опухоль, используя более щадящие хирургические методы, к сожалению, невозможно.
При благоприятном расположении менингиомы и ее малых размерах в некоторых случаях возможно проведение операции более щадящим транссфеноидальным (трансназальным) доступом
– через носовые ходы.
Что представляет собой синдром “пустого седла”, почему он опасен для человека
Впервые это заболевание было обнаружено учеными в 1951 году. С тех пор, несмотря на непрекращающиеся исследования, они так и не смогли обнаружить причины появления этой аномалии. Однако опытным путём им удалось доказать, что развитию этой патологии способствуют такие факторы, как:
- лучевая нагрузка или хирургические вмешательства на черепной коробке;
- сердечно-сосудистые заболевания;
- гормональные нарушения, возникающие во время беременности, в пубертатный и менопаузальный периоды;
- неврологические нарушения.
По сути, синдром “пустого турецкого седла” обозначает неправильное расположение гипофиза в ямке седла. В норме гипофиз заполняет ямку полностью, а при наличии синдрома мягкие оболочки мозга, опускаясь, как бы придавливают гипофиз ко дну турецкого седла, из-за чего происходит его истончение.
Последствиями появления патологии являются нарушения репродуктивной функции, снижение иммунитета, половая дисфункция, снижение остроты зрения (в некоторых случаях – вплоть до слепоты), появление хронических головных болей, а также повышенный риск развития микроинсульта.
Диагностика
Исследование области турецкого седла предполагает нейровизуализацию частей мозга, которые находятся внутри или рядом – диафрагма, гипофиз, гипоталамус, ножка гипофиза, зрительные нервы. Инструментальная диагностика в формате МРТ дает представление о местоположении и морфологическом строении перечисленных мозговых структур. Другие методы:
- Офтальмологическое обследование (при наличии хиазмального синдрома). Включает визометрию, офтальмоскопию, периметрию. Дифференциальная диагностика при синдроме пустого седла проводится в отношении глаукомы.
- Ангиография (исследование кровеносной системы в прилегающей зоне).
- Компьютерная томография.
Для подтверждения эндокринных нарушений делают анализ крови и определяют концентрацию гипофизарных гормонов. При необходимости дополнительно проводят рентгенографию костных структур черепа.